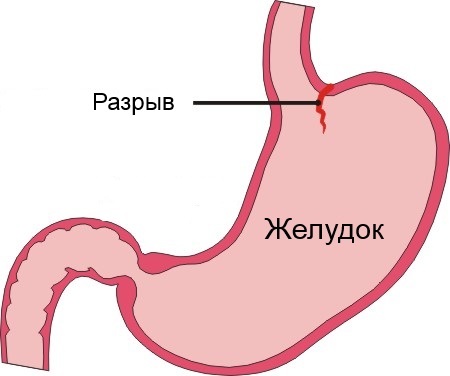
Что такое синдром маллори вейса

Синдром Мэллори-Вейса (Маллори-Вейсса) – острая хирургическая патология, обусловленная разрывом или продольной трещиной стенки пищевода и желудка. Это неотложное состояние, требующее оказания экстренной медицинской помощи. Заболевание преимущественно встречается у представителей сильного пола в возрасте 45-60 лет, употребляющих чрезмерное количество алкоголя. Надрыв слизистой пищеварительного тракта происходит при резком увеличении внутрибрюшного давления: при частых и сильных позывах к рвоте, во время рвотного рефлекса, сопровождающегося кровотечением. Впервые морфологические признаки заболевания описали ученые Мэллори и Вейс, основываясь на результатах вскрытия. Они обнаружили недуг у лиц, больных алкоголизмом.
Синдром Мэллори-Вэйса имеет еще одно название – «банкетный пищевод». Чаще всего патология развивается у любителей обильных застолий. Это одна из самых частых причин госпитализации пациентов в хирургический стационар. Клинические признаки появляются после чрезмерного употребления спиртных напитков. По МКБ 10 патологии присвоен код К22.6 и официальное название «Желудочно-кишечный разрывно-геморрагический синдром».

Синдром Мэллори-Вейса – причина каждого десятого желудочного кровотечения. Длительная и обильная кровопотеря резко ухудшает общее состояние пациента. В крайне редких случаях патология протекает скрыто многие месяцы.
Этиология
Синдром Мэллори-Вейса развивается при повышении внутрибрюшного давления. Причины патологии:
- Рвота, спровоцированная перееданием, чрезмерным приемом алкоголя, «интересным» положением больной, воспалением поджелудочной железы или желчного пузыря,
- Икота,
- Кашель,
- Подъем тяжестей,
- Повреждение пищевода при ФГДС,
- Диафрагмальная грыжа,
- Хронический гастрит и эзофагит,
- Цирроз печени,
- Приступ эпилептических конвульсий,
- Травматическое повреждение живота.

Во время сильной и многократной рвоты в брюшной полости создается избыточное давление. Стенки желудка и пищевода перерастягиваются, истончаются и разрываются в самом уязвимом месте. Обычно разрывается слизистая оболочка пищеварительного тракта, иногда — средний мышечный слой. Под воздействием провоцирующих факторов разрыв происходит быстро и полностью. При этом содержимое выходит в брюшную полость или средостение, у больных развивается перитонит или медиастенит.
Одним из основных провоцирующих факторов является регулярное употребление спиртных напитков. Алкоголь способствует воспалению слизистой желудка и пищевода. Длительно текущий гастрит и эзофагит приводит к дистрофическим или атрофическим процессам. Пораженная слизистая оболочка теряет свою устойчивость к разрывам.
Кроме хронического алкоголизма к предрасполагающим факторам относится неправильное питание и прием лекарственных средств из группы НПВС. Гипертоническая болезнь также является фактором риска для развития внутреннего кровотечения.
У детей синдром Мэллори — Вейса развивается крайне редко. Патология обусловлена снижением устойчивости слизистой оболочки пищеварительного тракта к внешнему и внутреннему неблагоприятному воздействию. Спровоцировать разрыв пищевода или желудка могут следующие факторы: переедание, прием «Аспирина» и кортикостероидных препаратов, хроническое воспаление пищевода, болезни сердца и сосудов, органов дыхательной системы.
Симптоматика

Симптоматика синдрома Мэллори-Вейса определяется величиной кровопотери и воздействием провоцирующих факторов.
- Гематемезис — основной симптом синдрома Мэллори-Вейса, представляющий собой упорную рвоту со свежей, еще не свернувшейся кровью. Ярко-красная, алая кровь в рвотных массах – признаком профузного кровотечения. Рвота «кофейной гущей» возникает после взаимодействия крови с соляной кислотой.
- Больные с данным недугом жалуются на постоянную острую боль в животе и черный кал. Дегтеобразный стул – наличие крови в каловых массах. В результате внутреннего кровотечения фекалии окрашиваются в черный цвет, становятся блестящими, жидкими и зловонными. Мелена является непостоянным симптомом заболевания и возникает только про большой потере крови.
- У больных бледнеют кожные покровы, появляется вялость, слабость, тахикардия, прохладный, липкий пот, шум в ушах, потемнение и «мушки» в глазах, одышка, слабый пульс, падение артериального давления, обмороки, спутанность сознания, может развиться шок. Резкая боль в области желудка постепенно распространяется по всему животу. Симптомы астении обусловлены анемией, развившейся вследствие обширной кровопотери.
 Выраженность клинических признаков часто колеблется в зависимости от скорости и объема кровопотери. Слабое кровотечение сопровождается незначительными проявлениями, учащением сердцебиения, нормальным артериальным давлением, что обусловлено частичной компенсацией кровопотери. При отсутствии своевременной и адекватной медицинской помощи у больного развиваются опасные для жизни осложнения: инфаркт миокарда и гиповолемический шок.
Выраженность клинических признаков часто колеблется в зависимости от скорости и объема кровопотери. Слабое кровотечение сопровождается незначительными проявлениями, учащением сердцебиения, нормальным артериальным давлением, что обусловлено частичной компенсацией кровопотери. При отсутствии своевременной и адекватной медицинской помощи у больного развиваются опасные для жизни осложнения: инфаркт миокарда и гиповолемический шок.
Синдром Мэллори-Вейса — опасное заболевание, отличающееся достаточно агрессивной симптоматикой и высоким риском развития осложнений, угрожающих жизни больного.
Диагностика
Диагностика синдрома Мэллори-Вейса основывается на эндоскопических данных. Эндоскопия пищеварительного тракта — основной и самый информативный метод исследования, позволяющий увидеть линию разрыва пищеварительного тракта, определить характер поражения, поставить диагноз и начать лечение.
При синдроме Мэллори-Вейса обнаруживают линейную трещину слизистой оболочки верхней части желудка. Обычно у больных определяется один разрыв. В крайне редких случаях их может быть 2 и более. Очаг поражения имеет длину около 3 см и расстояние между краями трещины – несколько мм. Если во время фиброгастроскопии обнаруживают кровоточащий сосуд, кровотечение сразу же останавливают.

примеры эндоскопии синдрома Мэллори-Вейса
Специалистам необходимо собрать анамнез и выяснить, как пациенты относятся к спиртным напиткам, в каком количестве употребляют алкоголь? При осмотре обнаруживают признаки анемии: бледность кожи и холодный пот. Затем переходят к оценке характера рвотных масс и испражнений. Пальпацию и перкуссию живота проводят очень осторожно, чтобы избежать усиления кровотечения. В крови обнаруживают тромбоцитоз и эритропению, снижение гемоглобина. Это признаки кровотечения.
Инструментальная диагностика включает обзорную рентгенографию брюшной полости, электрокардиографию, ангиографию, МРТ.
Диагностическую лапаротомию проводят в тех случаях, когда невозможно определить причину боли в животе и источник кровотечения. Если симптомы патологии сохраняются или нарастают, диагностическая лапаротомия и ревизия органов брюшной полости крайне необходимы.
Пациентам с высоким операционным риском показано динамическое наблюдение, во время которого больные обследуются повторно у одного и того же врача через равные промежутки времени. Операционный риск считается максимально высоким у пациентов с заболеваниями органов дыхания, сердца и сосудов, обмена веществ. Если состояние больного остается стабильным, специалисты продолжают наблюдать за пульсом и температурой тела.
Видео: эндоскопия при синдроме Мэллори-Вейса
Лечение
Больных с синдромом Мэллори-Вейса госпитализируют в стационар хирургического профиля. Им назначают строгий постельный режим, поскольку любые движения, а тем более активные, усиливают кровотечение. В остром периоде кровотечения показан голод. После прекращения кровотечения назначают диету, состоящую из охлажденных и жидких блюд: супов, пюре, каши, йогуртов, киселя. Постепенно рацион больных расширяют, добавляя мясное суфле, яйца всмятку, запеченные яблоки. Пищу рекомендуют принимать через каждые два часа, объем одной порции должен быть не более 200 грамм.
На живот кладут лед, промывают желудок ледяной водой, заставляют проглатывать кусочки льда. От холода сосуды спазмируются, кровотечение останавливается. Эти простые скоропомощные методы позволяют избавиться от кровотечения.
Самостоятельно лечение синдрома Мэллори-Вейса в домашних условиях недопустимо. Без оказания профессиональной медицинской помощи больной может погибнуть.

Консервативное лечение
Терапия синдрома Мэллори-Вейса заключается в применении холода, антацидов, коагулянтов, зондирования. В редких случаях кровотечение может прекратиться самостоятельно в течение двух-трех суток.
- Коллоидные и кристаллоидные растворы вводят внутривенно капельно: физиологический раствор, глюкозу, раствор Рингера, «Реополиглюкин», альбумин.
- Антацидные препараты нейтрализуют действие соляной кислоты – «Ренни», «Маалокс», «Гастал», «Алмагель».
- Ингибиторы протонной помпы блокируют выработку соляной кислоты – «Омепразол», «Нольпаза», «Рабепразол».
- Гемотрансфузию проводят лицам, потерявшим много крови. Обычно переливают эритроцитарную массу и свежезамороженную плазму.
- «Вазопрессин» и «Соматостатин» назначают для уменьшения кровоснабжения слизистых оболочек
- Для уменьшения тошноты и позывов к рвоте назначают «Церукал».
- Коагулянты прямого действия помогают остановить кровотечение – «Викасол», «Дицинон».
- Зонд Блэкмора вводят в желудок, фиксируют нижний баллон и раздувают верхний, который находится в нижней части пищевода. Механическое сдавление пораженных сосудов обеспечивает стойкий гемостатический эффект.
Эндоскопия
Существует несколько эндоскопических способов лечения болезни:
- Место кровотечения обкалывают адреналином или норадреналином. Благодаря резкому спазму сосудов наступает гемостатический эффект.
- Аргоноплазменная коагуляция — прижигание кровоточащего сосуда аргоном. Это технически сложный, современный и высокоэффективный метод лечения, позволяющий добиться стойкого гемостаза. Его применяют при продолжающихся кровотечениях средней и малой интенсивности. При интенсивных кровотечениях аргоноплазменная коагуляция является заключительным этапом эндоскопического лечения, которому предшествует выполнение инъекционных методик.
- Электрокоагуляция не менее эффективный метод, особенно в сочетании с введением адреналина. Температурное воздействие на кровоточащий сосуд осуществляется с помощью переменного или постоянного высокочастотного электрического тока.
- Криовоздействие на источник кровотечения, использование лазерного облучения.
- Введение в очаг поражения склерозирующих веществ позволяет добиться остановки кровотечения. «Этоксисклерол» – новый и весьма эффективный препарат, который применяется для проведения процедуры склерозирования кровоточащих сосудов. Действие склерозантов основано на формировании внутрисосудистого тромба, утолщении интимы и появлении фиброзной ткани.
- Лигирование и клипирование сосудов — наложение на кровоточащий сосуд лигатуры или металлической клипсы.

ушивание разрыва при синдроме Мэллори-Вейса
При отсутствии эффекта от консервативной и эндоскопической терапии, при наличии глубоких разрывов и частых рецидивов переходят к оперативному вмешательству. Проводят срединную лапоротомию, гастротомию, прошивают кровоточащие сосуды, ушивают слизистую оболочку в месте разрыва. Хирургическое лечение — единственно возможный способ спасти жизнь пациента при профузных и обильных кровотечениях.
Чтобы предупредить развитие синдрома Мэллори-Вейса, необходимо устранить все провоцирующие факторы. Прежде всего, следует отказаться от злоупотребления спиртными напитками, не допускать переедания, вовремя лечить заболевания пищеварительного тракта.
Небольшое повреждение слизистой оболочки делает прогноз патологии относительно благоприятным. Летальный исход при синдроме Мэллори-Вейса регистрируется крайне редко.
Источник
Разрыв или продольная трещина в стенке пищевода либо желудка называется синдромом Маллори и Вейсса. В результате появляется кровотечение в ЖКТ. Необходимо изучить симптомы и способы лечения патологии, чтобы избежать осложнений.
Виды
Синдром Маллори-Вейсса имеет классификацию. Подробная информация указана в таблице.
| По какому признаку классифицируется заболевание | Описание |
| По локализации повреждения | Чаще всего диагностируют повреждение желудка (44%). Трещины в пищеводе встречаются в 8% из 100%. Почти в 50% случаев, из желудка повреждение переходит в пищевод. |
| По свежести повреждения | Трещины бывают свежие (разрыв был получен 1 – 2 дня назад) и поздние. |
| По размеру поражения | Синдром Маллори-Вейсса бывает:
|
| По объёму кровопотери | Степень может быть лёгкой, средней и тяжёлой. |
Стадии и степени
Помимо видов, заболевание подразделяется на стадии и степени. Такую классификацию используют после проведения эзофагогастроскопии (метод диагностики).
Синдром Маллори-Вейсса подразделяется на следующие стадии:
- Трещины локализуются в слизистой оболочке ЖКТ, кровотечение имеет незначительный характер. Данная стадия встречается в 30 – 40% случаев.
- Разрывается не только слизистая оболочка, но и подслизистый слой. То есть глубина повреждений становится больше. Стадия встречается в 50 – 55% случаев.
- Мышцы пищевода или желудка разрываются. Кровотечение становится интенсивнее. Данная стадия встречается в 10% случаев.
- Все стенки пищевода или желудка разрываются, в результате появляются серьёзные осложнения – перитонит, гемоторакс. Стадия встречается в редких случаях.
При диагностике обращают внимание на классификацию синдрома по степени тяжести кровотечения. Подробная информация указана в таблице.
| Обозначение кровотечения | Описание |
| F1 | Показатель обозначает, что кровотечение продолжатся. Подгруппы F1: 1. F1a – кровотечение имеет сильный характер, появляется из повреждённой артерии. 2. F1b – потеря крови не сильная, локализуется по краям повреждённой слизистой оболочки. 3. F1c – в месте повреждения образуются сгустки, но по краям трещины есть небольшое кровотечение. 4. F1d – кровотечение настолько сильное, что невозможно определить, где оно локализуется. |
| F2 | Кровотечение остановилось, но его можно определить при помощи эзофагогастроскопии. Подгруппы: 1. F2a – после диагностики выявляют тромб в месте повреждения. 2. F2b – при выполнении исследования можно заметить сгусток крови, который локализуется в трещине. 3. F2c – кровь вступает в контакт с кислотой желудка. |
| F3 | Для данной группы характерно отсутствие кровотечения во время диагностики. Специалист выявляет только повреждение слизистой оболочки или заживающий участок. |
Симптомы
Синдром Маллори-Вейсса характеризуется определёнными симптомами.
Часто встречаемые признаки:
- многократное выделение рвоты;
- в рвотных массах есть примеси крови – если цвет жидкости напоминает кофейную гущу, значит, кровоизлияние произошло давно;
- болевые ощущения вверху живота – дискомфорт имеет резкий характер, усиливается при выделении рвотных масс;

- локализация боли может не определяться (на последних стадиях заболевания);
- окрашивание каловых масс в чёрный цвет;
- изменение артериального давления;
- ухудшение общего самочувствия;
- головокружение;
- бледность кожного покрова;
- повышенное потоотделение – жидкость имеет холодный и липкий характер;
- увеличение частоты сердечных сокращений или слабый пульс;
- постоянная жажда;
- посинение губ.
Если синдром появился у детей, повышается температура. Дополнительно заболевание может осложниться потерей сознания.
Причины появления
Заболевание может появляться по разным причинам. Разрыв слизистой оболочки в ЖКТ возникает при увеличении давления. Такое бывает в случае процессов, повреждающих эпителий или при повышенном кровенаполнении сосудов.
Факторы риска, которые увеличивают вероятность заболевания:
- воспаление слизистой оболочки желудка или пищевода при частом употреблении спиртных напитков;
- длительное и бесконтрольное применение некоторых групп лекарственных препаратов – к примеру, нестероидные противовоспалительные средства, антибиотики, кортикостероиды негативно влияют на ЖКТ;
- воспалительные заболевания желудка или кишечника – эзофагит, гастрит;
 Гастрит и эзофагит чаще всего становится причиной синдрома Маллори-Вейсса и язвы желудка
Гастрит и эзофагит чаще всего становится причиной синдрома Маллори-Вейсса и язвы желудка - гепатит, гепатоз, цирроз печени – при данных заболеваниях могут расширяться пищеводные вены;
- работа, связанная с подъёмом тяжёлых предметов;
- интенсивные физические нагрузки – к пункту относятся упражнения, которые связаны с резким напряжением мышц брюшного пресса;
- травма живота в результате ДТП, драки, падения;
- заболевания головного мозга – в редких случаях патологии данной группы увеличивают вероятность появления синдрома Маллори-Вейсса.
Прямые причины, которые могут вызывать синдром Маллори-Вейсса:
- сильная и частая рвота – выделение масс происходит вследствие употребления алкоголя, но есть и дополнительные причины появления симптома (беременность, заболевания ЖКТ);
- длительный и интенсивный кашель – симптом может появляться при ОРВИ, хроническом бронхите, астме;
- длительная икота;
- повреждение стенок пищевода или желудка – к данному пункту можно отнести грубое проведение диагностических процедур (гастроскопия), неправильное введение зонда, но иногда разрывы появляются после сердечно-лёгочной реанимации;
- частое переедание – происходит растяжение и истончение слизистой оболочки желудка.
Заболевание может встречаться у детей.
Причины появления:
- частое переедание;
- длительное и бесконтрольное применение лекарственных препаратов;
- длительный плач, рвота или кашель;

- высокая температура при инфекционных заболеваниях;
- патологии сердечно-сосудистой системы;
- заболевания ЖКТ.
Диагностика
Синдром Маллори и Вейсса нуждается в диагностике. Для определения заболевания используют процедуры, указанные в таблице.
| Название метода диагностики | Описание |
| Лабораторные анализы крови | К пункту относится общий анализ, определение группы (в случае сильной потери крови). По результатам можно выявить значение важных показателей (эритроциты, гемоглобин и другое). |
| Копрограмма | Лабораторное исследование каловых масс, по результатам которого можно изучить состав биоматериала. Дополнительно указывают цвет, по которому определяют проблемы в организме. Присутствие крови может свидетельствовать о внутренних кровотечениях в ЖКТ. |
| Ультразвуковое исследование (УЗИ) | Для получения информации о состоянии внутренних органов используют ультразвуковые волны. Они отражаются от тканей и поступают на монитор в виде изображения. УЗИ проводится при болевых ощущениях в животе. Чтобы получить максимально достоверный результат, за 2 – 3 суток до исследования необходимо исключить жареное, солёное, копчёное. А также следует отказаться от молочных, мучных продуктов. Газировку лучше заменить на обычную воду. Питаться необходимо 5 – 6 раз в день с перерывами в 3 – 4 часа. Порции должны быть не более 300 г. Желательно проводить УЗИ натощак. Если пациент принимает какие-то медикаменты, нужно сообщить об этом врачу при составлении плана диагностики. В проведении процедуры нет ничего сложного. Датчик, предварительно смазанный гелем для лучшей визуализации, водят по кожному покрову. Иногда специалист может попросить задержать дыхание или перевернуться. В целом при УЗИ необходимо неподвижно лежать на кушетке. Исследование безболезненное, но в начале нанесения геля на тело возможен лёгкий холод. |
| Эзофагогастроскопия | Сокращённое название – ЭГДС. При помощи процедуры можно оценить состояние ЖКТ. По результатам определяют воспалительный процесс, кровотечение. ЭГДС назначают в случае боли в животе, изжоги, рвоты с примесями крови. Процедуру могут проводить под общим наркозом либо местной анестезией (обезболивание). В рот вставляется эндоскоп, на конце которого есть камера. Устройство продвигается в пищевод и желудок, специалист внимательно рассматривает слизистую оболочку. Часто при ЭГДС дополнительно проводят биопсию. Небольшой участок повреждённой ткани забирают на анализ. По результатам биопсии можно выявить злокачественную опухоль и заболевания ЖКТ. В конце ЭГДС эндоскоп вынимают изо рта. |
| Рентген брюшной полости | Исследование помогает оценить состояние ЖКТ, печени, мочевыделительных органов. Классификация рентгена: 1. Обзорный. Человек становится у аппарата или ложится на кушетку. Специалист делает снимок, который далее описывают. 2. С контрастным веществом. Человеку в вену вводят лекарственный препарат, который улучшает визуализацию. Через некоторое время делают снимок. По результатам можно определить размер исследуемого органа, выявить отклонение показателя. |
| Брюшная ангиография | При помощи процедуры можно проверить состояние сосудов, вероятность их закупорки. Этапы проведения: 1. В вену вставляют катетер. 2. Вводится контрастное вещество. 3. Препаратом затемняют сосудистое русло. 4. При помощи аппарата рентгена наблюдают за распределением контрастного вещества. |
| Магнитно-резонансная томография (МРТ) | Процедура проводится в случае воспалительного процесса, опухоли в ЖКТ, патологий сосудов. Этапы МРТ: 1. Человеку нужно переодеться в одноразовую одежду. 2. Если необходимо, то в вену вводят контрастное вещество. Препарат улучшает визуализацию. 3. Человеку необходимо лечь на кушетку. 4. Кушетка задвигается в аппарат. 5. Начинается исследование. Во время работы аппарата возможен шум. Средняя продолжительность исследования – от 30 до 60 мин. 6. Стол выдвигается из аппарата, человеку нужно переодеться в свою одежду. Алгоритм МРТ описан в случае закрытого аппарата. Если устройство открытого типа, кушетка не заезжает. Человек ложиться на поверхность, а аппарат находится сверху. |
Когда необходимо обратиться к врачу
Терапия синдрома Маллори-Вейсса находится в компетенции гастроэнтеролога. Сначала специалист осматривает человека, измеряет важные показатели (температура, артериальное давление, пульс).
Затем проводится опрос, во время которого необходимо описать все беспокоящие симптомы. Далее составляют план диагностики. После получения результатов назначают лечение. При подозрении на синдром обязательно нужно обращаться к гастроэнтерологу.
Дополнительно может потребоваться консультация врачей другой специализации:
- хирург – проводит операции;
- кардиолог – занимается лечением сердечно-сосудистых заболеваний;
- гепатолог – терапия патологий печени;
- гематолог – лечение заболеваний крови;
- пульмонолог – терапия заболеваний дыхательной системы.
Если человек не знает, к какому врачу обратиться, можно посетить терапевта. Он осмотрит пациента и выпишет направление к нужному специалисту.
Необходимо вызывать скорую помощь или лечащего врача при появлении следующих симптомов:
- частая рвота с кровью – массы выделяются более 1 раза за 15 мин.;
- сильная боль в животе;
- в каловых массах содержится много крови – симптом может свидетельствовать не только о синдроме Маллори-Вейсса, но и других заболеваниях (в числе которых находится опухоль);
- самочувствие человека быстро ухудшается.
До приезда врача нужно оказать первую помощь:
- Уложить человека на кровать.
- Обеспечить полный покой. Любые движения могут усилить кровотечение.
- Приложить к брюшной полости лёд. Холод спазмирует сосуды, кровотечение останавливается.
- Если рвота сильная, можно дать соответствующие лекарственные препараты. К примеру, Церукал, Метоклопрамид, Домперидон.
- При сильных болевых ощущениях можно дать человеку обезболивающие препараты (Нурофен, Ибупрофен, Спазмалгон).
О лекарственных препаратах необходимо заранее уточнить у диспетчера скорой или врача. Чаще всего не рекомендуется давать человеку медикаменты до приезда специалиста. Препараты могут изменить картину заболевания, диагностирование осложнится.
Профилактика
Синдром Маллори-Вейсса – это заболевание, которого можно избежать. Существуют профилактические меры, уменьшающие вероятность патологии.
К ним относятся следующие пункты:
- предотвращение рвоты, которая может возникать по причине алкоголизма, то есть необходимо отказаться от употребления спиртных напитков;

- своевременная терапия заболеваний ЖКТ;
- уменьшение стресса;
- правильное питание;
- приём лекарственных препаратов (особенно НПВС, антибиотики) только по рекомендации врача;
- сменить сферу деятельности, если работа связана с поднятием тяжестей;
- своевременное лечение патологий печени и головного мозга;
- проведение диагностических процедур (гастроскопия) у опытного специалиста – если пренебрегать к данному пункту возможно повреждение ЖКТ;
- своевременное лечение заболеваний, при которых возникает кашель (ОРВИ и другое);
- прохождение профилактического осмотра у терапевта 1 раз в 6 мес.;
- прохождение полного обследования организма 1 раз в 12 мес.;
- обращение к врачу при подозрении на синдром Маллори-Вейсса.
Методы лечения
При синдроме Маллори-Вейсса подбирают терапию, которая поможет избавиться от симптомов и облегчит самочувствие человека. Чаще всего лечение комплексное, то есть сочетает в себе несколько методов одновременно.
Рекомендуют терапию, которая включает в себя:
- применение лекарственных препаратов;
- использование растительных рецептов;
- правильное питание;
- другие методы.
Лекарственные препараты
При синдроме Маллори-Вейсса медикаменты помогают уменьшить проявление симптоматики и облегчить самочувствие человека. Часто назначаемые препараты указаны в таблице.
| Группа препаратов | Описание | Перечень средств |
| Кровоостанавливающие | Препараты останавливают кровотечение. | Викасол, Транексам, Этамзилат |
| Противорвотные | Медикаменты уменьшают выделение рвотных масс. | Церукал, Метоклопрамид, Домперидон |
| Нестероидные противовоспалительные средства (НПВС) | Препараты уменьшают боль, температуру. | Нурофен, Ибупрофен, Миг |
| Анальгетики | Лекарственные средства помогают справиться с болью. | Анальгин, Баралгин, Брал |
| Спазмолитические | Средства уменьшают спазм. | Спазмалгон, Спазган |
| Витаминные комплексы | Препараты восстанавливают недостаток витаминов и микроэлементов. | Витрум, Супрадин |
| Регидратационные | Медикаменты восстанавливают недостаток жидкости в случае сильной диареи или рвоты. | Регидрон |

Дополнительно возможно применение растворов. Их вводят внутривенно капельно. К таким средствам относится Глюкоза, Натрия хлорид, Рингер. Препараты восстанавливают объём циркулирующей крови.
Народные методы
Народные средства обладают низкой вероятностью побочных действий. Растительные рецепты имеют натуральный состав, поэтому допускается их применение при синдроме Маллори-Вейсса, но только с разрешения специалиста.
Популярные народные средства:
- Настой крапивы. Для приготовления необходимо взять 1 ст.л. измельчённого компонента и 1 стакан горячей воды. Оставить на 30 мин., профильтровать через марлю. Принимать раствор по 0,5 стакана 3 раза в день. Рецепт останавливает кровотечение. Крапива содержит витамин С, который укрепляет сосуды.
- Настой полевого хвоща. Чтобы приготовить рецепт, необходимо взять 2 ст.л. компонента и 200 мл горячей воды. Оставить на 15 – 30 мин., профильтровать через марлю. Принимать по 1 ст.л. каждые 2 часа. Рецепт помогает уменьшить кровотечение.
- Отвар из коры калины. Для приготовления следует взять 1 ст.л. компонента и 1 стакан горячей воды. После закипания варить на медленном огне 10 мин., профильтровать через марлю. Принимать раствор по 2 ст.л. 3 раза в день. Рецепт помогает сузить сосуды, остановить кровотечение. Дополнительно уменьшается боль в животе.
Диета
Синдром Маллори-Вейсса предусматривает соблюдение правильного питания.
Необходимо придерживаться следующих пунктов:
- питаться 5 – 6 раз в день с перерывами между приёмом пищи в 3 – 4 часа;
- порции должны быть не более 300 г;
- исключить жареное, солёное, копчёное;
- уменьшить количество сладкого и мучного;
- лучше готовить пищу на пару, отваривать и запекать в духовке;
- продукты с высоким процентом жирности лучше заменить на низкокалорийные;
- в рационе обязательно должны преобладать овощные супы, а также каши на нежирном молоке или воде;
- исключить газировку, крепкий чай и кофе;
- лучше пить чистую негазированную воду, отвар шиповника, фруктовые соки собственного приготовления;
- исключить продукты, которые могут вызывать газообразование – капуста свежая или квашеная, лук, щавель.
Прочие методы
Помимо медикаментов, народных средств и диеты, при синдроме Маллори-Вейсса могут порекомендовать другие методы терапии. Они указаны в таблице.
| Название | Описание |
| Остановка кровотечения при помощи эндоскопии | Если другие методы (медикаменты, народные средства, питание) не помогают, можно использовать эндоскопию. Способы терапии: 1. Обкалывание места кровотечения препаратом. Чаще всего используют Адреналин. Дополнительно обрабатывают место вокруг области кровотечения. Адреналин сужает сосуды, за счёт этого достигается гемостатический эффект. 2. Аргоноплазменная коагуляция. Метод является безопасным, но трудно выполнимым. На кровоточащий сосуд воздействует высокочастотный ток. 3. Электрокоагуляция. Процедура направлена на прижигание мягких тканей при помощи электрического тока. 4. Введение склерозантов. В организм человека вводят препараты. К примеру, Полидоканол. 5. Лигирование сосудов. На кровоточащий сосуд накладывают лигатуру. 6. Клипирование сосудов. Метод терапии схож с предыдущим. Но на сосуд накладывают металлическую клипсу. |
| Хирургическое вмешательство | Операция используется в случае отсутствия эффекта от других методов терапии. Способ вмешательства подбирается врачом индивидуально. |
Возможные осложнения
При заболевании возможно появление осложнений. Такое бывает в случае несвоевременной терапии или отсутствия лечения.
Возможные последствия:
- шок в результате большой потери крови;
- недостаточность сердца;
- инфаркт миокарда – омертвение участка сердца;
- перфорация стенки желудка – сквозное отверстие в органе;
- заражение брюшной полости вследствие проникновения в неё частиц пищи;
- пониженное количество калия вследствие выделения рвотных масс;
- пневмония, раздражение пищевода;
- недостаточность почек;
- летальный исход.
При синдроме Маллори и Вейсса появляется поражение пищевода или желудка. В качестве симптомов можно выделить боль в животе, рвоту и каловые массы с примесями крови. После диагностики назначают лечение, которое включает в себя лекарственные препараты, народные средства и правильное питание.
Дополнительно могут порекомендовать остановку кровотечения при помощи эндоскопии или хирургического вмешательства. Самое гла