Что такое синдром каменной болезни
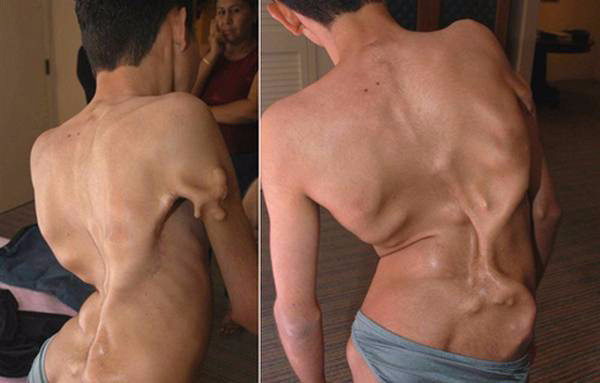
Синдром каменного человека в медицине носит название прогрессирующая оссифицирующая фибродисплазия, или болезнь Мюнхеймера. Это генетическая патология, которая вызвана мутацией гена, отвечающего за образование костей. Суть ее заключается в том, что у больного связки и мышцы превращаются в кости, в результате человек окостеневает или каменеет. Отсюда и название – синдром каменного человека.
Болезнь эта известна еще с конца XVII века, тогда она впервые была описана. Заболевание это исключительно редкое. Сейчас, по разным данным, в мире насчитывается 600, 800 или 2500 больных.
Причины заболевания
К болезни приводят генетические нарушения в гене ACVR1, который связан с белком, формирующим кости. Причем случаи заболевания чаще всего оказываются единичными в семье и возникают неожиданно. Это объясняется тем, что больные, как правило, не имеют детей: либо оказываются неспособны к зачатию, либо не доживают до взрослого возраста, либо женщины не могут рожать, так как для них роды смертельно опасны.
Заболевание может долго не проявляться, а толчком к развитию болезни становятся травмы, воспаления, инфекционные заболевания, хирургические операции.
Проявления синдрома каменного человека
У новорожденных заболевание не проявляется никак. Единственный признак, по которому можно заподозрить неладное, – искривленный внутрь большой палец на ноге, на нем может также отсутствовать сустав.
Первые симптомы могут появиться в детском возрасте. Это болезненные уплотнения под кожей на голове, шее, верхней части спины, в тех местах, где имелись небольшие повреждения (царапины, ушибы). Постепенно они окостеневают, срастаются между собой или с расположенными рядом костями. Нередко их принимают за злокачественные опухоли, начинают лечить, что способствует развитию болезни. Последствиями заболевания становятся сколиоз и кривошея.
У взрослых уплотнения появляются по всему телу при малейших повреждениях. Достаточно укола или укуса насекомого, и ткань в этом месте отекает, начинает болеть, а затем формируется костное образование.
В некоторых случаях болезнь протекает с периодическими обострениями, после которых она не проявляется в течение нескольких лет. Но чаще заболевание имеет прогрессивный характер.
В результате костенеют все мышцы, исключением являются сердечная мышца, диафрагма мышцы языка и глаз.
За счет сращивания костей человек становится ограничен в движениях, у него формируется горб, иногда образуется как бы второй скелет, и тогда больной оказывается полностью обездвижен.
Если начинается сращивание челюсти, возникают трудности с приемом пищи, с речью.
При формировании костных образований в области грудной клетки может возникнуть дыхательная недостаточность, которая наряду с пневмонией и является чаще всего причиной смерти больного.
Как правило, люди, страдающие синдромом каменного человека, живут не более 40 лет.
Диагностика и лечение
Диагностировать синдром каменного человека сложно, в первую очередь, потому, что это очень редкое заболевание. Чаще всего правильный диагноз ставят через 2-3 года после начала болезни с помощью рентгеноскопии. Подтвердить его можно, проведя генетический анализ.
Болезнь на сегодняшний день неизлечима. Больным следует предохраняться от травм, ушибов, инфекций, переохлаждения, избегать активных видов спорта. Однако надежда есть. В настоящее ученые проводят клинические исследования средства для блокировки мутантного гена, которое поможет людям с этими нарушениями.
Источник
Åù¸ â êîíöå XIX âåêà ôðàíöóçñêèé íåâðîëîã-ïñèõèàòð Æ. Êîòàð èññëåäîâàë îäèí î÷åíü íåîáû÷íûé ñëó÷àé ðåäêîãî áðåäîâîãî ñîñòîÿíèÿ. Åãî ïàöèåíòêà óòâåðæäàëà, ÷òî îíà äàâíî óìåðëà, è â å¸ âåíàõ ñîâåðøåííî íåò êðîâè, à âìåñòî ñåðäöà áü¸òñÿ íåïîíÿòíûé ìåõàíèçì. Òàêîãî ðîäà ãàëëþöèíàòîðíûé áðåä ïðîòåêàë â ñî÷åòàíèè ñ äåïðåññèåé è ñóèöèäàëüíûìè íàêëîííîñòÿìè. Ïî ìíåíèþ ó÷¸íîãî, öåíòðàëüíîå ìåñòî â äàííîì ïñèõè÷åñêîì ôåíîìåíå çàíèìàë ïðèíöèï îòðèöàíèÿ, êàê ñâîåé æèçíè, òàê è âñåîáùåãî ñóùåñòâîâàíèÿ.
Ïîçäíåå çàáîëåâàíèå ïîëó÷èëî íàçâàíèå ñèíäðîì Êîòàðà è îïèñûâàëîñü, êàê íàðóøåíèå âðåìåííîãî âîñïðèÿòèÿ, ïðè êîòîðîì áîëüíîé íå ìîæåò îöåíèòü ïðîøëûå ñîáûòèÿ è ïðåäñòàâèòü áóäóùèå. Ïî÷òè âñå ïàöèåíòû ñ áðåäîì Êîòàðà ñ÷èòàþò, ÷òî îíè óæå óìåðëè, â èõ òåëå íåò äóøè, à ÷àñòü îðãàíîâ ïîïðîñòó îòñóòñòâóåò. Ìíîãèå áîëüíûå óáåæäåíû, ÷òî îíè âåëèêèå óáèéöû èëè ìèôè÷åñêèå ïåðñîíàæè, ïîñëàíöû èç ïîòóñòîðîííåãî ìèðà, öåëü êîòîðûõ ïðè÷èíÿòü ñòðàäàíèÿ ëþäÿì. Îòðèöàíèå ñâîåãî ñóùåñòâîâàíèÿ ÿâëÿåòñÿ äîâîëüíî ðåäêîé ôîðìîé áðåäà, âñòðå÷àþùåãîñÿ ïðè øèçîôðåíèè, òÿæ¸ëûõ ôîðìàõ äåïðåññèè, ïîðàæåíèÿõ ãîëîâíîãî ìîçãà.
Ðàçëè÷àþò äâå îñíîâíûå ôîðìû òå÷åíèÿ ñèíäðîìà:
— ñðåäíþþ;
— êðàéíå òÿæ¸ëóþ.
Ñðåäíÿÿ ôîðìà ðàññòðîéñòâà õàðàêòåðèçóåòñÿ îòâðàùåíèåì è íåíàâèñòüþ ê ñåáå. Òàêèå ïàöèåíòû ÷àñòî íàíîñÿò ñåáå âðåä, èëè ïûòàþòñÿ óáèòü ñåáÿ, îïðàâäûâàÿ òàêîå ïîâåäåíèå òåì, ÷òî èõ ñóùåñòâîâàíèå ïðè÷èíÿåò âðåä îêðóæàþùåìó ìèðó. Ñðåäíÿÿ ôîðìà ìîæåò ñîïðîâîæäàòüñÿ: Ñëàáîé ÷óâñòâèòåëüíîñòüþ ê áîëè, ïðè âûñîêîé èïîõîíäðèè; îòñóòñòâèåì îùóùåíèÿ ñâîåãî òåëà è âåðîé ÷òî óæå óìåð, íå óìèðàÿ ôèçè÷åñêè; æåëàíèåì óäàëèòü ñåáÿ èç ðåàëüíîñòè; ñêëîííîñòüþ èñêàòü ñåáÿ â îêêóëüòèçìå, ãîòèêå, èëè èíûõ «òåìíûõ» íàïðàâëåíèÿõ, êîòîðûå êàê ëèáî ñâÿçàíû ñî ñìåðòüþ, ëèáî èìåòü îñòðîå æåëàíèå ñäåëàòü èç ñåáÿ ðîáîòà, èëè âåðà, ÷òî ñàì ÿâëÿåòñÿ àíäðîèäîì, òî åñòü æåëàíèå «ðîäèòüñÿ» ëþáûì íå æèâûì ñóùåñòâîì; ñèëüíûì æåëàíèåì èñêàòü ñâîå èñòèííîå èìÿ, èëè ïîñòîÿííî ìåíÿòü èìåíà.
 ïîãðàíè÷íîì ñëó÷àå ïîÿâëÿåòñÿ óáåæäåíèå áîëüíîãî îäíîâðåìåííî â ñîáñòâåííîé óùåðáíîñòè è âåëè÷åñòâåííîñòè. Òàê, íåêîòîðûå ïàöèåíòû ñ÷èòàëè, ÷òî îíè ïîñëàííèêè èç ïîòóñòîðîííåãî ìèðà, ïðèçâàííûå äëÿ òîãî, ÷òîáû ïðèíîñèòü ñòðàäàíèÿ è áîëåçíè. Äðóãèå âåðèëè â òî, ÷òî çàðàçèëè âåñü ìèð ñìåðòåëüíûì çàáîëåâàíèåì, îò êîòîðîãî âñ¸ æèâîå íà ïëàíåòå ïîãèáëî.
Òÿæ¸ëûå ñòåïåíè çàáîëåâàíèÿ ïðîòåêàþò â âèäå ñóùåñòâåííûõ ïñèõè÷åñêèõ èçìåíåíèé: ãàëëþöèíàöèé è áðåäà. Áîëüíûå óáåæäåíû, ÷òî îíè óæå óìåðëè ôèçè÷åñêè, à èõ îðãàíû â òåëå îòñóòñòâóþò. Ïðè òàêîé ôîðìå íàáëþäàþòñÿ ãàëëþöèíàöèè îòðèöàíèÿ íå òîëüêî ñâîåãî åñòåñòâà, íî è æèçíè â öåëîì, ïðè ýòîì ïàöèåíò ìîæåò îùóùàòü ñåáÿ áåññìåðòíûì. Òàê îäíà èç ïàöèåíòîê Æ. Êîòàðà ñ÷èòàëà, ÷òî âñ¸ æèâîå íà ïëàíåòå äàâíî ïîãèáëî, à îíà îñòàëàñü ñóùåñòâîâàòü, êàê «òåëî áåç äóøè». Äðóãîé ïàöèåíò óòâåðæäàë, «Ðàíüøå ó ìåíÿ áûëî ñåðäöå. Òåïåðü ÷òî-òî äðóãîå áüåòñÿ âìåñòî íåãî Ó ìåíÿ íåò æåëóäêà, è ÿ íèêîãäà íå õî÷ó åñòü. Êîãäà ÿ åì, ÿ ÷óâñòâóþ âêóñ ïèùè, íî, ïîñëå òîãî êàê îíà ïðîøëà ïî ïèùåâîäó, íå îùóùàþ óæå íè÷åãî. Òàêîå âïå÷àòëåíèå, ÷òî åäà ïðîâàëèâàåòñÿ â ïóñòîòó.»
Ïàðàäîêñàëüíûì îáðàçîì âåðîÿòíîñòü ñìåðòè ïðåäñòàâëÿåòñÿ ïàöèåíòàì íåâîçìîæíîé è âåäåò ê ðàçâèòèþ èäåé î áåññìåðòèè. Ýòî âûçûâàåò ó íèõ ñèëüíåéøåå îò÷àÿíèå æàæäàòü ñìåðòè, íî áûòü îáðå÷åííûì íà âå÷íîå ñóùåñòâîâàíèå â ñîñòîÿíèè íèãèëèçìà, íàïîìèíàþùåå ïðèæèçíåííûé àä Êüåðêåãîðà. Íåêîòîðûå ïàöèåíòû ïðè äàííîì çàáîëåâàíèè ñêëîííû íàíîñèòü ñåáå òðàâìû.
Ïðåñëåäóþùèå áîëüíûõ ãàëëþöèíàöèè ìîãóò áûòü âêóñîâûìè èëè îáîíÿòåëüíûìè.  ýòèõ ñëó÷àÿõ ïàöèåíòû óáåæäåíû, ÷òî îíè ãíèþò, ÷òî èõ åäà èñïîðòèëàñü, èì ïðåäëàãàþò çà ìåñòî åäû çàìàñêèðîâàííóþ ãðÿçü, ôåêàëèè èëè ÷åëîâå÷åñêîå ìÿñî.  ýòîì êðîåòñÿ åùå îäèí ïàðàäîêñ, ïîñêîëüêó, íåñìîòðÿ íà èõ óáåæäåíèå â ñîáñòâåííîé ñìåðòè èëè áåññìåðòèè, îíè ïûòàþòñÿ óíè÷òîæèòü ñåáÿ.
Áðåä Êîòàðà ñ÷èòàåòñÿ äîâîëüíî ðåäêèì çàáîëåâàíèåì, õàðàêòåðíûì â îñíîâíîì äëÿ äåïðåññèâíûõ ðàññòðîéñòâ ñòàð÷åñêîãî âîçðàñòà, ðåäêî øèçîôðåíèè. Íàèáîëåå ñèíäðîìó îòðèöàíèÿ ïîäâåðæåíû æåíùèíû, íàó÷íûõ îáúÿñíåíèé òàêîé çàêîíîìåðíîñòè ïîêà íå âûÿâëåíî. Ñèíäðîì Êîòàðà ÿâëÿåòñÿ ìóëüòèñèìïòîìíûì çàáîëåâàíèåì, ñî ñëîæíûì è òÿæ¸ëûì ïðîòåêàíèåì. ×åëîâåê, ñòðàäàþùèé äàííûì ðàññòðîéñòâîì, ïåðåæèâàåò ñåðü¸çíûå ñòðàäàíèÿ è äóøåâíûå ìóêè. Ïî äàííûì ïñèõèàòðè÷åñêèõ èññëåäîâàíèé, íåêîòîðûå ïàöèåíòû áîëåå íåñêîëüêèõ äåñÿòêîâ ëåò ñ÷èòàþò ñåáÿ «õîäÿ÷èìè ìåðòâåöàìè». Òàê, îäíà ïàöèåíòêà ïðîñèëà íàçûâàòü ñåáÿ «Íîëü», òåì ñàìûì àêöåíòèðóÿ ñâîè íèãèëèñòè÷åñêèå óáåæäåíèÿ. Äðóãàÿ ïðè ïðîñüáå íàçâàòü ñâîå èìÿ ãîâîðèëà: «Â ýòîì íåò òîëêó. Çàâåðíèòå ýòî è âûêèíüòå íà ïîìîéêó».
Ñðåäè îñíîâíûõ ñèìïòîìîâ, ïðèñóùèõ çàáîëåâàíèþ âûäåëÿþò:
— ìàíèþ âåëè÷èÿ;
— íèãèëèñòè÷åñêèé áðåä;
— ïîâûøåííóþ òðåâîæíîñòü;
— ñóèöèäàëüíûå ñêëîííîñòè;
— ãàëëþöèíàöèè;
— äåïðåññèâíûå ñîñòîÿíèÿ;
— èïîõîíäðèþ.
Âñå ýòî ìîæåò áûòü êàê âìåñòå, òàê è ïî îòäåëüíîñòè, è â òàêîì ñëó÷àå ñèìïòîìû áóäóò ñî âðåìåíåì çàìåíÿòü äðóã äðóãà.
Íèãèëèñòè÷åñêèé áðåä ïðîÿâëÿåòñÿ, ïðåæäå âñåãî, â óáåæäåíèè î íè÷òîæíîñòè è ìèçåðíîñòè, êàê ñâîåãî ëè÷íîãî ñóùåñòâîâàíèÿ, òàê è æèçíè âî âñ¸ì ìèðå. Áîëüíûì êàæåòñÿ, ÷òî æèçíü ëèøåíà ñìûñëà, ëþáîå ðàçâèòèå èëè ïðîãðåññ ñ÷èòàåòñÿ áåçóñïåøíûì è èððàöèîíàëüíûì.
Èíòåðåñíûì ÿâëÿåòñÿ òîò ôàêò, ÷òî â òÿæåëîé ôîðìå áîëåçíè ïðîÿâëÿþòñÿ ïî÷òè âñå ðàçíîâèäíîñòè ãàëëþöèíàöèé, è äàæå èõ ðåäêèé âèä îáîíÿòåëüíûå ãàëëþöèíàöèè. Áîëüíîìó íà÷èíàåò êàçàòüñÿ, ÷òî îò åãî âíóòðåííèõ îðãàíîâ èñõîäèò çëîâîííûé, ãíèþùèé çàïàõ. Äðóãèå ëèöà ñëûøàò ãîëîñ (÷àùå â ðàìêàõ øèçîôðåíèè), êîòîðûé ðàññêàçûâàåò ïðî ìó÷èòåëüíóþ ñìåðòü, îæèäàþùóþ èõ â áóäóùåì. Çà÷àñòóþ ãàëëþöèíàöèè èìåþò ãèïåðáîëè÷íóþ è ãðîòåñêíóþ îêðàñêó: áîëüíûì ÿâëÿþòñÿ âñÿ÷åñêèå äåìîíû, ìîíñòðû, ïîâåñòâóþùèå îá èõ íèê÷åìíîñòè è ñêîðîé ñìåðòè.
Òðåâîæíîñòü è ïîñòîÿííàÿ íàñòîðîæåííîñòü îáÿçàòåëüíûå ïðèçíàêè äàííîãî çàáîëåâàíèÿ. Îáåñïîêîåííîñòü, êàê ïðàâèëî, ïðåäøåñòâóåò ñàìîìó ðàçâèòèþ ñèíäðîìà, ó ìíîãèõ ïàöèåíòîâ ïåðåä äèàãíîñòèêîé áðåäà Êîòàðà îòìå÷àëàñü òðåâîæíîñòü è íåðâîçíîñòü.
 òÿæåëîé ôîðìå âìåñòå ñ ñóèöèäàëüíûìè ñêëîííîñòÿìè ó áîëüíûõ ÷àñòî ïðèñóòñòâóþò ìûñëè î ñâî¸ì áåññìåðòèè. Óáåæä¸ííîñòü â òîì, ÷òî îíè îáðå÷åíû íà âå÷íóþ æèçíü òîëêàåò òàêèõ ëþäåé íà îò÷àÿííûå äåéñòâèÿ, ñîïðîâîæäàþùèåñÿ ïîïûòêàìè èçîùð¸ííîãî ñàìîóáèéñòâà èëè íàíåñåíèåì ñåáå òÿæêèõ óâå÷èé. Ìíîãèå ëèöà, ñòðàäàþùèå òàêèì áðåäîâûì ñîñòîÿíèåì, ïûòàþòñÿ ïðîâåðèòü, íàñêîëüêî îíè áåññìåðòíû. Òàê, îòìå÷àëèñü ñëó÷àè íàíåñåíèÿ ñàìèì ñåáå ñìåðòåëüíûõ ðàí, àìïóòàöèè êîíå÷íîñòåé.
Ñèíäðîì çà÷àñòóþ ðàçâèâàåòñÿ íà ôîíå òÿæ¸ëûõ äåïðåññèâíûõ ñîñòîÿíèé, â îñíîâíîì â ñòàð÷åñêîì âîçðàñòå. Ïðè äëèòåëüíîì ïîäàâëåííîì ñîñòîÿíèè, àíãåäîíèè è ñàìîóíè÷èæåíèè áîëüíîé íà÷èíàåò ïðåäñòàâëÿòü, ÷òî åãî íå ñóùåñòâóåò, òåì ñàìûì, ÿêîáû ñìÿã÷àÿ äóøåâíóþ áîëü. Îäíàêî, íå âñ¸ òàê îäíîçíà÷íî. Åæåäíåâíî ïîâòîðÿÿ ñåáå ñëîâà î ñîáñòâåííîé ñâåðøèâøåéñÿ ñìåðòè, ÷åëîâåê íà÷èíàåò â ýòî âåðèòü. Êîãäà çàáîëåâàíèå ïðîãðåññèðóåò â êðàéíå òÿæ¸ëûå ôîðìû ðàçâèâàþòñÿ ãàëëþöèíàöèè è íèãèëèñòè÷åñêèé áðåä ñîáñòâåííîãî îòðèöàíèÿ. Íàèáîëåå ÷àñòî äàííûé ñèíäðîì âñòðå÷àåòñÿ ïðè ñëåäóþùèõ ïñèõè÷åñêèõ ðàññòðîéñòâàõ:
— øèçîôðåíèÿ;
— áîëüøàÿ äåïðåññèÿ(ïñèõîòè÷åñêàÿ äåïðåññèÿ);
— ñåíèëüíàÿ äåïðåññèÿ;
— ñòàð÷åñêèé ïñèõîç.
Íàèáîëåå âñåãî ïîäâåðæåíû çàáîëåâàíèþ ïîæèëûå ëþäè, íàõîäÿùèåñÿ â ñòàäèè ðàçâèòèÿ äåïðåññèè.
Íåîáû÷íûì ÿâëÿåòñÿ òîò ôàêò, ÷òî èíîãäà çàáîëåâàíèå ìîæåò âîçíèêíóòü ñïîíòàííî, áåç ñîïóòñòâóþùèõ íà òî ïðè÷èí. Òî åñòü ÷åëîâåê ìîæåò áûòü ïñèõè÷åñêè çäîðîâûì, îäíàêî, íåïîñðåäñòâåííî ïåðåä ïðèñòóïîì, â õàðàêòåðå ìîæåò ïîÿâèòüñÿ ðàçäðàæèòåëüíîñòü è ïîâûñèòüñÿ óðîâåíü òðåâîæíîñòè. Îòìå÷àëèñü ñëó÷àè, êîãäà áðåä Êîòàðà ðàçâèâàëñÿ ïîñëå êàêîãî-ëèáî òÿæ¸ëîãî çàáîëåâàíèÿ âíóòðåííèõ îðãàíîâ èëè ñèñòåì.
Òàê, ñîãëàñíî íàó÷íûì äàííûì, ó 27-ëåòíåãî ìóæ÷èíû áûë äèàãíîñòèðîâàí áðåä Êîòàðà ïîñëå ïåðåíåñ¸ííîãî èì òÿæåëåéøåãî çàáîëåâàíèÿ æåëóäî÷íî-êèøå÷íîãî òðàêòà.
Êëàññè÷åñêèé ïðèìåð ñïîíòàííîãî ïðîÿâëåíèÿ áîëåçíè ìîæíî íàáëþäàòü ó 26-ëåòíåãî ìóæ÷èíû, ó êîòîðîãî áîëåçíü ïîÿâèëàñü èç-çà øîêà.
Äåòñòâî 26 Íèëà, åäèíñòâåííîãî ðåáåíêà â ñåìüå, áûëî âïîëíå íîðìàëüíûì. Êîãäà åìó èñïîëíèëîñü äâàäöàòü ëåò, åãî ðîäèòåëè ïîãèáëè â àâèàêàòàñòðîôå, ðàçáèâøèñü íà íåáîëüøîì ñàìîëåòå. Íèë áûë ãëóáîêî ðåëèãèîçíûì, à ýòà òðàãåäèÿ ïîòðÿñëà è îçëîáèëà åãî. Îáâèíÿÿ â ñìåðòè ðîäèòåëåé ñåáÿ, Íèë ñòàë çàòâîðíèêîì, îáîðâàë âñå îòíîøåíèÿ ñ ëþäüìè è ñâÿçè ñ âíåøíèì ìèðîì. Îí áðîñèë óíèâåðñèòåò, ñòàë óïîòðåáëÿòü òÿæåëûå íàðêîòèêè è ïðàêòè÷åñêè íè÷åì íå çàíèìàëñÿ, æèâÿ çà ñ÷åò íàñëåäñòâà, äîñòàâøåãîñÿ îò áîãàòûõ ðîäèòåëåé. Íåêîòîðîå âðåìÿ Íèëà èíòåðåñîâàë ñïèðèòèçì, à îñîáåííî òåìà ðåèíêàðíàöèè.
 èòîãå ñåìåéíûé âðà÷ óáåäèë Íèëà îáðàòèòüñÿ çà ïñèõèàòðè÷åñêîé ïîìîùüþ. Þíîøà áûë îäåðæèì áðåäîì îòñóòñòâèÿ òåëà. Íèë îòêàçûâàëñÿ ïðèçíàòü, ÷òî ó íåãî åñòü ãîëîâà, òóëîâèùå, íîãè è ðóêè âîîáùå êàêèå-ëèáî ÷àñòè òåëà. Îí îòðèöàë, ÷òî åñò, ïüåò, ìî÷èòñÿ, èñïðàæíÿåòñÿ, è íå ìîã îáúÿñíèòü, ïî÷åìó îäåâàåòñÿ, åñëè âûõîäèò íà óëèöó. Íà îäíîé èç ñòàäèé òåðàïèè Íèëó ïðåäëîæèëè âûïèòü ñòàêàí âîäû. Ïîñëå ýòîãî åãî ïîïðîñèëè îáúÿñíèòü, êóäà äåëàñü âîäà. Ìîëîäîé ÷åëîâåê îòâåòèë, ÷òî îíà «èñïàðèëàñü». Êîãäà âðà÷ òðåáîâàë îáúÿñíèòü ýòè è äðóãèå íåñîîòâåòñòâèÿ, Íèë ëèáî íå îòâå÷àë, ëèáî ïðîñòî ãîâîðèë: «Íå çíàþ». Ñóäÿ ïî âñåìó, îí íå çàìå÷àë íåïîñëåäîâàòåëüíîñòè èëè ïðîòèâîðå÷èÿ â ñâîèõ îòâåòàõ.
Ëå÷åíèå ñèíäðîìà Êîòàðà
Ê ñîæàëåíèþ, ïðîãíîçû â ëå÷åíèè äàííîãî ÿâëåíèÿ çà÷àñòóþ íåáëàãîïðèÿòíûå, òàê êàê ôîðìà áðåäà èìååò íàñòîëüêî àáñóðäíóþ è ñàìîðàçðóøàþùóþ íàïðàâëåííîñòü, ÷òî áîëüíîé íå â ñèëàõ êðèòè÷åñêè îöåíèòü ñâî¸ ñîñòîÿíèå. Îäíàêî, íàóêå èçâåñòíû ðåäêèå ñëó÷àè ñ÷àñòëèâîãî âûçäîðîâëåíèÿ ëèö ñ áðåäîì îòðèöàíèÿ ñóùåñòâîâàíèÿ. Íàèáîëåå ïîëîæèòåëüíûì èñõîä áîëåçíè ÿâëÿåòñÿ äëÿ ëèö ñ äåïðåññèâíûìè ðàññòðîéñòâàìè èëè ñ ñîìàòè÷åñêèìè çàáîëåâàíèÿìè.
Òàê, áîëüíîé ñ ñèíäðîìîì Êîòàðà, èñòîðèÿ ÷óäåñíîãî âûçäîðîâëåíèÿ êîòîðîãî áûëà îïóáëèêîâàíà â èçâåñòíîì àìåðèêàíñêîì æóðíàëå, ñìîã ïî÷òè ïîëíîñòüþ èçëå÷èòüñÿ îò ýòîãî ñòðàøíîãî áðåäîâîãî ðàññòðîéñòâà. Ìóæ÷èíà áîëåå äåñÿòè ëåò ñ÷èòàë ñåáÿ ì¸ðòâûì, îäíàêî, áëàãîäàðÿ óäà÷íî ïîäîáðàííîé ñõåìå ëå÷åíèÿ è àäåêâàòíîé ïñèõîòåðàïèè, åìó óäàëîñü èçáàâèòüñÿ îò íèãèëèñòè÷åñêîãî áðåäà è ãàëëþöèíàöèé î ñîáñòâåííîé ñìåðòè.
 ïåðâóþ î÷åðåäü ïðîâîäèòñÿ òåðàïèÿ îñíîâíîãî çàáîëåâàíèÿ.  êà÷åñòâå ôàðìàêîòåðàïèè èñïîëüçóþòñÿ ïñèõîòðîïíûå, àíòèäåïðåññàíòû (åñëè ñèíäðîì âîçíèê íà ôîíå äåïðåññèâíîãî ðàññòðîéñòâà), ïðîòèâîòðåâîæíûå ïðåïàðàòû. Ïðè òÿæ¸ëûõ ôîðìàõ áðåäà Êîòàðà èñïîëüçóþò ýëåêòðîñóäîðîæíóþ òåðàïèþ.
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 4 апреля 2020;
проверки требует 1 правка.
Болезнь Меньера — негнойное заболевание внутреннего уха, характеризующееся увеличением объема эндолимфы (лабиринтной жидкости) и повышением внутрилабиринтного давления (эндолимфатический гидропс), в результате чего возникают рецидивирующие приступы прогрессирующей глухоты (чаще односторонней), шума в ушах, системного головокружения, нарушения равновесия и вегетативных расстройств.[3]
Болезнь была впервые изучена французским врачом Проспером Меньером (фр.)русск. (1799—1862). Относится к редким заболеваниям, согласно данным разных авторов, частота заболевания варьирует от 20 до 200 случаев на 100 000 населения. В тех случаях, когда предполагается вторичный характер эндолимфатического гидропса, в непосредственной связи с другим заболеванием, традиционно используется термин «синдром Меньера».[4]
Болезнью Меньера страдают преимущественно представители европеоидной расы. Средний возраст больных колеблется от 20 до 50 лет, но
болезнь может встречаться и у детей. Несколько чаще заболевание встречается у лиц интеллектуального труда и у жителей крупных городов. Этиология заболевания до конца не выяснена.[3]
Этиология[править | править код]
Причины появления данного заболевания до конца не изучены, однако, наиболее часто предполагают следующие:
• ангионевроз;
• вегетативную дистонию;
• нарушение обмена эндолимфы и ионного баланса внутрилабиринтных жидкостей;
• вазомоторные и нервно-трофические расстройства;
• инфекцию и аллергию;
• нарушение питания, витаминного и водного обмена.
Клинические проявления[править | править код]
Дебютировать болезнь Меньера может как с вестибулярных, так и со слуховых (снижение слуха, заложенность уха, ушной шум) симптомов. В первые 2–3 года
заболевания тугоухость может быть преходящей с практически полным восстановлением слуха в межприступном периоде. С годами слух постепенно снижается, вплоть до полной глухоты.[3]
Основные симптомы:
- Периодические приступы системного головокружения;
- Расстройство равновесия (больной не может ходить, стоять и даже сидеть);
- Тошнота, рвота;
- Усиленное потоотделение;
- Понижение, редко повышение, артериального давления, побледнение кожных покровов;
- Звон, шум в ухе (ушах).
- Нарушение координации.
Обычно течение болезни Меньера непредсказуемо: симптомы болезни могут ухудшиться, либо постепенно уменьшиться, либо остаться без изменения.
У больных, страдающих болезнью Меньера, со временем могут появиться и другие проявления. Приступы головокружения постепенно могут ухудшиться и стать чаще, в результате чего больной лишается трудоспособности, не может нормально водить автомобиль и заниматься другой физической активностью. Больные вынуждены постоянно быть дома. Нарушение слуха становится постоянным. У некоторых больных развивается глухота на стороне поражения. Проявления тиннитуса также могут со временем ухудшиться. Также отмечается переход патологического процесса с одного уха на другое. В таком случае может даже развиться полная глухота.
В то же время отмечаются случаи, когда заболевание постепенно самостоятельно проходит и больше никогда не рецидивирует. Некоторые пациенты, страдающие болезнью Меньера, отмечают, что через 7–10 лет у них постепенно уменьшаются проявления головокружений, приступы появляются реже. У некоторых больных эти проявления могут даже полностью пройти. Кроме того, симптомы тиннитуса так же могут полностью пройти, а слух нормализоваться.
Лечение[править | править код]
Лечение болезни Меньера проводится по двум направлениям: купирование острого приступа и профилактика новых приступов.
[5]
Все существующие в настоящее время способы и методы лечения направлены на облегчение переносимости больными приступов головокружения, но не изменяют значительно течение процесса и не предотвращают развитие тугоухости.[6] Однако индивидуальная, подбираемая с учётом сопутствующих заболеваний терапия может замедлить развитие тугоухости, уменьшить выраженность ушного шума, уменьшить частоту и выраженность головокружения.[7]
Лечение острого приступа[править | править код]
Госпитализация обычно не требуется, исключая случаи обильной рвоты с обезвоживанием.[5] Для купирования приступа используются седативные препараты (диазепам), средства, улучшающие мозговое кровообращение, дегидратационные средства. В остром периоде целесообразно вводить препараты парентерально или в свечах.[3] Некоторые эксперты рекомендуют проведение заушных новокаиновых блокад.[3][8]
Медикаментозная профилактика приступов[править | править код]
Лечение в межприступном периоде (поддерживающая терапия) должно быть комплексным и активным. Применяются средства, направленные на все стороны патологического процесса:
- Приём мочегонных средств (диуретиков) с целью уменьшения накопления во внутреннем ухе жидкости (эндолимфатический гидропс).
- Бетагистина дигидрохлорид — гистаминоподобный препарат, действует на кохлеарный кровоток, а также центральный и периферический вестибулярный аппарат. Уменьшает интенсивность и длительность головокружений, делает их более редкими.[3]
- Препараты, улучшающие мозговое кровообращение (циннаризин).
- Кортикостероиды, с целью уменьшить воспаление внутреннего уха.
Немедикаментозное лечение[править | править код]
- Снижение потребления соли для уменьшения количества жидкости во внутреннем ухе.
- Ограничение употребления алкоголя, курения табака и приёма кофеина, а также стрессов и любых состояний, провоцирующих приступы.
- Химическая абляция лабиринта — применяется в тяжёлых случаях выраженного головокружения, которое не устраняется медикаментозными средствами. Состоит во введении в барабанную полость ототоксичных антибиотиков, таких как гентамицин. В результате уменьшается выработка эндолимфы клетками внутреннего уха и патологическая импульсация со стороны пораженного лабиринта. Приступы головокружений прекращаются в 90 %, риск снижения слуха составляет примерно 15 %.[источник не указан 935 дней]
Щадящие хирургические операции:
- Хирургическое дренирование эндолимфатического мешка — применяется при неэффективности консервативного лечения симптомов болезни Меньера и сохранном слухе с пораженной стороны. Цель — уменьшить давление в эндолимфатическом пространстве, уменьшить проявления болезни, не повреждая при этом структуру поражённого уха.
- саккулотомия — декомпрессивная операция на сферическом мешочке;
- пересечение вестибулярного нерва с целью прекращения афферентной импульсации, что способствует исчезновению вестибулярных расстройств.
- лазеродеструкция горизонтального полукружного канала — позволяет добиться избавления от приступов головокружения в ближайшие и отдаленные сроки, сохранить слух и задержать развитие гидропического процесса в другом ухе при одностороннем процессе.[9]
При безуспешности щадящих видов хирургических вмешательств проводят такие деструктивные операции как:[3]
- Лабиринтэктомия.
- Кохлеосаккулотомия.
- Вестибулярная нейрэктомия.
Следует отметить, что операции на автономной нервной системе и перерезка сухожилий мышц барабанной полости малоэффективны, а декомпрессивные
и деструктивные хирургические вмешательства, как правило, приводят к глухоте на оперированное ухо и возобновлению приступов головокружений в отдаленные сроки в связи с фиброзным заращением созданных соустий; деструктивные операции на преддверноулитковом нерве выполняются в отделениях нейрохирургии.[3]
Примечания[править | править код]
Ссылки[править | править код]
- Meniere Disease (Idiopathic Endolymphatic Hydrops) — статья на Emedicine.com
- Ménière’s Disease — Topic Overview — статья на WebMD
Источник
