Что такое синдром дубина джонсона

Синдром Дубина-Джонсон является редкой, аутосомно — рецессивным , доброкачественной заболевание , которое вызывает изолированное увеличение конъюгированного билирубина в сыворотке крови. Классический, условие вызывает черную печень из — за осаждение пигмента , подобного меланин. Это состояние связано с дефектом в способности гепатоцитов секретировать конъюгированного билирубина в желчи, и похожа на синдром ротора . Это, как правило , протекает бессимптомно, но может быть диагностировано в раннем детстве на основе лабораторных испытаний. Никакое лечение обычно не требуется.
патофизиология
Конъюгированная гипербилирубинемия является результатом дефектного эндогенные и экзогенные передачи анионных конъюгатов из гепатоцитов в желчь. Нарушение билиарной экскреции билирубина глюкуронидов происходит из — за мутации в канальцевой множественной лекарственной белка сопротивление 2 (MRP2) . Мрачно пигментированные печени обусловлено полимеризуется адреналин метаболитов, не билирубин.
синдром Дубина-Джонсона имеет аутосомно-рецессивный тип наследования.
Синдром Дубина-Джонсона происходит из — за дефекта в множественной лекарственной устойчивости гена белка 2 ( ABCC2 ), расположенный на хромосоме 10 . Это аутосомно — рецессивное заболевание , и, вероятно , в связи с потерей функции мутации, так как мутация влияет на цитоплазматические / домен связывания.
диагностика
Отличительной чертой синдрома Дубина-Джонсона является необычным соотношение между побочными продуктами биосинтеза гема:
- Непораженные предметы имеют копропорфирин III к копропорфирину I соотношению примерно 3-4: 1.
- У больных с синдромом Дубина-Джонсона, это соотношение инвертируется с копропорфирина я быть в 3-4 раза выше , чем копропорфирин III. Анализ мочи порфиринов показывает нормальный уровень копропорфирина, но счета изомеров I на 80% от общего объема (обычно 25%).
В течение первых двух дней жизни, здоровые новорожденные имеют отношения мочевого копропорфирина аналогичные тем, которые наблюдаются у пациентов с синдромом Дубина-Джонсона; 10 дней жизни, однако, эти уровни преобразования в нормальном соотношении взрослых.
В посмертном вскрытии , печень будет иметь темно — розовый или черный внешний вид из — за пигмента накопления.
Обильное канальцевая множественной лекарственной устойчивостью белка вызывает перенос билирубина в желчные канальцы . Изоформы этого белка локализуется в апикальной мембране гепатоцитов, что позволяет транспортировку глюкуронид и глутатиона конъюгатов обратно в кровь. Высокие уровни гамма-глутамилтрансферазы (GGT) помощь в диагностике патологий , связанных с билиарной обструкции.
Дифференциация от синдрома Ротора
Синдром Дубина-Джонсона похож на синдром ротора , но могут быть дифференцированы с помощью:
| синдром ротора | синдром Дубина-Джонсона | |
| Внешний вид печени | нормальная гистология и внешний вид | Печень имеет черную пигментацию |
| Желчный визуализация | желчный пузырь можно визуализировать с помощью перорального cholecystogram | желчный пузырь не может быть визуализированы |
| Общая мочи копропорфирин содержание | высокий с <70% является изомер 1 | нормально с> 80% является изомер 1 (нормальная моча содержит больше изомера 3-изомера, чем 1) |
Испытание MRP2 активности также может быть сделано, чтобы дифференцировать синдром Дубина-Джонсона и синдром Rotor. Клиренс bromsulphthalein используется, чтобы определить это, тест, который называется bromsulphthalein клиренс-тест. 100 единиц BSP вводится внутривенно, а затем зазор. В случае синдрома Дубина-Джонсона, клиренс bromsulphthalein будет в течение 90 минут, в то время как в случае синдрома Ротора, зазор медленно, то есть, она занимает более 90 минут для оформления.
лечение
синдром Дубина-Джонсона представляет собой доброкачественное состояние и не требуется никакого лечения. Тем не менее, важно признать условие, чтобы не путать его с другими гепатобилиарными расстройствами, связанных с сопряженными гипербилирубинемиями, которые требуют лечения или имеют различный прогноз.
Прогноз
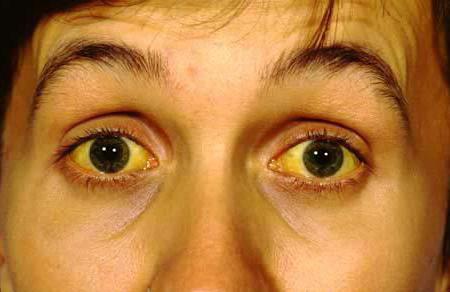
Прогноз хороший, и лечение этого синдрома, как правило , не требуется. Большинство пациентов бессимптомно и имеют нормальный срок жизни. Некоторые новорожденные представляют холестаз. Гормональные контрацептивы и беременность может привести к выраженной желтухи и желтухи (пожелтение кожи и глаз).
история
Синдром Дубина-Джонсона была впервые описана в 1954 году двумя людьми — д — р Франк Джонсон, военный врач и исследователь ветеранов администрации и вооруженных сил института патологии в Вашингтоне, округ Колумбия, и д — р Isadore Дубина, канадский патолог тогда работал бок о бок ему. Доктор Джонсон изучал медицину в Howard University College медицины и сталкивается с дискриминацией в существенной своей медицинской карьере, по причине того , чтобы быть афро-американец, и даже отвернулся от действительной военной службы во время битвы в Арденнах , несмотря на то, первый лейтенант и обученный врач. Позже, во время его стажировки, он должен был спать в лечебницу туберкулеза, так как больницы не позволяют афро-американских врачей , жить в одних и тех же резиденциях , как белые врачи, и он не может вращаться на несколько услуг, в том числе общей хирургии. Этот опыт, в сочетании с присущим ему интересом к химии, заставил его продолжить патологию, где он в конце концов встретился с доктором Дубиной и описал этот синдром впервые.
Смотрите также
- Желтуха
- Синдром Жильбера
- Синдром Криглера-Наджар
Рекомендации
внешняя ссылка
- Синдром Дубина-Джонсона на ght.nlm.nig.gov
- Синдром Дубина-Джонсона в Medline Plus энциклопедию
- Синдром Дубина-Джонсона в NIH бюро «s из редких болезней
Источник
Несмотря на то что современная медицина шагнула далеко вперед и многие заболевания больше не приговор для пациентов, некоторые из болезней еще не изучены до конца. Одним из них является синдром Дабина-Джонсона. Клиника, диагностика, лечение этого недуга представляет для медиков определенный интерес. Рассмотрим этот вопрос подробнее.
Синдром Ротора и синдром Дабина-Джонсона — редкие наследственные заболевания печени, похожие между собой формы желтухи.

Причины возникновения
Синдром Дабина-Джонсона имеет также другое название: энзимопатическая желтуха печени. Возникает он в связи с нарушением доставки в желчь из клеток печени билирубина.
Данное вещество появляется в организме для удаления из него поврежденных или полностью разрушенных эритроцитов. Вывод билирубина происходит двумя путями:
- большее количество вещества выходит через желчь;
- небольшие объемы уходят с мочой.
Синдром Дабина-Джонсона проявляется, когда нарушается транспортировка билирубина через желчь. Этому крайне редкому заболеванию подвержены в большей степени мужчины молодого возраста (примерно от 20-30 лет). Иногда встречаются случаи возникновения болезни с рождения. Риск заражения после достижения человеком возраста 50 лет и старше минимален.
Генетическая причина возникновения синдрома Дабина-Джонсона объясняется мутацией гена, участвовавшего в экспорте билирубина в печень и кодирующего белки.
Симптомы
Синдром Дабина-Джонсона, симптомы которого свойственны и другим болезням, как, к примеру, повышенная утомляемость, имеет и собственные отличающие признаки:
- болевые ощущения в области ребер с правой стороны;
- полное отсутствие аппетита;
- может наблюдаться небольшой зуд кожи;
- увеличение размеров печени;
- колики, которые иногда усиливаются;
- рвота;
- увеличение температуры.
Проявления усиливаются в связи с перенесенными инфекционными заболеваниями, тяжелыми физическими и эмоциональными перегрузками. Для женщин обострение возможно после приема контрацептивов.
Группа риска
Какой группе людей следует опасаться возникновения синдрома?
Болезнь носит наследственный характер. Если в семье родились дети с этим заболеванием, паре на этапе планирования беременности необходимо пройти все обследования, сдать необходимые анализы и проконсультироваться со специалистом. Те же рекомендации актуальны для тех пар, среди которых кто-то супругов либо их ближайшие родственники перенесли синдром Дабина-Джонсона.

Процесс диагностики
Географически это заболевание больше всего распространено среди евреев иранского происхождения. Их численность достигает 70% от общей массы заболевших пациентов.
Важно, что практически не опасен для жизни синдром Дабина-Джонсона. Пример с пациентами это подтверждает. Врачи изучили среднюю продолжительность жизни больных этим недугом и пришли к выводу, что он не ведет к летальному исходу.
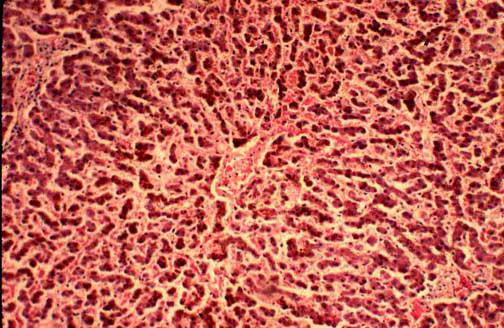
Около 25% заболевших испытывают боли в области правого подреберья. Структура печени при синдроме не страдает, не происходит ее деформации. Но при этом в ее тканях появляются черные пятна, в результате чего орган изменяет свой цвет на зеленый или темно-коричневый. Такая особенность синдрома получила название шоколадной печени. Этот эффект достигается в результате нарушения секреции метаболитов.
Заболевание имеет благоприятный прогноз, несмотря на то что может продолжаться в течение всей жизни пациента.
В таблице, приведенной ниже, отражены данные о состоянии внутренних органов пациентов.

| Орган | Состояние |
| печень | как правило, увеличена |
| желчный пузырь и протоки | не изменены |
| селезенка | часто увеличена |
Инструментальная диагностика
Синдром Дабина-Джонсона, диагностика которого проходит в несколько этапов, определяется при помощи анализов.
- Обязательным является УЗИ органов брюшной полости.
- Общие анализы крови и мочи.
- Анализ крови и мочи на билирубин. Как правило, они завышены.
- Пробы с фенобарбеталом.
- Маркеры гепатита.
- Проба бромсульфалеинова.
- Значение показателей копропорфирина в моче за сутки.
- Содержание ферментов в крови.
Применяются и некоторые другие методы диагностирования заболевания.
| Название | Характеристика |
| диагностическая лапароскопия | характерное для данного синдрома потемнение печени |
| пункционная биопсия | нахождение в печенных гепотацитах специфического пигмента |
| процедура внутривенной холецистографии | контрастирование желчного пузыря и его протоков осуществляется с запозданием или не осуществляется совсем |
При наличии синдрома Дабина-Джонсона пациенту нужно обязательно посетить терапевта.
Лечение и профилактика
Синдром Дабина-Джонсона, лечение которого не предполагает приема специальных препаратов, контролируется с помощью профилактических мер:
- соблюдение строгой диеты, употребление витаминов группы В, отказ от консервантов;
- снижение стрессовых ситуаций;
- уменьшение физических нагрузок;
- отказ от алкогольных напитков;
- регулярный контроль уровня билирубина на протяжении всего срока жизни пациента.
Необходимо также помнить, что беременность может обострить заболевание. Лекарственных препаратов, помогающих излечить синдрома Дабина-Джонсона, на данный момент не разработано.
Схожим по природе заболеванием является синдром Ротора.
Краткая характеристика
Синдром Ротора также является наследственным заболеванием, которое поражает печень. Изменениям подвергается доставка билирубина, ферментативные функции остаются в норме. Можно сказать, что заболевание является облегченной формой описанного выше синдрома Дабина-Джонсона. Симптомы также выражены несколько мягче.
Заболевание может проявляться как с рождения, так и в детском возрасте. Билирубин в крови пациента может быть свободный и связанный. Наблюдается контрастирование желчного пузыря.
Синдром Ротора отличается тем, что в гепатоцитах нет содержания коричневых пигментов. Не присутствует эффект, который носит название шоколадной печени. Причина возникновения заболевания немного отличается от синдрома Дабина-Джонсона. В данном случае печень не справляется с поглощением билирубина. В результате сбоя неусвоенное вещество возвращается обратно в кровь. На этой почве в организме пациента развивается гипербулемия. Прогноз заболевания благоприятный.
Во время диагностики лидофренином печень, желчный пузырь и его протоки становятся видимыми.
Симптомы синдрома
Признаки синдрома Ротора очень похожи на симптомы синдрома Дабина-Джонсона:
- Неявно выраженная желтуха.
- Ощущение горечи во рту.
- Болевые ощущения в области правого подреберья.
- При синдроме Дабина-Джонсона печень пациентов увеличена в размерах. В случае с синдромом Ротора она увеличена лишь в некоторых случаях.
- Повышенное содержание билирубина в крови.
- Функции печени остаются в норме.
- Анализы крови без изменений.
- В биоптах печени не происходит накопления пигментов.
Прогноз заболевания в целом благоприятный, синдром протекает на протяжении многих лет, не слишком ухудшая состояние здоровья человека.

Диагностика синдрома
Заболевание можно установить только при проведении всесторонней диагностики организма.
Исследования, проводимые в лаборатории, помогут выявить повышенное содержание билирубина в крови. Для диагностики важно знать и количество копропорфирина, содержащегося в моче.
У большинства пациентов болезнь протекает без каких-либо симптомов.
В случае диагностирования синдрома Ротора проводят обследование печени: ее рентген и УЗИ. Таким же анализам подвергаются желчный пузырь и протоки.
Профилактика заболевания
Общие меры профилактики выглядят следующим образом:
- снижение физических нагрузок;
- лечение заболеваний, сопутствующих синдрому Ротора;
- следует избегать стрессов и эмоциональных нагрузок.
Факторы повышения билирубина в крови
Билирубин повышается по следующим причинам:
- сильный стресс;
- неправильное питание, нарушение диеты;
- употребление лекарственных препаратов;
- чрезмерное употребление алкоголя.
Лечение заболевания
Общих методов для устранения заболевания нет. Однако необходимо соблюдать профилактические меры. В качестве лекарств нужно принимать средства, выводящие билирубин из организма. Часто применяются желчегонные препараты.
Подобрать соответствующее лечение поможет врач.
Источник
Ñèíäðîì Êðèãëåðà-Íàéÿðà
Ñèíäðîì Êðèãëåðà-Íàéÿðà õàðàêòåðèçóåòñÿ:
- êðàéíå âûñîêèì ñîäåðæàíèåì â êðîâè íåïðÿìîãî (íåñâÿçàííîãî) áèëèðóáèíà;
- îòñóòñòâèåì èëè ñíèæåíèåì àêòèâíîñòè ãëþêóðîíèëòðàíñôåðàçû, ïåðåâîäÿùåé ñâîáîäíûé áèëèðóáèí â ñâÿçàííûé.
Âïåðâûå ýòî íàðóøåíèå îáìåíà áèëèðóáèíà áûëî îïèñàíî â 1952 ãîäó ó íîâîðîæä¸ííûõ àìåðèêàíñêèìè ïåäèàòðàìè Crigler John Fielding, Jr. (Êðè’ãëåð Äæîí, ìëàäøèé) è Najjar Victor Assad (Íà’éÿð).
Ðàçëè÷àþò äâå ãåíåòè÷åñêè ãåòåðîãåííûå ôîðìû ñèíäðîìà:
- Ñèíäðîì Êðèãëåðà-Íàéÿðà I òèïà âñòðå÷àåòñÿ î÷åíü ðåäêî, èìååò àóòîñîìíî-ðåöåññèâíûé òèï íàñëåäîâàíèÿ. Ãèïåðáèëèðóáèíåìèÿ îáóñëîâëåíà ïîëíûì îòñóòñòâèåì ãëþêóðîíèëòðàíñôåðàçû âñëåäñòâèå ãåíåòè÷åñêîãî äåôåêòà. Íåïðÿìîé áèëèðóáèí ïðåâûøàåò íîðìó â 15-50 ðàç. Íåïðÿìîé áèëèðóáèí ÿâëÿåòñÿ íåéðîòðîïíûì ÿäîì: ïîâûøåííûé óðîâåíü áèëèðóáèíà âûçûâàåò ïîâðåæäåíèå öåíòðàëüíîé íåðâíîé ñèñòåìû (áàçàëüíûå è ñòâîëîâûå ÿäðà ãîëîâíîãî ìîçãà) è ìîæåò ïðèâîäèòü ê ðàçâèòèþ áèëèðóáèíîâîé ýíöåôàëîïàòèè (ÿäåðíîé æåëòóõè). Óðîâåíü íåïðÿìîãî áèëèðóáèíà, ïðè êîòîðîì âîçíèêàåò óãðîçà ýíöåôàëîïàòèè — 340 ìêìîëü/ë. Ïðîãíîç íåáëàãîïðèÿòíûé, áîëüíûå îáû÷íî ïîãèáàþò â ìëàäåí÷åñòâå (ðåá¸íîê ðåäêî äîæèâàåò äî 1,5 ëåò).
- Ñèíäðîì Êðèãëåðà-Íàéÿðà II òèïà âñòðå÷àåòñÿ ðåäêî, èìååò àóòîñîìíî-äîìèíàíòíûé òèï íàñëåäîâàíèÿ. Àêòèâíîñòü ãëþêóðîíèëòðàíñôåðàçû ðåçêî ñíèæåíà, íåïðÿìîé áèëèðóáèí ïðåâûøàåò íîðìó â 520 ðàç. Äëÿ èíäóêöèè ìèêðîñîìàëüíîé àêòèâíîñòè ôåðìåíòà ìîæíî ïðèìåíÿòü ôåíîáàðáèòàë. Áîëüíûå äîæèâàþò äî ñðåäíåãî âîçðàñòà (36-44 ãîäà) è áîëåå.  îòäàë¸ííîì ïåðèîäå ìîãóò âñòðå÷àòüñÿ ãëóõîòà, õîðåàòåòîç è äðóãèå íåâðîëîãè÷åñêèå ïîâðåæäåíèÿ, íî â áîëüøèíñòâå ñëó÷àåâ êëèíè÷åñêèå ïîñëåäñòâèÿ îòñóòñòâóþò.
Äèôôåðåíöèàëüíûé äèàãíîç
Ñèíäðîì Êðèãëåðà-Íàéÿðà íåîáõîäèìî îòëè÷àòü îò ñëåäóþùèõ ñîñòîÿíèé:
- Ôèçèîëîãè÷åñêàÿ æåëòóõà íîâîðîæä¸ííûõ è æåëòóõà íåäîíîøåííûõ äåòåé. Ïðè÷èíà — ôèçèîëîãè÷åñêàÿ íåçðåëîñòü ôåðìåíòíûõ ñèñòåì ïå÷åíè. Æåëòóõà íàáëþäàåòñÿ ó 50% äîíîøåííûõ è áîëåå ÷åì ó 80% íåäîíîøåííûõ íîâîðîæä¸ííûõ. Æåëòóõà ðàçâèâàåòñÿ íà 2-3 äåíü æèçíè è ïðîõîäèò â òå÷åíèå 7-10 äíåé áåç êàêîãî-ëèáî âìåøàòåëüñòâà. Óðîâåíü íåïðÿìîãî áèëèðóáèíà îáû÷íî íå ïðåâûøàåò íîðìó â 5-10 ðàç è íå ñîïðîâîæäàåòñÿ ñèìïòîìàìè ïîâðåæäåíèÿ ÖÍÑ (ìûøå÷íàÿ ãèïåðòîíèÿ, íèñòàãì, àòåòîç, ñóäîðîãè). Ó íåäîíîøåííûõ óðîâåíü áèëèðóáèíà îáû÷íî âûøå, à æåëòóõà ñîõðàíÿåòñÿ äîëüøå (äî 14-15 äíÿ æèçíè).
- Ñèíäðîì Ëþñè-Äðèñêîëëà (Lucey-Driscoll).  îòå÷åñòâåííîé ëèòåðàòóðå ÷àñòî ïèøóò, êàê ñèíäðîì Ëþöåÿ-Äðèñêîëëà. Ýòî òðàíçèòîðíàÿ ñåìåéíàÿ
ãèïåðáèëèðóáèíåìèÿ íîâîðîæä¸ííûõ, ñâÿçàííàÿ ñ ïðèñóòñòâèåì â ó íåêîòîðûõ æåíùèí â ãðóäíîì ìîëîêå èíãèáèòîðîâ êîíúþãàöèè áèëèðóáèíà (ïðîèçâîäíûå ïðåãíàíäèîëà). Æåëòóõà îáû÷íî èñ÷åçàåò ÷åðåç íåñêîëüêî äíåé ïîñëå ïðåêðàùåíèÿ ãðóäíîãî âñêàðìëèâàíèÿ.
- Ãåìîëèòè÷åñêèå æåëòóõè íîâîðîæä¸ííûõ îáóñëîâëåíû ãåìîëèçîì ðàçëè÷íîãî ãåíåçà (ðåçóñ-êîíôëèêò, âðîæä¸ííûå àíîìàëèè ãåìîãëîáèíà èëè ýðèòðîöèòîâ).
Ëå÷åíèå
Îáùèå ðåêîìåíäàöèè — ñì. ñèíäðîì Æèëüáåðà. Ôåíîáàðáèòàë óâåëè÷èâàåò ñîäåðæàíèå ãëþêóðîíèëòðàíñôåðàçû, ïîýòîìó åãî ïðè¸ì óìåñòåí â ïåðèîä îáîñòðåíèÿ ñèíäðîìà Êðèãëåðà-Íàéÿðà II òèïà â äîçå 30-200 ìã/ñóò. â òå÷åíèå 2-4 íåäåëü.
Ñèíäðîì Äóáèíà-Äæîíñîíà
 1954 ãîäó àìåðèêàíöû Dubin I. Nathan (Äó’áèí) è Johnson F. (Äæî’íñîí) îïèñàëè äîáðîêà÷åñòâåííóþ æåëòóõó ñ ïîâûøåíèåì ïðÿìîé ôðàêöèè áèëèðóáèíà.
Ñèíäðîì Äóáèíà-Äæîíñîíà (â îòå÷åñòâåííîé ëèòåðàòóðå ÷àñòî îáîçíà÷àåòñÿ, êàê ñèíäðîì Äàáèíà-Äæîíñîíà) õàðàêòåðèçóåòñÿ:
- óìåðåííûì ïîâûøåíèåì â êðîâè ïðÿìîãî (ñâÿçàííîãî) áèëèðóáèíà âñëåäñòâèå íàðóøåíèÿ ìåõàíèçìîâ åãî òðàíñïîðòà èç ãåïàòîöèòîâ â æåë÷ü;
- ïîâûøåííûì âûäåëåíèåì ñ ìî÷îé æåë÷íûõ ïèãìåíòîâ;
- îòëîæåíèåì â ãåïàòîöèòàõ ò¸ìíî-êîðè÷íåâîãî èëè áóðî-îðàíæåâîãî ëèïîõðîìíîãî ïèãìåíòà (óñòàíàâëèâàåòñÿ ïðè ïóíêöèîííîé áèîïñèè ïå÷åíè);
- àóòîñîìíî-ðåöåññèâíûì òèïîì íàñëåäîâàíèÿ.
Ñèíäðîì Äóáèíà-Äæîíñîíà ðàñïðîñòðàí¸í ñðåäè èðàíñêèõ åâðååâ â àññîöèàöèè ñ íåäîñòàòî÷íîñòüþ VII ôàêòîðà ñâåðòûâàíèÿ êðîâè.
Ñèìïòîìàòèêà áîëåå ÿðêî âûðàæåíà, ÷åì ïðè äðóãèõ ôîðìàõ ãèïåðáèëèðóáèíåìèè. Ïàöèåíòû æàëóþòñÿ íà ïîâûøåííóþ óòîìëÿåìîñòü, ïëîõîé àïïåòèò, áîëü â ïðàâîì ïîäðåáåðüå. Ïå÷åíü ïðè ñèíäðîìå Äóáèíà-Äæîíñîíà íå ìîæåò àäåêâàòíî ýêñêðåòèðîâàòü áèëèðóáèí è êîíòðàñòíûå ïðåïàðàòû, èñïîëüçóåìûå äëÿ õîëåöèñòîãðàôèè, ïîýòîìó ÷àñòîé íàõîäêîé ÿâëÿåòñÿ îòñóòñòâèå òåíè æåë÷íîãî ïóçûðÿ ïðè õîëåöèñòîãðàôèè.
Âûðàæåííîñòü æåëòóõè ìîæåò âàðüèðîâàòü, óñèëèâàÿñü íà ôîíå èíôåêöèîííûõ çàáîëåâàíèé, ïðè ïðè¸ìå îðàëüíûõ êîíòðàöåïòèâîâ è áåðåìåííîñòè. Âî âðåìÿ ðåìèññèè æåëòóõà ïî÷òè ïîëíîñòüþ èñ÷åçàåò. Çà÷àñòóþ ñèíäðîì Äóáèíà-Äæîíñîíà íå çàìå÷àþò äî íàñòóïëåíèÿ áåðåìåííîñòè èëè ïðè¸ìà îðàëüíûõ êîíòðàöåïòèâîâ.
Ïðîãíîç áëàãîïðèÿòíûé. Ìåäèêàìåíòîçíîãî ëå÷åíèÿ íå ñóùåñòâóåò, õîòÿ â îïðåäåë¸ííîé ñòåïåíè ïîâûøåííûé óðîâåíü áèëèðóáèíà ïîääà¸òñÿ êîððåêöèè ôåíîáàðáèòîëîì. Îáùèå ðåêîìåíäàöèè — ñì. ñèíäðîì Æèëüáåðà.
Ñèíäðîì Ðîòîðà
 1948 ãîäó ôèëèïïèíñêèé òåðàïåâò Rotor Arturo B. (Ðî’òîð) îïèñàë âàðèàíò äîáðîêà÷åñòâåííîé æåëòóõè ñ ïîâûøåíèåì ïðÿìîé ôðàêöèè áèëèðóáèíà, íî ñ íîðìàëüíîé ìîðôîëîãè÷åñêîé êàðòèíîé ïå÷åíè. Ïîäîáíîå ñîñòîÿíèå ïîëó÷èëî íàçâàíèå ñèíäðîì Ðîòîðà, õîòÿ íåêîòîðûå ñ÷èòàëè åãî ëèøü âàðèàíòîì ñèíäðîìà Äóáèíà-Äæîíñîíà.
Ñèíäðîì Ðîòîðà î÷åíü ðåäêîå ñîñòîÿíèå, ïåðâè÷íûé áèîõèìè÷åñêèé äåôåêò â îòëè÷èå îò äðóãèõ ôóíêöèîíàëüíûõ ãèïåðáèëèðóáèíåìèé íå èäåíòèôèöèðîâàí.
Ñèíäðîì Ðîòîðà õàðàêòåðèçóåòñÿ:
- óìåðåííûì ïîâûøåíèåì â êðîâè ïðÿìîãî (ñâÿçàííîãî) áèëèðóáèíà âñëåäñòâèå íàðóøåíèÿ ìåõàíèçìîâ åãî òðàíñïîðòà èç ìèêðîñîì ãåïàòîöèòîâ â æåë÷ü,
- ïîâûøåííûì âûäåëåíèåì ñ ìî÷îé æåë÷íûõ ïèãìåíòîâ,
- îòñóòñòâèåì ò¸ìíî-êîðè÷íåâîãî ïèãìåíòà â ãåïàòîöèòàõ ïðè ïóíêöèîííîé áèîïñèè è âèçóàëèçàöèåé æåë÷íîãî ïóçûðÿ ïðè õîëåöèñòîãðàôèè,
- àóòîñîìíî-ðåöåññèâíûì òèïîì íàñëåäîâàíèÿ.
Ïðîãíîç áëàãîïðèÿòíûé. Ìåäèêàìåíòîçíîãî ëå÷åíèÿ íå ñóùåñòâóåò. Îáùèå ðåêîìåíäàöèè — ñì. ñèíäðîì Æèëüáåðà.
Èñòî÷íèêè
- Ïîäûìîâà Ñ.Ä. Áîëåçíè ïå÷åíè. Ðóêîâîäñòâî äëÿ âðà÷åé. — 2-å èçä., ïåðåðàá. è äîï. — Ì.: Ìåäèöèíà, 1993. — 544 ñ.
- Bancroft J., Kreamer B., Gourley G. Gilbert syndrome accelerates development of neonatal jaundice. // Journal of Pediatrics, 1998. — v. 132. — pp. 656660.
- Black M., Sherlock S. Treatment of Gilberts syndrome with phenobarbitone. // Lancet, 1970. — v. 1. — pp. 13591361.
- Coffman D., Chalstrey J., Smith-Laing G. Gastrintentestinal disordes. — Edinburgh: Chuchill Livingstone, 1986. — 106 p.
- Mukherjee S. Gilbert syndrome. // eMedicine (https://emedicine.medscape.com/article/176822-overview). — Last Updated 3 April 2009.
Äàòà ñîçäàíèÿ ôàéëà: 4 àïðåëÿ 2009 ã.
Äîêóìåíò èçìåí¸í: 4 àïðåëÿ 2009 ã.
Copyright © Âàíþêîâ Ä.À.
Источник
