Что такое синдром чулок и перчаток

Полинейропатия – болезнь, вызванная множественным повреждением нервов, расположенных на периферии за пределами центральной нервной системы. Это относится к нервам, идущим от головного и спинного мозга к мышцам, коже, внутренним органам. Рассмотрим, какие проявления имеет полинейропатия нижних конечностей, лечение и препараты для терапии.
Полинейропатия нижних конечностей
У большинства людей способность ходить, не испытывая дискомфорта и затруднений, сохраняется всю жизнь. Но если наблюдаются проявления полинейропатии нижних конечностей — одного из наиболее распространенных нервных расстройств, то становится понятным, какие трудности может вызвать обычная ходьба. Заболевание затрудняет способность чувствовать ноги, что создает неудобство и делает невозможной устойчивую походку, а также увеличивает вероятность потери равновесия и падения.
Хоть и существуют различные причины возникновения полинейропатии, симптомы остаются практически постоянными и включают в себя:
- боль;
- онемение;
- покалывание или жжение;
- повышенную чувствительность;
- мышечную слабость.
Даже легкое прикосновение к коже на ногах способно вызвать болезненность. При этом появляется ощущение надетых на ноги носков, хотя на самом деле их нет. Симптомы повреждения двигательных нервов могут включать в себя слабость или паралич в мышцах и связанные с этим трудности при ходьбе. Они чаще всего начинаются постепенно, и их развитие занимает много времени. Тем не менее следует отметить, что в некоторых случаях болезнь может прийти внезапно.
Читайте также:
- Натоптыши на пальцах ног – как избавиться?
- Потеют ноги: что делать?
Невропатии всех типов, как правило, делятся на три категории:
- приобретенную;
- наследственную;
- идиопатическую – возникающую без видимых причин.
Полинейропатия на сегодняшний день более распространена, чем нейропатия, и может быть следствием таких причин:
- воздействия токсичных веществ, таких как ртуть и свинец;
- некоторых лекарственных препаратов;
- алкоголизма;
- плохого питания, особенно дефицита витамина В12;
- бактериальных или вирусных инфекций;
- аутоиммунных расстройств и осложнений от серьезных заболеваний;
- наследственных заболеваний, таких как болезнь Шарко-Мари-Тута;
- травмы;
- сахарного диабета;
- неизвестных причин.
Идиопатическими являются до одной трети диагностированных нейропатий. Как правило, они возникают у людей старше 60 лет.
Лечение препаратами алкогольной полинейропатии

Алкогольная полинейропатия имеет токсический характер возникновения и относится к довольно распространенным. Под воздействием алкоголя происходят нарушения обменных процессов в нервной ткани. Развивается заболевание довольно быстро.
Симптоматика:
- проявление болезненности, усиливающейся при надавливании;
- слабость в ногах;
- изменения в походке: при ходьбе широко расставлены ноги;
- ощущение надетых носков;
- атрофические процессы в мышцах;
- посинение, отечность стоп.
При своевременном лечении наступает стадия обратного развития заболевания. Благоприятный исход зависит от полного исключения употребления алкоголя. Терапия:
- витамин С;
- витамины группы В;
- средства для улучшения процессов обмена;
- Амиридин;
- Дибазол;
- физиотерапевтические процедуры.
Особенности терапии диабетической полинейропатии
Диабетическая полинейропатия развивается как следствие наличия основного заболевания – сахарного диабета. Диабет является причиной около трети всех случаев периферической невропатии. В основе развития патологии лежит ускорение атеросклеротических процессов в сосудах сердца и нижних конечностях, а также нарушение обмена фруктозы и атрофия нервных волокон.
Хотя диабетическая невропатия описывается как определенное состояние, последствия и возможные осложнения, связанные с ней, аналогичны другим формам заболевания:
- покалывание;
- боль;
- потеря чувствительности;
- трудности при ходьбе.
Больным диабетом особое внимание нужно уделять уходу за ногами. Следует отметить, что проблемы невропатии у диабетиков обычно появляются через 10-15 лет после начала заболевания. Таким образом, внимание к уровню сахара в крови, возможным симптомам и квалифицированная помощь ортопеда на ранней стадии важны для предотвращения развития полинейропатии.
Терапия проводится в несколько этапов:
- Добиваются оптимального уровня сахара в крови.
- Проводится нормализация кровяного давления, массы тела, подбираются физические нагрузки.
- Принимаются витамины группы В.
- Прописываются препараты альфа-липоевой кислоты, возможен комбинированный их прием совместно с другими лекарствами.
Дистальная сенсорная полинейропатия
Это одно из частых неврологических осложнений, которое наступает вследствие повышенного содержания сахара в крови и поражения периферических сенсорных нервных волокон. Термин дистальная означает, что патологическому воздействию подвержены самые удаленные части нижних конечностей – стопы. Сенсорная говорит о нарушениях, касающихся чувствительности.
В основном негативному влиянию подвержены волокна малого диаметра. Поражение сенсорных нервов проявляется занижением или отсутствием чувствительности к боли и температуре. Этот эффект способствует повышенному травматизму стоп. Также симптоматика проявляется покалыванием, жжением, зябкостью, острыми болями, а часто и онемением, присутствием ощущения инородного включения в области стопы.
Лечение строится на следующих принципах:
- терапия основного заболевания;
- лечение, направленное на коррекцию механизмов, вызывающих нейропатию, нормализацию энергетического метаболизма;
- симптоматическое лечение;
- прием препаратов, действие которых направлено на восстановление поврежденных тканей нервной системы.
Читайте также:
- Чешутся ноги ниже колен: причины
- Крутит ноги: что делать?
- Отекают ноги в щиколотках: причины и меры профилактики
В заключение нужно сказать о том, что конкретно каждый человек может сделать для решения проблем, вызванных нейропатией. В первую очередь это контроль над основным заболеванием: управление уровнем сахара в крови, отказ от употребления алкоголя, старательный уход за ногами и выполнение указаний и назначений доктора. Немаловажными факторами считаются приверженность к ведению здорового образа жизни, отказ от вредных привычек, получение полноценного питания, отдыха, регулярных сбалансированных физических нагрузок. Будьте здоровы!
Источник
Полинейропатия — одно из тяжелейших неврологических нарушений, которое характеризуется множественным поражением периферических нервов. Как проявляется эта болезнь, насколько благоприятен прогноз, что делать, если полинейропатия настигла кого-то из ваших близких, и можно ли вылечить это заболевание?
Что такое полинейропатия и какие симптомы ей сопутствуют
С греческого языка название этой болезни переводится как «болезнь многих нервов», и это очень точно передает ее суть. При полинейропатии поражаются практически все мелкие периферические нервы. Причины заболевания различны, но симптомы у полинейропатии всегда очень схожие, вне зависимости от того, что именно вызвало болезнь:
- слабость мышц верхних и нижних конечностей (обычно сначала пациент жалуется на слабость стоп и кистей, затем она распространяется на всю конечность);
- слабость черепной мускулатуры, включая жевательную голосовую и ротоглоточную мускулатуру;
- слабость дыхательной мускулатуры (тахикардия, затрудненное дыхание);
- нарушения пищеварения и запоры;
- нарушения мочеиспускания и эрекции;
- снижение чувствительности (вплоть до полного ее исчезновения), а также отсутствие рефлексов;
- появление необъяснимых сильных болей;
- странные ощущения в конечностях — мурашки, жжение;
- отеки ног и рук;
- дрожание пальцев, иногда — непроизвольные подергивания мышц;
- бледность и потливость, которая не зависит от температуры и физических усилий;
- нарушения дыхания, одышка, усиленное сердцебиение;
- плохая переносимость жары и холода;
- головокружения, сложности с равновесием, нарушение координации, особенно с закрытыми глазами;
- медленное заживание ран.
Выраженность этих симптомов может быть как сильной, так и слабой. Иногда болезнь развивается долго, на протяжении нескольких лет, но может возникнуть и внезапно, буквально за считанные недели.
На заметку
Распространенность заболеваний периферической нервной системы особенно высока у пожилых людей. У пациентов до 55 лет они составляют от 3,3% до 8%, а в более старшей возрастной группе (60–74 года) достигают 22%. Подавляющее большинство пациентов страдает полинейропатией (ПНП), а именно — диабетической формой заболевания[1].
Причины заболевания
К нейропатии могут привести:
- сахарный диабет. Одна из самых распространенных причин полинейропатии. Диабет нарушает работу сосудов, питающих нервы, и вызывает обменные нарушения в миелиновой оболочке нервных волокон. Это приводит к их поражению. При сахарном диабете от полинейропатии, как правило, страдают нижние конечности;
- критический дефицит витаминов группы В. Эти витамины жизненно необходимы для работы нервной системы, и их долговременная нехватка часто приводит к ПНП;
- воздействие токсинов, которое приводит к различным видам полинейропатии: на фоне химиотерапии, при отравлении (в том числе тяжелыми металлами) возникает токсическая ПНП; при злоупотреблении алкоголем — алкогольная ПНП; в случае избыточного приема лекарственных препаратов развивается медикаментозная форма ПНП[2, 3];
- полиневропатии на фоне инфекции. ВИЧ, боррелии, лепра могут вызывать тяжелое поражение периферической и центральной нервной системы;
- тяжелые продолжительные операции и длительное (более двух недель) пребывание пациента в реанимации (в том числе и после тяжелых травм) может привести к полинейропатии критических состояний;
- дизиммунные полиневропатии. Данный вид невропатии развивается из-за неправильной работы иммунной системы — последствием этих нарушений становится воспалительный процесс в нервных волокнах. К таким заболеваниям относятся синдром Гийена — Барре (острая воспалительная полиневропатия), хроническая воспалительная демиелинизирующая полиневропатия;
- наследственный фактор также является частой причиной возникновения ПНП.
Иногда полинейропатия поражает и совершенно, казалось бы, здоровых женщин во время беременности. Проявиться она может на любом сроке. Считается, что причиной ПНП беременных является дефицит витаминов группы В, токсикоз и неадекватная реакция иммунной системы на плод.
Также стоит упомянуть идиопатические полинейропатии, то есть, заболевания без установленной причины.
Виды полинейропатии
В зависимости от вовлечения тех или иных нервных волокон ПНП подразделяются на[4]:
- сенсорные. Проявляется в основном расстройствами чувствительности в пораженных конечностях — онемением, чувством покалывания или «мурашек», жжением, жгучими стреляющими болями, зябкостью (наследственная сенсорно-вегетативная невропатия);
- моторные. Проявляется слабостью мышц, вплоть до полной невозможности двинуть рукой или ногой. Это быстро приводит к мышечной атрофии (острая моторная демиелинизирующая полирадикулоневропатия, мультифокальная моторная невропатия, порфирийная ПНП);
- моторно-сенсорные с преобладанием двигательных нарушений (острая и хроническая воспалительная демиелинизирующая полирадикулоневропатия; наследственная моторно-сенсорная невропатия Шарко — Мари);
- сенсорно-моторные с преобладанием сенсорного компонента (диабетическая, алкогольная, амилоидная, ПНП на фоне дефицита витамина В1 или В12, уремическая ПНП, ПНП при саркоидозе).
Как правило, по мере прогрессирования заболевания в патологический процесс вовлекаются все типы нервных волокон. Например, при диабетической ПНП пациент может жаловаться на невропатические боли и в то же время на значительное снижение глубокой и вибрационной чувствительности в ногах, что приводит к частым падениям[5].
Последствия патологии
Полинейропатия очень опасна. Эта болезнь не проходит сама собой, и, если позволить ей развиваться, последствия будут весьма тяжелыми. Мышечная слабость довольно быстро приводит к снижению тонуса мускулатуры и атрофии мышц, что чревато возникновением язв. Иногда последствием полинейропатии становится полный паралич конечностей или органов дыхания, а это уже смертельно опасно.
Кроме того, прогрессирующая полинейропатия доставляет человеку болевые ощущения и массу неудобств, полностью меняя его привычный образ жизни. Люди теряют способность ходить и обслуживать себя самостоятельно, появившаяся беспомощность, в свою очередь, приводит к тревожности и депрессиям.
Диагностика полинейропатии
Постановка диагноза может быть затруднена, так как симптомы заболевания соответствуют множеству других болезней. Поставить диагноз только на основании жалоб пациента невозможно: для этого требуется пройти целый ряд инструментальных и лабораторных исследований.
Для начала необходимо проконсультироваться с неврологом: врач осмотрит пораженные конечности и проверит рефлексы. При подозрении на полинейропатию необходимо сделать общий анализ крови, пройти электронейромиографию, в редких случаях требуется биопсия нерва.
Основным инструментальным диагностическим методом исследования при ПНП является электронейромиография (ЭНМГ), которая позволяет выявить поражения периферических нервов, провести дифференциальный диагноз с другими неврологическими заболеваниями и определить прогноз заболевания по степени выраженности поражения. В дальнейшем ЭНМГ позволяет отслеживать динамику изменений в периферических нервах на фоне проводимого лечения.
Следующим этапом диагностического поиска являются лабораторные методы исследования, а именно скрининговые лабораторные тесты. В некоторых случаях возникает необходимость в консультации у эндокринолога, а также в генетических или иммунологических исследованиях.
Лечение
Больному с диагнозом «полинейропатия» следует подготовиться к довольно продолжительному комплексному лечению, которое строится по следующим принципам:
- этиологическое лечение, направленное на устранение или уменьшение действия повреждающего фактора;
- патогенетическое лечение, исходя из механизмов повреждения периферических нервов;
- симптоматическое (коррекция вегетативных расстройств, купирование невропатического болевого синдрома).
Лечение той или иной формы ПНП осуществляется специалистом-неврологом, привлекающим при необходимости врачей смежных профилей. В некоторых случаях своевременное и адекватное лечение может вернуть пациенту достойное качество жизни, обеспечив практически полное восстановление всех его функций. Если же полное восстановление невозможно, адекватное лечение способно заметно облегчить состояние больного.
Возможно ли предотвратить развитие полинейропатии? Полностью застраховаться от нее нельзя, но элементарные меры предосторожности помогут свести риск к минимуму. В частности, работать с токсическими веществами можно только при наличии соответствующей защиты, любые медикаменты стоит принимать исключительно по назначению врача и под его контролем, а инфекционные заболевания нельзя пускать на самотек. Сбалансированная диета, богатая витаминами, физическая активность, отказ от алкоголя — эти несложные меры также могут значительно снизить опасность развития полинейропатии.
Реабилитация
Даже если лечение прошло успешно и нервные волокна восстановились, расслабляться рано. Необходим курс восстановительной терапии. При полинейропатии серьезно страдают мышцы: недостаток движения приводит к их ослаблению. Чтобы восстановить подвижность, требуется долгая работа и усилия сразу нескольких специалистов.
При реабилитации после полинейропатии показан лечебный массаж. Он улучшает кровоснабжение, возвращает мышцам эластичность и улучшает обменные процессы в тканях.
Хороший эффект дают и различные физиотерапевтические методы. Они также улучшают микроциркуляцию, снимают болевой синдром и восстанавливают мышечные клетки.
При серьезных поражениях, когда полное восстановление работоспособности конечности невозможно, помогут занятия с эрготерапевтом. Эрготерапия — это лечение действием. Специалист помогает пациенту приспособиться к новому состоянию, разработать новый алгоритм движений для выполнения повседневных действий.
Схема реабилитационных мероприятий разрабатывается индивидуально для каждого пациента. Она может включать в себя также витаминотерапию, работу с психологом, диетотерапию и другие методы.
Лечение полинейропатии нужно начинать немедленно, при появлении первых же тревожных симптомов. Без терапии очень велик риск паралича, нарушений в работе сердца и дыхательной системы. Своевременное лечение помогает максимально снизить риск осложнений и сохранить работоспособность. Не менее важен и курс восстановительной терапии: он закрепит эффект лечения.
Источник
Синдром носков и перчаток — Клинические рекомендации
| А | Б | В | Г | Д | И | К | Л | М | Н | О | П | Р | С | Т | У | Ф | Х | Ц | Ч | Ш | Э | Я |
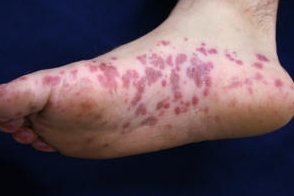 Синдром «носков и перчаток» (папулезно-геморрагический синдром «носок и перчаток»,papular-purpuric gloves and socks syndrome) — необычная экзантема,иногда возникающая при некоторых вирусных заболеваниях и характеризующаяся
Синдром «носков и перчаток» (папулезно-геморрагический синдром «носок и перчаток»,papular-purpuric gloves and socks syndrome) — необычная экзантема,иногда возникающая при некоторых вирусных заболеваниях и характеризующаяся
папулезно-геморрагической
сыпью
в области кистей и стоп.Код по МКБ-10 : L98.8
Этиология и эпидемиология
Чаще наблюдается у подростков и взрослых в возрасте 14-25 лет ,реже у детей до 5 лет (ювенильный вариант) и у пожилых людей.Заболевание чаще всего встречается летом и весной.Распространенность неизвестна.
Синдром описан при следующих инфекциях и заболеваниях:
- Вирусные инфекции
- Парвовирус B19 (Parvovirus B19) является причиной в 60-80% случаев.
- Вирус гепатита B (Hepatitis B)
- Цитомегаловирус (Cytomegalovirus)
- Вирус Эпштейн-Барра (Epstein-Barr virus)
- Герпесвирус 6 и 7 типа (Human herpesvirus 6,7)
- Вирус кори (Measles)
- Коксаки вирус B6 (Coxsackie virus B6)
- Вирус ветряной оспы (Varicella zoster virus)
- Вирус краснухи (Rubella)
- Бактерии
- Arcanobacterium haemolyticum
- Mycoplasma pneumoniae
- Лекарственные реакции
- Ко-тримоксазол (trimethoprim-sulfamethoxazole)
Патогенез не изучен.Гистологические данные не показывают наличие васкулита.Предполагается,что экстравазация эритроцитов в дерму происходит либо непосредственно при воздействии вирусных частиц на эндотелиальные стенки дермальных сосудов,либо через циркулирующие иммунные комплексы,так как в ряде исследований были обнаружены отложения антител IgM и С3 в стенках папиллярных сосудов.
Клиническая картина
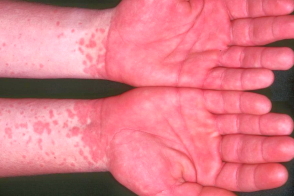 Обычно поражения кожи развиваются на 10-13 день после инфицирования.Заболевание характеризуется быстро нарастающей эритемой и отеком ладоней и подошв с последующим возникновением розово-красных папул,петехий и более крупных геморрагических элементов с четкой границей очагов на запястьях и лодыжках. Сообщается о буллезной форме заболевания.В более
Обычно поражения кожи развиваются на 10-13 день после инфицирования.Заболевание характеризуется быстро нарастающей эритемой и отеком ладоней и подошв с последующим возникновением розово-красных папул,петехий и более крупных геморрагических элементов с четкой границей очагов на запястьях и лодыжках. Сообщается о буллезной форме заболевания.В более
редких случаях сыпь распространяется на локти,колени,ягодицы,тыльную поверхность стоп и кистей.Описаны случаи с локализацией на головке полового члена и вульве.Субъективно невыраженные зуд,жжение и (или) боль на местах высыпаний.
В 50% случаев одновременно с высыпаниями на коже поражается слизистая оболочка рта (небо,задняя стенка глотки,язык,внутренняя поверхность губ) в виде везикул и мелких эрозий.
В большинстве случаев сыпь сопровождается недомоганием,субфебрильной температурой,болью в мышцах и суставах,отсутствием аппетита. В 16 % случаев увеличиваются лимфоузлы.
При инфекционной эритеме,вызванной парвовирусом,к моменту появления сыпи виремии уже не бывает и больные с ее клиническими проявлениями незаразны.В отличии от нее при синдроме перчаток и носков виремия и сыпь совпадают во времени,следовательно,больные с сыпью заразны.
Заражение парвовирусом В19 во время беременности может вызвать у плода несколько серьезных осложнений,таких как анемия плода,неврологические аномалии,отекание плода и гибель плода из-за вирусного торможения эритропоэза и цитолиза клеток-предшественников эритроцитоза.Беременным,имевшим контакт с больными,требуется консультация акушера-гинеколога относительно возможного заболевания плода и серологическое исследование. Если последнее подтвердило скрытую свежую парвовирусную инфекцию,показано
регулярное
УЗИ,чтобыне пропустить задержку внутриутробного развития,сердечную недостаточность и водянку у плода.
Диагностика
Диагноз ставиться на основании характерной клинической картины.Диагностическое значение может иметь определение РНК и ДНК предполагаемых вирусных и бактериальных инфекций и наличия антител IgM к ним в сыворотке крови.
В некоторых случаях сообщалось о лимфопении,нейтропении и тромбоцитопении
Гистологическая картина неспецифична.Наблюдается лимфоцитарный периваскулярный инфильтрат папиллярной дермы и экстравазация эритроцитов в дерму,без признаков васкулита.
Дифференциальная диагностика
- Геморрагический васкулит (болезнь Шенлейн-Геноха)
- геморрагические папулы (так называемая пальпируемая пурпура)
- сыпь по всему телу,а не только на кистях и стопах
- Пятнистая лихорадка Скалистых гор
- выраженное недомогание,высокая температура тела,резкая головная боль
- центростремительное распространение сыпи за пределы кистей и стоп на проксимальные отделы конечностей и туловище
- укус клеща в анамнезе
- Менингококковый сепсис
- выраженное недомогание,высокая температура тела
- геморрагические высыпания не ограничены кистями и стопами
- некрозы на местах геморрагических высыпаний
- Вирусная пузырчатка полости рта и конечностей
- круглые и овальные везикулы с венчиком гиперемии
- отсутствие геморрагических элементов
- Мультиформная эритема
- мишеневидные очаги
- Синдром Джанотти-Крости
- поражения более распространены
- нет геморрагической сыпи
- Акральная эритема (синдром Бургдорфа)
- болезненная сыпь
- химиотерапия в анамнезе
Лечение
Симптоматические средства,в т. ч. противозудные.Специфических антивирусных средств не существует.Через 1-2 недели независимо от лечения наступает выздоровление.
Цитируемая литература
Источник
