Что такое clc wpw синдромы на экг
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 23 апреля 2020;
проверки требует 1 правка.
Синдром Вольфа-Паркинсона-Уайта (WPW-синдром) — врождённая аномалия строения сердца. Впервые описана в 1930 году Луисом Вольфом, Джоном Паркинсоном и Полом Дадли Уайтом, а в 1940 году термин «синдром Вольфа-Паркинсона-Уайта» был введён в употребление для обозначения случая наличия у пациента как асистолии, так и пароксизмов тахикардии[3].
Общие сведения[править | править код]
Синдром Вольфа-Паркинсона-Уайта — наиболее частый синдром преждевременного возбуждения желудочков (его наблюдают у 0,1 — 0,3 % населения в общей популяции [4][5]), возникающий при наличии дополнительного пучка Кента. Большинство людей при этом не имеют признаков заболевания сердца. У мужчин синдром обнаруживают чаще, чем у женщин.
Пучок Кента — аномальный пучок между левым/правым предсердиями и одним из желудочков.[источник не указан 2245 дней] Этот пучок играет важную роль в патогенезе синдрома WPW. Более быстрое распространение импульса через этот дополнительный проводящий путь приводит к:
- 1) укорочению интервала P — R (P — Q);
- 2) более раннему возбуждению части желудочков — возникает волна.
Биохимической подоплёкой синдрома является мутации в CBS домене γ2 субъединицы АМФ-активируемой протеинкиназы (AMPK, AMP-activated protein kinase). Консервативный (от прокариотов до человека ) CBS-домен (~ 60 аминокислот) является участком аллостерической регуляции со стороны AMP/ATP.[6]
Этиология[править | править код]
Несмотря на большой прогресс в изучении болезни, молекулярные и генетические основы, ответственные за синдром у большинства пациентов, остаются неизвестными. На март 2020 года известно лишь о нескольких генах, нарушения в которых приводит к синдрому Вольфа — Паркинсона — Уайта[7].
Клиническая картина[править | править код]
У части больных может не выявляться клинических проявлений. Основное проявление синдрома Вольфа — Паркинсона — Уайта — аритмии. Более чем в 50 % случаев возникают пароксизмальные тахиаритмии: наджелудочковые реципрокные, фибрилляция предсердий, трепетание предсердий. Довольно часто синдром возникает при заболеваниях сердца — аномалии Эбштайна, гипертрофической кардиомиопатии, пролапсе митрального клапана.
Диагностика[править | править код]
Синдром WPW может протекать скрыто (скрытый синдром обычно диагностируют с помощью электрофизиологического исследования). Это связано с неспособностью дополнительных проводящих путей проводить импульсы в антеградном направлении. На ЭКГ во время синусового ритма признаков преждевременного возбуждения желудочков нет. Скрытый синдром WPW проявляется тахиаритмией, его выявление возможно при электростимуляции желудочков.
Явный синдром имеет ряд типичных ЭКГ-признаков:
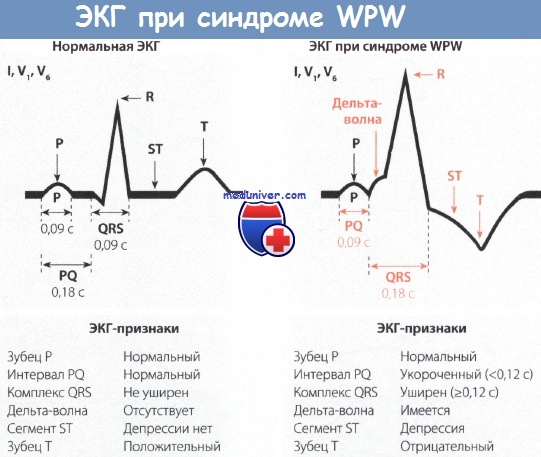
- Короткий интервал P — R (P — Q) — менее 0,12 с.
- Волна Δ. Её появление связано со «сливным» сокращением желудочков (возбуждение желудочков сначала через дополнительный проводящий путь, а затем через AB-соединение). При быстром проведении через AB-соединение волна Δ имеет больший размер. При наличии AB-блокады желудочковый комплекс полностью состоит из волны Δ, так как возбуждение на желудочки передается только через дополнительный путь.
- Расширение комплекса QRS более 0,1 с за счет волны Δ.
- Тахиаритмии: ортодромная и антидромная наджелудочковые тахикардии, фибрилляция и трепетание предсердий. Тахиаритмии возникают обычно после наджелудочковой экстрасистолы.
Иногда на ЭКГ фиксируется переходящий синдром WPW. Это говорит о том, что попеременно функционируют оба пути проведения импульса — нормальный (АВ-путь) и дополнительный (пучок Кента). В таком случае видны то нормальные комплексы, то деформированные.
Лечение[править | править код]
Профилактика и лечение пароксизмов тахиаритмии
- Для предупреждения приступов тахикардии при синдроме WPW можно использовать соталол, дизопирамид. Следует помнить, что ряд антиаритмических лекарственных средств может увеличивать рефрактерный период AB-соединения и улучшать проведение импульсов через дополнительные проводящие пути (блокаторы медленных кальциевых каналов, β-адреноблокаторы, сердечные гликозиды), в связи с чем их применение при синдроме WPW противопоказано.
- При возникновении на фоне синдрома фибрилляции предсердий необходимо срочно провести электрическую дефибрилляцию. В последующем рекомендуют провести деструкцию (радиочастотную катетерную аблацию) дополнительных проводящих путей.
Показания для хирургического лечения синдрома Вольфа-Паркинсона-Уайта
- Наличие частых приступов фибрилляции предсердий.
- Приступы тахиаритмии с гемодинамическими нарушениями (коллапс).
- Сохранение приступов тахиаритмии при проведении антиаритмической терапии.
- Ситуации, когда длительная лекарственная терапия нежелательна (молодой возраст, планируемая беременность).
Внутрисердечная радиочастотная абляция — самый эффективный (в 98 % случаев) радикальный способ лечения синдрома WPW. Однако несколько исследований говорят о том, что несмотря на применение этого способа лечения, риск фибрилляции предсердий остаётся высоким по сравнению с населением в целом[7].
Течение и прогноз[править | править код]
Достоверность этого раздела статьи поставлена под сомнение. Необходимо проверить точность фактов, изложенных в этом разделе. |
Синдром WPW может быть обнаружен в любом возрасте, даже у новорожденных. Любое способствующее заболевание сердца, протекающее с нарушением АВ-проводимости, может способствовать его проявлению. Постоянный синдром WPW, особенно с приступами аритмии, нарушает внутрисердечную гемодинамику, что ведет к расширению камер сердца и снижению сократительной способности миокарда.
Течение заболевания зависит от наличия, частоты и длительности существования тахиаритмий. Внезапная сердечная смерть при синдроме WPW наступает обычно вследствие фатальных аритмий (фибрилляция предсердий, трепетание предсердий, желудочковая тахикардия, фибрилляция желудочков).
Смертность[править | править код]
Внезапная сердечная смерть от синдрома Вольфа — Паркинсона — Уайта наступает примерно у 0.25 — 0.39 % больных ежегодно[7].
Примечания[править | править код]
Ссылки[править | править код]
- К 70-летию открытия синдрома Вольфа-Паркинсона-Уайта
Источник
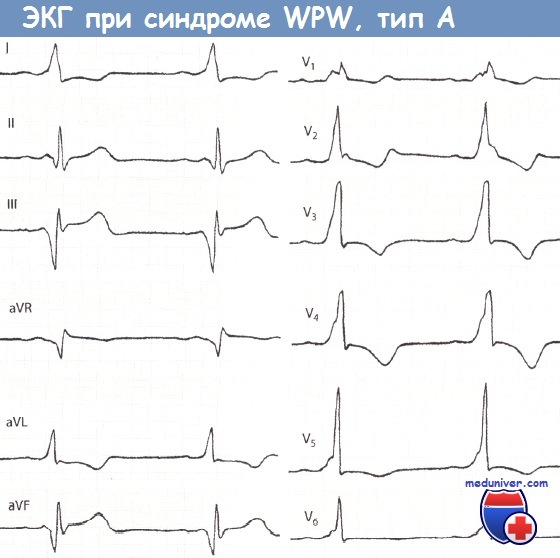
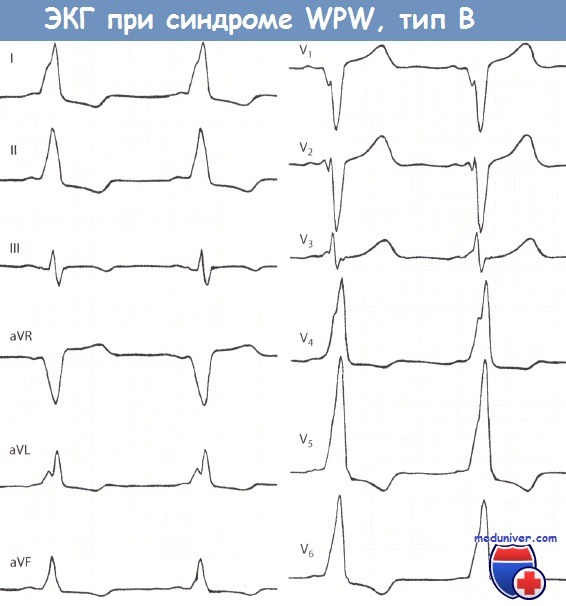
Признаки синдрома Вольфа-Паркинсона-Уайта (WPW) на ЭКГ• Синдром Вольфа-Паркинсона-Уайта (WPW) встречается редко, однако из-за многогранной картины считается «каверзным» для ЭКГ-диагностики. • Для ЭКГ-картины синдрома Вольфа-Паркинсона-Уайта (WPW) характерно укорочение интервала PQ (менее 0,12 с), уширение и деформация комплекса QRS, конфигурация которого напоминает блокаду ножки ПГ, наличие дельта-волны и нарушение возбудимости. • При синдроме WPW возбуждение сердца происходит двумя путями. Сначала частично и раньше времени через дополнительный проводящий путь возбуждается миокард одного желудочка, затем возбуждение проводится нормальным путем через АВ-узел. • Синдром Вольфа-Паркинсона-Уайта (WPW) часто наблюдается у молодых мужчин. Для него типичны приступы пароксизмальной тахикардии (АВ-узловая тахикардия). Синдром Вольфа-Паркинсона-Уайта (WPW) назван по фамилиям авторов, впервые описавших его в 1930 г. (Вольф, Паркинсон и Уайт). Частота встречаемости этого синдрома небольшая и колеблется в диапазоне 1,6-3,3%о, хотя среди больных с пароксизмальной тахикардией на его долю приходится от 5 до 25% случаев тахикардии. Важность диагностики синдрома Вольфа-Паркинсона-Уайта (WPW) связана с тем, что по своим ЭКГ-проявлениям он напоминает многие другие заболевания сердца и ошибка в диагностике чревата тяжелыми последствиями. Поэтому синдром WPW считается «каверзным» заболеванием. Патофизиология синдрома Вольфа-Паркинсона-Уайта (WPW)При синдроме Вольфа-Паркинсона-Уайта (WPW) возбуждение миокарда происходит двумя путями. В большинстве случаев причиной синдрома бывает врожденный дополнительный пучок проведения, а именно дополнительный мышечный пучок, или пучок Кента, который служит коротким путем распространения возбуждения из предсердий в желудочки. Это можно представить следующим образом. Возбуждение возникает, как обычно, в синусовом узле, но распространяется по дополнительному проводящему пути, т.е. упомянутому выше пучку Кента, достигая желудочка быстрее и раньше, чем при обычном распространении возбуждения. В результате происходит преждевременное возбуждение части желудочка (предвозбуждение). Вслед за этим возбуждается остальная часть желудочков в результате поступления в них импульсов по нормальному пути возбуждения, т.е. по пути, проходящему через АВ-соединение.
Симптомы синдрома Вольфа-Паркинсона-Уайта (WPW)Для синдрома Вольфа-Паркинсона-Уайта (WPW) характерны следующие 3 клинических признака: • По данным многочисленных наблюдений, синдром WPW у мужчин встречается чаще, чем у женщин; 60% случаев синдрома WPW приходится на долю мужчин молодого возраста. • Больные синдромом Вольфа-Паркинсона-Уайта (WPW) часто жалуются на сердцебиение, вызванное нарушением ритма сердца. В 60% случаев у больных наблюдаются аритмии, преимущественно пароксизмальная наджелудочковая тахикардия (реципрокная АВ-узловая тахикардия). Кроме того, возможны мерцание предсердий, трепетание предсердий, предсердная и желудочковая экстрасистолии, а также АВ-блокада I и II степени. • В 60% случаев синдром Вольфа-Паркинсона-Уайта (WPW) выявляют у людей, которые не предъявляют жалоб со стороны сердца. Это обычно лица, страдающие вегетососудистой дистонией. В остальных 40% случаев синдром WPW диагностируют у больных с сердечной патологией, которая нередко бывает представлена различными пороками сердца (например, синдромом Эбштейна, дефектами межпредсердной и межжелудочковой перегородок) или ИБС.
Диагностика синдрома Вольфа-Паркинсона-Уайта (WPW)Диагностировать синдром Вольфа-Паркинсона-Уайта (WPW) можно только при помощи ЭКГ. При внимательном чтении ЭКГ можно выявить своеобразную картину: после нормального зубца Р следует необычно короткий интервал PQ, продолжительность которого меньше 0,12 с. В норме длительность интервала PQ, как уже говорилось в главе, посвященной нормальной ЭКГ, равна 0,12-0,21 с. Удлинение интервала PQ (например, при АВ-блокаде) наблюдается при различных заболеваниях сердца, в то время как укорочение этого интервала представляет собой редкий феномен, который отмечается практически только при синдромах WPW и LGL. Для последнего характерно укорочение интервала PQ и нормальный комплекс QRS. Другим важным ЭКГ-признаком является изменение комплекса QRS. В его начале отмечается так называемая дельта-волна, которая придает ему своеобразный вид и делает его уширенным (0,12 с и более). В итоге комплекс QRS оказывается уширенным и деформированным. Он может напоминать по форме изменения, характерные для блокады ПНПГ, а в части случаев -ЛНПГ. Поскольку деполяризация желудочков (комплекс QRS) явно изменена, то и реполяризация претерпевает вторичные изменения, затрагивающие интервал ST. Так, при синдроме WPW отмечаются отчетливая депрессия сегмента ST и отрицательный зубец Т в левых грудных отведениях, прежде всего, в отведениях V5 и V6. Далее отметим, что при синдроме Вольфа-Паркинсона-Уайта (WPW) нередко регистрируется очень широкий и глубокий зубец Q в отведениях II, III и aVF. В таких случаях возможна ошибочная диагностика ИМ задней стенки. Но иногда явно уширенный и глубокий зубец Q регистрируется в правых грудных отведениях, например в отведениях V1 и V2. Неопытный специалист в таком случае может ошибочно диагностировать инфаркт миокарда (ИМ) передней стенки ЛЖ. Но при достаточном опыте, как правило, удается в отведениях II, III, aVF или V1 и V2 распознать дельта-волну, характерную для синдрома WPW. В левых грудных отведениях V5 и V6 регистрируется направленная вниз дельта-волна, поэтому зубец Q не дифференцируется. Лечение синдрома WPW, проявляющегося клинической симптоматикой, начинают с назначения лекарственных средств, например аймалина или аденозина, после чего, если эффект отсутствует, прибегают к катетерной аблации дополнительного проводящего пути, которая приводит к излечению в 94% случаев. При бессимптомном течении синдрома WPW специальной терапии не требуется. Особенности ЭКГ при синдроме Вольфа-Паркинсона-Уайта (WPW):
Учебное видео ЭКГ при синдроме WPW (Вольфа-Паркинсона-Уайта)
— Также рекомендуем «Классификация синдрома Вольфа-Паркинсона-Уайта (WPW): типы А и В» Оглавление темы «Расшифровка ЭКГ (электрокардиограммы)»:
|
Источник
После того как болезни сердечно-сосудистой системы стали занимать первое место в мире по уровню смертности, электрокардиография, как один из наиболее простых и безопасных методов исследования работы сердца, начала пользоваться особым спросом среди жителей различных государств.
Графики, фиксирующие основные показатели сердечной мышцы на термобумаге, могут выявлять такие заболевания, как гипертрофия, аритмия, стенокардия, экстрасистолия, инфаркт Миокарда и пр.
Также в медицинской практике встречается не столь распространенный недуг – синдром ВПВ, который тоже можно обнаружить на ЭКГ, обладая базовыми знаниями в области расшифровки данных. Но что такое ВПВ? Как его распознать?
Что представляет собой синдром WPW?
Синдромом Вольфа-Паркинсона-Уайта с 1930 годов именуют аномальное строение сердечной мышцы, проявляющееся в наличии инородного пучка – скопления особых мышечных волокон, которые отвечают за проведение нервного импульса через камеры сердца, тем самым контролируя деятельность важного органа. Подобное явление вызывает преждевременное возбуждение обоих желудочков. В большинстве случаев редкая патология внешне не проявляет себя, «скрывая» показательные симптомы до определенного времени.
Если же болезнь дает о себе знать, то её проявления, даже, с точки зрения медицины, будут напоминать иные, наиболее распространенные патологии сердца. По этой причине велика вероятность неверной трактовки диагноза. А так как вид лечения всегда разрабатывается на его основе, неправильно составленный план действий может повлечь за собой крайне тяжелые последствия для здоровья пациента.
Именно поэтому недуг был отнесен к числу так называемых коварных заболеваний, которые могут послужить причиной смерти человека. Статистика гласит, что синдром WPW наиболее часто проявляется у представителей мужского пола. Более 60% случаев приходится на довольно юный возраст – 10–24 года, у лиц старшего возраста болезнь встречается намного реже.
Согласно рекомендации Всемирной организации здравоохранения, различаются две основные разновидности ВПВ:
- Феномен WPW регистрируется только на ленте электрокардиограммы, клинические проявления полностью отсутствуют.
- Синдром WPW также можно распознать на ЭКГ, но в этом случае будет иметь место тахикардия и иные признаки сердечно-сосудистой патологии.
Симптоматика
Как было сказано ранее, синдром Паркинсона-Уайта может не проявляться в виде симптомов, в ином случае течение недуга будет сопровождаться нарушениями ритма сердца:
- фибрилляцией и трепетанием предсердий;
- желудочковой тахикардией;
- реципрокной наджелудочковой тахикардией;
- экстрасистолией.
У человека может наблюдаться активная аритмия даже на фоне физического перенапряжения или сильного стресса. Употребление неограниченного количества алкогольных напитков – отягчающее обстоятельство, которое также вызывает сбой в последовательности сокращений и возбуждений сердца. Аритмия нередко появляется и без «катализаторов» – спонтанно. Приступ характеризуется непродолжительными замираниями сердечной мышцы, неожиданными обмороками, гипотензией (понижением АД), одышкой, головокружением, слабостью, дискоординацией и нехваткой воздуха.
Возникает сильная боль в левой части грудной клетки – кардиалгия. К числу признаков синдрома относится и чрезмерное усиление аритмии – пароксизмы, их продолжительность варьирует от 3–10 секунд до нескольких часов. Проявление рассматриваемого признака индивидуально. Если пароксизмы начали обладать затяжным характером, нужно незамедлительно обратиться к кардиологу. В подобных случаях пациентам нередко требуется срочная госпитализация или оперативное вмешательство.

При подозрении на нарушение деятельности сердца рекомендуется как можно скорее посетить медицинское учреждение
Диагностирование заболевания с помощью ЭКГ
Квалифицированный доктор сумеет обнаружить синдром WPW на основании данных ЭКГ при обычном рядовом обследовании. Но стоит отметить, что классический прибор электрокардиографии далеко не всегда может зафиксировать опасную болезнь.
Для того чтобы выявить и диагностировать синдром WPW, требуется не кратковременное исследование показателей, а суточный мониторинг, который позволяет отмечать меняющиеся на протяжении активного дня данные – именно такой подход сможет гарантировать точное диагностирование.
Осуществляется такая процедура с помощью особого миниатюрного аппарата Холтера, снабженного электронной сердцевиной и несколькими датчиками. Запись всех необходимых показателей ведется непрерывно до назначенного часа.
В кардиологическое медицинское устройство встроена карта памяти: именно она становится временным хранилищем для зарегистрированных данных о сердце. Когда положенный срок ношения прибора подойдет к концу, во время приема специалист аккуратно снимет его с пациента и перенесет полученную с карты памяти информацию на компьютер.
После обработки показателей доктор выписывает заключение. Если будут выявлены какие-либо нарушения, они будут зафиксированы на специальном бланке.
«Индикаторы» ВПВ на электрокардиограмме
Если внимательно взглянуть на ленту, на которой изображены результаты электрокардиографии, можно заметить несколько видов квадратных ячеек: крупных и маленьких. Горизонтально расположенная сторона каждой малой клеточки приравнивается к 1 мм (или 0,04 секунды). Большая клетка слагается из пяти малых, следовательно, её длина приравнивается к 0,2 секундам (или 0,04*5). Вертикальные стороны отражают напряжение: высота одной маленькой ячейки равна 1 мВ.
Эти данные являются важной составляющей шкалы, с помощью которой можно исследовать график и определить, присутствует ли какой-либо сбой в сердечной деятельности или нет. Теперь о показательных элементах самого графика. При подробном изучении результатов показаний ЭКГ обнаруживается определенная закономерность: изогнутая линия состоит из череды повторяющихся промежутков, в которых прямая либо изгибается, либо движется в неизменяемом направлении.

Расшифровка ЭКГ при синдроме
Эти участки и именуются зубцами. Те из них, что приподнимаются над нулевой линией, считаются положительными, а те, что «проседают» – отрицательными. Каждому зубцу присвоены собственные имена – латинские буквы и индивидуальная характеристика. Всего различается 5 типов.
| Название зубца | Описание |
| P (полож.) | Выражает длительность сердцебиения. В нормальном состоянии сердечной мышцы приравнивается к 0,12-2 секундам |
| Q (отриц.) | Фиксирует текущее состояние межжелудочковой перегородки. Располагается у основания зубца R. Q не должен быть чрезмерно углубленным, такое явление с высокой долей вероятности, указывает на инфаркт Миокарда |
| R (полож.) | Самый высокий (в норме) зубец, регистрирующий любые изменения миокарда желудочков |
| S (отриц.) | Находится сразу по правую сторону от R. Указывает на завершающийся в желудочках процесс. Также как и Q, не должен слишком сильно «погружаться» вниз |
| T (полож.) | Приподнятый бугорок отражает проявление потенциала сердца |
Также стоит обратить внимание на комплекс QRS, объединяющий 3 одноименных зубца. Их длительность не должна превышать максимально возможный показатель – 0,11 секунды. При расшифровке результатов следует уделять внимание и прописыванию зубцов данного комплекса. Отрицательные зубцы обозначаются малыми буквами, положительные – заглавными буквами, например, qRs.
Поскольку нормальное состояние зубцов уже известно, сейчас стоит обратиться к графику, отражающему синдром WPW:
- P – находится в хорошем состоянии.
- Q – положителен, а интервал PQ не только укорочен, но и приподнят.
- R – расширен у свода, комплекс QRS значительно превышает 0,11 секунд.
- S – практически не изменен.
- T – вместо купола больше напоминает желоб.
Если при самостоятельном анализе пациент, как ему кажется, выявляет данное заболевание, ему нужно не придаваться панике, а найти специалиста, который проведет более профессиональную расшифровку ЭКГ. Люди далекие от медицины достаточно часто неправильно интерпретируют результат.
В чем состоит суть лечения выявленного на ЭКГ отклонения?
После того как синдром WPW будет диагностирован с помощью электрокардиографического исследования, врач-кардиолог разрабатывает индивидуальный план лечения, аспекты которого не при каких обстоятельствах нельзя игнорировать. При отсутствии пароксизмов (усиления приступов аритмии) принцип лечения не будет столь координальным.

Синдром WPW не позволяет призывникам служить в армии
Если прогрессирующий синдром дойдет до стадии сердечной недостаточности, сочетающейся со стенокардией, скорее всего, понадобится электрическая кардиоверсия (или ЭИТ). Речь идет об особой процедуре, суть которой заключается в возобновлении нормального ритма сердечных сокращений (СС) путем искусственного проведения электрического заряда. До медицинского вмешательства производится подготовка.
В случае проявления неопасных приступов, человек обладает возможностью самостоятельно справиться с ними самостоятельно с помощью:
- легкого массажа близь каротидного синуса;
- пробы Вальсальвы;
- антиаритметиков;
- антиаритмичных медицинских препаратов.
Если лечащий доктор обнаружил у своего пациента нечувствительность к перечисленным видам лекарственных средств, он может назначить абляцию – оперативное вмешательство по прерыванию лишних проводящих путей. Данный метод считается одним из наиболее эффективных при борьбе с синдромом WPW.
Бессимптомный недуг не привнесет в жизнь человека радикальных изменений, однако не стоит забывать о регулярном прохождении обследований с целью контроля аномалии сердца. Синдром Паркинсона-Уайта в совокупности с иными формами сердечных болезней может вызывать более тяжелые осложнения, игнорирование которых грозит летальным исходом. Если пациент добросовестно выполняет все рекомендации своего врача, вероятность его выздоровления значительно увеличивается.
Источник