Что такое антифосфолипидный синдром к кардиолипину
Антифосфолипидный синдром — аутоиммунная патология, в основе которой лежит образование антител к фосфолипидам, являющимся главными липидными компонентами клеточных мембран. Антифосфолипидный синдром может проявляться венозными и артериальными тромбозами, артериальной гипертензией, клапанными пороками сердца, акушерской патологией (привычным невынашиванием беременности, внутриутробной гибелью плода, гестозом), поражением кожи, тромбоцитопенией, гемолитической анемией. Основными диагностическими маркерами антифосфолипидного синдрома являются Ат к кардиолипину и волчаночный антикоагулянт. Лечение антифосфолипидного синдрома сводится к профилактике тромбообразования, назначению антикоагулянтов и антиагрегантов.
Общие сведения
Антифосфолипидный синдром (АФС) – комплекс нарушений, вызванных аутоиммунной реакцией к фосфолипидным структурам, присутствующим на клеточных мембранах. Заболевание было детально описано английским ревматологом Hughes в 1986 году. Данные об истинной распространенности антифосфолипидного синдрома отсутствуют; известно, что незначительные уровни АТ к фосфолипидам в сыворотке крови обнаруживаются у 2-4% практически здоровых лиц, а высокие титры – у 0,2%. Антифосфолипидный синдром в 5 раз чаще диагностируется среди женщин молодого возраста (20-40 лет), хотя заболеванием могут страдать мужчины и дети (в т. ч. новорожденные). Как мультидисциплинарная проблема, антифосфолипидный синдром (АФС) привлекает внимание специалистов в области ревматологии, акушерства и гинекологии, кардиологии.

Антифосфолипидный синдром
Причины
Основополагающие причины развития антифосфолипидного синдрома неизвестны. Между тем, изучены и определены факторы, предрасполагающие к повышению уровня антител к фосфолипидам. Так, транзиторное нарастание антифосфолипидных антител наблюдается на фоне вирусных и бактериальных инфекций (гепатита С, ВИЧ, инфекционного мононуклеоза, малярии, инфекционного эндокардита и др.). Высокие титры антител к фосфолипидам обнаруживаются у пациентов с системной красной волчанкой, ревматоидным артритом, болезнью Шегрена, узелковым периартериитом, аутоиммунной тромбоцитопенической пурпурой.
Гиперпродукция антифосфолипидных антител может отмечаться при злокачественных новообразованиях, приеме лекарственных средств (психотропных препаратов, гормональных контрацептивов и др.), отмене антикоагулянтов. Имеются сведения о генетической предрасположенности к повышенному синтезу антител к фосфолипидам у лиц-носителей антигенов HLA DR4, DR7, DRw53 и у родственников больных антифосфолипидным синдромом. В целом иммунобиологические механизмы развития антифосфолипидного синдрома требуют дальнейшего изучения и уточнения.
В зависимости от структуры и иммуногенности различают «нейтральные» (фосфатидилхолин, фосфатидилэтаноламин) и «отрицательно заряженные» (кардиолипин, фосфатидилсерин, фосфатидилинозитол) фосфолипиды. К классу антифосфолипидных антител, вступающих в реакцию с фосфолипидами, относятся волчаночный антикоагулянт, Ат к кардиолипину, бета2-гликопротеин-1-кофакторзависимые антифосфолипиды и др. Взаимодействуя с фосфолипидами мембран клеток эндотелия сосудов, тромбоцитов, нейтрофилов, антитела вызывают нарушение гемостаза, выражающиеся в склонности к гиперкоагуляции.
Классификация
С учетом этиопатогенеза и течения различают следующие клинико-лабораторные варианты антифосфолипидного синдрома:
- первичный – связь с каким-либо фоновым заболеванием, способным индуцировать образование антифосфолипидных антител, отсутствует;
- вторичный — антифосфолипидный синдром развивается на фоне другой аутоиммунной патологии;
- катастрофический – острая коагулопатия, протекающая с множественными тромбозами внутренних органов;
- АФЛ-негативный вариант антифосфолипидного синдрома, при котором серологические маркеры заболевания (Ат к кардиолипину и волчаночный антикоагулянт) не определяются.
Симптомы антифосфолипидного синдрома
Согласно современным взглядам, антифосфолипидный синдром представляет собой аутоиммунную тромботическую васкулопатию. При АФС поражение может затрагивать сосуды различного калибра и локализации (капилляры, крупные венозные и артериальные стволы), что обусловливает чрезвычайно разнообразный спектр клинических проявлений, включающий венозные и артериальные тромбозы, акушерскую патологию, неврологические, сердечно-сосудистые, кожные нарушения, тромбоцитопению.
Наиболее частым и типичным признаком антифосфолипидного синдрома являются рецидивирующие венозные тромбозы: тромбоз поверхностных и глубоких вен нижних конечностей, печеночных вен, воротной вены печени, вен сетчатки. У больных с антифосфолипидным синдромом могут возникать повторные эпизоды ТЭЛА, легочная гипертензия, синдром верхней полой вены, синдром Бадда-Киари, надпочечниковая недостаточность. Венозные тромбозы при антифосфолипидном синдроме развиваются в 2 раза чаще артериальных. Среди последних преобладают тромбозы церебральных артерий, приводящие к транзиторным ишемическим атакам и ишемическому инсульту. Прочие неврологические нарушения могут включать мигрень, гиперкинезы, судорожный синдром, нейросенсорную тугоухость, ишемическую нейропатию зрительного нерва, поперечный миелит, деменцию, психические нарушения.
Поражение сердечно-сосудистой системы при антифосфолипидном синдроме сопровождается развитием инфаркта миокарда, внутрисердечного тромбоза, ишемической кардиомиопатии, артериальной гипертензии. Довольно часто отмечается поражение клапанов сердца – от незначительной регургитации, выявляемой с помощью ЭхоКГ, до митрального, аортального, трикуспидального стеноза или недостаточности. В рамках диагностики антифосфолипидного синдрома с сердечными проявлениями требуется проведение дифференциальной диагностики с инфекционным эндокардитом, миксомой сердца.
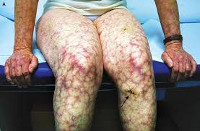
Почечные проявления могут включать как незначительную протеинурию, так и острую почечную недостаточность. Со стороны органов ЖКТ при антифосфолипидном синдроме встречаются гепатомегалия, желудочно-кишечные кровотечения, окклюзия мезентериальных сосудов, портальная гипертензия, инфаркт селезенки. Типичные поражения кожи и мягких тканей представлены сетчатым ливедо, ладонной и подошвенной эритемой, трофическими язвами, гангреной пальцев; опорно-двигательного аппарата — асептическими некрозами костей (головки бедренной кости). Гематологическими признаками антифосфолипидного синдрома служат тромбоцитопения, гемолитическая анемия, геморрагические осложнения.
У женщин АФС часто выявляется в связи с акушерской патологией: повторным самопроизвольным прерыванием беременности в различные сроки, задержкой внутриутробного развития плода, фетоплацентарной недостаточностью, гестозом, хронической гипоксией плода, преждевременными родами. При ведении беременности у женщин с антифосфолипидным синдромом акушер-гинеколог должен учитывать все возможные риски.
Диагностика
Антифосфолипидный синдром диагностируется на основании клинических (сосудистый тромбоз, отягощенный акушерский анамнез) и лабораторных данных. Основные иммунологические критерии включают выявление в плазме крови средних или высоких титров Ат к кардиолипину класса IgG/IgM и волчаночного антикоагулянта дважды в течение шести недель. Диагноз считается достоверным при сочетании, по меньшей мере, одного основного клинического и лабораторного критерия. Дополнительными лабораторными признаками антифосфолипидного синдрома являются ложноположительная RW, положительная реакция Кумбса, повышение титра антинуклеарного фактора, ревматоидного фактора, криоглобулинов, антител к ДНК. Также показано исследование ОАК, тромбоцитов, биохимического анализа крови, коагулограммы.
Беременные с антифосфолипидным синдромом нуждаются в мониторинге показателей свертывающей системы крови, проведении динамического УЗИ плода и допплерографии маточно-плацентарного кровотока, кардиотографии. Для подтверждения тромбозов внутренних органов выполняется УЗДГ сосудов головы и шеи, сосудов почек, артерий и вен конечностей, глазных сосудов и др. Изменения створок сердечных клапанов выявляются в процессе ЭхоКГ.
Дифференциально-диагностические мероприятия должны быть направлены на исключение ДВС-синдрома, гемолитико-уремического синдрома, тромбоцитопенической пурпуры и др. Учитывая полиорганность поражения, диагностика и лечение антифосфолипидного синдрома требуют объединения усилий врачей различных специальностей: ревматологов, кардиологов, неврологов, акушеров-гинекологов и др.
Лечение антифосфолипидного синдрома
Основной целью терапии антифосфолипидного синдрома служит предотвращение тромбоэмболических осложнений. Режимные моменты предусматривают умеренную физическую активность, отказ от долгого нахождения в неподвижном состоянии, занятий травматичными видами спорта и длительных авиаперелетов. Женщинам с антифосфолипидным синдромом не следует назначать пероральные контрацептивы, а перед планированием беременности необходимо обязательно обратиться к акушеру-гинекологу. Беременным пациенткам в течение всего периода гестации показан прием малых доз глюкокортикоидов и антиагрегантов, введение иммуноглобулина, инъекции гепарина под контролем показателей гемостазиограммы.
Медикаментозная терапия при антифосфолипидном синдроме может включать назначение непрямых антикоагулянтов (варфарина), прямых антикоагулянтов (гепарина, надропарина кальция, эноксапарина натрия), антиагрегантов (ацетилсалициловой кислоты, дипиридамола, пентоксифиллина). Профилактическая антикоагулянтная или антиагрегантная терапия большинству больных с антифосфолипидным синдромом проводится длительно, а иногда пожизненно. При катастрофической форме антифосфолипидного синдрома показано назначение высоких доз глюкокортикоидов и антикоагулянтов, проведение сеансов плазмафереза, переливание свежезамороженной плазмы и т. д.
Прогноз
Своевременная диагностика и профилактическая терапия позволяют избежать развития и рецидивирования тромбозов, а также надеяться на благоприятный исход беременности и родов. При вторичном антифосфолипидном синдроме важным представляется контроль за течением основной патологии, профилактика инфекций. Прогностически неблагоприятными факторами служат сочетание антифосфолипидного синдрома с СКВ, тромбоцитопения, быстрое нарастание титра Ат к кардиолипину, стойкая артериальная гипертензия. Все пациенты с диагнозом «антифосфолипидный синдром» должны находиться под наблюдением ревматолога с периодическим контролем серологических маркеров заболевания и показателей гемостазиограммы.
Источник
Что такое фосфолипиды?
Фосфолипиды — универсальный компонент клеточных мембран клеток крови, сосудов и нервной ткани. Фосфолипиды клеточных мембран играют важную роль в инициации процессов свёртывания крови.
Что такое антитела к фосфолипидам?
Иногда иммунная система организма вырабатывает антитела к некоторым собственным фосфолипидам (аутоиммунная агрессия). Взаимодействие аутоантител с фосфолипидами приводит к нарушению функций клеток. Антитела к фосфолипидам клеток поверхности сосудов приводят к сужению сосудов, нарушают равновесие между свертывающей и противосвертывающей системами в сторону образования тромбов.
Что такое АФС?
Заболевание, в основе которого лежит образование в организме в высоком титре (количестве) аутоантител, взаимодействующих с фосфолипидами, называется антифосфолипидный синдром (АФС).
У кого встречаются антитела к фосфолипидам?
Определенный уровень аутоантител к фосфолипидам присутствует в крови всех людей. Болезнью является именно повышенный уровень антител.
АФС — это постоянное заболевание или временное состояние организма?
Различают первичный и вторичный АФС. Первичный — это временная реакция организма на какое-то явление, без каких-либо аутоиммунных патологий, вторичный характеризуется постоянным повышением уровня антител к фосфолипидам как следствие аутоиммунных заболеваний.
Чем опасен АФС для небеременных?
Поражаются сосуды сердца, головного мозга, почек, печени, надпочечников. Увеличивается риск развития тромбоза вен, инфаркта миокарда. АФС может сопровождаться нарушением мозгового кровообращения с развитием инсульта, неврологической патологией, поражением кожи.
АФС и беременность. Чем опасен синдром для будущих мам?
При беременности на фоне АФС увеличивается риск гибели плода, выкидыша, отслойки плаценты, гипотрофии и гипоксии плода, внутриутробных патологий.
Как часто встречается АФС?
В США частота выявления аутоантител к фосфолипидам у населения составляет 5 %. Если его обнаруживают в крови у беременных, то без лечения у 95 % наблюдается выкидыш и/или гибель плода. У нас в стране частота обнаружения антител к кардиолипину (один из фосфолипидов) у пациенток с привычным невынашиванием беременности составляет 27,5-31%
Когда не поздно обследоваться на АФС?
Исследованиями доказано, что при любом генезе невынашивания беременности важным патогенетическим аспектом является плацентарная недостаточность. И, когда она клинически выражена, любые варианты терапии бесполезны. Нарушения маточно-плацентарного кровотока необходимо выявлять на начальных стадиях. Лечить плацентарную недостаточность нужно с первого триместра беременности. Это связано с тем, что в процессе нарушения свертываемости крови на стенках сосудов плаценты откладывается некое вещество (фибрин). Терапия остановит процесс отложения, но не уберет из сосудов то, что уже было отложено, то есть не приведет сосуды в норму.
Как узнать, есть ли у меня АФС?
Сдать лабораторный анализ на антитела к фосфолипидам. В настоящее время при лабораторном обследовании больного с подозрением на синдром антифосфолипидных антител используются три метода. Для подтверждения диагноза достаточно положительных результатов хотя бы одного из них. Во-первых, может быть повышен титр IgG-антител к фосфолипидам. Во-вторых, могут быть положительны результаты теста на волчаночный антикоагулянт. В-третьих, из-за инактивации фосфолипидов в сыворотке крови может удлиняться активированное частичное тромбопластиновое время (параметр АЧТВ в гемостазиограмме).
Какие бывают антитела к фосфолипидам?
Основными мишенями антител являются кардиолипин, фосфатидилсерин, фосфатидилэтаноламин, фосфатидилглицерол, фосфатидилинозитол, фосфатидилхолин, фосфатидиловая кислота и связанные с ними гликопротеины — 2-гликопротеин-1, аннексин V, протромбин (II фактор свертывания), протеины C и S (физиологические антикоагулянты), плацентарный антикоагулянтный протеин (PAP-1).
И все это надо сдавать?!
Для дифференциальной диагностики антифосфолипидного синдрома необходимо выявлять антитела к кардиолипину и антитела к фосфатидилсерину.
Насколько точен анализ на антитела к фосфолипидам?
При обнаружении антифосфолипидных антител могут быть значительные межлабораторные различия. Это связано с:
- индивидуальными временными колебаниями титра антифосфолипидных антител в крови пациентов;
- транзиторной положительной реакцией из-за наличия вирусных и других инфекций на момент взятия крови;
- погрешностями взятия крови для исследования и приготовления бедной тромбоцитами плазмы;
- недостаточной стандартизацией лабораторных тестов для определения антифосфолипидных антител.
Если антитела к фосфолипидам обнаружены, АФС неизбежен?
Определение антифосфолипидных антител у пациентки не всегда свидетельствует о развитии антифосфолипидного синдрома.
Есть ли у АФС клинические проявления?
Клинические проявления повышенного уровня антител к фосфолипидам:
- акушерская патология с развитием АФС (привычное невынашивание беременности, неразвивающаяся беременность, внутриутробная гибель плода, развитие преэклампсии и эклампсии, задержка внутриутробного развития плода, преждевременные роды);
- гематологические нарушения (тромбоцитопения — тромбоциты в районе нижней границы нормы);
- заболевания легких (тромбоэмболия легочной артерии, тромботическая легочная гипертензия, легочные геморрагии);
- сердечно-сосудистые заболевания (инфаркт миокарда, поражение клапанов сердца, нарушение сократительной способности миокарда, внутрипредсердный тромбоз, артериальная гипертензия);
- заболевания нервной системы (инсульт, нарушения мозгового кровообращения, судорожный синдром, психические нарушения, мигренеподобные головные боли);
- заболевания печени (инфаркт печени, гепатомегалия, увеличение концентрации печеночных ферментов, узловая регенераторная гиперплазия);
- сосудистые аномалии (сетчатое ливедо, некроз кожи дистальных отделов нижних конечностей, кровоизлияния в подногтевое ложе, кожные узелки);
- заболевания конечностей (тромбоз глубоких вен, тромбофлебит, гангрена);
- заболевания почек (тромбоз почечной артерии, инфаркт почки, внутриклубочковый микротромбоз с последующим развитием хронической почечной недостаточности).
Отчего повышается уровень антифосфолипидов?
- Аутоиммунные заболевания (системная красная волчанка, ревматоидный артрит, ревматизм).
- Онкологические заболевания (особенно лимфопролиферативные).
- Инфекционные заболевания (туберкулез, стафилококковая, стрептококковая инфекции, корь, мононуклеоз, краснуха, микоплазма, герпетические инфекции).
- Воздействия некоторых лекарственных препаратов (антиаритмических, психотропных, гормональных контрацептивов, новокаинаимида, хинидина) и токсических веществ.
- Аллергические реакции.
Как избавиться от антител к фосфолипидам до беременности?
- Вылечить все обнаруженные инфекционные процессы, через три недели пересдать анализы на антифосфолипиды.
- Если они не исчезли, прокапать иммуноглобулин. Иногда стоит проводить нормализацию иммунологических параметров до беременности, используя плазмаферез. После 3-4 сеансов плазмафереза с забором около 800 мл плазмы антифосфолипидные антитела исчезают больше, чем на 3 месяца, так как антифосфолипидные антитела имеют довольно высокую молекулярную массу и накапливаются очень медленно. Однако процедура имеет ряд особенностей, которые ставят под сомнение ее эффективность.
Когда ставят диагноз АФС?
Условия постановки диагноза антифосфолипидный синдром: — наличие как минимум одного клинического (симптомы) и одного лабораторного признака (анализ на антифосфолипидный синдром); — антифосфолипидные тесты должны быть позитивными не менее 2 раз в течение 3 месяцев.
Диагностика антифосфолипидного синдрома: зачем нужны два теста с таким большим перерывом?
Кратковременный равномерный подъем содержания всех эмбриотропных антител наблюдается при острых инфекционно-воспалительных заболеваниях (бактериальных или вирусных). По мере затухания болезни (через 1-3 нед.) показатели содержания антител обычно возвращаются к норме. Такие кратковременные изменения продукции таких антител, как правило, не сказываются на ходе развития плода. Длительный подъем содержания эмбриотропных антител часто является признаком имеющихся или развивающихся аутоиммунных заболеваний и синдромов (в частности — антифосфолипидного синдрома). Стойкое (более 1,5-2 мес.) повышение сывороточного содержания всех или некоторых эмбриотропных антител может вести к бесплодию, патологии развития беременности и негативно влиять на формирование плода. Кратковременное снижение содержания всех эмбриотропных антител наблюдается после перенесенных острых инфекционных заболеваний. Спустя 2-3 нед. показатели содержания антител обычно возвращаются к нормальным значениям. Такие кратковременные изменения продукции таких антител, как правило, не сказываются на ходе развития плода. Длительное снижение продукции всех эмбриотропных антител является признаком общего снижения активности иммунной системы (иммунодепрессивных состояний). Причинной этого чаще всего служат хронические вирусные инфекции и хронические интоксикации. Длительное снижение продукции эмбриотропных антител нередко сопровождается невынашиванием беременности.
Если до беременности антитела к фосфолипидам не были повышены, может ли АФС развиться во время беременности?
Может. Основным (но не единственным) известным фактором риска в этом случае являются инфекции. Во время беременности иммунитет претерпевает изменения, и дремлющие инфекции могут обостриться. Образование антифосфолипидных антител является частью патогенеза инфекционного процесса при беременности. Антитела, вырабатывающиеся на фоне инфекции, приводят к развитию осложнений беременности и требует адекватной терапии. При антифосфолипидном синдроме, протекающем на фоне микоплазменной и смешанной инфекции, развиваются наиболее тяжелые, нередко необратимые, осложнения беременности.
Антифосфолипидный синдром и беременность: как лечат АФС?
Терапия беременных с АФС: аспирин в малых дозах (как правило, одна таблетка Тромбо-Асса в день), инъекции гепарина (иногда фраксипарина), внутривенные инфузии раствора иммуноглобулина человеческого нормального (IVIg). Аспирин обычно начинают принимать уже в цикле планирования.
Каков прогноз на следующую беременность при условии проведения терапии?
Очень положительный, поскольку прямые антикоагулянты (гепарин и производные) не дадут свернуться крови ни при каких обстоятельствах.
Что делать после родов?
Терапию антикоагулянтами и антиагрегантами в обязательном порядке необходимо продолжать и после родов из-за того, что тромбофилический потенциал максимально нарастает к концу беременности, а значит, после успешного родоразрешения возможны массивные тромбоэмболии легочной артерии.
Подробнее об обследованиях при проблемах с вынашиванием.
Советуем прочитать:
Делитесь опытом
Планирование беременности: анализ и обследования, зачатие, бесплодие, невынашивание Например, антитела к бетта-чего-то там и прочее. Понимаете, антитела к фосфолипидам Беременность при АФС. Может кто-нибудь поделиться своим опытом беременности с АФС ?
Антифосфолипидный синдром
Антифосфолипидный синдром. Медицинские вопросы. Планирование беременности. Диагноз: » Антифосфолипидный синдром «. При антифосфолипидном синдроме ( АФС ) у женщин с привычным невынашиванием беременности, внутриутробной гибелью плода или…
опять АФС (((
Фосфолипиды — общее название перечисленных вами анализов. Однократное повышение фосфолипидов — не повод ставить себе диагноз афс Вопросики про антиХГ и АФС ? И надо бы мне сдать анализы на антитела к хорионическому гонадотропину человека (анти-ХГ, IgM и…
Девочки, подскажите, показывает ли анали
Нужно отдельно сдавать антитела к фосфолипидам. «Когда ставят диагноз АФС ? Условия постановки диагноза АФС : — наличие как минимум одного клинического (симптомы) и одного лабораторного признака ( анализы ); — антифосфолипидные тесты должны быть позитивными…
Завтра иду на скрининг+ анализы. Вопросики про антиХГ и АФС?
Вопросики про антиХГ и АФС ?. Анализы, исследования, тесты, УЗИ. Беременность и роды. Зажмите, пожалуйста кулачки ваши волшебные! И надо бы мне сдать анализы на антитела к хорионическому гонадотропину человека (анти-ХГ, IgM и IgG) и антитела к фосфолипидам …
АФС или ?
Врачи в Москве поставили АФС (резкоположительные результаты на фосфолипиды ), волчаночный тест отрицательный, выше нормы в 2 раза антитела к ХГЧ. НЕобходимо сдать анализы на антитела к папиломевирусу и на антигены к папиломевирусу с цифрами.
Антифосфолипидный синдром кто знает??
HLA типирование, кариотип, + диагностика антифосфолипидного синдрома +волчаночный антикоагулянт. врач делал очень Антифосфолипидный синдром есть у кого?. Медицинские проблемы. Планирование беременности. Я так поняла, у вас только цифры в анализах выше.
Вопрос Марии ММ антитела к фосфолипидам
Подскажите, пожалуйста, готовясь к беременности, я сдала анализ на антитела к фосфолипидам и в результате узнала надо простоповрить, афс могут быть положительными во время вирусной инфекцции… если так и будут все время высокоими, эито надо будет миеть…
АФС
Современная концепция диагностики афс предусматривает не менее двух анализов с интервалом не менее двух месяцев + как АФС — состояние, когда антитела к фосфолипидам начинают вырабатываться бесконтрольно и убивают хорошие клетки (аутоагрессия).
Источник
