Что принимать при болевом синдроме

Боль часто является ведущим симптомом при онкологическом заболевании. Она может быть настолько интенсивной, что бывает просто нестерпимой для пациента. Адекватное обезболивание становится актуальной проблемой для больного и его близких людей.
Лечение ХБС основано на конкретных принципах, соблюдение которых даст положительный результат. Они гласят:
- Незамедлительное начало фармакотерапии при первых же проявлениях боли!
- Препараты и дозировки подбираются ИНДИВИДУАЛЬНО, учитывая характеристики, локализацию и интенсивность болевых ощущений, добиваясь их полного устранения или максимального облегчения состояния пациента.
- Назначение анальгетиков «строго по часам», а не по требованию больного, то есть принимать лекарство не тогда, когда появляется боль, а по расписанию, поддерживая постоянную концентрацию активных веществ в крови.
- Препараты принимают «по восходящей», то есть от самых высоких доз слабых анальгетиков к минимальным дозам сильнодействующих средств.
- Отдавать предпочтение следует не инвазивным фармакологическим формам (капсулы, пластырь и т.д.)
Важно понимать, что на «высоте боли» купировать её очень сложно, поэтому нельзя допускать таких ситуаций!
В России препаратом первой линии в большинстве случаев является Трамадол. Далее пациента переводят на Морфин. Нередко сразу используют внутримышечный путь введения опиоидов. Уколы делаются в ягодичную или дельтовидную мышцу. Инъекция в руку позволяет достичь более быстрого проникновения активного вещества. У внутримышечного введения есть ряд минусов:
- болезненность укола, особенно при повторных инъекциях в одну и туже область (количество введений в сутки может достигать 6 -8 раз и более);
- короткое, по сравнению с пероральным приёмом, действие;
- инфильтрация мягких тканей, что может привести к фиброзным изменениям в мышцах или формированию абсцессов.
В зарубежной практике давно отдано предпочтение трансдермальным терапевтическим системам (ТТС), которые обеспечивают постоянное поступление активного вещества через кожные покровы в кровь. Одного пластыря хватает на 72 часа.
Однако, российские пациенты редко получают пластыри (государство не обеспечивает их необходимого количества). И поэтому наибольшей популярность среди больных на сегодняшний день пользуется метод внутривенной контролируемой анальгезии. Он заключается в том, что человек сам делает себе инъекции по мере необходимости, когда он чувствует усиление боли. При стабилизации болевого синдрома, временной промежуток между введениями растягивается. Преимущества метода следующие:
- полноценное обезболивание, исходя из индивидуальных особенностей и нужд пациента;
- быстрый результат с применением малых доз;
- редкое появление нежелательных реакций;
- положительный психологический момент, так как онкобольной знает, что при необходимости, всегда сможет самостоятельно купировать боль;
- отпадает необходимость привлечения третьих лиц (людей, ухаживающих за больным или медицинских работников).
Как подобрать оптимальную дозу препарата — главный вопрос, который решает врач, занимающейся обезболиванием. Следует понимать, что дозировки сильно различаются у разных пациентов. Подбор медикамента и дозы зависит от многих факторов. Общий статус больного человека должен оцениваться комплексно: учитывается возраст, наличие и выраженность соматической патологии, психоэмоциональный фон, состояние ЦНС и т.д.
У пожилых людей, ослабленных больных и лиц, с заболеваниями головного мозга начальные дозы морфина должны быть ниже на 25-50% от рекомендуемых показателей. Следует знать, что один и тот же препарат будет по-разному действовать на разных пациентов. Некоторые больные по ряду причин лучше реагирует на конкретный анальгетик, чем на его аналоги. Поэтому подбор медикамента может занять какое-то время. Когда выбор будет сделан, преступают к этапу «титрования дозы». Он заключается в назначении стандартной «стартовой» дозировки, с её изменением в большую или меньшую сторону, в зависимости от степени анальгезии и появления побочных эффектов. После установления оптимальной суточной дозы, расписывается схема приёма препарата. Иногда больному может понадобиться дополнительный укол между регулярными инъекциями, например при «прорыве боли».
ВАЖНО понимать: лечение ХБС должно постоянно контролироваться специалистом! В нашей стране эта функция в большинстве случаев возлагается на участковых терапевтов. Если «повезёт» и в поликлинике по месту жительства, куда «прикреплён» пациент будет онколог, то заниматься данной проблемой будет он.
Часто из-за безграмотного назначения анальгетиков или самолечения, что в данном случаи вообще НЕДОПУСТИМО!!!, онкобольной попадает в «порочный круг». Что это значит: изначально пациент не получил адекватного обезболивания, что повлекло усиление боли, вследствие чего повысилась дозировка, а вместе с ней и побочное влияние препарата, состояние пациента ухудшилось, а боль осталась. Особенно важно, чтобы грамотную помощь получали дети и люди, с ограниченными возможностями коммуникации (психически больные, немые и т.д.), ведь они не могут подробно описать, что с ними происходит и часто вынуждены терпеть боль.
Если фармакотерапия, являющаяся первым звеном в лечении ХБС, не помогает или исчерпала свои возможности, её можно дополнить другими видами помощи. Итак, этапы лечения болевого синдрома:
1. Фармакологические средства (если в течение 1-3 дней не удаётся добиться стойкого положительного результата и подобрать «рабочую» эффективную схему терапии, переходят к следующему шагу);
2. Фармакотерапия + электроанальгезия и другие физические способы + детоксикация (на достижение желаемого эффекта отводится 3-5 дней);
3. К вышеописанным методам добавляют регионарные блокады.
Лечение ХБС проводится всегда КОМПЛЕКСНОЕ. Помимо самих анальгезирующих средств, врач назначает адъювантные препараты, которые помогают анальгетикам, либо сами обладают обезболивающим действием. Основными группами являются:
- трициклические антидепрессанты;
- бензодиазепины;
- антиконвульсанты;
- агонисты альфа2-рецепторов;
- кортикостероиды;
- антигистаминные лекарства;
- бисфосфонаты;
- кофеин и другие.
Все эти медикаменты назначаются исключительно доктором, после осмотра пациента и оценки всех имеющихся факторов. Не стоит забывать о таких понятиях, как толерантность (устойчивость) и зависимость (физическая и психическая) от наркотических анальгетиков и сильнодействующих препаратов. (об этих проблемах я буду писать в своих следующих статьях).
Источник
Проходить восстановительное лечение рекомендуется в профильных стационарах и реабилитационных центрах, специализирующихся на комплексной реабилитации и консервативном лечении хронической боли.
Узнать cтоимость реабилитации…
Многие люди так привыкли жить с постоянными болями, что уже не обращают на них внимания. Переходя в хроническую стадию, боль утрачивает свои защитно-предупреждающие функции и становится просто неприятным фоном текущей жизни. Таким образом, появление новых патологий, связанных с болезненными ощущениями, легко не заметить и спохватиться только тогда, когда организму нанесен существенный вред. Как же избавиться от хронической боли? Ответ на этот вопрос лежит в понимании природы этого опасного синдрома и комплексном подходе к решению проблемы.
Что такое синдром хронической боли
Международная ассоциация по изучению боли определяет хроническую боль как болевые ощущения продолжительностью не менее трех месяцев. Возникновение хронической боли чаще всего связано с нарушениями функций нервной системы и соматическими патологиями, однако, как самостоятельное заболевание, хронический болевой синдром развивается при нарушениях психоэмоциональной сферы.
Причины появления хронических болей
В появлении хронических болей основную роль играют не повреждения каких-либо органов, а патологические нарушения восприятия и другие психические процессы. Они могут быть спровоцированы такими событиями, как:
- травмы и операции;
- перенесенный инфаркт или инсульт;
- серьезные стрессовые ситуации.
Очень часто хроническим болям сопутствуют признаки депрессии:
- нарушения сна;
- высокая утомляемость;
- снижение концентрации внимания;
- снижение самооценки;
- ощущение безнадежности.
Верно и обратное: больше половины больных с клинической депрессией подвержены хроническим болям. Это взаимоподдерживающие патологические процессы, составляющие замкнутый круг. Сначала боль может развиться как отвлекающий фактор после психологической травмы, но потом она становится дополнительным угнетающим процессом, поддерживающим депрессию. В результате образуется прочная связь между болью и депрессией, которую укрепляют также явления мышечных спазмов.
Мышечные спазмы возникают на фоне стресса у людей, ведущих малоподвижный образ жизни. Они вызывают боль, которая может спровоцировать или усугубить уже имеющийся хронический болевой синдром.
Таким образом, при диагностированной хронической боли требуется комплексная терапия с обязательной коррекцией симптомов депрессии.
Лечение хронической боли
Прежде всего, следует отметить, что диагноз «синдром хронической боли» ставится методом исключения после обследования у врачей разной специализации. Существует огромное количество заболеваний, при которых возникают подобные боли. Например, хроническая боль в спине может быть связана с серьезными заболеваниями опорно-двигательного аппарата. Синдром хронической тазовой боли диагностируется после обследований у таких специалистов, как уролог, гинеколог, гастроэнтеролог, невролог, ортопед. При отсутствии выявленных заболеваний и низкой эффективности обезболивающих средств следует перейти к лечению синдрома хронической боли как самостоятельного заболевания.
Терапия при диагностированном синдроме хронической боли состоит из следующего комплекса мер:
- медикаментозное обезболивание;
- меры по восстановлению подвижности и снятию мышечного напряжения (ЛФК, физиотерапия, массаж, плавание и т.д.);
- восстановление химических процессов в мозге с помощью антидепрессантов;
- создание у пациента мотивации к выздоровлению.
Поскольку обезболивающие средства и антидепрессанты имеют целый ряд противопоказаний и побочных эффектов, самолечение синдрома хронической боли недопустимо. Прием любых прописанных препаратов требует постоянного врачебного контроля, чтобы при необходимости можно было изменить дозу или назначить другой препарат. Обязательно соблюдайте почасовую схему приема лекарств. Особенно важным является ночное обезболивание, поскольку плохо проведенная ночь усугубит ваше состояние. Нельзя позволять боли мешать вам спать, думать и действовать.
При лечении хронической боли следует избегать любых стрессовых ситуаций, соблюдать здоровый режим дня, правильно питаться, бывать на свежем воздухе, больше двигаться. Наилучшие результаты в лечении хронической боли достигаются в курортно-санаторных условиях, а также в специализированных центрах.
Как снять болевой синдром?
При адаптации организма к хронической боли снижается физическая подвижность, изменяется качество и ритм жизни, ухудшается психоэмоциональный статус, что постепенно приводит к депрессии. Пациентам с хронической болью необходимо бережное обращение, моральная поддержка и консультации психолога. Все это может обеспечить специализированный реабилитационный центр, где пациентам предлагаются различные курсы восстановления после перенесенных психических и физических травм и заболеваний. Лечение болевого синдрома эффективно сочетает методы двигательной и психологической реабилитации. Важным фактором успеха является атмосфера, которую поддерживает персонал центра. Комфортные палаты гостиничного типа, здоровая домашняя кухня, специальные культурные программы, расположение центра в экологически благополучном районе помогают поддерживать хорошее настроение пациентов и мотивировать их к выздоровлению. Хроническая боль обязательно отступит, если правильно приложить усилия.
Лицензия Министерства здравоохранения Московской области № ЛО-50-01-009095 от 12 октября 2017 г.
Источник
Болевой синдром, или альгосиндром – это сложный комплекс болезненных ощущений различной степени тяжести. Обычно располагается в области основной патологии – травмы, места сосудистого спазма, больного органа, сустава; реже имеет неясный или блуждающий характер.
Внимание! Боль – это защитная реакция на патологическое воздействие, которая сигнализирует об угрозе здоровью. Даже незначительное проявление дискомфорта игнорировать нельзя, так как болевой синдром – основной маркер проблем с организмом.
При травматических болях следует обращаться к травматологу или хирургу, при внутренних (органных) – к терапевту или узкому специалисту. Диагностикой и лечением альгосиндромов неясной этиологии или с поражением нервной системы занимается врач-невролог.
Классификация
По субъективным проявлениям боль может быть колющей, режущей, тянущей, пульсирующей, давящей, ноющей и т.п. Вне зависимости от причины, проявление может быть острым и хроническим.
Острый болевой синдром сопровождает острые патологические процессы и длится не более 2-3 месяцев. По истечение этого срока он либо проходит вместе с причиной его вызывающей, либо переходит в хроническую стадию. Это совсем не обязательно сильная и резкая (острая) боль, и ее легко можно устранить анальгетиками и анестетиками.
Хронический болевой синдром может длиться годами. Часто является единственным признаком патологии и плохо поддается медикаментозному купированию. Со временем провоцирует депрессию, беспокойство, апатию – вплоть до полной деградации личности.
На заметку! И острая, и хроническая форма могут иметь различную степень интенсивности – от легкой до нестерпимой. Многое зависит от причины, расположения и субъективных особенностей пациента.
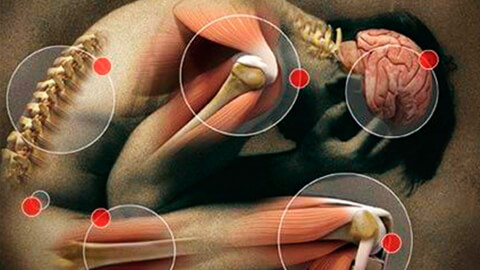
В зависимости от локализации можно выделить широкий спектр альгосиндромов. Основные из них:
- миофасциальный – связан с перенапряжением мышц и фасций, не имеет четкой привязки к органу, связан с травмами и физическими перегрузками;
- абдоминальный – объединяет патологии брюшной полости, в первую очередь в области ЖКТ;
- вертеброгенный – в медицине известен как корешковый болевой синдром; проявляется при сжатии или травмировании спинномозговых отростков;
- анокопчиковый – формируется в нижнем отделе позвоночного ствола и задней стенки малого таза с вовлечением прилежащих органов – толстой кишки, половой системы;
- пателлофеморальный – является следствием артрозных изменений в коленном суставе;
- нейрогенный – связан с поражением нервных структур, в первую очередь – головного и спинного мозга.
Болевой синдром: причины возникновения
Основные причины боли – травмы, спазмы, нарушения кровообращения, инфекции, отравления, ожоги и переохлаждения, деформации и деструкции различных участков опорно-двигательной системы (позвоночника, суставов).
С учетом особенностей происхождения различают 2 большие группы альгосиндромов – ноцицептивный и нейропатический.
Ноцицептивная боль
Возникает при воздействии раздражителей непосредственно на болевые рецепторы, расположенные в тканях по всему организму. Может быть легкой или нестерпимой, но в любом случае легко купируется анальгетиками и быстро проходит при устранении причины. В зависимости от типа и расположения этих рецепторов, ее подразделяют на 2 подвида:
- соматическая боль – имеет поверхностное проявление с четкой локализацией; характерна для воспалительного процесса, отеков, травматических повреждений (ушибы, переломы, разрывы, растяжения и т.п.), а также некоторых нарушений метаболизма и кровообращения;
- висцеральная боль – появляется при повреждении внутренних органов; имеет более глубокое залегание и плохо просматриваемую локализацию; в качестве примера можно привести кардиомиалгию, почечную колику, язвенную болезнь.
Механизм ноцицептивного синдрома связан с выработкой специальных медиаторов боли – ацетилхолина, гистамина, брадикининов, простагландинов. Накапливаясь в области повреждения, они раздражают ткани, вызывая неприятные ощущения. Дополнительный эффект исходит от факторов воспаления, вырабатываемых лейкоцитами.
Нейропатическая боль
Возникает при воздействии непосредственно на функциональные структуры периферической и центральной нервной системы – нервные отростки, а также отделы головного и спинного мозга. Иногда сопровождается патологическим возбуждением нейроструктур с формированием аномальной реакции на неболевые раздражители (простое прикосновение). Часто проявляется как хроническая боль, поэтому может плохо поддаваться купированию.
Имеет 2 разновидности:
- периферическая – при поражении нервных отростков в виде невралгий, невропатий, невритов, туннельных синдромов;
- центральная – развивается как следствие острого нарушения мозгового кровообращения, спинномозговых травм, миелопатий, рассеянного склероза;
- дисфункциональная – проявляется как несоответствие между силой воздействия раздражителя и ответной реакцией организма; является следствием дисфункции ЦНС.
На заметку! В качестве отдельной группы выделяют психогенный альгосиндром. В этом случае повреждения организма отсутствуют, а характерные для него хронические боли являются следствием фантазий и страхов самого пациента. Он может развиваться как вариант нейропатической боли или при вынужденном длительном существовании с сильными ноцицептивным болевым синдромом.
Симптоматика
Основной признак болевого синдрома – постоянная или периодическая боль определенной, мигрирующей или неясной локализации. При этом ощущения могут быть резкими или тянущими, колющими, ноющими, пульсирующими. Все остальные признаки зависят от причины и характера недуга. Среди них:
- дискомфорт при движении, стихающий в состоянии покоя;
- болезненные ощущения в неподвижном положении;
- иррадиация в другие части тела;
- повышение температуры в области болезненных ощущений;
- проявление альгосиндрома при незначительном прикосновении (характерно для нейропатий);
- нарушение чувствительности в прилегающей зоне.
Болевой синдром может сопровождаться отечностью и покраснением поврежденных тканей, а также слабостью, повышенной утомляемостью, общей подавленностью.
Диагностика

Последовательность действий при диагностике причин болевого синдрома зависит от его расположения, характера и сопутствующих симптомов. При болях невыясненной локализации первоочередное внимание уделяют инструментальным методам – УЗИ, рентгенографии, МРТ, КТ, ЭКГ, гастродуоденоскопии и т.п. Список тестов и анализов назначает травматолог, терапевт, хирург или другой узкий специалист.
Для оценки интенсивности болевого синдрома используют 2 системы градации – упрощенную и расширенную.
Упрощенная «шкала переносимости» включает 3 стадии:
- легкая боль – не мешает движению и выполнению повседневных дел;
- сильная боль – нарушает нормальный ритм жизни, не позволяет выполнять обычные действия;
- нестерпимая боль – спутывает сознание, способна спровоцировать обморок и шоковое состояние.
Расширенная градация подразумевает использование визуальной шкалы субъективной оценки – от 0 до 10, где «десятка» означает сильный болевой шок. В процессе обследования пациенту предлагают самому оценить интенсивность боли, потому результат может не соответствовать реальности.
Внимание! Интенсивность боли не всегда свидетельствует о тяжести патологического процесса, поэтому «прощаться с жизнью» при сильных болях, так же как и недооценивать легкую болезненность, не стоит.
Только установив причину боли, ее интенсивность и характер, врач назначит подходящие обезболивающие препараты. Это связано с отличиями в механизме действия у разных групп анальгетиков – что подходит при ноцицептивном синдроме совершенно не эффективно при нейропатическом.
Особенности терапии болевого синдрома
Лечение напрямую зависит от причины боли и ее характера (ноцицептивный, нейропатический). В арсенале средств присутствуют как консервативные методики с использованием медикаментозных средств и физиотерапии, так и радикальные хирургические методы.
Лекарственная терапия:
- обезболивающие – анальгетики, анестетики;
- противовоспалительные – преимущественно НПВС, реже – инъекции кортикостероидов;
- миорелаксанты;
- спазмолитики;
- седативные препараты.
Внимание! Самостоятельный прием обезболивающих средств без воздействия на причину недуга может затруднить диагностику, усугубить ситуацию и сделать дальнейшее лечение неэффективным.
Методы физиотерапии улучшают усвоение медикаментозных средств, снимают воспаление, отечность, спазмы, повышают регенерацию, расслабляют мышцы, успокаивают нервную систему.

На практике применяют:
- УВЧ;
- токовую терапию;
- грязевые компрессы;
- электрофорез;
- массаж;
- иглоукалывание;
- гирудотерапию.
При нарушениях опорно-двигательной системы широко применяют метод иммобилизации поврежденных участков – шины, гипсовые повязки, корсеты, воротники, бандажи.
Хирургическое лечение является крайней мерой и применяется только в том случае, если консервативные методы неэффективны.
На заметку! Боль – универсальный симптом для патологических процессов, поэтому его лечением занимаются врачи самых различных специальностей – терапевты, невропатологи, гастроэнтерологи и др. В экстренных случаях, при остром болевом синдроме может потребоваться срочная помощь реаниматологов, травматологов, хирургов.
Профилактические меры
В целях предотвращения ангиосиндрома, придерживайтесь некоторых общих рекомендаций:
- избегайте травм, в особенности с поражением позвоночника, черепа, суставов;
- следите за своей осанкой – тренируйте, но не перегружайте мышцы спины;
- практикуйте умеренные физические нагрузки – гиподинамия, также как и перенапряжение, плохо влияет на состояние опорно-двигательной системы, вызывая со временем артралгию и/или невралгию;
- при наличии заболеваний (острых, хронических) обеспечьте их своевременное лечение;
- поддерживайте нормальный вес тела, не допускайте ожирения или дистрофии тканей;
- откажитесь от неудобной одежды и обуви – они вызывают боли, связанные с нарушением кровообращения и деформацией скелета;
- избегайте длительных нервных стрессов и психологических перегрузок;
- регулярно проходите профилактические осмотры в клинике по месту жительства.
Очень важно обращаться к врачу при первых же признаках болевого синдрома. Решение перетерпеть или заняться самолечением может дорого обойтись вашему здоровью!
Источник
