Бпр плода с синдромом дауна

Бипариетальный размер головы плода измеряется на 3-плановых УЗИ во время скрининга. Показатель соотносят с установленными нормативами, чтобы как можно раньше выявить возможные патологии. БПР у плода измеряется по неделям.

БПР и ЛЗР: что это такое в протоколе
БПР плода всегда вычисляется при ультразвуковой диагностике. Показатель помогает врачу понять, правильно ли развивается эмбрион и нет ли у него отклонений.
Бипариетальный размер головы плода начинают измерять в конце первого триместра, когда будущая мать проходит пренатальный скрининг.
По форме головы плода и взрослого человека отличаются тем, что в утробе она более округлая и овальная. Нормы развития головы и мозга определяются не только по расстоянию между теменными косточками.
БПР всегда соотносится с ЛЗР плода, лобно-затылочным размером. Расстояние промеж лба и темени — то, за что отвечает ЛЗР на ультразвуковом скрининге. В норме на любом сроке две линии ЛЗР И БПР перпендикулярны.
Индексы БПР с ЛЗР тщательно измеряют на последнем или предродовом УЗИ. Это делается с целью определения полного размера головы, чтобы плод без сложностей прошел через родовые пути. Если такое невозможно по причине узкого таза у женщины, ей назначается кесарево сечение.
В дополнение к теме видеообзор от специалиста:
Особенности выполнения сканирования
БПР плода на УЗИ при беременности информативен во втором и начале третьего триместрах. Ошибки УЗИ часто связаны с определением точного срока беременности и датой родов.
Когда измеряют различные анатомические особенности плода на УЗИ, в первую очередь смотрят на размеры головы. Важно соотношение БПР с лобно-затылочным размером. Это проверяется при исследовании аксиальной, или поперечной плоскости.
Бипариетальный размер головы и ЛЗР помогают в определении цефалического индекса, который исчисляется в процентном соотношении. Показатель автоматически рассчитывается и выводится на экран аппарата УЗИ. По формуле цефалический индекс получают путем деления БПР на ЛЗР и умножения полученного результата на 100 %.
Обычно бипариетальный показатель начинают измерять в 12 недель.
На поздних сроках индекс ЛЗР и БПР повышается. В ходе пренатальных изменений сонолог может определить патологии и отклонения, какое будет родоразрешение.
К просмотру как проходит сканирование:
Норма БПР и ЛЗР плода по неделям
Пренатальные замеры по нормам БПР считают индивидуальными показателями, так как у каждого человека строение черепа и головы в отличается.
Так, у плода в норме бывает узкий, вытянутый череп. Иногда головка округляется, на УЗИ отчетливо видна широкая лицевая часть по сравнению с лобно-затылочным размером. Это не характеризует патологическое состояние, а считается анатомической особенностью.
Нормы ЛЗР и БПР плода представлены в таблице по неделям беременности:

Показатель измеряется в процентилях. Процентили отражают процент случаев, среди которых встречается такое число. Например, 50 процентилей – встречаемость у 50 % обследованных, 90 процентилей – у 90% обследованных и т. д.
Отклонения от нормы
Когда беременность протекает нормально, первое ультразвуковое сканирование проходят на скрининге 1-го триместра. Рекомендуемое время для диагностики — 12 недель. На этом сроке анатомическое строение, включая БПР, отчетливо видны на УЗИ. Среднее значение БПР при этом равняется 21 миллиметру.
Второе плановое ультразвуковое сканирование проводится во 2-ом триместре в период с 19 по 29 недели беременности. Сначала проверяется наличие и состояние внутренних органов, головного мозга. После их обследования сонолог измеряет окружности живота, головы, ЛЗР, БПР и другие параметры. БПР на 20-ой неделе беременности в среднем 47 миллиметров.
Нельзя игнорировать отклонения БПР от нормы. Хуже, если этот индекс отклоняется в меньшую сторону. При этом могут диагностировать отставание в развитии плода.
На последнем УЗИ в третьем триместре на сроке 30–34 недель проверяются те же показатели, что и на втором исследовании. Сонолог определяет БПР с целью указания в протоколе способа родоразрешения.
В третьем триместре на 32 неделе нормой БПР считается среднее значение 82 миллиметра. Возможно небольшое колебание в 1 миллиметр в большую или меньшую сторону.
Показатели больше нормы
Чаще всего большая голова на УЗИ связана с генетическими причинами, когда отец и мать по телосложению высокие и полноватые. Но сильно увеличенный БПР плода может говорить о патологиях.
Гидроцефалия
Гидроцефалия у плода – большой размер головы, тяжелое заболевание головного мозга.
Для гидроцефалии характерно расширение внутреннего содержимого мозговых долей. В них содержится специальная мозговая жидкость, которая называется ликвором. Голова увеличивается из-за роста объема этой жидкости и давления на черепную коробку. К причинам развития гидроцефалии относят:
- нарушения в развитии мозга в первом триместре;
- внутренние опухоли;
- развитие ахондрогенеза — внутриутробной патологии, при которой не воспроизводится хрящевая ткань; данный порок несовместим с жизнью;
- продолжительная гипоксия;
- внутриутробная инфекция, которая проникла к плоду на 14–27 неделях беременности;
- нарушения в развитии костной и хрящевой тканей; у плода развивается танатоформная дисплазия — заболевание, при котором отсутствует окостенение;
- незаращенные позвонки, из-за чего у спинного мозга отсутствует полноценный костный каркас.
Если гидроцефалия выявляется на 3-ем плановом УЗИ, назначают кариотипирование, экспертное УЗИ, тесты на наличие вирусов, консультации генетика и нейрохирурга по вопросам лечения. Когда патологию обнаруживают раньше, женщине могут предложить прерывание беременности.
Стимуляцию родов проводят при увеличении давления в желудочках мозга. Обычно большая голова диагностируется во втором триместре: по форме головка плода напоминает трилистник.

Гиперпластические изменения
К причинам возникновения гиперпластического развития часто относят наследственный фактор. На ультразвуковом исследовании сонолог обязательно опросит беременную. Вопросы будут касаться роста и массы тела, с которыми родились женщина и будущий отец.
Среди причин появления гиперпластических изменений выделяют гестационный диабет у беременной женщины. Для начала проводятся общие анализы мочи и крови на предмет наличия в них сахара. Анализ проводят на голодный желудок. В норме сахар в крови не должен превышать 5,8 ммоль на литр.
При хорошем протекании беременности сахар не появляется в моче. Но когда на 25–28 неделях появляются плохие результаты в общем анализе мочи, будущей маме назначают глюкозотолерантный тест. В ходе исследования измеряется кровь натощак, а после беременная выпивает 50 грамм глюкозы с водой. Затем кровь берется на анализ 2 раза с перерывом в час.
Если результат обследования показывает больше 7,8 ммоль на литр, женщине требуется консультация эндокринолога. Лечат гестационный диабет с помощью диеты. Когда сахар постоянно повышен, назначают уколы инсулина. Лекарственные препараты в таблетках для снижения сахара при беременности запрещены.

Показатели меньше нормы
Показатель БПР редко выходит за пределы нижнего уровня общепринятой нормы. Но если такое случается, в первую очередь исключается или подтверждается патология. Нельзя показатель ниже нормы сравнивать одиночно: вместе с БПР учитываются длина бедер и окружность живота.
При превышении всех фетометрических норм диагностируют большую массу тела плода. Когда показатели фетометрии отстают, сердцебиение отсутствует. Но сначала диагноз необходимо подтвердить. Если сердцебиение есть, ультразвуковое сканирование при маленьком БПР повторяется через неделю или две.
Значительные отклонения в меньшую сторону указывают на наличие опухолей головного мозга или костей черепа. Уменьшенная величина БПР — один из признаков грыжи в мозгу, микроцефалии.
Генетики и гинекологи рекомендуют прекратить течение беременности в перечисленных ситуациях, кроме гидроцефалии.
Эти врожденные пороки несовместимы с нормальной жизнью. При макроцефалии назначается курс антибиотиков. Когда лекарства не помогают, стимулируют родовую деятельность окситоцином для прерывания беременности.

Изменение формы головки
На обследовании ультразвуком БПР и лобно-затылочный размер могут не совпадать с нормой. Если несоответствия небольшие, это норма. В таком случае у плода просто изменяется форма черепа, что относится к индивидуальной особенности. Иногда это свидетельствует о развитии внутриутробных патологий.
Брахицефалия
Бипариетальный показатель головки увеличивается не из-за уменьшенного объема, а из-за короткого ЛЗР. Если расстояние промеж лба и затылочной косточки уменьшается, голова плода приобретает круглую, сплющенную форму.
Брахицефалию не связывают с серьезными отклонениями. Скорее, это считается индивидуальным проявлением во внешности. Подобное явление чаще встречается среди кавказцев или азиатского народа.

Долихоцефалия
Для вычисления истинного размера БПР головки применяют цефалический индекс, когда БПР делится на ЛЗР. В норме параметр равняется 0,85. Большой показатель БПР встречается у нордов и средиземноморских народов. Когда плод в утробе пребывает в тазовом предлежании, формируется долихоцефалия.
БПР, указывающий на долихоцефалию, не говорит об уменьшении головки. Эта особенность формируется, если ЛЗР увеличивается. Череп становится овальным и вытягивается в длину.

Бипариетальный размер головки плода — обязательный параметр, который записывают в протокол ультразвукового исследования. Но показатель нельзя рассматривать как одиночный. Правильная расшифровка результатов УЗИ предполагает соотношение всех параметров комплексно.
Что вы думаете о БПР плода по неделям? Поделитесь своим мнением на эту тему в комментариях. Расскажите о статье друзьям в социальных сетях. Будьте здоровы.
Источник
Признаки синдрома Дауна более десяти лет диагностируются врачами на раннем сроке беременности. Первичное скрининговое исследование включает в себя УЗИ и биохимический анализ крови. Процедура проводится не менее 3-х раз за беременность и сводит вероятность рождения ребенка с синдромом Дауна к низкому проценту.
Что это за заболевание у плода?
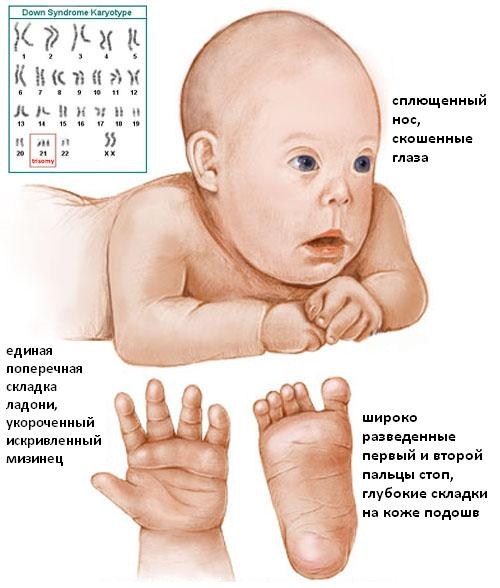
Под этим термином понимают нарушение генетического порядка в виде наличия лишней хромосомы в 21-й паре. Второе наименование этого заболевания – трисомия по двадцать первой паре хромосом. Согласно статистике, недуг у плода встречается примерно 1:800 случаям, причем между мальчиками и девочками заболевание распределяется одинаково. На возникновение патологии не влияет расовая и национальная принадлежность.
Причины возникновения хромосомного заболевания и характер его протекания пока до конца учеными медиками не изучены. Врачи предполагают, что при трисомии 21-й хромосомы клетки, полученные от родителей, не расходятся во время деления.
Считается, что риск рождения ребенка с отклонением выше в следующих случаях:
- Возраста матери на момент беременности — меньше 18 лет или больше 35 лет;
- Возраст отца — более 42 лет.
Остальные эндогенные причины, в том числе наследственного характера, пока не нашли достаточного подтверждения.
Дети с отклонением в 100% случаев имеют сопутствующие заболевания в виде пороков сердца, эндокринной системы, проблемы со зрением, слухом, иммунитетом. Они отстают в умственном и физическом развитии от сверстников.
Некоторые из сопутствующих пороков развития выявляют у детей на первом УЗИ-скрининге, например, дефект межжелудочковой перегородки сердца. На втором УЗИ признаки болезни могут проявиться в виде первичной пиелоэктазии (расширении почечных лоханок), кист сосудов головного мозга, проблемами со скелетом.
Риск рождения ребенка с отклонением
Если подтвердились результаты хромосомного заболевания у плода, то родителям, в особенности, матери, приходится решать, оставлять ребенка или прерывать беременность. Возможность сделать медикаментозное прерывание беременности есть только до 22 недель.
Нужно принять во внимание, что прогноз продолжительности жизни у такого малыша благоприятный, такие люди подчас доживают до 50 лет. Но дети с недугом это — серьезная нагрузка на будущих родителей, потому что они нуждаются в продолжительных коррекционных занятиях, специальных программах развития. Из-за наличия сопутствующих заболеваний дети должны 50–80% времени находиться под наблюдением врачей из-за риска развития обострения.
Комбинированный скрининг, который включает УЗИ и анализ на отклонение матерей, входящих в группу риска, делают в первый триместр на сроке беременности в 11–13 недель.
Перинатальный скрининг УЗИ второго триместра выявляет заболевание в 60–90% случаев. Трехмерное УЗИ в этом триместре повышает шансы в несколько раз.
Риски хромосомных заболеваний принято маркировать как высокие, средние и низкие. Высоким считается риск 1:200, низким 1:3001. Врачи в праве направить на дополнительное УЗИ при высоком и среднем риске.
Какие признаки у недуга?
Объективными маркерами, выявляемыми УЗИ диагностикой и указывающими на большой риск рождения ребенка с синдромом Дауна, являются:
- Толщина воротникового пространства (ТВП). Воротниковая область — кожная складка на задней стороне шеи малыша. В ней находится некоторое количество жидкости, но в случае трисомии по 21-й хромосоме объем жидкости превышен. При проведении обследования в период с 10 по 14 неделю беременности ширина складки составляет в норме 0,8–2,8 мм. Для точной диагностики УЗИ крайне важен срок беременности, потому что ТВП растет с возрастом ребенка. На мониторе УЗИ складка видна как белая линия, а жидкость черного цвета.
- Состояние носовой кости. Дети с синдромом Дауна имеют укороченные кости носа. Негативный симптом, если в 12 недель на УЗИ носовая косточка ребенка не визуализируется. В этот период норма величины кости носа лежит в диапазоне от 2–4,2 мм. При обнаружении патологии носовой косточки в 70% случаев диагноз подтверждается.
Изучают косвенные признаки. При обнаружении в 1-м триместре отклонений от нормы пространства ТВП на УЗИ обследуют остальные органы плода, скелет. Сопровождающие признаки заболевания проявляются:
- В укороченных размерах костей голеней;
- Увеличенном междуглазье;
- В изменении структуры мозга;
- В наличии только одной пупочной артерии (в норме их две);
- В увеличенном размере мочевого пузыря;
- В учащенном сердцебиении (тахикардии);
- Во множественных пороках сердца.
На мониторе сканера измеряют длину подвздошных костей и угол между ними. Обследуют мозг плода на гипоплазию мозжечка (недоразвитость органа и его функциональных зон). При этом на фото УЗИ мозжечок выглядит уменьшенным в размерах по сравнению с лобной долей мозга. Также при болезни наблюдают уменьшение размеров лобной доли по сравнению с нормой.
Когда обследуют мозг плода ультразвуком, то анализ на заболевание подтверждается сочетанием уменьшенного лобно-таламического расстояния и поперечного сечения мозжечка. Это занимает меньше времени, чем сканировать полностью мозг.
Один только размер ТВП не может служить достаточным основанием для окончательного диагноза недуга при беременности. Генетик обязан учесть результаты биохимического анализа крови и заключение УЗИ вместе.
УЗИ обычно проводится в двухмерном черно-белом изображении, при этом многие органы смотрятся укрупненно и не до конца визуализируются. Поэтому метод трехмерного УЗИ, проводимого для дополнительной диагностики генетических патологий, покажет поверхностные дефекты, такие как, например, ширина расстояния между глазами плода.
Для получения достоверной информации УЗИ в первом триместре должно обязательно проводиться в отведенный для него период, а именно — не ранее наступления 11 акушерской недели и не позднее 13 недель 6 дней!
Как обнаружить признаки синдрома Дауна?
Методы, позволяющие выявлять болезнь при беременности,подразделяются на не инвазивные и оперативные.
К первым относятся ультразвуковое обследование на сканере УЗИ и биохимический анализ крови на важные белки Альфа-фето-протеин (АФП) и человеческий хорионический гонадотропин (β-ХГЧ). Значительное отклонение от нормы показателя АФП указывает на возможные патологии, в том числе генетического характера, такие как синдром Дауна.
Ко второй группе причисляют следующие инвазивные способы:
| Вид оперативного обследования | Период | Материал диагностики |
|---|---|---|
| Биопсия хориона | 10–14 недель | Исследуется кусочек хориона (начальная стадия плаценты) |
| Плацентобиопсия | 14–20 недель | Изучают клетки плаценты |
| Амниоцентез | 15–18 недель | Анализ околоплодных вод, взятых методом пункции плодного пузыря |
| Амниоцентез | С 20-й недели | Забор пуповинной крови |
УЗИ и биохимический анализ на болезнь крови матери считаются безопасными методами, они не предполагают вмешательства внутрь организма матери или малыша. Анализ на синдром Дауна на УЗИ сканере проводится трансвагинально, через влагалище или поверхностным способом – трансабдоминально.
Неинвазивные методы используют чтобы выявлять подозрения на хромосомную патологию, а для подтверждения диагноза используют инвазивные, иначе говоря, оперативные методы перинатальной диагностики. Они со 100 процентной точностью выявляют хромосомное заболевание в период беременности.
Инвазивные процедуры в период внутриутробного развития плода проводить рискованно, потому что они предполагают внедрение в плодное яйцо или брюшную полость матери и забор частички кожи или крови ребенка. Собранный материал отправляют на генетическую экспертизу. Важно понимать, что оперативные вмешательства во время беременности несут в себе риск из-за возможности проникновения инфекций и бактерий.
Заключение
Дети с отклонением в 21 веке успешнее социализируются, чем ранее, однако многое зависит от усилий родителей и тяжести сопутствующих болезней. Анализ на заболевание проводят обязательно в первом триместре с 11-й по конец 13-й недели специалистом, при необходимости результат подтверждают инвазивным способом и только после этого говорят о 100% достоверном результате.
Источник
При нормальном течении беременности женщина должна сделать 3 плановых УЗИ. После каждой диагностической процедуры на руки пациентке выдается специальный протокол, в котором содержатся важные данные о состоянии плода. Среди прочих сокращений и специальных терминов, которые можно там прочитать, женщин часто интересует, что такое БПР на УЗИ при беременности.
БПР — значение показателя
БПР, или бипариетальный размер, — это показатель, который характеризует размер головы развивающегося плода. Он дает ясное представление о том, как развивается нервная система и согласуется ли это с текущим сроком беременности. Во время УЗИ измеряется полуокружность головки плода — между висками по малой оси — это и есть ширина или БПР.
Своевременное измерение этого показателя необходимо для подтверждения безопасного прохождения по родовым путям как для ребенка, так и для роженицы. Знание бипариетального размера помогает выбрать оптимальный вид завершения родового акта. Искусственное родоразрешение может быть осуществлено ручным способом, медикаментозным или инструментальным.
Если БПР плода показывает существенное превышение размера головки плода и родовых путей женщины, то акушер и ведущий беременность гинеколог могут принять решение о назначении плановой полостной операции, при которой ребенок извлекается из утробы матери через разрез в матке.

Равномерное увеличение показателей живота, груди и головы не является патологией, а может говорить о крупноплодной беременности
Особенности процедуры измерения
Показатель БПР считается наиболее информативным, если его получили во 2 триместре или вначале 3 триместра. Делать такое исследование следует только у проверенного опытного специалиста, чтобы быть уверенным в результатах. Если в процессе измерения были допущены ошибки, то это скажется на определении точного срока беременности и предполагаемой даты родов.
В процессе фетометрии (измерение различных анатомических структур) плода по УЗИ головке уделяется первостепенное внимание. Наряду с бипариетальным размером измеряется лобно-затылочный размер (ЛЗР). Делают это строго при сканировании в поперечной (аксиальной) плоскости.
Оба эти показателя позволяют вывести цефалический индекс (ЦИ). Он исчисляется в процентах и чаще всего выводится автоматически при замерах всех показателей плода на УЗИ. ЦИ вычисляется по такой формуле: БПР/ЛЗРх100%.
На более поздних сроках беременности индекс БПР и ЛЗР возрастает. Такие пренатальные измерения позволяют выявить патологические отклонения в развитии плода, а также помогают убедиться в возможности естественных родов.
Однако все эти пренатальные измерения достаточно субъективны, поскольку строение скелета головы у всех людей разное. Череп плода может быть узким и вытянутым от лобных костей к затылочным. А может, наоборот, быть округлой формы с широкой лицевой частью и сравнительно небольшим лобно-затылочным размером. Это не говорит о патологиях развития, а связано с особенностями анатомии.
Норма и отклонения
Показатели БПР классифицируют по недельным нормативам, которые соответствуют определенному сроку беременности, и созданы специальные таблицы измерений. Они стандартны во всем мире и уже прописаны в программном обеспечении аппарата ультразвуковой диагностики. Непосредственно перед самим исследованием специалист выбирает необходимый вид данных и начинает процедуру, по окончании которой, ориентируясь на стандартные показатели, выдается заключение.

Если параметры БПР головки плода в материнской утробе существенно отклонены от нормы, то это может быть признаком развития патологий или опасных для здоровья ребенка состояний. Отклонения от нормы могут возникнуть при таких патологиях:
- Внутриутробное отставание физического развития плода. Такой диагноз ставится, если в результате ультразвукового обследования определено меньшее значение БПР, чем допускается в пределах нормы, а все остальные показатели фетометрии (КТР, ДБ, ОЖ, ДГК) в порядке. Это может говорить об инфицировании плода в материнской утробе или о кислородном голодании.
- Гидроцефалия. Поставить такой диагноз можно в том случае, если увеличены БПР и ЛЗР, а остальные показатели в норме и вполне соответствуют данному периоду развития. Чаще всего причина такой патологии — проникшая в утробу матери инфекция.
- Микроцефалия. Это серьезная патология развития центральной нервной системы. Для нее характерно уменьшение окружности черепа и снижение массы головного мозга более чем на 2-3 показателя фактических отклонений от нормативных значений.
- Отсутствующие участки мозга или недоразвитая его структура. В таком случае бипариетальный размер головы может быть очень маленьким по сравнению с нормальным среднестатистическим показателем на конкретном сроке вынашивания беременности.
У новорожденного ребенка с микроцефалией размеры окружности головы, как правило, не превышают 25-27 см, хотя в норме должны быть 35-37 см. А масса головного мозга весит 250 г, тогда как в норме его вес должен составлять 400 г.
Задержка внутриутробного развития плода
Выделяют две основные формы внутриутробного отставания в физиологическом развитии ребенка:
- Симметричная — плод имеет недостаточную массу тела и при этом страдает его рост и окружность головы. Все эти показатели не соответствуют сроку беременности.
- Асимметричная — плод маловесный, но его рост и окружность головы не отстают от нормальных показателей.
При ЗВУР предполагают, что нарушено питание плода, поэтому нутриенты и кислород не поступают в организм ребенка в достаточном количестве. Нарушение трофики плода может быть вызвано следующими явлениями:
- генетические нарушения обмена;
- хромосомные аномалии плода;
- краевое предлежание плаценты;
- многоплодная беременность;
- поздний токсикоз, приводящий к расстройству жизненно важных органов и систем;
- нарушение кровотока в спиральных артериях плаценты;
- неправильное строение или расположение пуповины;
- краснуха, герпес, токсоплазмоз, цитомегаловирус;
- гипофизарный нанизм, сниженная функция щитовидной железы;
- прием определенных лекарств;
- ионизирующее радиационное воздействие;
- вредные привычки будущей матери;
- недостаточное питание беременной женщины.
Однако в отдельных случаях, даже если измерения ребенка существо ниже положенных для данного срока беременности, отчаиваться не стоит. Это может говорить о том, что ребенок просто небольших размеров. Особенно часто это случается, когда будущие родители сами невысокого роста и имеют небольшой вес.
Получив данные обследования, не стоит разбираться в них самостоятельно и создавать себе ненужную стрессовую ситуацию. Врач, проводящий обследование, лишь записывает все результаты, а акушер-гинеколог все расшифровывает и поясняет будущим родителям.
Если вовремя обнаружить проблему и сразу же приступить к ее устранению, то можно рассчитывать на благоприятный прогноз. Но, как правило, одного исследования в этом случае недостаточно. Если показатели существенно отличаются от нормы, разумнее всего провести повторное УЗИ.
Источник
