Болезнь и синдром шегрена патогенез
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 4 октября 2017;
проверки требуют 9 правок.
Синдро́м Шегре́на — аутоиммунное системное поражение соединительной ткани, проявляющееся вовлечением в патологический процесс желез внешней секреции, главным образом слюнных и слёзных, и хроническим прогрессирующим течением.[3]
Название дано в честь шведского офтальмолога Хенрика Шегрена[sv] (1899—1986 гг.), который впервые описал данный синдром.
Девять из десяти больных синдромом Шегрена — женщины, чаще в климактерическом периоде, хотя синдром встречается в любом возрасте как у женщин, так и у мужчин. В США количество больных оценивается примерно в 4000000 человек, что делает данное заболевание вторым по распространенности среди аутоиммунных ревматических заболеваний.
Синдром Шегрена может существовать сам по себе (первичный), или развиваться через много лет после начала других ревматических заболеваний, таких как ревматоидный артрит, системная красная волчанка, системная склеродермия, первичный билиарный цирроз и др.(вторичный синдром Шегрена).
Этиология[править | править код]
Данный синдром относится к аутоиммунным заболеваниям.
Патогенез[править | править код]
Аутоиммунный процесс приводит к апоптозу секретирующих клеток и эпителия выводных протоков, вызывая повреждение железистой ткани[4].
Синдром Шегрена ассоциирован с увеличенным уровнем в спинномозговой жидкости IL-1RA, антагониста интерлейкина-1 (ИЛ-1). Это позволяет предположить, что болезнь начинается с повышения активности системы ИЛ-1, что компенсаторно влечёт за собой повышение IL-1RA, чтобы уменьшить связывание ИЛ-1 с рецепторами. С другой стороны, синдром Шегрена характеризуется уменьшением уровня ИЛ-1 в слюне, что может вести к воспалению слизистой ротовой полости и её сухости.[5][6]
Клиническая картина[править | править код]
Отличительным симптомом синдрома Шегрена является генерализованная сухость слизистых оболочек, чаще всего включающая в себя:
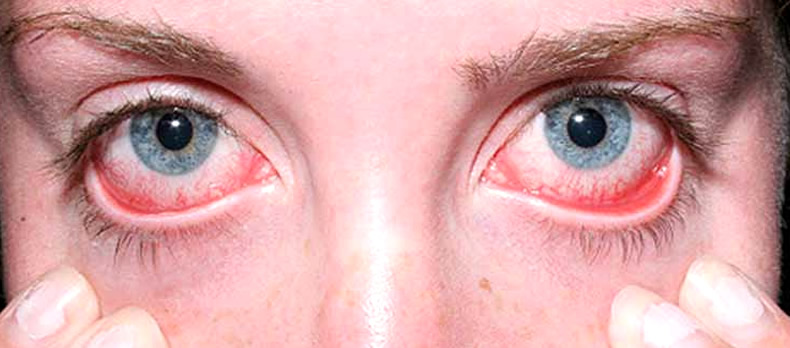
- Ксерофтальмия («сухой глаз», сухость глаз). На начальном этапе больные могут не предъявлять жалоб. При дальнейшем прогрессировании болезни появляется чувство жжения, рези, «песка» в глазах.
- Ксеростомия («сухой рот», сухость полости рта). Отмечается уменьшение слюноотделения из-за поражения слюнных желез. Развивается хронический паротит, стоматит, кариес. Больные жалуются на выраженную сухость в ротовой полости, «заеды» в уголках рта, затруднение при разговоре, а на поздних стадиях даже на нарушение глотания пищи (дисфагия).
Кроме того, синдром Шегрена может вызывать поражение:
- кожи — выраженная сухость;
- носоглотки — образование корок в носу, развитие отита при поражении евстахиевой трубы, синуситы;
- вагины — зуд, боль;
- дыхательной системы — трахеобронхиты;
- пищеварительной системы — атрофический гастрит с секреторной недостаточностью, гипокинетическая дискинезия желчевыводящих путей, панкреатит;
- почек — гломерулонефрит;
- кровеносных сосудов — синдром Рейно;
- периферической нервной системы — полинейропатии, неврит лицевого, тройничного нерва[7].
Часто развивается выраженный упадок сил, боли в суставах, мышцах.
Пациенты с вторичным синдромом Шегрена имеют симптомы первичного ревматического заболевания, например, системной красной волчанки, ревматоидного артрита или системной склеродермии.
Диагностика[править | править код]
Диагностика синдрома Шегрена осложняется разнообразием симптомов, а также их сходством с симптомами других заболеваний. Тем не менее, сочетание определённых тестов может помочь выставить диагноз:
- ANA-профиль (anti-nuclear antibody — антиядерные антитела). Типичные маркеры — SSA/Ro and SSB/La, из которых SSB/La более специфичный; SSA/Ro часто ассоциирован с другими аутоиммунными состояниями, но часто присутствует у больных синдромом Шегрена.[8][9]
- Проба Ширмера. Оценивает продукцию слез: полоска фильтровальной бумаги закладывается за нижнее веко на пять минут, затем измеряется длина смоченной слезой бумаги. Менее 5 мм говорит в пользу синдрома Шегрена. Необходимо помнить, что функция слёзоотделения уменьшается с возрастом, а также при некоторых других нарушениях.
- Сиалометрия.
- В норме при стимуляции аскорбиновой кислотой за 5 мин выделяется приблизительно 2,5-6,0 мл слюны.
- Нестимулированный сбор слюны. Пациент в течение 15 минут собирает в пробирку слюну. Положительным считается результат менее чем 1,5 мл.
- Сиалография. Рентгенконтрастное исследование. Контраст вводится в проток околоушной слюнной железы, который открывается в щеке в преддверии рта на уровне шейки второго большого коренного зуба верхней челюсти. После чего выполняется рентгенография этой области. При синдроме Шегрена выявляются участки расширения протока, его деструкции[10].
- Осмотр глаза с помощью щелевой лампы (лампа Гринчелы-Синчелы). Позволяет выявить сухость поверхности глаза.
- Биопсия губы. Обнаруживается инфильтрация слюнных желез лимфоцитами.
- УЗИ-исследование слюнных желез. Простой, неинвазивный, безопасный метод диагностики. В паренхиме желез обнаруживаются малые — 2-6 мм — гипоэхогенные участки, представляющие собой лимфоцитарную инфильтрацию. Часто в протоках желез находятся камни.
Лечение[править | править код]
На данный момент специфического лечения, направленного на восстановление функции желез, не существует. Вместо этого оказывается симптоматическая и поддерживающая помощь.
Для лечения ксерофтальмии используются искусственные слёзы, препараты, содержащие в своем составе действующее вещество протектор эпителия роговицы-гипромеллозу. Некоторые пациенты вынуждены использовать очки для повышения местной влажности. Дополнительно к этому применяется циклоспорин, угнетающий воспаление слезных желез.
Для борьбы с ксеростомией доступны препараты, стимулирующие отток слюны, например, пилокарпин. Рекомендуется запивать пищу водой. При выраженной сухости ротоглотки используют пластиковую бутылку-пульверизатор с 1 % водным раствором глицерина.
При синдроме Шегрена повышен риск кариеса, поэтому необходим тщательный уход за зубами.
Нестероидные противовоспалительные препараты могут быть использованы для лечения мышечно-скелетных симптомов.
Больным с тяжелыми осложнениями могут назначаться кортикостероиды, иммуносупрессивные препараты и иногда внутривенные иммуноглобулины. Также, помогает метотрексат, гидроксихлорохин (плаквенил).
Прогноз[править | править код]
Синдром Шегрена может повреждать жизненно важные органы с переходом в стабильное состояние, постепенным прогрессированием или, наоборот, длительной ремиссией. Такое поведение характерно и для других аутоиммунных заболеваний.[11]
Некоторые больные могут иметь слабо выраженные симптомы сухости глаз и ротовой полости, тогда как у других развиваются серьёзные осложнения. Одним пациентам полностью помогает симптоматическое лечение, другим приходится постоянно бороться с ухудшением зрения, постоянным дискомфортом в глазах, часто рецидивирующими инфекциями ротовой полости, отеком околоушной слюнной железы, затруднением жевания и глотания. Постоянный упадок сил и суставная боль серьёзно снижают качество жизни.
У части пациентов в патологический процесс вовлекаются почки — гломерулонефрит, ведущий к
протеинурии, нарушению концентранционной способности почек и дистальному почечному тубулярному ацидозу.
Больные синдромом Шегрена имеют более высокий риск возникновения неходжкинской лимфомы по сравнению со здоровыми людьми и людьми, больными другими аутоиммунными заболеваниями.[12] У около 5 % пациентов развивается та или иная форма лимфомы.[13]
Кроме того, установлено, что у детей женщин, больных синдромом Шегрена во время беременности, более высокий риск развития неонатальной красной волчанки с врожденной блокадой сердца.[14]
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Синдром Шегрена (сухой синдром, 0322)
- ↑ Sjogren’s syndrome: apoptosis by anti-SSA and anti-SSB antibodies (недоступная ссылка) (2006). Архивировано 27 июля 2011 года.
- ↑ Harboe E, Tjensvoll AB, Vefring HK, Gøransson LG, Kvaløy JT, Omdal R. (2009). Fatigue in primary Sjögren’s syndrome—a link to sickness behaviour in animals? Brain Behav Immun.23(8):1104-8. doi:10.1016/j.bbi.2009.06.151 PMID 19560535
- ↑ Perrier S, Coussedière C, Dubost JJ, Albuisson E, Sauvezie B. (1998) IL-1 receptor antagonist (IL-1RA) gene polymorphism in Sjögren’s syndrome and rheumatoid arthritis. Clin Immunol Immunopathol. 87(3):309-13>
- ↑ Заболевания — Болезнь Шегрена — РA «Надежда»
- ↑ Franceschini F., Cavazzana I. Anti-Ro/SSA and La/SSB antibodies (неопр.) // Autoimmunity. — 2005. — February (т. 38, № 1). — С. 55—63. — doi:10.1080/08916930400022954. — PMID 15804706.
- ↑ V Goëb et al. Clinical significance of autoantibodies recognizing Sjögren’s syndrome A (SSA), SSB, calpastatin and alpha-fodrin in primary Sjögren’s syndrome (англ.) // Clinical and Experimental Immunology (англ.)русск. : journal. — 2007. — Vol. 148, no. 2. — P. 281—287. — doi:10.1111/j.1365-2249.2007.03337.x. — PMID 17286756.
- ↑ Критерии диагноза болезни и синдрома Шегрена
- ↑ National Institute Of Neurological Disorders And Sroke Sjögren’s Syndrome Information Page> https://www.ninds.nih.gov/disorders/sjogrens/sjogrens.htm Архивная копия от 27 июля 2012 на Wayback Machine
- ↑ Voulgarelis M., Skopouli F.N. Clinical, immunologic, and molecular factors predicting lymphoma development in Sjogren’s syndrome patients (англ.) // Clin Rev Allergy Immunol : journal. — 2007. — Vol. 32, no. 3. — P. 265—274. — doi:10.1007/s12016-007-8001-x. — PMID 17992593.
- ↑ Tzioufas A.G., Voulgarelis M. Update on Sjögren’s syndrome autoimmune epithelitis: from classification to increased neoplasias (англ.) // Best Practice & Research: Clinical Rheumatology (англ.)русск. : journal. — 2007. — Vol. 21, no. 6. — P. 989—1010. — doi:10.1016/j.berh.2007.09.001. — PMID 18068857.
- ↑ Manthorpe R., Svensson A., Wirestrand L.E. Late neonatal lupus erythematosus onset in a child born of a mother with primary Sjögren’s syndrome (англ.) // Annals of the Rheumatic Diseases (англ.)русск. : journal. — 2004. — November (vol. 63, no. 11). — P. 1496—1497. — doi:10.1136/ard.2003.014944. — PMID 15479901.
Источник
Синдром Шегрена — аутоиммунная патология соединительной ткани, при которой появляется сухость в глазах и во рту и появляются симптомы поражения экзокринных желез. В патологический процесс вовлекаются слезные, слюнные, потовые, сальные и пищеварительные железы.
Первый раз синдром был описан в конце XIX века окулистом из Швеции Хенриком Шегреном, в честь которого нарушение получило свое название. Доктор изучал больного, которого беспокоили сухость в глазах и во рту, суставные боли. Чаще всего синдром Шегрена диагностируют у женщин в период климакса.
Заболевание разделяют на два вида: первичный, когда он развивается сам по себе; вторичный, когда синдром Шегрена появляется через несколько лет после начала других патологий соединительной ткани, в том числе ревматоидного артрита, болезни Либмана-Сакса, первичного билиарного цирроза, системной склеродермии.
При синдроме Шегрена иммунная система воспринимает собственные ткани организма как инородные и против них начинают образовываться антитела. Во время развития патологического процесса в протоках желез внешней секреции появляются лимфоплазматические инфильтраты. Воспаление распространяется на все ткани и органы пациента. При вовлечении в патологический процесс слизистых желез нарушается их функция и уменьшается продуцирования ими секрета, что становится причиной «сухого синдрома».
В международной классификации болезней МКБ–10 синдром Шегрена имеет код M35.0.
Формы и стадии заболевания
Выделяют следующие формы синдрома Шегрена:
- 1. Хроническая. Такая форма отличается медленным течением. У пациента отсутствует яркая симптоматика,поражаются в основном экзокринные железы, нарушается их функция.
- 2. Подострая. Синдром Шегрена возникает неожиданно и сопровождается симптомами воспаления, повышением температуры, поражаются не только железы, но и внутренние органы.
По степени выраженности признаков выделяют раннюю, выраженную и позднюю стадию синдрома Шегрена.
Различают следующие степени активности патологии: - 3. При высокой степени активности синдрома Шегрена у человека появляются признаки воспаления конъюнктивиты, роговицы и десен, паротита, увеличения лимфоузлов,печени и селезенке.
- 4. При умеренном течение патологии наблюдается частичное разрушение железистой ткани.
- 5. При минимальной активности синдрома Шегрена в патологический процесс вовлекаются слюнные железы, что становится причиной нарушения их функции и появления ксеростомии. Также может начаться гастрит и кератоконъюнктивит.
Патогенез
Патогенез синдрома Шегрена до конца неизвестен. Выяснено только что при данном заболевании активируется иммунитет, нарушается регуляция В-клеток в крови. Из-за синдрома Шегрена воспаляются и разрушаются железы внешней секреции, нарушается их функция. Происходит замещение железистой ткани на соединительную, уменьшается количество слезной жидкости, слюны, пересыхает поверхность глаза, во рту и в носу.
По мере прогрессирования патологии лимфоидные инфильтраты появляются не только в экзокринных железах, но и во внутренних органах, мышечной ткани, суставах, в результате возникает соответствующая симптоматика.
Причины синдрома Шегрена
Причины синдрома Шегрена до сих пор неизвестны. Факторы-провокаторы могут быть следующими:
- гормональный дисбаланс;
- передозировка медикаментами, различные интоксикации;
- перегрев или переохлаждение организма;
- инфекции, вызванные вирусами, бактериями, грибками, микоплазмами, простейшими;
- хронический стресс, депрессия;
- генетическая предрасположенность;
- повышение иммунологической реактивности.
Симптомы синдрома Шегрена
При развитии синдрома Шегрена могут появиться следующие симптомы:
1. Ксерофтальмия или сухой глаз. Пациента беспокоит жжение, дискомфорт в глазах, фотофобия, резь появляется если смотреть на светящиеся вещи. При прогрессировании синдрома Шегрена ухудшается зрение. Острая боль в глазах усиливается при работе за компьютером. Пациента мучает жажда.Веки чешутся и краснеют. В уголках глаз собирается белый секрет. Можно заменить покраснение конъюнктивы, появление на ней точечных инфильтратов.Глазная щель сужается. Сильная сухость роговицы становится причиной ее помутнения и появления на ней изъязвлений. Неприятные симптомы облегчаются, если пациент лежит с закрытыми глазами.
2. Ксеростомия или сухость в ротовой полости. Она появляется из-за уменьшения слюноотделения. Человека могут беспокоит хейлит, трудности с глотанием и при разговоре, осиплость голоса. По краям губ можно заметить шелушение и язвочки. Из-за сухости языка пациент не может глотать слюну. Из-за синдрома Шенгена повреждается эмаль, появляются кариозные полости,зубы расшатываются и теряются.
3. Воспаление околоушной слюнной железы. Она увеличивается в размерах и отекает, из-за чего невозможно открыть рот, изменяются черты лица, и оно становится похоже на «мордочку хомячка». Из протоков околоушной слюнной железы выделяется гной. У пациента повышается температура.
4. Сухость слизистой носоглотки и образование на ней корки. У пациента нередко бывают кровотечения из носа, развивается хронический насморк, воспаления ушей и околоносовых пазух. Со временем пропадает голос,ухудшается обоняние и вкусовые ощущения. Из-за воспаления ушей человека беспокоит боль, развивается тугоухость со стороны поражения.
5. Сухость кожных покровов. Она появляется из-за уменьшения количество пота или отсутствия потоотделения. Кожные покровы начинивают зудеть и шелушиться, на них появляются язвочки. На ногах и животе можно заменить гиперпигментацию и мелкие кровоизлияния.
6. Поражение ЖКТ. Могут появиться симптомы воспаления поджелудочной железы, цирроза печени, гипотонической дискинезии желчевыводящих протоков,атрофического гастрита. Пациента беспокоит отрыжка, изжога, горечь в ротовой полости, боли в желудке и в районе печени, тошнота и рвота. Из-за болей при приеме пищи человек отказывается от еды.
Кроме этого, из-за патологии появляются поражения внутренних органов, которые могут наблюдаться не только при синдроме Шегрена:
- Зуд, отек, покраснение, сухость жжение и болевые ощущения во влагалище, что становится причиной хронического вагинита и ослабления полового влечения.
- У пациентов начинается воспаление мелких суставов рук, из-за воспаления они отекают, болят, уменьшается их подвижность, появляется скованность в них по утрам.
- Часто беспокоят признаки воспаления трахеи, бронхов и легких, такие как хрипы, кашель одышка. В тяжелых случаях может начаться фиброз легких, плеврит.
- Аутоиммунные поражения почек, что становится причиной их дисфункции, появления белка в моче, развития гломерулонефрита и почечного канальцевого ацидоза.
- Возникает синдром Рейно, который проявляется повышенной чувствительностью к холоду, неприятными ощущениями в руках и ногах, высыпанием на коже, зудом, жжением, появлением язв и некротических очагов.
- Страдает центральная и периферическая нервная система, что приводит к потери чувствительности конечностей по типу «перчаток» и «носков»,к развитию менингоэнцефалита, гемипарезов.
- Бессилие, слабость, суставные и мышечные боли прогрессируют и становятся причиной неактивности мышц, возникновения сложностей при сгибании и разгибании руки ног.
- На месте поврежденных желез возможно появление доброкачественных и злокачественных новообразований.
Если синдром Шегрена диагностирован поздно и не было адекватного лечения, то возможна гибель пациента из-за развития следующих патологий:
- злокачественные опухоли кожи и желудка;
- лимфома;
- ангиит;
- дисфункция почек;
- расстройство церебрального кровообращения;
- уменьшения количества тромбоцитов, лейкоцитов, эритроцитов;
- гайморит, трахеит, бронхопневмония.
Диагностика синдрома Шегрена
В постановке диагноза врачу помогают следующие методы:
1. Клинический анализ крови, в котором будет обнаружено снижение количества лейкоцитов и гемоглобина, ускорение СОЭ.
2. Биохимия крови позволяет обнаружить повышенный уровень гамма-глобулина, общего фибрина, серогликоидов, сиаловых кислот. С помощью анализа удается выявить криоглобулина.
3. Иммунологические реакции позволяют обнаружить повышенное содержание иммуноглобулинов lgMи lgG, В-клеток и уменьшение числа Т-клеток.
4. Осмотр глаз лампой Гринчелы-Синчелы или как ее называют щелевой. Она позволяет обнаружить сухость поверхности глаз.
5. Проба Ширмера помогает оценить количество вырабатывающихся слез. Суть ее в следующем полоску фильтровальной бумаги закладывают за нижнее веко и оставляют на 5 минут. По прошествии этого времени измеряют длину полоски, смоченную слезой, если она меньше 5 мм, то возможно у человека синдром Шегрена. Но уменьшение слезоотделения может быть и при других патологиях, также количество слез становится меньше с возрастом.
6. С помощью специальных красителей удается обнаружить эрозии роговицы и конъюнктивы глаз, увидеть дистрофические очаги эпителия.
7. ANA-профиль, который позволяет выявить аутоиммунные состояния. Обнаруживают SSA/Ro and SSB/La. SSA/Ro часто может быть не только при синдроме Шегрена, но и других патологиях. SSB/La является более специфичным маркером.
8. Сиалометрия, которая может проводится 2 способами. Если при стимуляции витамином С за 5 минут выделяется от 2,5 до 6 мл слюны, то это считается нормой. Пациент может собирать слюну в пробирку без стимуляции аскорбиновой кислотой в течение 15 минут. Если по прошествии этого времени ее выделится меньше 1,5 мл, то говорят о наличии синдрома Шегрена.
9. Сиалография — это рентгеноконтрастное исследование. Контрастное вещество вводят в проток околоушной слюнной железы и выполняют рентгенографию этого участка. У пациентов с синдром Шегрена проток местами будет расширен и разрушен.
10. Биопсия губы позволяет выявить инфильтрацию слюнных желез лимфоцитами.
11. УЗИ слюнных железы помогает обнаружить камни в их протоках, выявить гипоэхогенные участки.
12. Магнитно-резонансная томография слезных и слюнных желез.
Чтобы выявить осложнения со стороны других органов назначают:
- рентген легких;
- эзофагогастродуоденоскопия;
- УЗИ сердца.
Лечение синдрома Шегрена
В настоящее время нет специфического лечения синдрома Шегрена, поэтому прописывают симптоматическую и поддерживающую терапию:
1. Для устранения сухости глаз назначаются медикаменты, которые содержат в своем составе гипромеллозу, которая защищает и увлажняет роговицу. Это такие препараты, как Дефислез, Гипромелоза-П, Искусственная слеза.Они противопоказаны при индивидуальной непереносимости их состава, в этом случае они могут стать причиной аллергии. Капли Дефислез и Гипромелоза-П запрещены женщинам в положении и кормящим грудью. Препарат Искусственная слеза можно использовать этим категориям пациенток с осторожностью. Лечение медикаментами, содержащими гипромеллозу может вызвать ощущения слипания век, временный дискомфорт после их закапывания. Их нельзя использовать в комплексе с глазными каплями, в составе которых есть соли металлов. После инстилляции препаратов, содержащих гипромеллозу окружающие предметы могут казаться размытыми, поэтому перед тем как сесть за руль или начать работу с потенциально опасными механизмами нужно выждать в течение четверти часа.
2. Возможно понадобиться ношение мягких контактных линз.
3. Для купирования воспаления слезных желез прописывают циклоспорин.
4. Для устранения сухости ротовой полости назначают медикаменты, который стимулирует отток слюны, к примеру, пилокарпин. Пищу рекомендуется запивать водой.
5. При синдроме Шегрена большая вероятность развития кариеса, поэтому надо тщательно ухаживать за зубами.
6. При появлении мышечно-скелетных симптомов используют нестероидные противовоспалительные средства.
7. Чтобы нормализовать слюноотделение делают новокаиновые блокады, прописывают кальцийсодержащие медикаменты.
8. Для купирования воспаления околоушных желез применяют аппликации с Димексидом, назначают антибиотикотерапию, противогрибковые средства.
9. Если наблюдается поражение слизистой ротовой полости, то чтобы ускорить заживление поврежденных тканей используют аппликации с маслом шиповника или облепихи. Их можно обрабатывать мазью Солкосерил, Метилурацил.
10. Для улучшения пищеварения при недостаточности поджелудочной железы назначают ферментные препараты.
11. При секреторной недостаточной желудка прописывают заместительное лечение соляной кислоты, пепсином.
12. Для устранения сухости слизистой носовой полости используют препараты на основе морской воды, такие как Аквамарис, Аквалор.
13. При тяжелых осложнениях прописывают кортикостероиды, иммунодепрессанты, иммуноглобулины, такие как метотрексат, преднизолон, хлорбутин, циклофосфан.
При развитии язвенно-некротического ангиита, гломерулонефрита, воспалительного полиневропатия, цереброваскулярной болезни проводят экстракорпоральную гемокоррекцию: гемосорбцию, плазмофорез, каскадную плазмофильтрацию.
Прогноз и осложнения
Синдром Шегрена может поражать жизненно важные органы. Аутоиммунная патология может постепенно прогрессировать или наоборот переходить в стадию длительной ремиссии.
У одних пациентов признаки болезни выражены слабо, их могут беспокоить только сухость глаз и слизистой полости рта, у других больных развиваются тяжелые осложнения, в том числе:
- ухудшение зрения;
- дискомфорт в глазах;
- частные инфекции полости рта;
- отек околоушной слюнной железы;
- синуситы, трахеиты, бронхопневмония;
- проблемы с жеванием и глотанием;
- артралгия;
- слабость;
- патологии почек, в том числе гломерулонефрит, почечная недостаточность;
- проблемы с кровообращением головного и спинного мозга;
- неходжкинская и другие виды лимфомы.
У детей, рожденных от женщин больных в период вынашивания плода синдромом Шегрена большая вероятность неонатальной красной волчанки с врожденной блокадой сердца.
Если терапия синдрома Шегрена начата своевременно, то прогноз благоприятным.
Источник
