Болезнь блейера код мкб
Исключены:
- лихорадка неясного происхождения (во время) (у):
- родов (O75.2)
- новорожденного (P81.9)
- лихорадка послеродового периода БДУ (O86.4)
Боль в области лица
Исключены:
- атипичная боль в области лица (G50.1)
- мигрень и другие синдромы головной боли (G43-G44)
- невралгия тройничного нерва (G50.0)
Включена: боль, которая не может быть отнесена к какому-либо определенному органу или части тела
Исключены:
- хронический болевой личностный синдром (F62.8)
- головная боль (R51)
- боль (в):
- животе (R10.-)
- спине (M54.9)
- молочной железе (N64.4)
- груди (R07.1-R07.4)
- ухе (H92.0)
- области таза (H57.1)
- суставе (M25.5)
- конечности (M79.6)
- поясничном отделе (M54.5)
- области таза и промежности (R10.2)
- психогенная (F45.4)
- плече (M25.5)
- позвоночнике (M54.-)
- горле (R07.0)
- языке (K14.6)
- зубная (K08.8)
- почечная колика (N23)
последние изменения: январь 2015
R53
Недомогание и утомляемость
Астения БДУ
Слабость:
- БДУ
- хроническая
Общее физическое истощение
Летаргия
Усталость
Исключены:
- слабость:
- врожденная (P96.9)
- старческая (R54)
- истощение и усталость (вследствие) (при):
- нервной демобилизации (F43.0)
- чрезмерного напряжения (T73.3)
- опасности (T73.2)
- теплового воздействия (T67.-)
- неврастении (F48.0)
- беременности (O26.8)
- старческой астении (R54)
- синдром усталости (F48.0)
- после перенесенного вирусного заболевания (G93.3)
последние изменения: январь 2012
Старческий возраст без упоминания о психозе
Старость без упоминания о психозе
Старческая:
- астения
- слабость
Исключен: старческий психоз (F03)
R55
Обморок [синкопе] и коллапс
Кратковременная потеря сознания и зрения
Потеря сознания
Исключены:
- нейроциркуляторная астения (F45.3)
- ортостатическая гипотензия (I95.1)
- неврогенная (G23.8)
- шок:
- БДУ (R57.9)
- кардиогенный (R57.0)
- осложняющий или сопровождающий:
- аборт, внематочную или молярную беременность (O00-O07, O08.3)
- роды и родоразрешение (O75.1)
- послеоперационный (T81.1)
- приступ Стокса-Адамса (I45.9)
- обморок:
- синокаротидный (G90.0)
- тепловой (T67.1)
- психогенный (F48.8)
- бессознательное состояние БДУ (R40.2)
последние изменения: январь 2016
Исключены: судороги и пароксизмальные приступы (при):
- диссоциативные (F44.5)
- эпилепсии (G40-G41)
- новорожденного (P90)
Исключены:
- шок (вызванный):
- анестезией (T88.2)
- анафилактический (вследствие):
- БДУ (T78.2)
- неблагоприятной реакции на пищевые продукты (T78.0)
- сывороточный (T80.5)
- осложняющий или сопровождающий аборт, внематочную или молярную беременность (O00-O07, O08.3)
- воздействием электрического тока (T75.4)
- в результате поражения молнией (T75.0)
- акушерский (O75.1)
- послеоперационный (T81.1)
- психический (F43.0)
- травматический (T79.4)
- синдром токсического шока (A48.3)
последние изменения: январь 2015
R58
Кровотечение, не классифицированное в других рубриках
Кровотечение БДУ
Включены: опухшие железы
Исключены: лимфаденит:
- БДУ (I88.9)
- острый (L04.-)
- хронический (I88.1)
- мезентериальный (острый) (хронический) (I88.0)
Исключена: задержка полового созревания (E30.0)
Исключены:
- булимия БДУ (F50.2)
- расстройства приема пищи неорганического происхождения (F50.-)
- недостаточность питания (E40-E46)
Исключены:
- синдром истощения как результат заболевания, вызванного ВИЧ (B22.2)
- злокачественная кахексия (C80.-)
- алиментарный маразм (E41)
последние изменения: январь 2010
Эта категория не должна использоваться в первичном кодировании. Категория предназначена для использования в множественном кодировании, чтобы определить данный синдром, возникший по любой причине. Первым должен быть присвоен код из другой главы, чтобы указать причину или основное заболевание.
добавлено: январь 2010
R69
Неизвестные и неуточненные причины заболевания
Болезненность БДУ
Недиагностированная болезнь без уточнения локализации или пораженной системы
Источник
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Диагностика
- Причины
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Болезнь Келера.

Болезнь Келера
Описание
Болезнь Келера. Хроническое дистрофическое заболевание костей стопы, приводящее к их асептическому некрозу. Заболевание может протекать с поражением ладьевидной кости (болезнь Келера I) или плюсневых костей (болезнь Келера II). Болезнь Келера проявляется отечностью и болями в стопе в области пораженной кости, усилением болевого синдрома при ходьбе и его прогрессированием с течением времени, изменением походки и хромотой при одностороннем поражении. Характерным признаком является отсутствие воспалительных изменений пораженной области. Диагностика заболевания основывается на данных рентгенологического исследования. Лечение состоит в снятии нагрузки с пораженной стопы путем ее иммобилизации и последующей восстановительной терапии (лечебная гимнастика, физиотерапия, массаж).
Дополнительные факты
Заболевание, описанное Келером в 1908 году, получило название болезнь Келера I. Оно представляет собой асептический некроз ладьевидной кости, в то время как в травматологии известна также болезнь Келера II — асептический некроз головок костей плюсны. Дегенеративно-дистрофические процессы в костной ткани, лежащие в основе болезни Келера, послужили основанием для ее причисления к группе остеохондропатий, куда также входят болезнь Кальве, болезнь Тиманна и болезнь Шляттера. Болезнь Келера встречается в основном в детском возрасте. Наиболее часто болезнь Келера I наблюдается у мальчиков от 3 до 7 лет, а болезнь Келера II — у девочек 10-15 лет.
Болезнь Келера
Симптомы
Симптомы болезни Келера I.
Болезнь Келера I характеризуется появлением на тыльной стороне стопы ближе к ее внутреннему краю припухлости, обусловленной отечностью тканей этой области. Отсутствие покраснения кожи и местного повышения температуры в области отека свидетельствует в пользу невоспалительного характера происходящих изменений. Отмечается болезненность пораженной области при прощупывании и при нагрузке на стопу, утомляемость ребенка при ходьбе. Чтобы избежать боли при ходьбе, дети, имеющие болезнь Келера, ставят ногу с упором на наружный край стопы. Может наблюдаться хромота. Со временем боль усиливается и приобретает постоянный характер, не исчезая даже при полном покое. Болезнь Келера I длится в среднем около года и может привести к стойкой деформации ладьевидной кости.
Симптомы болезни Келера II.
Болезнь Келера II проявляется припухлостью и болезненностью в области пораженной плюсневой кости. Чаще всего встречается поражение II и III плюсневых костей. Возможен двусторонний характер патологических изменений. При этом симптомы воспаления не наблюдаются. Болезнь Келера II начинается с появления неинтенсивного болевого синдрома, поначалу проявляющегося лишь при нагрузке на передние отделы стопы. Характерно усиление боли при прощупывании пораженной области и во время ходьбы, особенно по неровному грунту или в обуви со слишком тонкой и мягкой подошвой. Со временем пациенты жалуются на то, что боль в стопе становиться постоянной, более интенсивной и сохраняется даже в покое. Отмечается укорочение пальца, который примыкает к головке подвергшейся некрозу плюсневой кости. Объем движений в суставе, сформированном пораженной плюсневой костью, ограничивается. Болезнь Келера II протекает в среднем в течение 2-3 лет.
Боль в голеностопе.
Диагностика
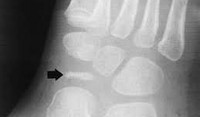
Диагностика болезни Келера I.
Болезнь Келера I диагностируется рентгенологически. На рентгенограммах стопы в начале заболевания отмечается остеопороз ладьевидной кости, вызванный асептическим разрушением ее губчатого вещества. Затем выявляется уплотнение точек окостенения, сплющивание и уплотнение ладьевидной кости. Еще позже наблюдается дефрагментация ладьевидной кости, т. Е. Ее распад на отдельные костные фрагменты в результате прогрессирования некротического процесса.
Диагностика болезни Келера II.
Диагностика заболевания основана на рентгенологическом исследовании стопы, в ходе которого выявляются патологические изменения в головке пораженной плюсневой кости. В зависимости от срока заболевания может наблюдаться остеопороз, уплотнение и деформация головки плюсневой кости, ее патологический перелом и дефрагментация.
Причины
Как и этиология других остеохондропатий факторы, вызывающие болезнь Келера, пока окончательно не изучены. Большинство исследователей склонны считать основной причиной некротических изменений костной ткани нарушение ее питания за счет расстройства местного кровоснабжения. Нарушения васкуляризации кости в свою очередь могут быть обусловлены врожденными особенностями кровообращения этой области, наличием поперечного или продольного плоскостопия, ношением неудобной или слишком тесной обуви, повторными травмами: ушибами, подвывихами или вывихами стопы, переломами костей стопы Роль благоприятствующих факторов в развитии болезни Келера могут играть различные обменные нарушения и эндокринопатии (гипотиреоз, сахарный диабет, ожирение).
Профилактика
Предупредить болезнь Келера у ребенка поможет правильный подбор обуви, которая должна соответствовать размеру ноги, быть удобной и не слишком жесткой. Следует избегать травм стопы, а при их получении незамедлительно обращаться к травматологу и следовать всем его рекомендациям. Поскольку болезнь Келера связана с плоскостопием, то его своевременное лечение также имеет профилактическое значение.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 8 апреля 2020;
проверки требует 1 правка.
| Международная статистическая классификация болезней и проблем, связанных со здоровьем. Десятый пересмотр (МКБ-10) | |
|---|---|
| Автор | Всемирная организация здравоохранения |
| Серия | Международная классификация болезней |
| Предыдущая | Международная статистическая классификация болезней и проблем, связанных со здоровьем. Девятый пересмотр (МКБ-9) |
| Следующая | Международная статистическая классификация болезней и проблем, связанных со здоровьем. Одиннадцатый пересмотр (МКБ-11) |
| Тип | медицинская классификация[d] и версия или издание[d] |
| Жанр | справочник, медицина |
| Название | англ. The International Statistical Classification of Diseases and Related Health Problems. 10th revision (ICD-10) |
| Язык | английский |
| Место издания | Швейцария, Женева |
| Год издания | 1992, последнее переиздание — 2016 |
| Страниц | 2174 (переиздание 2016) |
| ISBN | 978-9-241-54916-5 |
| Переводчик | М. В. Максимова, С. К. Чемякина, А. Ю. Сафронова |
| Место издания | Москва |
| Издательство | Медицина |
| Год издания | 1995—1998 |
| Страниц | 698 (Т. 1. ч. 1), 633 (Т. 1, ч. 2), 179 (Т. 2), 429 (Т. 3, ч. 2) |
| Носитель | бумага |
| ISBN | ISBN 5-225-03268-0 (т. 1), ISBN 5-225-03269-9 (т. 2), ISBN 5-225-03280-X (т. 3) |
Деся́тый пересмо́тр Междунаро́дной статисти́ческой классифика́ции боле́зней и пробле́м, свя́занных со здоро́вьем (МКБ-10) проведён с 25 сентября по 2 октября 1990 года Всемирной организацией здравоохранения в Женеве. МКБ-10 была одобрена на Сорок третьей сессии Всемирной ассамблеи здравоохранения в мае 1990 года и с 1994 года начала внедряться в государствах-членах ВОЗ. На территории Российской Федерации действие МКБ-10 как единого нормативного документа для формирования системы учёта и отчётности в системе здравоохранения было введено с 1 января 1999 года приказом Министерства здравоохранения № 170 от 1997 года[1].
Основным нововведением Международной классификации болезней десятого пересмотра стало использование алфавитно-цифровой системы кодирования, предполагающей наличие в четырёхзначной рубрике одной буквы, за которой следуют три цифры, что позволило более чем вдвое увеличить размеры структуры кодирования. Введение в рубрики букв или групп букв позволяет закодировать в каждом классе до 100 трёхзначных категорий. Из алфавита 26 букв использовано 25. Таким образом, возможны номера кодов от A00.0 до Z99.9. Буква U оставлена вакантной (резервной). Кроме того, важным нововведением стало включение в конце некоторых классов перечня рубрик, классифицирующих нарушения, которые возникли после проведения медицинских процедур. Эти рубрики описывали состояния, которые развивались в результате различных вмешательств, например эндокринные и метаболические расстройства после удаления органа или другие патологические состояния, например демпинг-синдром, который является осложнением некоторых хирургических вмешательств на желудке.
Структура[править | править код]
Бумажное издание МКБ-10 состоит из трёх томов:
- том 1 содержит основную классификацию, а также содержит раздел «Морфология новообразований», специальные перечни для сводных статистических разработок, определения и номенклатурные правила;
- том 2 содержит инструкции по применению для пользователей МКБ;
- том 3 представляет собой Алфавитный указатель к классификации.
Структура МКБ-10 разработана на основе классификации, предложенной Уильямом Фарром. Его схема заключалась в том, что для всех практических и эпидемиологических целей статистические данные о болезнях должны быть сгруппированы определённым образом:
- эпидемические болезни;
- конституциональные или общие болезни;
- местные болезни, сгруппированные по анатомической локализации;
- болезни, связанные с развитием;
- травмы.
Классы I—XVII относятся к заболеваниям и другим патологическим состояниям, класс XIX — к травмам, отравлениям и некоторым другим последствиям воздействия внешних факторов. Остальные классы охватывают ряд понятий, касающихся диагностических данных.
Блоки рубрик[править | править код]
Классы подразделяются на однородные «блоки» трёхзначных рубрик. Например в классе I названия блоков отражают две оси классификации — пути передачи инфекции и широкую группу патогенных микроорганизмов.
В классе II первой осью является характер новообразований по локализации, хотя несколько трёхзначных рубрик предназначены для важных морфологических типов новообразований (например, лейкозы, лимфомы, меланомы, мезотелиомы, саркома Капоши). Диапазон рубрик дан в скобках после каждого названия блока.
Трёхзначные рубрики[править | править код]
в рамках каждого блока некоторые из трёхзначных рубрик предназначены только для одной болезни, отобранной вследствие её частоты, тяжести, восприимчивости к действиям служб здравоохранения, в то время как другие трёхзначные рубрики предназначены для групп болезней с некоторыми общими характеристиками. В блоке обычно имеются рубрики для «других» состояний, дающие возможность классифицировать большое число различных, но редко встречающихся состояний, а также «неуточнённые» состояния.
Четырёхзначные подрубрики[править | править код]
Большинство трёхзначных рубрик подразделены посредством четвёртого цифрового знака после десятичной точки, с тем чтобы можно было использовать ещё до 10 подрубрик. Если трёхзначная рубрика не подразделена, рекомендуется использовать букву «X» для заполнения места четвёртого знака, чтобы коды имели стандартный размер для статистической обработки данных.
Четырёхзначные подрубрики используют любым подходящим способом, определяя, например, различные локализации или разновидности одной болезни.
Четвёртый знак .8 обычно используется для обозначения «других» состояний, относящихся к данной трёхзначной рубрике, а знак .9 чаще всего используется чтобы выразить то же понятие, что и название трёхзначной рубрики без добавления какой-либо дополнительной информации.
Неиспользованные коды «U»[править | править код]
Коды U00—U49 следует использовать для временного обозначения новых болезней неясной этиологии. Коды U50—U99 могут быть использованы в исследовательских целях, например для апробирования альтернативной подклассификации в рамках специального проекта. Коды U00 — U89 используются для особых целей и составляют XXII класс болезней.
Перечень классов МКБ-10[править | править код]
Список классов[2]
Литера | Класс | Заголовок |
| A | I | Некоторые инфекционные и паразитарные болезни |
| B | ||
| C | II | Новообразования |
| D | III | Болезни крови, кроветворных органов и отдельные нарушения, вовлекающие иммунный механизм |
| E | IV | Болезни эндокринной системы, расстройства питания и нарушения обмена веществ |
| F | V | Психические расстройства и расстройства поведения |
| G | VI | Болезни нервной системы |
| H | VII | Болезни глаза и его придаточного аппарата |
| VIII | Болезни уха и сосцевидного отростка | |
| I | IX | Болезни системы кровообращения |
| J | X | Болезни органов дыхания |
| K | XI | Болезни органов пищеварения |
| L | XII | Болезни кожи и подкожной клетчатки |
| M | XIII | Болезни костно-мышечной системы и соединительной ткани |
| N | XIV | Болезни мочеполовой системы |
| O | XV | Беременность, роды и послеродовой период |
| P | XVI | Отдельные состояния, возникающие в перинатальном периоде |
| Q | XVII | Врождённые аномалии (пороки развития), деформации и хромосомные нарушения |
| R | XVIII | Симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках |
| S | XIX | Травмы, отравления и некоторые другие последствия воздействия внешних причин |
| T | ||
| V | XX | Внешние причины заболеваемости и смертности |
| W | ||
| X | ||
| Y | ||
| Z | XXI | Факторы, влияющие на состояние здоровья населения и обращения в учреждения здравоохранения |
| U | XXII | Зарезервировано |
См. также[править | править код]
- Международная классификация болезней
Примечания[править | править код]
Ссылки[править | править код]
- who.int/classifications/icd/en/ — официальный сайт МКБ-10 на сайте Всемирной организации здравоохранения (ВОЗ) (англ.)
- МКБ-10. Том 1. Ч. 1 (рус.) на сайте ВОЗ
- МКБ-10. Том 1. Ч. 2 (рус.) на сайте ВОЗ
- МКБ-10. Том 2 (Сборник инструкций) (рус.) на сайте ВОЗ
- МКБ-10. Том 3. Ч. 1 (рус.) на сайте ВОЗ
- МКБ-10. Том 3. Ч. 2 (рус.) на сайте ВОЗ
- Класс V МКБ-10 (Психические расстройства и расстройства поведения) (рус.) на сайте Российского общества психиатров
- ICD-10 — онлайн-версия (ВОЗ) (англ.)
- ICD-10 online training direct access (WHO) (англ.)
- ICD-10-CM МКБ-10-КМ — Клиническая модификация (американская версия) (англ.)
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Болезнь Рейтера.
Описание
Болезнь Рейтера — сочетанное поражение мочеполовых органов (обычно в форме неспецифического уретропростатита), суставов (реактивный олиго- или моноартрит) и глаз (конъюнктивит), развивающееся одновременно или последовательно.
Симптомы
1. Заболевают преимущественно молодые мужчины в возрасте 20-40 лет (80% случаев), реже — женщины, чрезвычайно редко — дети. Начало заболевания чаще всего проявляется поражением мочеполовых органов (уретрит, цистит, простатит) через несколько дней (иногда месяц) после полового заражения или перенесенного энтероколита. Уретрит проявляется неприятыми ощущениями при мочеиспускании, жжением, зудом, гиперемией вокруг наружного отверстия мочеиспускательного канала, скудными выделениями из уретры и влагалища. Выделения обычно имеют слизистый характер. Следует отметить, что уретрит не бывает чрезвычайно выраженным, как, например, при гонорее и может проявиться только небольшими слизисто-гнойными выделениями из уретры или только дизурией по утрам. Возможно даже отсутствие дизурических явлений. У 30% мужчин урогенитальный хламидиоз протекает бессимптомно. У таких больных часто имеется лишь инициальная лейкоцитурия или увеличение количества лейкоцитов в окрашенном по Граму мазке, взятом с тампона, введенного на глубину 1-2 см в переднюю часть уретры.
2. Поражение глаз наступает вскоре после уретрита, чаще проявляется конъюнктивитом, реже иритом, иридоциклитом, увеитом, ретинитом, ретробульбарным невритом, кератитом. Следует отметить, что конъюнктивит может быть слабовыраженным, продолжаться 1-2 дня и остаться незамеченным.
3. Ведущим признаком болезни является поражение суставов, которое развивается через 1-1,5 мес. После острой мочеполовой инфекции или ее обострения. Наиболее характерен асимметричный артрит с вовлечением суставов нижних конечностей — коленных, голеностопных, плюснефаланговых, межфаланговых. Боли в суставах усиливаются ночью и утром, кожа над ними гиперемирована, появляется выпот. Характерно «лестничное» (снизу вверх) последовательное вовлечение суставов через несколько дней. Именно для урогенного артрита (болезни Рейтера) патогномоничны периартикулярный отек всего пальца и сосискообразная дефигурация пальцев с синюшно-багровой окраской кожи, а также псевдоподагрическая симптоматика при вовлечении суставов большого пальца стопы.
Достаточно часто наблюдаются воспаление ахиллова сухожилия, бурситы в области пяток, что проявляется сильными пяточными болями. Возможно быстрое развитие пяточных шпор.
У некоторых больных могут появиться боли в позвоночнике и развиться саркоилеит.
Более чем у 50% больных отмечается полное исчезновение суставной симптоматики, у 30% — рецидивы артрита, у 20% артрит приобретает хроническое течение с ограничением функции суставов и атрофией прилежащих мышц. У некоторых больных развивается плоскостопие как исход поражения суставов предплюсны. Суставы верхних конечностей поражаются редко.
У 30-50% больных поражаются слизистые оболочки и кожа. На слизистой оболочке полости рта и в области головки полового члена появляются болезненные язвы, развивается баланит или баланопостит. Характерны стоматит, глоссит. Поражение кожи характеризуется появлением небольших красных папул, иногда эритематозных пятен. Чрезвычайно характерна кератодермия — сливные очачи гиперкератоза на фоне гиперемии кожи с трещинами и шелушением преимущественно в области стоп и ладоней. Очаги гиперкератоза могут наблюдаться на коже лба, туловища.
Возможны безболезненное увеличение лимфоузлов, особенно паховых; у 10-30% больных признаки поражения сердца (миокардиодистрофия, миокардит), поражение легких (очаговая пневмония, плеврит), нервной системы (полиневриты), почек (нефрит, амилоидоз почек), длительная субфебрильная температура тела.
Боль в шее. Лейкоцитоз. Нейтрофилез.
Причины
Наиболее частым возбудителем заболевания является грамотрицательная бактерия Chlamydia trachomatis Хламидии — облигатные внутриклеточные паразиты, имеющие размеры 250-300 нм. При неблагоприятных условиях (воздействие антибиотиков, химиопрепаратов и пр. ) хламидии могут трансформироваться в L-формы, которые обладают наименьшей способностью к анти генному раздражению иммунокомпетентных клеток и способны к длительному внутриклеточному паразитированию. Все это способствует хроническому течению инфекции. Это наиболее распространенная инфекция, передаваемая половым путем и являющаяся в 60% случаев причиной негонококковых уретритов у мужчин. Хламидийные уретриты имеют рецидивирующее или хроническое течение. У женщин хламидии вызывают хронический цервицит, сальпингит, аднексит, цистит. Женщины, страдающие этими заболеваниями, являются носителями хламидии, но сами редко болеют урогенными артритами.
Chlamydia trachomatis передается половым и неполовым (бытовое заражение) путем и обнаруживается внутриклеточно в эпителии уретры, конъюнктивы и цитоплазме клеток синовии.
Синдром Рейтера может вызываться шигеллами, сальмонеллами, иерсиниями и развиваться после перенесенного энтероколита. Некоторые специалисты указывают, что уреоплазма может вызвать болезнь Рейтера. Имеет значение наследственная предрасположенность, маркером которой является антиген гистосовместимости HLA — В27 (У 75-95% больных).
Лечение
Лечение только по поводу поражения суставов — наиболее яркого и более всего беспокоящего больного проявления болезни, не дает результатов и способствует затяжному и хроническому течению болезни. К этому же приводит применение препаратов пенициллина и цефалоспоринов. Должно проводиться одновременное лечение больного и его полового партнера.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
