Болезнь беккера код по мкб

Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Диагностика
- Дифференциальная диагностика
- Лечение
Названия
Название: Прогрессирующая мышечная дистрофия Беккера.
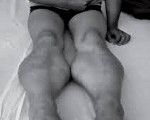
Прогрессирующая мышечная дистрофия Беккера
Описание
Прогрессирующая мышечная дистрофия Беккера. Вариант наследственной сцепленной с Х — хромосомой миодистрофии, отличающейся более замедленным и доброкачественным течением. Заболевание характеризуется постепенно усугубляющейся и распространяющейся мышечной слабостью, гипотонией и атрофией, первоначально возникающей в мышцах бедер и тазового пояса. Диагностический поиск включает неврологическое обследование, консультацию генетика и кардиолога, нейрофизиологическое тестирование нервно-мышечного аппарата, ДНК диагностику, биопсию мышц с морфологическим, иммунологическим и гистохимическим изучением полученных образцов. Лечение симптоматическое и, к сожалению, малоэффективное. Прогрессирование болезни приводит к потери больными способности самостоятельно передвигаться к возрасту 40 лет.
Дополнительные факты
Прогрессирующая мышечная дистрофия Беккера впервые была описана в 1955 г. Как доброкачественный вариант течения мышечной дистрофии Дюшенна. В последующем многочисленные исследования в области неврологии, генетики и биохимии обнаружили существенные отличия в характере течения, биохимической и морфологической основе этих заболеваний. В результате клиническая форма Беккера была выделена как самостоятельная нозология.
Мышечная дистрофия Беккера входит в группу миопатий (миодистрофий) — заболеваний, возникающих вследствие нарушений строения и метаболизма мышечной ткани и проявляющихся мышечной слабостью. Патология наследуется рецессивно сцеплено с Х-хромосомой, поэтому болеют только лица мужского пола. Частота встречаемости составляет 1 новорожденный на 20 тыс. Детей.
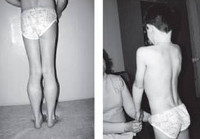
Прогрессирующая мышечная дистрофия Беккера
Причины
В основе заболевания лежит мутация в гене, ответственном за кодирование белка дистрофина. Примерно 30% от общего числа случаев мышечной дистрофии Беккера приходится на т. Н. «свежие» мутации. Ген располагается в 21 локусе (в регионе Хр21. 2–р21. 1) короткого плеча Х-хромосомы. Примерно у 65-70% больных обнаруживаются крупные делеции указанного участка, у 5% — дупликации, у остальных — точковые мутации. Указанные структурные перестройки гена не влекут за собой полного прекращения синтеза дистрофина, как при дистрофии Дюшенна, а потенцируют синтез аномального усеченного белка, в некоторой степени способного выполнять свои функции. Это и обуславливает более доброкачественный характер дистрофии Беккера в сравнении с вариантом Дюшенна.
В норме белок дистрофин поддерживает целостность сарколеммы — мембраны миоцитов (мышечных волокон), обеспечивает эластичность и устойчивость миофибрилл при мышечном сокращении. Неспособность аномального дистрофина адекватно выполнять эти функции приводит к нарушению целостности мембран мышечных волокон. В следствие этого происходят дегенеративные изменения цитоплазматических компонентов последних и повышенная транспортировка ионов калия внутрь миоцитов. Результатом таких биохимических и морфологических сдвигов является гибель миофибрилл и разрушение мышечных волокон. На месте погибших миоцитов происходит образование соединительной ткани, что обуславливает феномен псевдогипертрофии — увеличение объема и плотности мышцы при резком снижении ее сократительной способности.
Симптомы
Прогрессирующая мышечная дистрофия Беккера манифестирует обычно в период от 10 до 15 лет, в некоторых случаях раньше. Начальными признаками заболевания выступают чрезмерная утомляемость и мышечная слабость в тазовом поясе и нижних конечностях. У ряда пациентов первыми проявлениями являются периодические болезненные мышечные судороги (крампи), локализующиеся в ногах. Мышечная слабость обуславливает затруднение при подъеме по лестнице, при необходимости встать из положения сидя. Со временем формируется переваливающаяся «утиная» походка. Для того, чтобы встать, пациент вынужден использовать вспомогательные миопатические приемы — опираться руками о расположенные рядом предметы мебели или, при отсутствии таковых, использовать в качестве опоры собственное тело (симптом Говерса).
Как и другие наследственные миопатии, заболевание Беккера характеризуется симметрично развивающимися атрофиями мышц. В первую очередь поражаются мышцы бедра и тазового пояса, затем процесс распространяется на мускулатуру плечевого пояса и проксимальных мышц рук. В начале болезни формируются псевдогипертрофии, наиболее выраженные в икроножных, дельтовидных, трех- и четырехглавых мышцах. По мере прогрессирования миодистрофии они трансформируются в мышечные гипотрофии.
Слабость в руках. Слабость мышц (парез). Судороги.
Диагностика
Прогрессирующая мышечная дистрофия Беккера диагностируется неврологом на основании анамнеза, клинических данных, дополнительных обследований и генетического тестирования. В неврологическом статусе наблюдается снижение мышечной силы и умеренное снижение мышечного тонуса в проксимальных отделах конечностей, выпадение коленных рефлексов при симметричном снижении сухожильных рефлексов дистальных отделов ног и верхних конечностей, полная сохранность чувствительности.
Среди клинических анализов наибольшее значение имеет биохимический анализ крови, который выявляет многократное повышение уровня КФК. Данные электронейрографии позволяют исключить поражение нервных волокон, электромиография свидетельствует о первично-мышечном типе поражения. Биопсия мышц проводится только после отрицательных результатов генетического анализа. Морфологическое исследование полученного материала определяет диффузную разнокалиберность, дистрофические и некротические изменения мышечных волокон, разрастание соединительной ткани. Проводится специальное иммунное окрашивание образцов с последующим определением наличия в них дистрофина.
Подтвердить диагноз мышечной дистрофии Беккера позволяет консультация генетика с проведением анализа ДНК. Выявление дупликаций или делеций в гене Хр21 дает возможность установить точный диагноз. Отрицательный результат анализа ДНК не говорит об отсутствии патологии, поскольку могут иметь место точковые мутации, поиск которых представляет собой сложную и более дорогостоящую процедуру.
С целью выявления сердечной патологии назначается электрокардиография, Эхо-КГ, консультация кардиолога. Кардиологическое обследование может обнаружить нарушение внутрижелудочковой проводимости, АВ-блокаду, дилатацию желудочков, гипертрофические изменения миокарда, кардиомиопатию, сердечную недостаточность.
Дифференциальная диагностика
Дифференциальная диагностика проводится с прогрессирующей мышечной дистрофией Дрейфуса, миодистрофией Дюшена, мышечной дистрофией Эрба-Рота, метаболической миопатией, полимиозитом и дерматомиозитом, воспалительной миопатией, спинальной амиотрофией, наследственной полиневропатией.
Пренатальная диагностика рекомендована, когда мать является носителем патогенного гена. Если ребенок мужского пола, то вероятность развития заболевания у него составляет 50%. Биопсия хориона может проводиться в сроке 11-14 нед. Беременности, амниоцентез — после 15-й недели, забор пуповинной крови (кордоцентез) — на сроке больше 18 нед.
Лечение
На современном этапе несколькими группами ученых ведутся настойчивые исследования в области поиска эффективных методов лечения прогрессирующих миодистрофий. В настоящее время пациенты получают в основном метаболическую и симптоматическую терапию. Разработаны различные схемы лечения, позволяющие улучшить двигательные возможности больного и несколько замедлить прогрессирование болезни. Пациентам назначают актопротекторы (этилтиобензимидазол), неостигмин, АТФ, анаболические стероиды (метиландростендиол), сердечные средства. По вопросу длительной терапии глюкокортикоидами (преднизолоном) клиницисты имеют различные мнения. Одни считают, что подобное лечение тормозит прогрессирование миодистрофии, другие отвергают это предположение.
Наблюдения показали, что постельный режим усугубляет мышечную слабость. Поэтому пациентам рекомендуется умеренная физическая активность, занятия плаваньем. Поддержание мышечной эластичности и силы, а также профилактика контрактур проводится средствами массажа, физиотерапии и лечебной гимнастики. По показаниям проводится хирургическое лечение контрактур. Применение различных ортопедических средств (ходунков, инвалидных колясок, фиксаторов для ног, экзоскелетов) позволяет расширить двигательные возможности пациентов и их способность к самообслуживанию. По показаниям проводится хирургическое лечение контрактур.
Источник

Скованность движения, болезненность и появление уплотнения коленного сустава может свидетельствовать о формировании кисты Бейкера. Заболевание с ходно с кистой мениска, медленно прогрессирует с усилением патогномоничной симптоматики. Чтобы противостоять болезни и понимать, к какому врачу обращаться, желательно ознакомиться с причиной, клинической картиной и особенностями операции кисты.
Что это такое

Под опухолью Бейкера принято понимать: — доброкачественное образование в области подколенной ямки, склонное к росту и увеличению в объеме, способно сдавливать близкорасположенные структуры, принося з дискомфорт и боль.
В целом киста коленного сустава это – скопление воспалительного жидкого содержимого, не является гнойным. Заключено в плотную капсулу ограниченную мышечным каркасом сустава. Зачастую однокамерное, но может быть и многокамерным. При осмотре хорошо пальпируется имеет четкие границы. В отличие от артрита и остеоартроза поражает один сустав и является вторичной патологией.
Согласно международной классификации болезней, код по МКБ 10 для подколенной грыжи соответствует шифру М71.2, для случаев с разрывом кисты Бехтерева – М66.0.
Причины и механизм развития

В нормальном суставе колена продуцируется и находится синовиальная жидкость, которая помогает скользить конгруэнтным поверхностям костей относительно друг друга при динамических и статических нагрузках. Коленная синовия попадает в карманы и сумки рядом с сухожилиями и мышцами. Если в момент ее попадания имел место травмирующий фактор или прочее, сумка перерастягивается, а жидкость не может вернуться в сустав.
Причины кисты Бейкера в суставе колена:
- тяжелый физический труд с поднятием тяжести;
- усиленные любительские и профессиональные тренировки;
- врожденные и приобретенные изменения в строении менисков;
- хроническое воспаление сустава: артрит, остеоартроз, синовит;
- ревматологические болезни;
- болезнь Гоффа (воспаление жировых тел в коленном суставе);
- деструкция хрящевой ткани.
Статистически подвержены опухоли Бейкера: люди пожилого возраста, а также профессии, связанные с постоянными нагрузками на колени (спортсмены, грузчики и другие). У детей может быть последствием травмы или неудачного падения.
Симптомы синовиальной кисты
На ранней стадии симптоматическое проявление кисты Бейкера едва заметны она подвижна и изменчив, может сама рассосаться и исчезнуть без специального лечения. По мере прогрессирования процесса Бейкера определяется безболезненная припухлость кзади от колена. Прощупывается плотноэластическое образование без ограничения подвижности. Постепенно видны черты кисты при разгибании сустава.
К признакам заболевания относится дискомфорт при движении и в покое.
Симптомы кисты Беккера:

- припухлость при разгибании коленного сустава;
- невозможность полного разгибания колена;
- боль при хирургическом осмотре;
- регулярные ноющие и тянущие боли.
При сочетании артроза, коленного и голеностопного сустава боль при кисте становится изнуряющей. Человеку требуется отдых даже после непродолжительных нагрузок (ходьба, бег).
Диагностика

Для выявления заболевания и установления диагноза киста Бейкера применяются визуальный осмотр и несколько инструментальных диагностик.
 При первичном осмотре заметить образование можно только при полностью разогнутой ноге. В зависимости от размера кисты, возникновения отечности и воспаления появляются дополнительные признаки, подтверждающие предположения хирурга и ортопеда.
При первичном осмотре заметить образование можно только при полностью разогнутой ноге. В зависимости от размера кисты, возникновения отечности и воспаления появляются дополнительные признаки, подтверждающие предположения хирурга и ортопеда.
| Метод | Описание |
| Магнитно-резонансная томография | Послойные срезы с получением объемного изображения, изучаемого при помощи компьютерной программы. Помогает выявить раннюю стадию без типичных симптомов. |
| Ультразвуковое исследование | Визуализирует строение колена и прилежащих структур. |
| Артроскопия | Считается малоинвазивным методом. Посредством небольшого надреза кожных покровов в сустав вводится микрокамера, передающая полученную картину (изображение) на монитор. |
Для установления природы кисты проводится диагностическая пункция.
Полученный биоматериал отправляется в лабораторию на гистологическое
исследование.
Как вылечить кисту

После установления диагноза кистозной опухоли Бейкера врачами разрабатывается тактика ведения конкретного пациента. Учитывается – пол, возраст, род занятий, наличие сопутствующих патологий и риск разрыва кисты коленного сустава. Лечение без оперативного вмешательства возможно, при малых размерах доброкачественной опухоли колена. Назначается травматологом или ортопедом.
Основные пути лечения образования Бейкера подколенной области:
Консервативный:
- лекарственная терапия;
- местные средства;
- физиолечение;
- лечебная физическая культура;
- гирудотерапия.
Оперативный:
- пунктирование;
- классическое хирургическое удаление;
- устранение при помощи артроскопии.
Каждый случай патологии Бейкера в коленной области индивидуален, поэтому требует тщательной диагностики и подбора эффективной терапии.
Консервативная терапия
 Подколенная киста может лечиться консервативным способом, если атипичное разрастание и объемное доброкачественное образование спровоцировано наличием хронического воспалительного очага в колене или, например, имеется инфекционная составляющая. Тогда при адекватной противовоспалительной и антибактериальной терапии устраняется отек, воспаление и боль. Прицельное лечение направлено на устранение непосредственной причины, провоцирующей рост и развитие припухлости Бейкера в коленной зоне.
Подколенная киста может лечиться консервативным способом, если атипичное разрастание и объемное доброкачественное образование спровоцировано наличием хронического воспалительного очага в колене или, например, имеется инфекционная составляющая. Тогда при адекватной противовоспалительной и антибактериальной терапии устраняется отек, воспаление и боль. Прицельное лечение направлено на устранение непосредственной причины, провоцирующей рост и развитие припухлости Бейкера в коленной зоне.
В ситуации, когда киста Бехтерева образована не на фоне воспаления,
ортопедами и хирургами применяется выжидательная тактика, чтобы отследить
активность опухоли в динамике. При регистрации неуклонного увеличения объема
рассматривается вопрос оперативного вмешательства.
Названия и свойства применяемых препаратов:
Как у взрослого пациента, так и у ребенка первоначально могут назначаться лекарства для снятия воспаления, отека и болезненности Бейкера в колене. Лекарственная терапия может быть базовой или подготовительной перед проведением операции.
(Внимание: Если таблица не помещается в ваш смартфон разверните его горизонтально!)
| № по порядку | Группа препаратов | Название |
| 1 | Обезболивающие (зачастую с сочетанием противовоспалительного действия) | Диклофенак, Ксефокам, Кетонал, Дексалгин, Напроксен. |
| 2 | Противовоспалительные | Ибупрофен, Индометацин, Мелоксикам, Целекоксиб. |
| 3 | Миорелаксанты и спазмолитики | Мидокалм, Спазмалгон, Атаракс. |
| 4 | Кортикоиды | Дексаметазон, Гидрокортизон, Кортизон. |
| 5 | Антибактериальные | Ципрофлоксацин, Амоксициллин. |
Все лекарства назначаются строго после посещения врача и подбора
персональной дозировки. Обязательным условием является сбор аллергологического
анамнеза во избежание побочных действий и лекарственных осложнений.
Местные средства
 При наличии признаков заболевания, таких как боль, отек и покраснение кожи над кистой Бейкера назначаются средства для наружного применения: мази, гели, примочки. Наружные негормональные средства наносятся на чистую кожу, массирующими мягкими движениями втираются в кожу, после чего конечности придают возвышенное положение. Рекомендовано пробыть в состоянии покоя после процедуры в течение 30-40 минут.
При наличии признаков заболевания, таких как боль, отек и покраснение кожи над кистой Бейкера назначаются средства для наружного применения: мази, гели, примочки. Наружные негормональные средства наносятся на чистую кожу, массирующими мягкими движениями втираются в кожу, после чего конечности придают возвышенное положение. Рекомендовано пробыть в состоянии покоя после процедуры в течение 30-40 минут.
Местные негормональные средства:
- Ибупрофен;
- Вольтарен,
Диклофенак; - Ортофен;
- Индометацин;
- Меновазин.
Физиолечение
 Для стабилизации состояния при заболевании Бейкера, снятия болевого и воспалительного синдрома, восстановления в послеоперационный период назначается физиотерапевтическое лечение. При Бейкере к часто назначаемым методикам относят биорезонанс, средневолновое ультрафиолетовое облучение (СУФ) и УВЧ. Стимулируют регенерацию и работоспособность колена, регулируют обменные процессы и микроциркуляцию коленной области.
Для стабилизации состояния при заболевании Бейкера, снятия болевого и воспалительного синдрома, восстановления в послеоперационный период назначается физиотерапевтическое лечение. При Бейкере к часто назначаемым методикам относят биорезонанс, средневолновое ультрафиолетовое облучение (СУФ) и УВЧ. Стимулируют регенерацию и работоспособность колена, регулируют обменные процессы и микроциркуляцию коленной области.
Радоновые, сероводородные и гидро ванны активируют кровообращение мягких тканей при Бейкере. Устраняют местную гипоксию с недостаточным выделением синовиальной жидкости. Недостатком физиолечения является малая эффективность при больших размерах (более 80 мм), когда промедление в тактике может спровоцировать компрессию сосудисто-нервного пучка или разрыв капсулы Бейкера.
ЛФК при кисте Бейкера
Правильное выполнение упражнений ЛФК контролируются специалистом,
после чего допускаются самостоятельные занятия дома. Нагрузки направлены на
укрепление мышечного коленного каркаса и расслабление спазмированных мышц
колена. Перед занятием коленный сустав обматывают эластичным бинтом. В качестве
дополнительных снаряжений может быть: эспандер и утяжелители, крепящиеся
на голеностоп.
В процессе упражнений проводится растяжка мышечных волокон и связок,
участвующих в образовании коленного сустава. После того как доброкачественное
образование Бейкера пройдет, допускается выполнение приседаний не на полную
амплитуду. При усилении воспаления и болезненности нагрузка снижается или
убирается совсем.
Гирудотерапия
Необходимость в применении пиявокпри кисте подколенной ямки в большинстве случаев, возникает при малых размерах кисты или в период реабилитации для скорейшего восстановления колена.
Положительные свойства пиявок при кисте Бейкера:

- слюна обладает обезболивающим и очищающим воздействием;
- регулирует чувствительность, улучшает прием и передачу нервного импульса;
- ферменты снимают воспаление;
- стимулирует иммунный ответ.
В момент впрыскивания секрета пиявки, организм человека получает множество полезных веществ, способных влиять положительно не только на место прикрепления, но и на состояние в целом.
Пункция кисты Бейкера
Грыжа Беккера подлежит пунктированию при усиленном давлении на мягкие ткани, сдавлении сосудов и нервов, высоком риске разрыва капсульной части, интенсивной боли при отеке, при нарушении функции движения и при изменении походки.

Манипуляция контролируется УЗ-датчиком. Полученный пунктат
отправляется в лабораторию для установления происхождения образования коленного
сустава. Контрольное УЗ-исследование назначается спустя 7 дней после пункции,
при необходимости процедура повторяется с введением дополнительных
лекарственных средств.
Этапы пункции кисты Бейкера:
- Удаление волос (как правило, у мужчин).
- Обработка предполагаемого поля инвазии антисептическим средством.
- Обезболивание.
- Фиксация кисты на колене.
- Прокол оболочки.
- Дренирование жидкого содержимого.
- Введение в полость специальных антимикробных средств.
Удаление кисты Беккера с помощью артроскопии
Артроскоп – эндоскопическое устройство, которое вводится в полость сустава. На конце трубки имеется микро видеокамера, передающая изображение на экран монитора и захватывающие элементы, способные иссекать и удалять патологическое образование колена. Длительность артроскопической операции в среднем длится 30-50 минут.

Хирургом выполняются 2 точечных разреза, инструментом удаляется образование. Устанавливаются дренажные трубки на трое суток для оттока жидкости. Рекомендован покой колена около 5 дней. Разрезы коленного участка ушиваются шовным материалом. После снятия швов наступает период реабилитации, восстанавливается функция коленного сустава. Как правило, назначаются упражнения ЛФК, гимнастика, физиопроцедуры, медикаменты и допускаются методы народной медицины.
Классическая операция
Наиболее травматичным способом выступает классическая операция с
иссечением капсулы кисты Бейкера. После подготовки и обработки операционного
поля хирургом выполняется надрез, длина которого варьирует в пределах 4-6 см. Обнажается киста.
Стерильным скальпелем отсекается ножка и капсула Бейкера от смежных структур.
Завершающий этап – ревизия раны и ушивание. На пораженное колено накладывается
плотная повязка и гипсовый лонгет.
Пациент находится в условиях стационара около 2-х недель. Ежедневно
проводится ПХО раны, осмотр и оценка состоятельности шва. Назначаются
противовоспалительные, антибактериальные и обезболивающие препараты. После
снятия шовного материала рекомендован курс физиотерапии.
Народные методы устранения
Компрессы:
При Бейкере к одним из простых, но действенных способов относятся
компрессы на больное колено. Аппликации из растительного масла помогут снять
отек и припухлость сустава. Капустный лист уменьшает болезненность.

Золотой ус:
Стебель и листья растения Золотой Ус измельчают и наносят на марлевую
повязку. Компресс фиксируют к пораженному коленному суставу на ночь. При
Бейкере оказывает противоотечное и общеукрепляющее воздействие.

Капустный лист с мёдом:
При отсутствии аллергических проявлений показаны продукты
пчеловодства. Мед наносят на капустный лист и прикладывают к ноге. Для
достижения желаемого результата желательно проводить процедуры не менее 2-3
недель.

Последствия нелеченой кисты Беккера
Доброкачественное образование коленного сустава при несвоевременном
лечении может привести к появлению осложнений.
| № по порядку | Осложнение | Описание |
| 1 | Разрыв капсулы | Резкое появление боли, жжения, распирания под коленом. Как правило, на фоне статической или динамической нагрузки. |
| 2 | Сдавление сосудисто-нервного пучка колена | Постепенное возникновение отека, обострение варикоза, онемение ноги. Нарушение функции сустава вплоть до неподвижности. |
| 3 | Окклюзия вен при болезни Бейкера | Отрыв флотирующего тромба и закупорка вен жизненно важных органов (сердце, головной мозг, легкие). Является причиной инсульта, инфаркта, тромбоэмболии легочной артерии. |
| 4 | Некроз | Разрушение тканей колена на фоне недостаточного кровообращения. Формирование длительно незаживающих ран. |
| 5 | Остеомиелит | Проникновение воспалительного гнойного содержимого кисты в костную ткань (остеомиелит). Высок риск сепсиса (генерализованная инфекция крови). |
Осложнения при Бейкере проявляются не только как местная реакция, но и
приводят к системным нарушениям в работе жизненно важных органов.
Лечение при разрыве коленной кисты
Разрыв коленного образования Бейкера сопровождается сильнейшей болью с отеком голени. Обусловлено постепенным истечением жидкого содержимого в межмышечное пространство тканей. Лечение лопнувшей кисты сводится к устранению жжения и проявлений воспалительной реакции.
Первичные действия:
- обеспечение неподвижности, фиксация;
- вызов скорой медицинской помощи;
- пероральный прием или внутримышечная инъекция обезболивающего средства с соблюдением всех правил асептики;
- к месту с наибольшей интенсивностью боли прикладывается лед в грелке или бутылке.
Прикладывать холодные предметы с осторожностью, желательно обернуть тонким полотенцем во избежание местного переохлаждения.
После госпитализации в условиях стационара определяется тактика
ведения пациента. При малом разрыве с незначительным повреждением окружающих
тканей назначаются НПВС, обезболивающие, хондропротекторы, кортикостероидные
средства. Показаны блокады с Новокаином и препараты для рассасывания гематомы.
При распространенном процессе коленной опухоли Бейкера немедленно
пунктируется зона поражения или иссекается под контролем УЗ-исследования.
Молниеносное решение необходимо для предотвращения формирования кровяного
сгустка в кровеносном сосуде с последующим его отрывом. «Свободный» тромб может
привести к окклюзии гемососуда жизненно важного органа.
Реабилитация после удаления
Период восстановления включает соблюдение правил и рекомендаций травматолога.
Алгоритм реабилитации:
- Исключение
нагрузок в течение 4-8 недель. - Контроль
состояния венозной системы нижних конечностей, если имеет место отек
голеней, бедер или варикозное расширение вен в анамнезе. - В
течение 4-х недель фиксация сустава плотной эластической повязкой и
другими специализированными приспособлениями. - Прием
венотоников. - Соблюдение
рекомендованных восстановительных упражнений. - Возвышенное
положение колена в положении лежа.
подведём итог
 Киста Бейкера – доброкачественное образование, однако, даже после установления диагноза крайне рекомендовано наблюдение за размерами, формой и локализацией опухоли. При появлении боли, припухлости и покраснения желательно обратиться за медицинской помощью с целью назначения индивидуальной терапии и предотвращения осложнений.
Киста Бейкера – доброкачественное образование, однако, даже после установления диагноза крайне рекомендовано наблюдение за размерами, формой и локализацией опухоли. При появлении боли, припухлости и покраснения желательно обратиться за медицинской помощью с целью назначения индивидуальной терапии и предотвращения осложнений.
Будьте здоровы !
Оценка статьи:
Загрузка…
Adblock
detector
Источник
