Болевой синдром в акушерстве и гинекологии

 Болевой синдром в гинекологии, как правило, включает большое количество разновидностей болей, которые могут сигнализировать о начале или течении уже имеющегося заболевания гинекологической сферы. Боль в нижней половине живота является самой распространенной жалобой в гинекологической практике. Этот признак очень неспецифичен, поскольку появляется при многих заболеваниях. Так как в области таза концентрация чувствительных нервных ганглиев не слишком большая, болевые импульсы, которые идут от органов малого таза, плохо разграничиваются в центральной нервной системе в центральной нервной системе и нередко боль кажется отдающей, иногда женщина чувствует боль после ликвидации ее причины (так называемая фантомная боль). Обследуя пациентку с жалобами на боль в нижней половине живота, следует учитывать и индивидуальное восприятие боли, и разный порог болевой чувствительности.
Болевой синдром в гинекологии, как правило, включает большое количество разновидностей болей, которые могут сигнализировать о начале или течении уже имеющегося заболевания гинекологической сферы. Боль в нижней половине живота является самой распространенной жалобой в гинекологической практике. Этот признак очень неспецифичен, поскольку появляется при многих заболеваниях. Так как в области таза концентрация чувствительных нервных ганглиев не слишком большая, болевые импульсы, которые идут от органов малого таза, плохо разграничиваются в центральной нервной системе в центральной нервной системе и нередко боль кажется отдающей, иногда женщина чувствует боль после ликвидации ее причины (так называемая фантомная боль). Обследуя пациентку с жалобами на боль в нижней половине живота, следует учитывать и индивидуальное восприятие боли, и разный порог болевой чувствительности.
Органы таза образует вегетативная нервная система. Внутренняя боль в брюшной полости сосредоточена нечетко, поскольку сенсорные импульсы сразу от нескольких органов поступают в один и тот же сектор спинного мозга. Выделяют три проводящих пути, которые передают сенсорную информацию от органов таза.
1. Парасимпатические нервы передают сенсорную информацию в спинной мозг через подчревное сплетение от большинства органов, а именно: верхняя треть влагалища, шейка матки, нижний сектор матки, задняя часть мочеиспускательного канала, треугольник мочевого пузыря, нижние отделы мочеточника, кардинальные связки, ректосигмоидальный отдел, спинная поверхность наружных гениталий.
2. Симпатические нервы передают им пульсы в спинной мозг через подчревное и нижнее брыжеечное сплетения от таких образований: дно матки, проксимальная часть фаллопиевой трубы, широкие маточные связки, верхняя часть мочевого пузыря, аппендикс, слепая кишка, терминальная часть толстой кишки.
3. Верхнее брыжеечное сплетение передает импульсы в спинной мозг от яичников, латеральной части маточных труб, верхней части мочеточников.
Так как боль в нижней половине живота нередко сложно описать, нужен доскональный сбор анамнеза (истории болезни). Основные характеристики: появление (острое или постепенное), локализация, побочные признаки (например, жар, озноб, анорексия, тошнота, рвота или кровотечение). Врач также должен выявить, связана ли боль с менструальным циклом, является ли она опасной для жизни, нужно ли проводить реанимационные мероприятия, имеется ли связь с беременностью и т. д.
Кровотечения из половых путей в комбинации с болью в нижней половине живота обычно появляются при заболеваниях половой системы. Увеличение температуры тела и озноб нередко сопровождают инфекции малого таза. Анорексия, тошнота и рвота являются неспецифическими признаками, которые часто сопутствуют заболеваниям желудочно-кишечного тракта. Обморок, сосудистый коллапс и шок, возникающие вследствие уменьшения объема крови, как правило, указывает на внутрибрюшное кровотечение. Частое болезненное мочеиспускание, боль в пояснице или наличие крови в моче становятся главными симптомами расстройства мочевыводящих путей.
Спонтанное начало боли говорит об острой патологии: прободение, кровотечение, разрыв или перекрут органа, такие же признаки могут возникнуть при коликах мочевыводящих путей или желудочно-кишечного тракта. По степенное начало боли предполагает воспаление, непроходимость либо вялотекущий процесс. Всем женщинам необходимо помнить, что как только возникает болевой синдром в гинекологической сфере, обязательно нужно обратиться к врачу-гинекологу.
Источник

Эктопическая беременность
Развивается вне полости матки: в маточной трубе, в брюшной полости и др. В анамнезе – задержка менструации в течение 4 – 8 недель, вероятные признаки беременности. Схваткообразные боли внизу живота, головокружение, тошнота, рвота, позывы к дефекации. Признаки внутрибрюшного кровотечения и анемизации вплоть до шока. Напряжение передней брюшной стенки. Симптомы раздражения брюшины.
Аборт
Развивается вне полости матки: в маточной трубе, в брюшной полости и др. В анамнезе – задержка менструации в течение 4 – 8 недель, вероятные признаки беременности. Схваткообразные боли внизу живота, головокружение, тошнота, рвота, позывы к дефекации. Признаки внутрибрюшного кровотечения и анемизации вплоть до шока. Напряжение передней брюшной стенки. Симптомы раздражения брюшины.
Прерывание беременности на сроке до 22 недель может быть спонтанным (самопроизвольный аборт), либо индуцированным (артефициальный, криминальный аборт).
Угрожающий и начинающийся аборт – кровянистые выделения из половых путей, ноющие либо схваткообразные боли внизу живота.
Аборт «в ходу», неполный аборт – обильные кровянистые выделения вплоть до кровотечения, признаки нарастающей анемии.
Криминальный аборт сопровождается признаками воспалительного процесса, интоксикацией (озноб, лихорадка, тахикардия).
Преэклампсия, эклампсия
Тяжёлое осложнение беременности, проявляющееся полиорганной недостаточностью (печёночной, почечной, лёгочной, маточно-плацентарной, церебральной) с развитием судорожных приступов (эклампсия).
Повышение АД, снижение выделения мочи, отеки, патологическая прибавка массы тела (более 400 г/нед), протеинурия. Появление головной боли, ухудшение зрения. Боли в эпигастральной области свидетельствуют о крайней тяжести состояния, возможности скорого развития судорожного приступа.
Приступ эклампсии продолжается 1,5—2 мин и характеризуется последовательной сменой следующих периодов.
Предсудорожный период: фибриллярные подёргивания мышц шеи, верхних конечностей; веки закрываются, глаза «закатываются» — видны только белки глаз; потеря сознания; продолжительность — 30 с.
Период тонических судорог заключается в общем судорожном статусе, напоминающем состояние опистотонуса: тело вытягивается, напрягается, голова запрокидывается (тоническая судорога), дыхание прекращается, пульс едва ощутим, общий цианоз; продолжительность — 30-40 с.
Период клонических судорог — сильные судорожные сокращения всех групп мышц туловища, конечностей, которые к концу этого периода (30-40 с) ослабевают и прекращаются. Восстанавливается хриплое судорожное дыхание, тахипноэ, изо рта отделяется пена, нередко окрашенная кровью за счёт прикусывания языка и слизистых оболочек губ во время приступа.
Период разрешения приступа — полное прекращение судорог, иногда восстанавливается сознание, но чаще отмечается переход в коматозное состояние или в следующий судорожный приступ.
Кровотечение маточное (гинекологическое)
Возникает при патологическом процессе в матке у женщин разных возрастных групп. Кровоотделение из половых путей, не совпадающее (часто) или совпадающее (редко) со сроком менструации, варьирующее по степени выраженности (вплоть до обильного) и продолжительности. Сопутствуют признаки острой или хронической анемизации.
Плотное прикрепление (приращение) плаценты
Патологическое прикрепление плаценты, при котором ворсины хориона прорастают в губчатый слой базального отдела децидуальной оболочки (плотное прикрепление) или врастают в миометрий (приращение). Нарушение процесса отделения последа, сопровождающееся значительным, вплоть до смертельного, кровотечением.
Предлежание плаценты
При отсутствии признаков отделения последа и отсутствии значительного кровотечения в случае родов на дому показана срочная доставка роженицы в ближайший акушерский стационар (транспортировку обязательно осуществлять на носилках).
При тенденции к усилению кровотечения и нарастании признаков гиповолемии (тахикардия, снижение АД, бледность кожи и др.) приступают к внутривенной инфузии полиионных или коллоидных растворов, продолжая инфузию во время транспортировки.
Преждевременная отслойка нормально расположенной плаценты
Отделение плаценты ранее III периода родов, то есть во время беременности, в I и II периоды родов. Боли в животе, головокружение, тахикардия. АД может быть сниженным, но при отслойке плаценты на фоне преэклампсии может оставаться на нормальных и даже повышенных значениях.
Матка напряжена, болезненна при пальпации. Из-за напряжения матки части плода определяются с трудом. При выслушивании сердцебиения плода выявляют брадикардию (менее 120 в минуту) либо оно не выслушивается вообще (смерть плода). В отдельных случаях наружного кровотечения может не быть, но чаще наблюдают умеренное или обильное кровоотделение из половых путей.
Разрыв матки
Насильственное или спонтанное нарушение целостности всех слоев беременной матки (полный разрыв) или только мышечного слоя (неполный разрыв).
Прогрессивное ухудшение состояния беременной (роженицы). Боли в животе локальные или неясной локализации. Возможное появление симптомов раздражения брюшины. Тошнота, одно-, двукратная рвота. При пальпации живот резко болезнен.
При рождении плода в брюшную полость легко определяют его части (непосредственно под брюшной стенкой). Сердцебиение плода не выслушивается. Нарастают симптомы внутрибрюшного кровотечения: снижение АД, тахикардия, слабость, бледность кожи и др.
Сочетание болевого и травматического компонентов с кровопотерей быстро приводит к развитию тяжёлого шока. Поставить диагноз помогают указания на перенесённые операции на матке (кесарево сечение, консервативная миомэктомия, зашивание перфорационного отверстия, полученного при осложнённом аборте и др.).
Пельвиоперитонит (тазовый перитонит)
Форма местного перитонита, возникающего при распространении инфекции из матки или придатков на брюшину. Ознобы, лихорадка, тахикардия, интенсивные боли в низу живота с иррадиацией в крестец, прямую кишку, в бедро или к лону. Тошнота, возможна рвота. Задержка стула и газов. Локальное напряжение мышц брюшной стенки и локальные симптомы раздражения брюшины.
Апоплексия яичника
Острое нарушение целостности яичника с кровоизлиянием в его ткань и кровотечением в брюшную полость. Болевой синдром развивается чаще в середине менструального цикла. Боли тупого, тянущего характера со стороны поражённого яичника.
При значительном сопутствующем кровотечении в брюшную полость наблюдают при-знаки острой кровопотери: головокружение, слабость, тахикардию, артериальную гипотензию и др. Передняя брюшная стенка напряжена, притупление в отлогих частях живота.
Перекрут ножки кистомы яичника
Острое осложнение опухоли яичника, приводящее к нарушению питания новообразования и развитию симптомов «острого живота». Постепенно нарастающие боли в низу живота со стороны опухоли. Возможно напряжение брюшной стенки, появление симптомов раздражения брюшины. Тошнота, рвота, метеоризм, задержка стула, газов. Лихорадка вначале субфебрильная, при продолжающемся процессе повышается. Кожа бледная, с сероватым или цианотичным оттенком. Тахикардия.
Источник
Лекция №3.
Вопросы:
Предменструальный синдром.
Послеродовый нейроэндокринный синдром
(ПНЭС, послеродовое ожирение).Послеродовый гипопитуитризм (синдром
Шихана).Гиперпролактинемия.
Климактрический синдром.
Болезнь поликистозных яичников.
Посткастрационный синдром.
Предменструальный синдром (пмс).
Это выраженные изменения состояния
женщины, возникающие во второй фазе
менструального цикла и исчезающие с
появлением менструации.
Проявляется:
Нервно-психическими
Вегетососудистыми
Обменно-эндокринными нарушениями
Предменструальный синдромвозникат
за 2-10 дней до менструации и исчезает
сразу после её начала или в первые дни
месячных.
Патогенез:
Изучен недостаточно. Основную роль
играет гиперэстрогения и задержка
натрия и жидкости в тканях, особенно в
ЦНС. В последние годы имеются данные о
роли пролактина, который способствует
задержанию жидкости. Существует теория
психосоматических нарушений.
Предменструальный синдромможет
возникать после родов, абортов (особенно
патологических), различных инфекционных
заболеваний (в том числе нейроинфекций),
травм в результате стрессовых ситуаций.
Некоторые авторы рассматривают
предменструальный синдром как
наследственную патологию.
Имеется предположение, что в развитии
предменструального синдрома имеет
значение аллергический компонент
(результат гиперчувствительности к
эндогенному прогестерону).
Клинические проявления:
При нервно-психической форме заболевания
преобладают раздражительность,
депрессия, слабость, плаксивость,
агрессивность.Отечная форма предменструального
синдрома проявляется резко выраженным
нагрубанием и болезненностью молочных
желез, отечностью лица, конечностей,
вздутием живота, потливостью. Отмечается
отрицательный диурез – задержка
жидкости составляет до 500–700мл.
Менее выраженные симптомы:
Раздражительность
Слабость
Повышенная чувствительность к звукам
и запахамКожный зуд
При цефалгической форме заболевания
отмечаются мигренеподобные головные
боли, раздражительность, тошнота и
рвота, головокружение, чувствительность
к звукам и запахам.Кризовая форма развивается на фоне
нелеченных других форм предменструального
синдрома. Кризы часто развиваются после
стрессовых ситуаций.
Отмечаются повышение артериального
давления, тахикардия, потливость, чувство
сдавления за грудиной, чувство страха,
похолодание и онемение конечностей,
сердцебиение при неизмененной ЭКГ.
Кризы часто заканчиваются обильным
мочеотделением. Они могут быть
спровоцированы инфекционными
заболеваниями, стрессом, усталостью.
Редкие атипичные формы предменструального
синдрома– гипертермическая и
офтальмоплегическая формы мигрени,
циклические аллергические реакции,
циклический язвенный гингивит и
стоматит, циклическая бронхиальная
астма, неукротимая циклическая рвота.
Формы ПМС:
Легкая
Тяжелая
К легкой форме относят появление 3-4
симптомов за 2-10 дней до менструации при
выраженности 1-2 из них. К тяжелой форме
– появление 5-7 симптомов за 3-14 дней до
менструации с резкой выраженностью 2-5
или даже всех.
Стадии предменструального синдрома:
Компенсированная
Субкомпенсированная
Декомпенсированная
Методы диагностики:
Диагностика основана на цикличности
появления симптомов.
Для исключения органической патологии
необходимо провести рентгенографию
черепа и турецкого седла, шейного отдела
позвоночника, исследование почек,
желудочно-кишечного тракта, ЭЭГ, ЭКГ с
функциональными пробами, изучение
состояния глазного дна и полей зрения.
При отечной форме предменструального
синдрома необходимо измерение суточного
диуреза. При болях и нагрубании молочных
желез показана маммография в Iфазу менструального цикла.
Алгоритм лечения:
Психотерапия
Соблюдение режима труда и отдыха
Соблюдение диеты особенно во IIфазу цикла, ограничение кофе, чая, соли,
жиров, молока, жидкости.Массаж, бальнеотерапия, электроанальгезия,
эндоназальный электрофорез витамина
В1.При ПМС тяжелой степени показана
гормональная терапия:Гестагены (примолют-нор, оргаметрил,
норколут) по 5 мг с 16 по 25-й день
менструального цикла.Комбинированные эстроген-гестагенные
препараты:микрогинон,
фемоден, марвелон (с преобладанием
гестагенного компонента) – применяются
по контрацептивной схеме.
Применяются также транквилизаторы,
нейролептики, диуретики, антигистаминные
препараты, витамин В6.
Источник
Хирургический термин «острый живот» объединяет патологические состояния органов, расположенных в брюшной полости и малом тазу, сопровождающиеся интенсивной болью, внутренним кровотечением или воспалением и требующие немедленной медицинской помощи. В большинстве случаев лечение таких заболеваний хирургическое. Синдром острого живота в гинекологии может осложнить течение многих заболеваний, но чаще всего это внематочная беременность, перекрут кисты яичника или воспалительные процессы репродуктивной системы.
Причины

Тяжелые состояния, требующие немедленного вмешательства, могут иметь разное происхождение. Основные причины развития острого живота в гинекологии:
- Внезапно возникшее кровотечение в брюшную полость: прервавшаяся эктопическая (внематочная) беременность, кровоизлияние в ткань (апоплексия) яичника.
- Нарушение кровообращения в кистах и опухолях матки или яичников.
- Острое воспаление с вовлечением в патологический процесс брюшины, покрывающей придатки и верхнюю часть матки: например, острый сальпингоофорит.
Острые гинекологические заболевания – это внезапно возникшие состояния, сопровождающиеся выраженными симптомами. Все они требуют немедленной госпитализации, обследования и неотложного лечения.
Общие клинические проявления
Симптомы острого живота при разных гинекологических заболеваниях имеют свои особенности. Однако существуют общие признаки, позволяющие врачу скорой помощи поставить такой предварительный диагноз:
- возникновение клинической картины на фоне полного благополучия, внезапно (иногда пациентка может назвать даже минуту, когда развилась патология);
- боль появляется над лоном, постепенно усиливается и распространяется по всей брюшной полости, ее интенсивность может быть настолько выраженной, что приводит к вегетативной сосудистой реакции, снижению артериального давления и обмороку;
- тошнота и неоднократная рвота, не приносящая облегчения;
- вздутие кишечника, отсутствие стула и выделения газов (в педиатрической гинекологии не исключается повторный жидкий стул);
- признаки раздражения брюшины – объективные данные, которые свидетельствуют о вовлечении этой внутренней оболочки брюшной полости в процесс заболевания (их определяет врач при первичном осмотре больной).
Заболевания, вызывающие патологическое состояние
Российские клинические рекомендации при остром животе в гинекологии указывают на различные причины этого состояния:
- перфорация матки, вызванная абортом, неправильным проведением родов или внутриматочной спиралью;
- апоплексия яичника – кровоизлияние в его ткань, сопровождающееся кровотечением в брюшную полость;
- перекрут придатков матки, а также опухолей половых органов;
- ухудшение кровоснабжения миоматозного узла матки;
- прервавшаяся эктопическая (внематочная) беременность.
Эти неотложные состояния при отсутствии надлежащего лечения ведут к развитию перитонита, геморрагического шока, ДВС-синдрома, сепсиса. Такие осложнения уже непосредственно угрожают жизни больной.
Перфорация матки
Сопровождается такими симптомами:
- резкая боль над лоном;
- мажущие выделения кровянистого характера из влагалища;
- незначительное повышение температуры;
- слабость и головокружение.
Апоплексии яичника
Признаки:
- внезапная боль с одной стороны около пупка, чаще при движениях;
- боль в поясничной области;
- выделение крови из половых путей;
- головокружение, слабость, обморок.

Перекрут ножки
При полном перекруте яичника или ножки, на которой расположена опухоль этого органа, пациентку беспокоят:
- внезапные интенсивные боли;
- напряжение мышц брюшной стенки;
- тошнота, рвота, запор, реже понос;
- вздутие кишечника;
- повышение температуры;
- частое сердцебиение, бледность кожи, потливость.
Реже отмечаются нарушение мочеиспускания, кровянистые влагалищные выделения. Опытный врач без труда определит причину болей по характерным симптомам и с помощью вагинального исследования. При прощупывании брюшной полости практически всегда определяется эластичное образование до 8 см в диаметре, очень болезненное.
Некроз узла миомы
Проявляется следующими симптомами:
- острая боль над лоном;
- тошнота и рвота;
- напряжение стенки живота;
- нарушения стула, мочеиспускания.
При гинекологическом исследовании врач определяет увеличенную матку, в которой имеется резко болезненный узел.
Прерывание внематочной беременности и разрыв трубы проявляется как:
- предварительная задержка месячных;
- кровянистые влагалищные выделения;
- боль в животе, «отдающая» в поясницу, область заднего прохода, бедро;
- тошнота;
- бледность, холодный пот, обморочное состояние.
Инфекционные болезни
Разнообразные инфекционные процессы могут вызвать пельвиоперитонит – воспаление брюшины, покрывающей часть органов таза. Он осложняет сальпингиты, оофориты, гематомы, кисты половых органов, а также характерен для острой восходящей гонорейной инфекции и перфорации матки внутриматочной спиралью.
Признаки заболевания характерны для острого живота:
- интенсивная усиливающаяся боль ниже пупка;
- учащение сердцебиения;
- бледность, потливость;
- повышение температуры;
- сухость во рту.
Диагностика
Клинические признаки острого живота в гинекологии проявляются ярко, но определить, что именно их вызвало, без дополнительных методов исследования (УЗИ) бывает сложно.
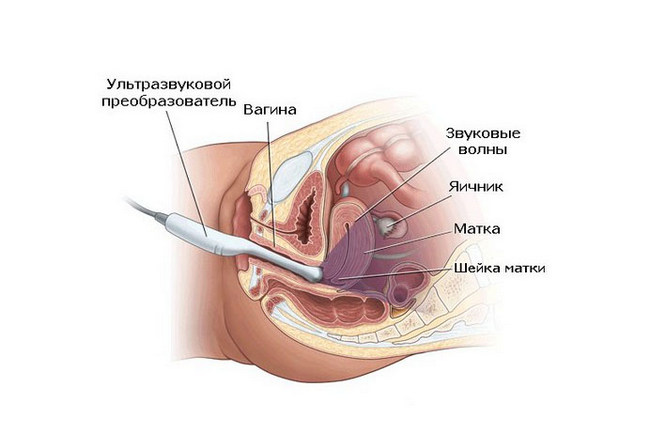
Трансвагинальное УЗИ — наиболее информативное инструментальное исследование при подозрении на острый живот
Факторы, которые увеличивают вероятность такого осложнения:
- перенесенный эндометрит;
- большое количество диагностических внутриматочных вмешательств, выскабливаний, абортов;
- рубец на стенке матки после кесарева сечения или других операций;
- аномалии расположения матки, маточных труб, яичников, спайки между органами малого таза;
- длительный прием средств для разжижения крови (антикоагулянтов);
- наличие кист или опухолей яичников;
- наличие миомы матки;
- перенесенные или хронические заболевания придатков матки воспалительного характера;
- внематочная беременность в анамнезе.
Все пациентки с факторами риска должны при появлении внезапной боли, тошноты, кровянистых выделений из влагалища срочно обращаться за медицинской помощью.
Данные внешнего осмотра при синдроме острого живота у гинекологических больных:
- бледность кожи, слизистых;
- холодный пот;
- учащенное сердцебиение;
- пульс слабого наполнения;
- АД чаще нормальное или немного пониженное;
- брюшная стенка напряжена, живот болезненный в нижнем отделе;
- имеются признаки раздражения брюшины.
При гинекологическом осмотре определяется болезненность в области малого таза, нависание свода влагалища.
Лабораторные исследования:
- снижение уровня гемоглобина и эритроцитов;
- возможно увеличение уровня лейкоцитов до 10-15 * 109/л;
- для исключения беременности, в том числе внематочной, определяют уровень бета-хорионического гонадотропина в крови.
Наиболее информативное инструментальное исследование при подозрении на острый живот – трансвагинальное УЗИ с допплерографией, то есть с оценкой кровотока. Может применяться и обычное исследование через брюшную стенку. Возможные результаты диагностики:
- жидкость в пространстве малого таза (выделяющаяся из поврежденных сосудов кровь);
- при апоплексии яичников необходимо учитывать фазу менструального цикла, а также состояние парного органа; с пораженной стороны определяется содержащее жидкость образование – желтое тело;
- при перекруте ножки опухоли яичника определяется само объемное образование, а также отек и утолщение его капсулы;
- при некрозе узла миомы определяется увеличение размеров матки, в ее стенке – разнородное по плотности образование с повышенной звукопроводимостью позади него;
- при прервавшейся внематочной беременности врач определяет неоднородность придатков и расположенное вне матки плодное яйцо или эмбрион.
Оптимальным вариантом является незамедлительная лапароскопия. Диагностическая точность этого исследования составляет 98%, и оно сразу может быть дополнено необходимыми хирургическими манипуляциями.
Дифференциальная диагностика
Дифференциальная диагностика острого живота при гинекологических заболеваниях проводится с такими состояниями:
- острый аппендицит;
- кишечная непроходимость;
- перфорация язвы желудка;
- почечная колика при мочекаменной болезни;
- острый панкреатит.
Наиболее трудно отличить острый живот, связанный с гинекологическим заболеванием, от аппендицита, тем более что нередко эти состояния наблюдаются одновременно. Однако при воспалении червеобразного отростка боли начинаются в верхней части живота, смещающихся в зону над правой паховой складкой. Наблюдается тошнота, рвота, повышается температура. Признаки кровотечения (слабый частый пульс, бледность, обмороки, выделения из влагалища) отсутствуют. Гинекологический осмотр не вызывает болезненности.
В сомнительных случаях пациентку всегда осматривает дежурный хирург приемного покоя, проводятся дополнительные диагностические исследования.
Острый живот в детской гинекологии
Причинами развития острого живота в детском возрасте могут стать такие гинекологические заболевания:
- внематочная беременность (у подростков, ведущих половую жизнь);
- апоплексия яичника;
- перекрут фаллопиевой трубы, ножки кисты или опухоли;
- гнойное воспаление трубы или яичника;
- пельвиоперитонит.
Основные симптомы патологии у детей те же, что и у взрослых – внезапное развитие болевого синдрома, тошнота и рвота, вздутие живота. Боль локализуется в нижней части брюшной полости, «отдает» в задний проход, лопатку, иногда – в правую подключичную область. Обычно она острая и постоянная, реже – пульсирующая, колющая, приобретает характер спазмов или «схваток».
У детей имеются особенности состояния:
- значительно более частое, чем у взрослых, нарушение работы пищеварительного тракта; рвота появляется сразу в дебюте болезни или возникает позже, при нарастании интоксикации;
- нарушение стула в виде запора или поноса.
Основная причина острого живота у девочек до полового созревания – перекрут ножки опухоли. Это могут быть тератомы (врожденные доброкачественные новообразования), фолликулярные кисты. Частота этих заболеваний достигает 8%, а случаи острого гинекологического заболевания наблюдаются у одной из 100 девочек и девушек в возрасте до 18 лет. Особенность перекрута в таком возрасте – его возникновение после игр, бега, танцев.
Апоплексия яичника возникает у девушек с регулярным циклом, обычно в его середине или во второй фазе.
Гнойные гинекологические заболевания часто имеют начальную стадию. В течение нескольких дней девочка жалуется на боли в животе и пояснице, отсутствие аппетита, частые позывы к дефекации и мочеиспусканию, повышение температуры.
Диагностика острого живота у девочек затруднена. Обычно неизвестно, что у них имеется киста или опухоль яичника. Гинекологическое исследование часто невозможно или очень болезненно. Поэтому очень важны данные дополнительных методов исследования – рентгенографии брюшной полости и УЗИ таза.
Необходима дифференциальная диагностика с такими состояниями:
- ложный острый живот;
- альгоменорея (болезненные менструации);
- дефекты формирования половых органов.
Если диагностировано одно из этих заболеваний, лечение обычно консервативное. В случаях истинного острого живота проводится лапароскопия и хирургическое лечение основного заболевания. При этом врачи стараются максимально сохранить пораженный орган и не повредить здоровые ткани.
Лечение

Неотложная помощь при острых гинекологических заболеваниях оказывается только в стационаре. На догоспитальном этапе можно положить холод на низ живота; принимать обезболивающие препараты или другие медикаменты не рекомендуется. Это затруднит оценку симптомов и дифференциальную диагностику, а в итоге может привести к увеличению времени до операции.
Нехирургические методы
Консервативное лечение при остром животе возможно в редких случаях при небольшом объеме кровопотери, остановившемся кровотечении, отсутствии воспаления в малом тазу. В частности, такую терапию используют при апоплексии яичников:
- холодные компрессы на нижнюю часть живота;
- кровоостанавливающие препараты;
- спазмолитические средства;
- витамины.
Однако даже при легкой форме болезни излившаяся в брюшную полость кровь в дальнейшем вызывает воспалительный процесс брюшины. В результате в 86% случаев возникают спайки между органами таза, в 43% случаев развивается бесплодие. Поэтому если пациентка хочет сохранить возможность родить ребенка, врачи предпочитают хирургическое вмешательство.
Операция
Основной метод лечения – лапароскопическая операция:
- При перфорации матки производят ушивание образовавшегося в ее стенке отверстия.
- При апоплексии яичника операцию проводят с максимальным сохранением ткани органа. Если патология возникла во время вынашивания, желтое тело не удаляют и таким образом сохраняют беременность.
- При перекруте ножки опухоли яичника ее аккуратно раскручивают и оценивают жизнеспособность тканей. При восстановлении кровообращения орган сохраняют, кисту с частью окружающих тканей удаляют. При подозрении на рак яичника непосредственно в течение операции проводят микроскопический анализ мазков-отпечатков.
- При внематочной беременности возможно удаление плодного яйца с ушиванием разрыва или удаление маточной трубы.
При некрозе узла миомы основной доступ – лапаротомия, то есть разрез брюшной стенки. Удаление образования с сохранением органа (консервативную миомэктомию) выполняют только в редких случаях у молодых женщин, желающих в будущем родить ребенка. Обычно проводится удаление матки и маточных труб. Если женщина еще не вступила в период менопаузы, яичники сохраняются.
После операции назначают антибиотики, средства для восполнения объема жидкости, обезболивающие препараты.
Лапароскопия или лапаротомия?
Определение абсолютных противопоказаний к лапароскопии – до сих пор предмет дискуссий врачей. В течение многих лет перенесенные операции на брюшной полости рассматривались как противопоказания к лапароскопии из-за повышенного риска перфорации (повреждения) кишечника. Однако последние сообщения свидетельствуют о том, что такая вероятность даже ниже, чем при лапаротомии.
В гинекологии наиболее распространенным противопоказанием является нестабильность кровообращения в результате разрыва трубы при внематочной беременности. Однако в случае правильной подготовки к операции и восполнения потерянной крови операция безопасна.
Еще одним традиционным противопоказанием была беременность. Но в последние несколько лет научные и клинические исследования подтвердили безопасность использования лапароскопии во время беременности.
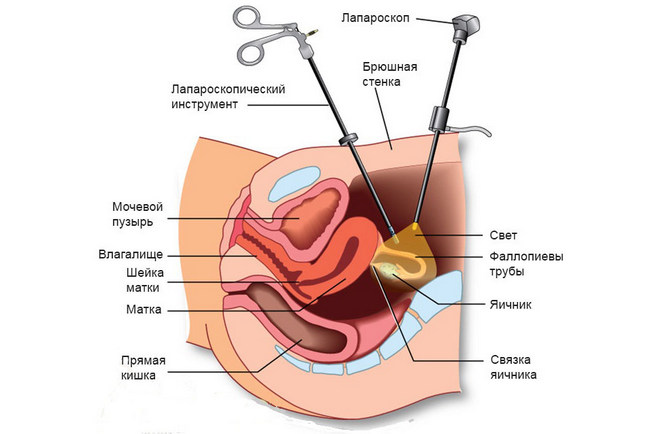
Лапароскопический доступ
Наконец, продолжаются разногласия относительно того, является ли злокачественная гинекологическая опухоль противопоказанием к лапароскопии. Считается, что лапароскопия может увеличить риск внутрибрюшного распространения раковых клеток. Поэтому, при известном диагнозе рака яичников или матки и развитии острого живота у гинекологической больной, предпочтение будет отдано лапаротомии.
Современные хирургические методы
В крупных, хорошо оснащенных клиниках даже экстренную операцию могут выполнить с применением наиболее современных технологий.
Роботизированная хирургическая система Да Винчи производится в США. Роботизированные инструменты прикрепляются к традиционным лапароскопическим устройствам, хирург управляет ими с консоли, расположенной в том же помещении.
По сравнению с традиционной лапароскопией работе с роботизированной системой быстрее научиться. Это связано, например, с тем, что при лапароскопической хирургии на мониторе все движения инструментов отражаются зеркально, а при роботизированной лапароскопии – без такого эффекта. Поэтому движения врача более точны и аккуратны. Поэтому доказано, что роботизированная технология вполне может заменять традиционную лапароскопию при сложных гинекологических операциях.
Проведение операции и восстановление после нее
Перед вмешательством женщине назначают антибиотики, устанавливают венозный и мочевой катетер. Лапароскопия проводится под общим наркозом. Восстановление после нее занимает до 7 дней, в течение которых нормализуется мочеиспускание, стул, показатели кровообращения. К концу первой недели после вмешательства места разрезов на брюшной стенке не должны иметь признаков воспаления или болезненности. В течение месяца запрещено поднимать предметы весом более 3 кг.
Наиболее частые осложнения у гинекологических больных после лапароскопии – нарушение функции или инфекция мочевого пузыря после его катетеризации или боль вследствие повреждения внутренних органов. При появлении таких симптомов нужно обратиться к врачу.
После операции по причине развития острого живота женщина находится на диспансерном наблюдении у гинеколога не менее полугода. Врач контролирует восстановление после операции, назначает лечение основного заболевания.
Вероятные осложнения
После операции могут развиться такие осложнения:
- инфицир
