Болевой синдром при нестабильной стенокардии
Нестабильная стенокардия является промежуточным этапом между стабильной и инфарктом. Таким образом проявляется обострение ишемической болезни, постепенно приводящее к отмиранию тканей миокарда и гибели больного.
Особенности патологии
Нестабильной стенокардией называют клиническое состояние, при котором нарушается ток крови в коронарных артериях и возникают сердечные боли. Болезнь имеет такие особенности:
- Сначала появляется стенокардия напряжения.
- Приступы постепенно учащаются, их сила и продолжительность увеличиваются.
- Симптомы недуга отмечаются в состоянии покоя.
При первых признаках нестабильной стенокардии больного следует госпитализировать, так как предсказать течение патологического процесса нельзя и жизни человека угрожает опасность.

Провоцирующие факторы
Такая форма стенокардии развивается, когда в коронарной артерии разрывается фиброзная бляшка и в ней образовывается тромб. Он препятствует нормальному току крови по сосудам и приводит к кислородному голоданию.
Целостность фиброзной бляшки может быть нарушена, если в ней накопились жировые отложения, не хватает коллагена, в организме развивается воспалительный процесс или нарушена гемодинамика.
Прогрессирование болезни связано со следующими нарушениями:
- Повышением агрегации тромбоцитов.
- Разрывом мелких кровеносных артерий, вызывавших кровоизлияние в бляшку.
- Резким выбросом серотонина и тромбоксана А2, под влиянием которых сужаются кровеносные сосуды сердца.
- Низкими антитромботическими свойствами эндотелия.
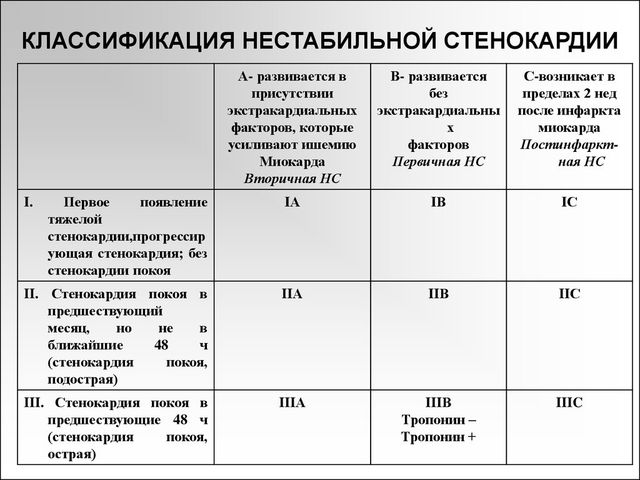
Виды нестабильной стенокардии
Нестабильная стенокардия классифицируется по различным признакам. Выделяют формы:
- Внезапно возникшую стенокардию. При этом наблюдается дискомфорт, сжимающие и давящие боли в грудной клетке, которые могут распространяться на левую часть тела.
- Прогрессирующую. Частота и продолжительность приступов увеличивается. Боли возникают даже при небольших нагрузках. Одышка и неприятные ощущения беспокоят и в состоянии покоя.
- Постинфарктную. Она отмечается в течение суток или на протяжении восьми недель после инфаркта.
- Послеоперационную. Появляется вслед за успешно проведенной операцией для восстановления кровотока.
Существует также разделение на классы. Чем он выше, тем больше вероятность возможных осложнений:
- 1-й. Приступ возникает впервые или на протяжении месяца проявления стенокардии участились.
- 2-й. Дискомфорт беспокоит в состоянии покоя 30 дней и дольше.
- 3-й. Без нагрузки наблюдаются приступы стенокардии, возникшие за последние двух суток.

С учетом того, как возникает заболевание, выделяют группы:
- А. Наблюдается у больных, страдающих от проблем, усугубляющих течение стенокардии. Это может быть анемия, инфекционное заболевание, низкое артериальное давление, гипертензия, стрессы и другое. В этом случае диагностируют стабильную стенокардию.
- В. К этой группе относят пациентов, не имеющих заболеваний, которые усиливают ишемию.
- С. В этом случае развитие стенокардии наблюдается в течение первых двух недель после инфаркта.
Проявления
Нестабильная стенокардия симптомы имеет ярко выраженные. Больной страдает от:
- болезненных ощущений сжимающего и давящего характера;
- тяжести и нехватки воздуха;
- дискомфорта в грудной клетке и предсердной области;
- болей, распространяющихся на левую руку, плечо, шею, челюсть;
- продолжительных болевых ощущений (около десяти минут).
Приступ не связан с тяжелой работой, погодными условиями или употреблением пищи. Он может начаться даже при минимальной физической нагрузке.
Если принять таблетку Нитроглицерина, а через некоторое время еще одну, то самочувствие улучшится.
Частота приступов увеличивается. Постепенно происходит развитие нарушений сердечного ритма. Больной ощущает биение сердца, перебои в работе органа, нерегулярность сокращений.
При небольших физических нагрузках человек страдает от нехватки воздуха.
Постановка диагноза
Нестабильная прогрессирующая стенокардия определяется с помощью лабораторных и инструментальных методов обследования. Врач расспрашивает, когда именно появились симптомы, как часто они проявляются и когда наступает облегчение.
Чтобы определить наличие факторов риска, спрашивают о питании, образе жизни, условиях работы. Выясняют, имеет ли кто-то из ближайших родственников сердечно-сосудистые патологии.э
В ходе врачебного осмотра слушают шумы в сердце, прощупывают грудную клетку для выявления гипертрофических изменений органа.
Для постановки диагноза рекомендуют провести:
- Общее исследование крови. С его помощью выявляют наличие воспалительных процессов в организме, что проявляется повышением лейкоцитов, скорости оседания эритроцитов.
- Общий анализ мочи для обнаружения сопутствующих патологий.
- Биохимическое исследование крови. В ходе процедуры проверяют, сколько в крови холестерина, фракций, сахара. Это позволяет оценить риск, связанный с атеросклерозом.
- Анализ на специфические ферменты в крови. Он позволяет подтвердить или исключить инфаркт. Если клетки сердца разрушаются, то в кровь попадают белковые ферменты, содержащиеся внутри клеток.
- Электрокардиографию. Регистрируется электрическая активность сердца.
- Эхокардиографию. Это ультразвуковое исследование сердца, в ходе которого оценивают структуру и размеры органа во время работы, изучают состояние внутрисердечных протоков, клапанов, выявляют нарушения сократительных способностей, определяют специфические проявления ишемии. Но даже если результаты процедуры будут нормальными, вероятность наличия стенокардии существует. Поэтому необходимы и другие обследования.
- Суточный мониторинг по Холтеру. Для этого на протяжении суток записывают электрокардиограмму. В процессе процедуры могут выявить ишемические нарушения, причины их развития, наличие неправильного ритма. Во время исследования пользуются холтеровским монитором, который фиксируют на плечо или пояс. Он снимает показания. Пациент при этом ведет дневник, в котором отмечает все свои действия и изменения в состоянии.
- Стресс-эхокардиографию. Во время этой методики сочетают физическую нагрузку с эхокардиографией. Она позволяет проверить сократительные способности мышц миокарда во время напряжения. В ходе обследования сопоставляют результаты УЗИ в спокойном состоянии, во время нагрузки и отдыха. В остром периоде эту процедуру проводить нельзя, так как она может спровоцировать инфаркт.
- Сцинтиграфию. В организм вводят радиоактивный препарат и благодаря испускаемому им излучению видят изображение полостей и стенок сердца.
- Коронарную ангиографию. Это методика рентгеноконтрастного исследования, в ходе которого оценивают состояние коронарных сосудов. Процедуру проводят тогда, когда есть показания для хирургического лечения нестабильной стенокардии или при неблагоприятном течении болезни. С помощью нее определяют наличие тромбов и сужения просвета артерий.
Может понадобиться консультация узкопрофильных специалистов.
Варианты лечения
Назначают консервативное или хирургическое лечение нестабильной стенокардии. Все зависит от тяжести патологии и общего состояния пациента.
Больному следует ограничить физическую активность и строго соблюдать постельный режим. Терапию проводят в условиях стационара.
Медикаментозное лечение
Чтобы купировать болевой синдром прибегают к нитратам или нейролептаналгезии.
 В первом случае препараты предназначены для устранения болезненных ощущений, но не оказывают влияния на давление в артериях и частоту сокращений сердца. э
В первом случае препараты предназначены для устранения болезненных ощущений, но не оказывают влияния на давление в артериях и частоту сокращений сердца. э
Во втором, облегчения добиваются методом общего обезболивания. Препараты вводят внутривенно. Пациент при этом находится в сознательном состоянии, но ничего не чувствует.
Чтобы снизить потребность миокарда в кислороде пользуются бета-блокаторами для расширения сосудов, снижения частоты сокращений сердца, снятия боли. Проводят лечение антагонистами кальция. Они препятствуют проникновению этого элемента в мышечную ткань сердца и сосудов, способствуют расширению артерий, изменению частоты сердечных сокращений.
Для разжижения крови пользуются:
- дезагрегантами (они не дают тромбоцитам склеиваться между собой);
- прямыми антикоагулянтами (отвечают за угнетение активности системы свертывания крови и предотвращению формирования тромбов).
В случае неэффективности терапии прибегают к более радикальным методам.
Хирургическое лечение
Такой вариант лечения может включать:
- Коронарную ангиопластику с установлением стента. В ходе лечения на суженый сосуд устанавливают специальный каркас, который удерживает просвет в достаточном для нормального тока крови расширении.
- Аортокоронарное шунтирование. Нормальное поступление крови к сердечной мышце обеспечивают методом создания обходного сосудистого русла. Через него и будет поступать кровь к участкам с пониженным кровоснабжением. К методике прибегают, если лекарственная терапия неэффективна или была поражена главная коронарная артерия и все коронарные сосуды одновременно.
Осложнение и прогноз
 Подробно рассказать, что такое нестабильная стенокардия сердца, может врач. Это опасное состояние, которое приводит к серьезным последствиям:
Подробно рассказать, что такое нестабильная стенокардия сердца, может врач. Это опасное состояние, которое приводит к серьезным последствиям:
- Инфаркт миокарда. При этом из-за недостаточного поступления крови к определенному участку гибнут клетки сердца.
- Сердечная недостаточность. В результате нестабильной стенокардии сократительные способности сердечной мышцы снижаются, из-за чего сердце не может обеспечить потребность организма в крови. Это сопровождается слабостью и повышенной утомляемостью.
- Нарушение сердечного ритма. Появляются внеочередные сокращения. Замедляется или ускоряется сердечный ритм.
- Повышение риска внезапной остановки сердца и гибели из-за этого.
Профилактика
Чтобы избежать развития ишемических нарушений, необходимо снизить влияние неблагоприятных факторов:
- Отказаться от курения и злоупотребления алкогольными напитками. В сутки разрешается не больше тридцати грамм спирта.
- Избегать психоэмоциональных перенапряжений.
- Поддерживать массу тела на оптимальном уровне.
- Заниматься спортом, избегать малоподвижного образа жизни. Каждый день прибегать к динамическим кардиотренировкам – быстро ходить, плавать, кататься на лыжах, ездить на велосипеде. Длительность каждого занятия должна составлять не меньше получаса. В конце темп упражнений следует замедлить.
- Контролировать показатели давления крови в артериях.
- Рационально и сбалансировано питаться. Важно включить в ежедневный рацион больше продуктов, содержащих клетчатку. Ее много в овощах, фруктах, зелени. Отказаться от жирных и жареных продуктов, консервированных блюд, слишком горячего и острого.
- Контролировать содержание холестерина в крови. Это вещество используется в качестве строительного материала для всех клеток, но при его повышении на стенках сосудов появляются отложения, приводящие к атеросклерозу.
При нестабильной стенокардии трудно спрогнозировать, какими будут последствия для здоровья человека. Поэтому при первых ее признаках следует посетить поликлинику. Показана госпитализация, чтобы врачи могли следить за состоянием больного.
Источник
Термин «нестабильная стенокардия» в настоящее время применяют для обозначения наиболее тяжёлого периода течения ИБС, для которого характерно быстрое прогрессирование коронарной недостаточности, а также высокий риск развития ИМ и ВСС (до 15-20% в течение 1 года). Выделение этой формы ИБС, несомненно, имеет большое практическое значение, так как нацеливает врача на возможно более раннее выявление и интенсивное лечение больных с высоким риском возникновения летальных осложнений.
Клиническая характеристика
К нестабильной стенокардии относят следующие клинические формы:
- впервые возникшая стенокардия нестабильного течения (в течение 1 мес после возникновения первого приступа стенокардии);
- прогрессирующая стенокардия напряжения (внезапное увеличение частоты, тяжести, продолжительности приступов стенокардии напряжения в ответ на обычную для данного больного физическую нагрузку, снижение эффективности нитроглицерина и других лекарственных средств, до этого с успехом применяемых больным);
- тяжелые и продолжительные приступы стенокардии покоя (более 15-20 минут), в том числе тяжелые случаи спонтанной (вариантной) стенокардии;
- ранняя постинфарктная и послеоперационная (например, после аортокоронарного шунтирования, транслюминальной ангиопластики и т.д.) стенокардия.
В ряде случаев к нестабильной стенокардии могут быть отнесены и формы ИБС (например, микроваскулярная форма стенокардии, тяжелые и продолжительные приступы вазоспастической стенокардии Принцметала). Примерно у 2/3 больных нестабильной стенокардией наблюдают затяжные приступы стенокардии покоя. На долю прогрессирующей стенокардии и впервые возникшей стенокардии приходится оставшаяся 1/3 случаев.
Отмечают основные клинические критерии нестабильной стенокардии такие, как:
- быстро меняющийся характер, интенсивность и частота приступов стенокардии напряжения, длительно существующей у больного (при прогрессирующей стенокардии) или недавно выявленной;
- появление стенокардии покоя (если ранее её не было), особенно тяжёлых спонтанно возникающих ангинозных приступов, продолжающихся более 15-20 мин;
- быстрое снижение толерантности к физической нагрузке и изменение ФК стенокардии;
- снижение эффективности обычной для данного больного антиангинальной терапии;
- появление частых ночных ангинозных приступов (в том числе вазоспастической стенокардии Принцметала);
- появление ранней постинфарктной стенокардии (2-14 сутки от начала ИМ).
Дифференциально-диагностические мероприятия
Анамнез
При постановке диагноза нестабильной стенокардии следует ориентироваться не столько на нозологическую принадлежность к той или иной форме ИБС, сколько на главный и единственный общий клинический критерий различных вариантов нестабильной стенокардии — быструю смену характера, интенсивности и длительности болевых приступов, прогрессирующее снижение толерантности к физической нагрузке, а также эффективности обычной для данного больного антиангинальной терапии.
Лабораторные исследования
При исследовании крови характерна небольшая отрицательная динамика уровня кардиоспецифических ферментов (КФК, МВ-КФК, ЛДГ, ЛДГХ), а также концентрации миоглобина и тропонинов I и Т. Характерны также изменения состояния системы гемостаза.
Инструментальные исследования
Диагноз нестабильной стенокардии подтверждается также результатами инструментальных исследований:
- отрицательной динамикой ЭКГ в виде депрессии сегмента RS-T (более 1 мм) и изменений зубца Т, сохраняющихся в течение нескольких дней от начала дестабилизации ИБС;
- результатами суточного мониторирования ЭКГ (транзиторные ишемические изменения сегмента RS-T, в том числе эпизоды безболевой ишемии);
- данными ЭхоКГ (нарушения локальной сократимости ЛЖ, сохраняющиеся в течение нескольких дней после ангинозного приступа, а также относительно кратковременное снижение фракции выброса ЛЖ ниже 40%);
- данными КАГ.
Струтынский А.В.
Боль в грудной клетке
Опубликовал Константин Моканов
Источник
 Для того, чтобы сердце человека могло полноценно перекачивать кровь по организму, ему самому необходима дополнительная система питания. В кровоснабжении сердца эта система представлена левой и правой коронарными артериями, берущими начало от дуги аорты, огибающими сердце со всех сторон и проникающими в толщу миокарда в виде сети мельчайших капилляров. Эти артерии снабжают сердечную мышцу кровью с кислородом непрерывно, а во время физических нагрузок с увеличением частота сердечных сокращений, приток крови к сердцу возрастает, давая ему возможность перекачивать еще больше крови к скелетным мышцам и внутренним органам.
Для того, чтобы сердце человека могло полноценно перекачивать кровь по организму, ему самому необходима дополнительная система питания. В кровоснабжении сердца эта система представлена левой и правой коронарными артериями, берущими начало от дуги аорты, огибающими сердце со всех сторон и проникающими в толщу миокарда в виде сети мельчайших капилляров. Эти артерии снабжают сердечную мышцу кровью с кислородом непрерывно, а во время физических нагрузок с увеличением частота сердечных сокращений, приток крови к сердцу возрастает, давая ему возможность перекачивать еще больше крови к скелетным мышцам и внутренним органам.
Но адекватное нагрузке увеличение коронарного кровотока происходит только при условии здоровых, эластичных, свободных в просвете коронарных артерий. Если же внутренняя стенка артерий поражается атеросклерозом, то есть внутри артерии формируется атеросклеротическая бляшка, то происходит частичная или полная окклюзия (закупорка) просвета сосуда, и кровь уже не может поступать к сердечной мышце. Бляшки состоят из липидов (жиров) внутри и соединительной ткани снаружи. В бляшке могут откладываться соли кальция, делая ее еще более плотной и мешающей потоку крови, а могут формироваться тромбы при надрыве капсулы бляшки (диссекции), еще больше перекрывающие просвет. При уменьшении кровотока к миокарду из-за ишемии страдают клетки сердечной мышцы (миоциты), развивается их кислородное голодание (гипоксия), которая может привести к некрозу, то есть гибели части клеток. Выделяющиеся продукты обмена поврежденных клеток улавливаются рецепторами в сердце, далее посылается сигнал в головной мозг и у человека возникает чувство боли.
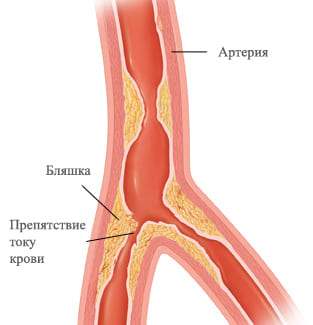
Атеросклеротическая бляшка – причина развития ишемии (уменьшения кровоснабжения) миокарда.
Описанные процессы характерны для ишемической болезни сердца. ИБС включает в себя определенные заболевания, объединенные этим общим термином. К ним относятся стенокардия, инфаркт миокарда, постинфарктный кардиосклероз и некоторые другие болезни.
Стенокардия является клиническим проявлением ишемии миокарда в виде болевых приступов. Ранее стенокардию разделяли на стенокардию напряжения (возникающую при физической нагрузке) и стенокардию покоя (в состоянии покоя), в настоящее время используют термины стабильная и нестабильная стенокардия.
Нестабильная стенокардия характеризуется прогрессированием ишемии миокарда и требует своевременного обращения к врачу с госпитализацией в стационар, так как при отсутствии лечения часто осложняется развитием инфаркта миокарда.
Стабильная стенокардия («грудная жаба», angina pectoris) — это совокупность клинических симптомов, обусловленная недостатком кислорода в сердечной мышце и проявляющаяся давящими болями в области сердца. Характеризуется возникновением боли при физической активности (поэтому рньше она и называлась стенокардия напряжения), успешно купируемой при прекращении нагрузки или приеме нитроглицерина, и делится на функциональные классы в зависимости от объема нагрузки, провоцирующей боль. Стенокардия развивается при сужении просвета сосуда более чем на 50%.
Причины стабильной стенокардии
Основными причинами заболевания являются атеросклеротическое поражение внутренних стенок коронарных артерий, их спазм (сокращение), а также повышенная активность свертывающей системы крови с образованием тромбов в коронарных артериях. Также стабильная стенокардия может развиться при пороках сердца, например, при аортальном стенозе, при гипертрофической кардиомиопатии, так как происходит увеличение массы сердечной мышцы, что требует прироста сердечных сосудов и увеличения коронарного кровотока, но эти требования не осуществляются.
К факторам риска развития стенокардии относятся:
— возраст – чаще страдают лица старше 45-50 лет, но постоянно отмечается склонность к тому, что болезни молодеют, и болезни сердца в том числе. В последние годы стенокардия часто наблюдается у лиц моложе 40 лет
— пол – чаще стенокардией страдают мужчины, особенно до 45-50 лет, что связано с особенностями гормонального фона у женщин до наступления менопаузы – женские гормоны обладают «защитными» свойствами по отношению к сердечно – сосудистой системе
— раса – чаще подвержены заболеванию лица европейской принадлежности
— наследственность играет важную роль, особенно если у близких родственников имеются заболевания сердца или в семье наблюдались случаи смерти в молодом возрасте в силу сердечных причин
— ожирение способствует увеличению нагрузки на сердце, а также общей детренированности организма, связанной с малоподвижным образом жизни
— нарушения липидного обмена, в том числе холестерина способствуют снижению уровня «хорошего» и повышению уровня «плохого» холестерина в крови и отложению его на стенках сосудов
— артериальная гипертония сопутствует спазму сосудов с возросшей нагрузкой на сердечную мышцу
— курение провоцирует длительный спазм сосудов, в том числе и коронарных
— сахарный диабет характеризуется повреждением сосудов микроциркуляторного русла (капилляров), в том числе и в сердце, в результате чего возникают спазмы, нарушения сосудистой стенки с повышенной адгезией (прикреплением) тромбоцитов и образуются тромбы
Способствовать развитию болевого приступа могут не только психоэмоциональные и физические нагрузки (значительные или не очень), но и такие провоцирующие факторы, как холодная погода, обильный прием пищи с последующей резкой нагрузкой, быстрый подъем по лестнице, ходьба против сильного ветра или другие моменты, могущие вызвать какой – либо дискомфорт у пациента.
Симптомы стабильной стенокардии
Основным проявлением заболевания является болевой синдром. Критериями ангинозных (стенокардитических) болей являются следующие:
— носят характер сжимающих, давящих, жгучих
— локализуются за грудиной или в левой половине грудной клетки
— могут иррадиировать (отдавать) в левую лопатку, руку, шею, нижнюю челюсть, а могут быть без иррадиации или локализоваться только в межлопаточной области
— возникают при физической нагрузке, ходьбе, подъеме по лестнице
-длятся несколько минут, не более 10 – 15 минут
— проходят самостоятельно в покое при прекращении нагрузки или купируются приемом нитроглицерина под язык
— могут сопровождаться страхом смерти и вегетативными нарушениями – потливостью, головокружением, чувством нехватки воздуха
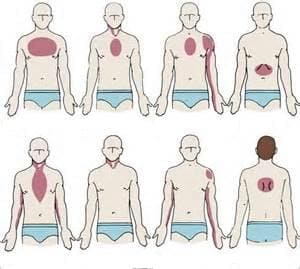
На рисунке указана возможная локализация болей при стенокардии
Боли при стенокардии не изменяют своей интенсивности на высоте глубокого вдоха в отличие от межреберной невралгии, которую сами пациенты при остеохондрозе позвоночника могут принимать за боли в сердце (при невралгии боль на вдохе усиливается).
Похожие жгучие боли за грудиной могут возникать при гастроэзофагеальном рефлюксе, когда происходит обратный заброс кислого желудочного содержимого в пищевод. Это заболевание требует более детального обследования пациента. При рефлюксе боли связаны с приемом пищи и существует необходимость запивать твердую пищу водой.
Пациенту важно помнить, что если боли в сердце возникли впервые в жизни, произошло увеличение частоты, интенсивности и продолжительности болевых приступов, развился интенсивный болевой приступ, с отсутствием эффекта от нитроглицерина, он должен незамедлительно получить консультацию врача (в поликлинике или по скорой помощи), так как возможно развитие нестабильной стенокардии или инфаркта миокарда.
В зависимости от уровня физической нагрузки, провоцирующей боль, стабильную стенокардию классифицируют на функциональные классы (ФК):
I ФК – приступы возникают очень редко, при значительных, непривычных для пациента нагрузках
II ФК – пациент без болей может пройти более 500 метров, подняться более чем на 2 этаж
III ФК – пациент может пройти менее 500 м, подняться только на первый этаж без болей
IV ФК – возникает ограничение обычной повседневной активности из – за частых приступов болей в сердце
Разделение на классы важно для того, чтобы определиться с правильной тактикой лечения, так как при III и IV ФК, когда приступы часто повторяются и мешают вести полноценный образ жизни, показано назначение нитратов продолжительного действия ежедневно или перед нагрузками (например, перед длительной ходьбой пешком).
Диагностика стабильной стенокардии
Заподозрить диагноз можно уже в процессе опроса пациента и детализации жалоб на боли в сердце, связанные с нагрузкой. При осмотре не отмечается отклонений в тяжести состояния больного. Могут наблюдаться избыточный вес, вплоть до высокой степени ожирения, повышенное артериальное давление, отечность голеней и стоп. Патологические тоны и шумы в сердце могут выслушиваться при наличии пороков сердца, застойные хрипы в легких – при хронической сердечной недостаточности.
Из лабораторных методов обследования назначаются общие анализы крови и мочи, биохимический анализ крови (оцениваются показатели функции печени и почек, уровень холестерина – должен быть не более 4.5 ммоль/л), гормональные исследования крови (например, гомоны щитовидной железы при дисгормональной кардиомиопатии), исследования гликемического профиля у лиц с сахарным диабетом.
Из инструментальных методов диагностики показаны:
— стандартная ЭКГ. При отсутствии болей в сердце может оказаться малоинформативной, так как часто признаки ишемии в межприступный период не регистрируются. При снятии ЭКГ в момент болей регистрируются депрессия сегмента ST, отрицательные зубцы Т
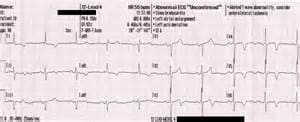
ЭКГ пациента во время приступа стенокардии.
— суточное мониторирование ЭКГ по Холтеру назначается с целью выявления безболевых эпизодов ишемии миокарда, а также устанавливает связь с физической нагрузкой благодаря ведению пациентом дневника, где он указывает время возникновения болей, отмечает периоды физической активности, периоды сна и отдыха, приема пищи
— пробы с физической нагрузкой – тредмил тест (беговая дорожка) и велоэргометрия («велосипед»). Назначаются для оценки объема физических нагрузок, провоцирующих болевые приступы и подтверждения того или иного функционального класса
— ЧПЭФИ может быть показано при невозможности проведения проб с нагрузкой и основывается на электрической стимуляции сердца через пищевод с увеличением ЧСС, могущим спровоцировать развитие приступа
— эхокардиография (Эхо – КГ, УЗИ сердца) применяется для оценки ударного объема, фракции выброса, общей сократимости миокарда, может выявить зоны гипо – и акинезии (сниженной и отсутствующей сократимости миокарда), что свидетельствует об участках ишемии миокарда
— стресс Эхо – КГ может назначаться при малоинформативности стандартной Эхо – КГ и проводится посредством визуализации сердца после физической нагрузки
— коронароангиография является «золотым» стандартом диагностики ИБС. Позволяет оценить наличие атеросклеротического поражения коронарных артерий, степень сужения сосудов, необходимость оперативного вмешательства. Проводится путем введения рентгеноконтрастного вещества в коронарные сосуды с последующими рентгеновскими снимками
Лечение стабильной стенокардии
Терапия заболевания включает в себя общие мероприятия, медикаментозное и кардиохирургическое лечение.
Общие мероприятия сводятся к модификации образа жизни, коррекции повышенных цифр артериального давления, назначения седативных препаратов растительного происхождения (валериана, зверобой, пустырник). Иногда этих мероприятий у пациентов с I ФК достаточно, чтобы приступы болей перестали беспокоить на протяжении длительного времени.
Медикаментозное лечение стабильной стенокардии заключается в назначении следующих групп препаратов:
— бета – адреноблокаторы (атенолол, карведилол, пропранолол идр). Назначаются с целью снижения ЧСС, уменьшения тонуса сосудов, снижения нагрузки на сердечную мышцу и уменьшения потребности ее в кислороде. При отсутствии противопоказаний (бронхиальная астма, хроническая обструктивная болезнь легких) принимаются ежедневно.
— нитраты являются периферическими вазодилататорами, расширяют коронарные артерии и вены, снижая приток крови к сердцу и нагрузку на сердечную мышцу. Препараты короткого действия принимаются для купирования болевых приступов в виде таблеток (нитроглицерин) и аэрозоля (нитроминт, нитроспрей). Начинают действовать через 1 – 2 минуты, продолжительность действия не более 15 минут. Препараты продолжительного действия (изосорбид, кардикет, моночинкве) применяются для профилактики приступов стенокардии у пациентов с III — IV ФК ежедневно или перед физическими нагрузками.
— антагонисты кальциевых каналов (амлодипин, верапамил) уменьшают нагрузку на сердце, снижая тонус сосудов и артериальное давление. При наличии противопоказаний к бетаблокаторам могут приниматься ежедневно.
— антиагреганты (тромбо Асс, аспикор, аспирин кардио) назначаются с целью предупреждения агрегации тромбоцитов и оседания их на атеросклеротических бляшках. Покрыты кишечнорастворимой пленкой, защищающей стенку желудка от раздражающего действия аспирина. Принимаются ежедневно после еды один раз в сутки.
— гиполипидемические препараты (ловастатин, аторвастатин, розувастатин) снижают уровень холестерина в крови, предупреждая дальнейшее образование новых бляшек. Принимаются один раз в сутки на ночь.
— ингибиторы АПФ (периндоприл, квадриприл) применяются для коррекции артериальной гипертонии и с целью защиты сосудов, почек, мозга, сердца от высокого кровяного давления в сосудах.
К хирургическим методам лечения относятся:
— стентирование коронарных артерий – установка в артерии металлической конструкции – стента, механически расширяющего сосуд
— баллонная ангиопластика коронарных артерий. Проводится путем введения через бедренную вену катетера с баллоном на конце, расширяющегося в месте сужения сосуда и «раздавливающего» бляшку, благодаря чему проходимость артерии восстанавливается. После ангиопластики может быть сразу проведено стентирование ввиду частого развития рестенозов (повторных сужений) после нее
— аорто – коронарное шунтирование – создание шунта (соустья) между аортой и пораженной артерией, минуя место сужения
Показаниями для проведения операций являются неэффективность лекарственной терапии, наличие стенокардии высокого функционального класса у лиц молодого возраста, критическое сужение просвета артерии (более 75%), постинфарктная стенокардия и другие. Показания и противопоказания определяются лечащим врачом в индивидуальном порядке.
Образ жизни при стабильной стенокардии
Модификация образа жизни заключается в следующем:
— борьба с избыточным весом
— отказ от курения и алкоголя
— правильное питание – запрещаются фастфуд, острые, соленые, жирные, жареные, острые блюда. Приветствуются молочные, крупяные изделия, овощи, фрукты, нежирные сорта мяса, птицы, рыбы. Ограничиваются животные жиры, сахар, соль, кондитерские изделия
— умеренная физическая активность
— исключение значительных физических нагрузок и стрессов
— соблюдение приверженности к лечению, то есть регулярный прием назначенных врачом препаратов с целью профилактики приступов стенокардии и развития осложнений, особенно у лиц с сахарным диабетом
Осложнения стабильной стенокардии
При отсутствии лечения стенокардия может прогрессировать из-за дальнейшего формирования атеросклеротических бляшек на стенках сосудов. Это может привести к развитию нестабильной стенокардии, острого инфаркта миокарда, внезапной сердечной смерти.
Профилактикой осложнений является своевременное обращение к врачу в случае возникновения болей в сердце или в случае, когда болевой синдром длится дольше и сильнее по интенсивности. Предотвратить развитие грозных осложнений поможет прием назначенных препаратов, которые замедляют прогрессирование атеросклероза и ИБС.
Прогноз
Прогноз стабильной стенокардии при отсутствии осложнений относительно благоприятный. Смертность низкая и составляет 2 – 3 % ежегодно от общего числа пациентов со стенокардией – в эту группу входят лица, у которых развился фатальный инфаркт миокарда.
Если развивается инфаркт миокарда или другие осложнения, прогноз определяется тяжестью развившегося заболевания. Существенно снизить частоту развития приступов и риск развития осложнений помогает прием бетаблокаторов, нитратов и антагонистов кальциевых каналов.
Врач терапевт Сазыкина О.Ю.
Источник
