Болевой синдром при кардиогенном шоке
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 17 января 2020;
проверки требует 1 правка.
Кардиоге́нный шок — крайняя степень левожелудочковой недостаточности, характеризующаяся резким снижением сократительной способности миокарда (падением ударного и минутного выброса), которое не компенсируется повышением сосудистого сопротивления и приводит к неадекватному кровоснабжению всех органов и тканей, прежде всего — жизненно важных органов. Чаще всего он развивается как осложнение инфаркта миокарда, реже миокардита или отравления кардиотоксическими субстанциями. Есть четыре механизма, вызывающих шок:
- Расстройство насосной функции сердечной мышцы;
- Тяжелые нарушения сердечного ритма;
- Тампонада желудочков выпотом или кровотечением в сердечную сумку;
- Массивная эмболия легочной артерии как особая форма КШ.
Этиология[править | править код]
Как правило, он возникает при обширном инфаркте миокарда на фоне поражения венечных артерий. Шок развивается при вовлечении более 40 % массы миокарда левого желудочка, наблюдается у 5-20 % больных с инфарктом.
Иные причины:
- Острый миокардит
- Выраженный, остро возникший аортальный или митральный стеноз
- Выраженная, остро возникшая аортальная или митральная недостаточность
- Разрыв межжелудочковой перегородки
- Аритмии
Факторы риска[править | править код]
- Обширный трансмуральный инфаркт миокарда (по данным ЭКГ инфарктные изменения в 8-9 отведениях; большая зона акинезии по данным ЭхоКГ)
- Повторные инфаркты миокарда, особенно инфаркты с нарушением ритма и проводимости
- Зона некроза, равная или превышающая 40 % массы миокарда левого желудочка
- Падение сократительной функции миокарда
- Снижение насосной функции сердца в результате процесса ремоделирования, начинающегося в первые часы и дни после начала развития острой коронарной окклюзии
- Тампонада сердца
- Пожилой возраст
- Сахарный диабет
Патогенез[править | править код]
Тяжёлое нарушение сократительной функции миокарда с дополнительным присоединением факторов, усугубляющих ишемию миокарда.
- Падение сердечного выброса и снижения АД -> активация симпатической нервной системы -> учащение ритма сердца и усиление сократительной деятельности миокарда -> увеличение потребности сердца в кислороде.
- Снижение почечного кровотока -> задержка жидкости и увеличение ОЦК -> рост преднагрузки на сердце -> отёк лёгких и гипоксемия.
- Вазоконстрикция -> увеличение ОПСС -> увеличение постнагрузки на сердце, увеличение потребности миокарда в кислороде.
- Нарушение наполнения и снижение податливости ЛЖ -> нарушение диастолического расслабления ЛЖ -> увеличение давления в левом предсердии, усиление застоя крови в лёгких.
- Длительная гипоперфузия органов и тканей -> метаболический ацидоз.
Клинические проявления[править | править код]
- Артериальная гипотензия — систолическое АД менее 90 мм рт.ст. или на 30 мм рт.ст. ниже обычного уровня в течение 30 мин и более. Сердечный индекс менее 1,8-2 л/мин/м².
- Нарушение периферической перфузии почек — олигурия, кожи — бледность, повышенная влажность
- ЦНС — загруженность, сопор.
- Отёк лёгких как проявление левожелудочковой недостаточности.
При обследовании больного обнаруживают холодные конечности, нарушение сознания, артериальную гипотензию (среднее АД ниже 50-60 мм рт.ст.), тахикардию, глухие тоны сердца, олигурию (менее 20 мл/час). При аускультации лёгких могут быть выявлены влажные хрипы.
Дифференциальная диагностика[править | править код]
Необходимо исключить другие причины артериальной гипотензии: гиповолемию, вазовагальные реакции, электролитные нарушения (например, гипонатриемию), побочные эффекты лекарств, аритмии (например, пароксизмальные наджелудочковые и желудочковые тахикардии).
Лечение[править | править код]
Кардиогенный шок — неотложное состояние, необходимо экстренное проведение лечебных мероприятий. Основная цель терапии — повышение АД.
Лекарственная терапия[править | править код]
АД следует повышать до 90 мм рт.ст. и выше. Используют следующие лекарственные средства, которые предпочтительнее вводить через дозаторы:
- Добутамин (селективный b1-адреномиметик с положительным инотропным эффектом и минимальным положительным хронотропным эффектом, то есть эффект увеличения ЧСС выражен незначительно) в дозе 2,5-10 мкг/кг/мин
- Допамин (обладает более выраженным положительным хронотропным эффектом, то есть может увеличить ЧСС и соответственно потребность миокарда в кислороде, несколько усугубив тем самым ишемию миокарда) в дозе 2-10 мкг/кг/мин с постепенным увеличением дозы каждые 2-5 мин до 20-50 мкг/кг/мин
- Норэпинефрин в дозе 2-4 мкг/мин (до 15 мкг/мин), хотя он, наряду с усилением сократимости миокарда, в значительной степени увеличивает ОПСС, что также может усугубить ишемию миокарда.
Хирургические способы лечения[править | править код]
Внутриаортальная баллонная контрпульсация (механическое нагнетание крови в аорту при помощи раздуваемого баллона во время диастолы, что способствует увеличению кровотока в венечных артериях). Проводят при наличии соответствующего оборудования и неэффективности лекарственного лечения кардиогенного шока.
Чрескожная транслюминальная коронарная ангиопластика — восстановление проходимости венечных артерий с её помощью в первые 4-8 ч от начала инфаркта не только сохраняет миокард, но и прерывает порочный круг патогенетических механизмов кардиогенного шока.
Наблюдение[править | править код]
При кардиогенном шоке рекомендуется постоянный контроль АД, ЧСС, диуреза (постоянный мочевой катетер), давления заклинивания лёгочных капилляров (баллонный катетер в лёгочной артерии), а также контроль сердечного выброса с помощью ЭхоКГ или методом радионуклидной ангиографии.
Прогноз[править | править код]
Смертность при кардиогенном шоке составляет 90 %.
См. также[править | править код]
- Острая сердечная недостаточность
- Сердечная астма
- Отёк легких
Ссылки[править | править код]
- Кардиогенный шок. Неотложная помощь, симптомы, патогенез
Источник
Неожиданные обморочные состояния, резкое падение давления и нарушение кровообращения по всему телу – это опасное тяжёлое состояние, называемое кардиогенным шоком. Область поражения – сердце, поэтому велик процент летального исхода. Чтобы спасти жизнь человеку, нужно срочно применять алгоритм действий доврачебной помощи, предварительно позвонив в скорую.
Что такое кардиогенный шок и его виды
Сердечная недостаточность подразделяется на 4 степени тяжести. Кардиогенный шок – это последняя, самая тяжёлая ступень патологии сердечно-сосудистой системы. Во все органы и ткани резко уменьшается поступление крови с необходимым кислородом.
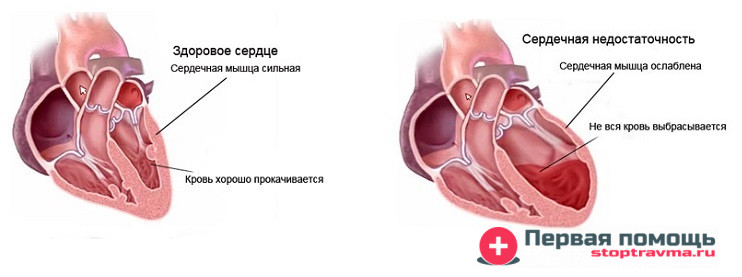
Развиваются все симптомы кислородного голодания, человек входит в пограничное состояние жизни и смерти. Если вовремя не предпринять первую помощь при кардиогенном шоке, вероятность летального исхода составляет 60-90% случаев.
Виды неотложного состояния:
- Ареактивный – сильная степень выраженности, состояние тяжело поддаётся лечению. Процент летальных исходов – 95%.
- Рефлекторный – площадь поражённых клеток небольшая, присутствует сильная боль. Большая вероятность благоприятного исхода при проведении лечения.
- Аритмогенный – быстрое восстановление в течении 1-2 часов после назначенных препаратов.
- Истинный кардиогенный – большой масштаб некротических поражений, впоследствии острого инфаркта миокарда; сердце снижает число сокращений в минуту, смертность наступает в 50% случаев.
Стадии:
- Человек не теряет сознание, чувствует умеренную боль. Головокружение, общая слабость, развивается умеренная гипотония. Процесс обратим, поддаётся лечению.
- Потеря сознания, коматозные состояния. Уменьшается образование мочи, резкое падение АД, недостаток притока крови в мозг и сердце. Состояние ухудшается с каждой минутой. Боль усиливается.
- Терминальная стадия усиливает имеющиеся симптомы, во внутренних органах развивается некротическое поражение тканей. На коже выступает мелкая сыпь, происходят внутренние кровотечения. Развивается церебральная и коронарная ишемия. Состояние повышенной тяжести, трудно поддаётся лечению, счёт идёт на минуты.
Причины возникновения
Возможных причин появления такого состояния может быть несколько.
Вот основные из них:
- Тромбы лёгочных артерий – закупорка тромба в лёгких влечёт за собой нарушение кровотока, на фоне которого острая недостаточность правого желудочка; застой в нём приводит к сосудистой недостаточности.
- Отравление ядами – к списку ядов, вызывающих шок относятся: резерпин, инсектициды, клонидин, гликозиды; передозировка данными препаратами снижает артериальное давление и объём крови в минуту, циркулирующую по организму. Сердце неспособно выдержать такую нагрузку.
- Жидкость в перикарде – следствие гемоперикарда, перикардита, травм грудной клетки; скопление жидкости затрудняет работу сердечной мышцы, приводит к шоковым состояниям.
- Инфаркт миокарда – при данном виде инфаркта повреждаются клетки миокарда; кардиогенный шок появляется при обширных зонах поражения. Предшествует инфаркту стенокардия – внезапная давящая боль за грудной стенкой, появляющаяся после физических нагрузок или перенесённого стресса.
- Миокардит – кардиомиоциты поражаются инфекциями: пневмококком, стафилококком; инфекционный миокардит влечёт за собой кардиогенный шок.
Проявляющиеся симптомы
Критическое положение проявляется резкой острой болью в районе сердца. Первые признаки схожи с инфарктом. Болевой синдром ощущается как сжимающая боль, она распространяется на область груди, левую лопатку, руку, челюсть. Подобные симптомы распространяются только на левую часть тела, со стороны сердца. Со временем боль нарастает.

Боль в сердце
У человека падает артериальное давление (ниже 80-90), пульс частый, но слабый. Тело бледнеет, появляется холодный пот, усиливается головокружение, слабость во всём организме. Может развиться кома. Опасное состояние развивается постепенно.
Дыхание затрудняется, становится нечастым и поверхностным. Это происходит из-за недостаточного притока крови к лёгким. Все силы организм тратит на поддержку жизненно-важных систем, минимизирует затраты на остальные органы, вводя человека в подобие комы.
Часто происходит утрата способности дышать самостоятельно. У больного появляются беспокоящие мысли, страх, нарастает паника. Последующее развитие отёка лёгких характеризуется выделением розовой или белой пены изо рта. Частота дыхания падает до 10-15 дыхательных движений в минуту.
Характерные признаки ухудшения состояния:
- Набухшие вены в районе шеи;
- Снижение температуры, холодные руки и ноги;
- Посинение носа, губ, пальцев;
- Заторможенность, потеря координации;
- Нарастание паники, чувства страха;
- Потеря сознания;
- Еле заметное дыхание;
- Боль грудной мышцы;
- Давление скачет.
Техника оказания доврачебной помощи
При кардиогенном шоке неотложная помощь оказывается следующим алгоритмом:
- Первым пунктом всегда идёт своевременное обращение в скорую помощь. Во время звонка, нужно указать все имеющиеся симптомы, назвать возраст человека, зафиксировать время, подробно описать состояние больного. По возможности измерить давление, пульс.
- Уложить человека на ровную горизонтальную поверхность, со слегка приподнятыми ногами; это обеспечит достаточный приток крови к головному мозгу.

- В помещении обеспечить приток свежего воздуха, попросить уйти людей, чтобы облегчить процесс дыхания больному.
- Снять аксессуары, расстегнуть рубашку с шеи. Разрезать плотно прилегающий свитер. Открыть область шеи, грудной клетки.
- Дать выпить препараты, повышающие артериальное давление – мезатон, допамин, гидрокортизон. Так давление нормализуется.
- Разрешён приём обезболивающих, если человек находится в сознании. Это сократит интенсивность сжимающей боли, расслабит мышцы груди.
- Если больной не приходит в сознание, дыхание становится еле уловимым, то необходимо сделать массаж сердца и обеспечить искусственное дыхание. Для этого необходимо подложить под шею валик, запрокинуть голову назад, зажать пальцами нос человека и выдыхать ему в рот около 12 раз в минуту. Поочерёдно с этим давить на грудную мышцу прямыми руками посередине груди. 60 толчков в минуту, для детей – 120, для пожилых – 50.
Способы лечения
Лечение осуществляется в клинике с помощью процедур и препаратов.
- Оксигенотерапия поддерживает достаточную вентиляцию лёгких, помогая организму справляться с нагрузкой.
- Сильнодействующие анальгезирующие средства снимают острую боль.
- Внутривенный ввод гепарина минимизирует риск развития тромбоза.
- Инсулин с глюкозой питает сердце.
- Тахиаритмия устраняется Лидокаином.
После первичных процедур больной проходит полное обследование. Так выявляются противопоказанные препараты, диагностируются осложнения. Затем лечение назначается в зависимости от заболевания, вызвавшего кардиогенный шок.
Если после всех произведённых экстренных процедур, принятых мер состояние больного не улучшается, врачи применяют операционное вмешательство. Оно осуществляется такими методиками:
- Коронарная ангиопластика – работа с кровеносными сосудами, сохранение их целостности для нормального функционирования кровотока.
- Баллонная контрпульсация – введение баллона, приводящего в норму кровяное давление; он раздувается при работе сердечной мышцы.
- Шунтирование коронной аорты – работа перед трансплантацией миокарда, создание вспомогательного русла для кровотока.
Прогноз и профилактика
При кардиогенном шоке важно вовремя распознать ухудшение состояния. В течении первых 30 минут можно спасти жизнь человека. С каждой последующей минутой состояние ухудшается, риск летального исхода увеличивается. Первую помощь при кардиогенном шоке нужно оказывать незамедлительно.
Данное состояние может быть предугадано с первыми признаками проблем с сердцем: частые обморочные состояния, пониженное давление, повышенное давление, низкий пульс, боли в грудной клетке.
Профилактика подразумевает:
- Приём лекарств, травяных настоев, кровопускание — для укрепления стенок сосудов, разжижения крови.
- Занятия спортом – профилактика лишнего веса, энергичное состояние.
- Здоровое питание – полезные продукты, взамен вредным жирам; здоровое состояние пищевого тракта.
- Избегание стрессов – снизит риск скачков артериального давления, на фоне конфликтных ситуаций при выбросе адреналина надпочечниками.
- Не допускать травм сердца, вовремя обращаться к врачу, принимать назначенное лечение.
- Избегать экстремальных видов спорта – прыжки с парашютом, скалолазание, быстрая езда на автомобиле.
Кардиогенный шок – состояние, которое тяжело поддаётся лечению. В большинстве случаев оно решается оперативными вмешательствами, но это не даёт 100% гарантию полного выздоровления. Чтобы не допустить подобного состояние, нужно внимательно следить за своим здоровьем и вовремя лечить сопутствующие заболевания.
Источник

При тяжелой недостаточности сократительной способности левого желудочка падает объем крови, выбрасываемый сердцем в артериальную сеть. Обычно он настолько мал, что не может быть компенсирован сопротивлением сосудов, и кровоснабжение всех органов снижается до критического минимума.
Такое состояние названо кардиогенным шоком. Его диагностируют при инфаркте миокарда, выраженном нарушении ритма, миокардите, а также при остром нарушении внутрисердечной гемодинамики при пороках. Пациентам требуется срочная врачебная помощь в стационарных условиях.
Причины развития кардиогенного шока
Развитие шока из-за неспособности сердца прокачивать кровь в артерии является основной причиной смерти от инфаркта миокарда. Но подобное осложнение бывает и при других болезнях сердца и сосудов:
- комбинированные пороки развития,
- миокардиопатии,
- воспаление миокарда,
- опухоль сердца,
- токсическое поражение сердечной мышцы,
- тяжелая аритмия,
- травма,
- закупорка легочной артерии тромбом или эмболом.
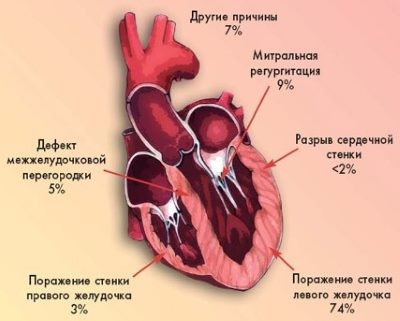
Кардиогенный шок в 75% случаях связан с нарушением работы левого желудочка, гораздо реже его причиной бывает разрыв межжелудочковой перегородки или поражение правых отделов сердца.
При возникновении шокового состояния на фоне инфаркта миокарда выделены такие факторы риска:
- пожилые пациенты,
- имеется сахарный диабет,
- обширная зона некроза, более 40% левого желудочка,
- трансмуральный инфаркт (проникает во всю стенку сердца),
- на ЭКГ есть нарушения в 8 или 9 отведениях,
- на ЭхоКГ обнаружена большая зона снижения движений стенки,
- повторный инфаркт с аритмией,
- тампонада сердца.
Рекомендуем прочитать статью об осложнениях инфаркта миокарда. Из нее вы узнаете о стадиях патологии и классификации ранних и поздних осложнений, методах лечения и профилактики.
А здесь подробнее о последствиях инфаркта, перенесенного на ногах.
Классификация патологии
В зависимости от причин кардиогенный шок может принимать форму рефлекторного, истинного и аритмического. Первая и последняя больше относятся к коллапсу, их течение легче, а шансы на восстановление гемодинамики гораздо выше.
Рефлекторный
Связан с болевым синдромом, раздражением рецепторов на задней стенке левого желудочка. Рефлекторно это вызывает падение артериального давления из-за резкого расширения сосудов. Считается самым легким из шоковых состояний, так как после купирования боли состояние пациентов быстро восстанавливается, растет давление крови. Опасен только в случае несвоевременной диагностики и отсутствия лечения инфаркта, способен перейти в истинный шок.
Истинный при инфаркте
Возникает при обширном некрозе миокарда, если площадь поражения близка к 40%, то реакция сердечной мышцы на сосудосуживающие препараты отсутствует. Такая патология названа ареактивным истинным кардиогенным шоком, для пациента практически не остается шансов на излечение.
Пониженное кровоснабжение органов приводит к таким последствиям:
- нарушению циркуляции крови,
- формированию тромбов в сосудах,
- понижению функционирования головного мозга,
- острой недостаточности печени и почек,
- образованию эрозий или язв в пищеварительном тракте,
- пониженному насыщению крови кислородом,
- застою в легочной системе,
- сдвигу реакции крови в кислую сторону.
Особенностью прогрессирования шока является образование «замкнутого круга»: низкое давление ухудшает кровоток в венечных сосудах, приводит к распространению области инфаркта, что вызывает падение сократительной функции и усиливает признаки шока.
Аритмический
Ослабление сердечной деятельности в таком случае возникает на фоне низкой или очень высокой частоты пульса. Это бывает при полной блокаде проведения сердечных импульсов от предсердий к желудочкам или при приступе желудочковой тахикардии, фибрилляции предсердий. Если удается нормализовать ритмичность сокращений, то можно восстановить основные гемодинамические показатели.
Симптомы развития шока
Больные при нарастании кардиогенного шока заторможены, но бывают краткие эпизоды двигательного возбуждения. Сознание постепенно ослабевает, имеются жалобы на головокружение, потемнение в глазах, частое и нерегулярное сердцебиение. Возникает боль за грудиной, холодный пот.
Кожные покровы бледнеют и приобретают синюшно-серый оттенок, ногти цианотичные, при надавливании белое пятно исчезает дольше 2 секунд. Пульс на запястье слабый или отсутствует, давление падает ниже 90 мм рт. ст. (систолическое), тоны сердца глухие, аритмия. Характерным признаком недостаточности сердечной деятельности является ритм галопа.
При тяжелом течении нарастают признаки отека легких:
- клокочущее дыхание;
- приступы удушья;
- кашель с мокротой розоватого цвета;
- сухие и мелкопузырчатые влажные хрипы в легких.
При образовании эрозий желудка и кишечника пальпация живота становится болезненной, возникают боли в эпигастральной области, рвота с кровью, застойные явления приводят к увеличению печени. Типичным проявлением шока является понижение выделения мочи.
Смотрите на видео о кардиогенном шоке и его проявлениях:
Методы диагностики
Главными признаками кардиогенного шока считают:
- систолическое давление до 90, а пульсовое – менее 20 мм рт. ст.,
- выделение мочи за час не превышает 20 мл,
- нарушение сознания,
- цианоз конечностей,
- слабый пульс,
- холодный пот.
ЭКГ при диагностике кардиогенного шока
Данные дополнительных методов исследования:
- Анализ крови – повышен билирубин, мочевина, креатинин. Гипергликемия (высокий уровень глюкозы) как декомпенсация или первые признаки сахарного диабета, реакция на выброс гормонов стресса.
- Коагулограмма – увеличена свертывающая активность крови.
- ЭКГ и ЭхоКГ – признаки обширного некроза сердечной мышцы.
Варианты лечения
Целью медицинской помощи при кардиогенном шоке является повышение артериального давления для того, чтобы не допустить гибели клеток жизненно важных органов.
Неотложная помощь
Введение препаратов для стабилизации кровообращения начинают еще до транспортировки больного в стационарное отделение и не прекращают до получения эффекта. Основными средствами для этого могут быть: Добутамин, Дофамин и Норадреналин. Одновременно проводится интенсивная обезболивающая и антиаритмическая терапия. Показаны ингаляции кислорода и окиси азота (снятие боли).
Лекарственная терапия
После поступления в палату интенсивной терапии или реанимацию продолжается введение сосудосуживающих препаратов, которое дополняется внутривенными инфузиями заменителей плазмы (Реополиглюкин, поляризующая смесь), инъекциями Гепарина, Преднизолона.
Для восстановления ритма используют чаще 10% раствор Лидокаина в дозе 100 — 120 мг, он помогает также повысить устойчивость миокарда к гипоксии. При помощи капельниц восстанавливают нарушение содержания электролитов крови и кислотно-щелочного баланса.
При повышении глюкозы в крови используют внутримышечное введение препаратов инсулина короткого действия (Актрапид). Критерием эффективности терапии является повышение давления до 90 мм рт. ст.
Хирургическое вмешательство
Если проведенная медикаментозная терапия оказалась мало результативной, а это встречается примерно в 80% случаев, то рекомендуется внутриартериальная баллонная контрпульсация. При этом методе в грудной отдел аорты через бедренную артерию проводится катетер, баллончик которого движется синхронно сокращениям сердца, усиливая его насосную функцию.
Основным средством, которое может существенно понизить риск смертельного исхода, является пластика коронарных артерий. При закупорке трех основных сосудов, питающих миокард, проводится срочное шунтирование.
Внутриартериальная баллонная контрпульсация при кардиогенном шоке
Наблюдение
Все лечебные мероприятия проводятся строго под контролем величин артериального давления, пульса, выделения мочи. При помощи катетера, введенного в легочную артерию, может быть определен такой показатель, как давление заклинивания легочных капилляров, по нему можно ориентироваться для оценки преднагрузки на сердечную мышцу. ЭхоКГ и ангиография позволяют исследовать объем сердечного выброса.
Прогноз
Благоприятный прогноз может быть при рефлекторном кардиогенном шоке в случае ликвидации болевого синдрома, или аритмогенном, после восстановления нормальных сердечных сокращений. Если шок возникает на фоне обширного поражения сердца, особенно в ареактивной форме, то смертность в таких случаях чрезвычайно высокая.
Рекомендуем прочитать статью о симптомах инфаркта миокарда у мужчин. Из нее вы узнаете о причинах развития патологии, классификации заболевания, методах лечения и профилактики.
А здесь подробнее о внезапной коронарной смерти.
Кардиогенный шок – это крайняя степень недостаточности сократительной функции сердца. Он осложняет течение обширного инфаркта, может быть вследствие болевого синдрома, аритмии. Проявления связаны со слабым поступлением крови из левого желудочка в артериальную сеть. Основной признак – систолический показатель давления ниже 90 мм рт. ст.
При истинном кардиогенном шоке на введение препаратов для сужения сосудов обычно отмечается слабая реакция, поэтому для спасения жизни пациента может потребоваться экстренная операция.
Источник
