Болевой синдром 1 типа что это

[читать] (или скачать)
статью в формате PDF
Комплексный региональный болевой синдром [КРБС] (альгонейродистрофия, синдром Зудека) – симптомокомплекс, который характеризуется гиперфункцией регионарной симпатической нервной системы, и который (вне зависимости от интенсивности и локализации этиологического фактора) характеризуется болью в дистальном или дистальном и проксимальном отделах конечности, нарушением ее функции (вплоть до полной обездвиженности) и вегетативно-трофическими нарушениями (вазомоторная нестабильность, изменения со стороны кожи и подкожно-жирового слоя, деминерализация кости [остеопороз]).
По данным одного из первых европейских эпидемиологических исследований, распространенность КРБС составляет 26 случаев на 100 тыс. населения. Соотношения по полу, возрасту, параметрам течения КРБС довольно противоречивы. Большинство публикаций свидетельствует о преобладании среди больных КРБС женщин (3 : 1). Возрастной диапазон колеблется от 4 до 80 лет. КРБС на нижних конечностях встречается в 58%, на верхних – в 42% случаев. Вовлечение нескольких зон наблюдается в 69%. описаны случаи локализации синдрома на лице. Есть редкие указания на семейный характер заболевания. Выделяют следующие типы КРБС:
КРБС I типа (соответствует ранее употреблявшийся термин – «рефлекторная симпатическая дистрофия» [РСД]) — развивается после любых повреждениях конечности (преимущественно кости или мягких тканей), не затрагивающих при этом периферические нервы: травма мягких тканей конечности, переломы (существенную роль в возникновении дистрофического процесса играют дополнительные этиологические компоненты, к которым относят дефекты лечения переломов костей конечностей на этапах проведения репозиции и иммобилизации: недостаточная анестезия, неправильная репозиция, тугая гипсовая повязка, продолжительная иммобилизация), вывихи, растяжения, фасциит, вагинит, бурсит, лигаментит, тромбозы вен и артерий, васкулит, герпес;
КРБС II типа (соответствует ранее употреблявшийся термин — «каузалгия») — развивается при верифицированном (по данным электронейромиографии) поражении периферического нерва: травма нерва, синдром сдавления, туннельные синдромы, радикулопатии, плексопатии, переломы костей с повреждением нерва;
КРБС III типа развивается при поражении центральной нервной системы: церебральные инсульты, опухоли головного мозга, ЧМТ, травма спинного мозга, сирингомиелия, БАС, рассеянный склероз, менингоэнцефалит (также к КРБС III типа относят все те случаи, которые не соответствуют клиническим диагностическим критериям КРБС I и II типов).
Скорее всего, КРБС не имеет единой причины, а является результатом воздействия нескольких факторов, которые индуцируют сходные симптомы. К факторам риска КРБС относятся нарушение состояния сердечно-сосудистой и костно-мышечной систем, желудочно-кишечного тракта (коронаросклероз, гипертоническая болезнь, заболевания желчного пузыря, шейный остеохондроз и возрастные дегенеративные процессы в мышечно-сухожильных и периартикулярных тканях). Возникающие патологические висцеральные рефлексы повреждают вегетативные центры в головном и спинном мозге. Значительную роль в возникновении КРБС играют психосоматические нарушения, стресс: исследования по казали, что 80% пациентов с КРБС перенесли стрессовые ситуации, пред шествовавшие развитию синдрома. Также имеет значение гормональный дисбаланс. Заболеванию подвержены преимущественно женщины старше 50 лет, вероятно, из-за неудовлетворительного функционирования у них механизмов регуляции минерального обмена. Лица, у которых развивается КРБС, имеют некоторые конституционально-генетические особенности: низкое содержание костной массы (масса тела менее 60 кг), низкорослость, хрупкое астеническое телосложение. КРБС чаще развивается у лиц пожилого возраста, что, вероятно, связано с развитием инволютивного остеопороза и гормональной перестройкой.
Как правило, стартовым фактором, запускающим в действие механизм развития КРБС, является травма (наиболее распространенным инициирующим КРБС событием является перелом дистальных отделов предплечья, в частности перелом Colles). К патогенетическим составляющим КРБС относятся автономная (вегетативная) дисфункция, нейрогенное воспаление, нейропластические изменения в центральной нервной системе. При КРБС происходит нарушение функции вегетативных центров, желез внутренней секреции и активности местных тканевых гормонов. Это ведет к стойким расстройствам местного кровообращения, которые на ранней стадии заболевания представлены нейрогенной вазоконстрикцией, а также дилатацией прекапиллярных сфинктеров. На следующей стадии, характеризующейся функциональным истощением симпатической нервной системы, происходит нейрогенное падение тонуса микрососудов (в особенности венул). Развивающаяся сосудистая дистония ведет к нарушению проницаемости стенок капилляров. В пораженном сегменте развиваются микроциркуляторные нарушения, тканевая гипоксия и ацидоз. Изменяется ионное равновесие в экстра-целлюлярной жидкости, что в свою очередь приводит к функциональным нарушениям остеоцитарных агрегаций, усиленному распаду фосфорно-кальциевых соединений. Все это обусловливает развитие лакунарного рассасывания кости, что проявляется рентгенологически в виде пятнистого остеопороза, и раздражение чувствительных нервных окончаний с возникновением болевого синдрома.
Клинические проявления КРСБ всех трех типов идентичны и складываются из трех группы симптомов: [1] боль (является абсолютным признаком для диагностики КРБС и по своей природе является нейропатической); [2] вегетативные вазомоторные и судомоторные нарушения; [3] дистрофические изменения кожи, подкожной клетчатки, мышц, связок, костей. В зависимости от распространенности КРБС выделяют три основных клинических варианта его течения: [1] дистальный (синдром Зудека), [2] распространенный (синдром плечо — кисть Штейнброккера) и [3] проксимальный (шейно-плечевой).
Диагностические критерии КРБС (согласительная группа при Международной ассоциации изучения боли, 2004):
Таким образом, диагностика КРБС основана преимущественно на клинической картине и типичной стадийности (см. далее) течения заболевания. Каких-либо биомаркеров или «золотого стандарта» диагностики КРБС на сегодняшний день нет. Большое значение придается рентгенологическому исследованию, радиоизотопному сканированию и магнитно-резонансной томографии (МРТ). При этом изображение, полу ченное при МРТ, помогает определить стадию процесса.
Болевой синдром (абсолютный диагностический признак) при КРБС представлен 2 основными компонентами: [1] спонтанной (стимулонезависимой) болью (от средней до высокой степени интенсивности) — постоянной, жгучей, ноющей, пульсирующей; [2] вызванной (стимулозависимой) гипералгезией, механической и термической аллодинией (возникновение боли вследствие воздействия раздражителей, обычно ее не вызывающих? т.е. восприятие стимуляции любой модальности как болевой), гиперпатией (повышение чувствительности, характеризующееся возникновением неприятных ощущений [зуд, тяжесть и др.] в ответ на обычно безвредные раздражители).
Вегетативно-трофические расстройства — неотъемлемый компонент клинических проявлений КРБС. Описаны 2 основных их типа: [1] кожа багрового или красного цвета, отек, гипертермия, гипергидроз, ускорение роста ногтей, волос; [2] белая или синюшная окраска кожи, гипотермия, гипо- или ангидроз, гипотрофия мягких тканей, дисхромия кожных покровов, замедление роста ногтей и волос (при длительности заболевания до 6 месяцев чаще отмечается 1-й тип нарушений, нарушения 2-го типа чаще развиваются в поздние сроки).
Для КРБС характерны также: [1] двигательные нарушения: расстройства движений разной степени выраженности (слабость, дистальный тремор, дистония, миоклонус, тугоподвижность суставов — формирование контрактур, парез); [2] изменения в костях — «пятнистый» остеопороз. Клинические проявления РСД характеризуются определенной стадийностью:
I стадия — острая (2 — 6 недель) — характеризуется постоянным болевым синдромом разной интенсивности (преимущественно в дистальном отделе конечностей) и вазомоторными нарушениями; вазомоторные нарушения проявляются отеком, гиперемией и гипертермией кожи; обычно наблюдается массивный тестообразный (при затяжном течении — плотный) отек тыльной поверхности кисти (стопы) и нижней трети предплечья (голени), исчезает рисунок кожи на наружной и внутренней поверхностях конечностей;
II стадия – дистрофическая (6 недель — 6 месяцев) — постепенное снижение интенсивности боли и усиление ригидности суставного аппарата конечности; при поражении кисти развиваются контрактуры в пястно-фаланговых и межфаланговых суставах, возможно вовлечение в процесс ладонного апоневроза с развитием контрактуры Дюпюитрена; при синдроме «плечо — кисть» на первый план выступают нарушения ротации и отведения в плечевом суставе; изменения кожи представлены гипертрофией, снижением эластичности, бледностью, цианотичностью; постепенно нарастают сухость, атрофия, кожа приобретает глянцевый вид, часто сочетается с гиперкератозом и гипертрихозом; при распространенном варианте КРБС характерно развитие зон мио-остеофиброза;
III стадия — атрофическая (6 месяцев — годы) — формирование атрофии тканей с контрактурами в суставах смешанного генеза, в тяжелых случаях и при отсутствии соответствующего лечения это приводит к фиброзному анкилозу; болевой синдром и вазомоторные расстройства на этой стадии, как правило, отсутствуют.
Лечение. Подходы к терапии КРБС представлены фармакотерапией, двигательной терапией, интервенционными методами лечения, психотерапией. На I стадии болезни используется комбинированное лечение, включающее: щадящий режим для больной конечности, медикаментозное лечение, блокады и инфильтрационную терапию, физиотерапевтическое лечение, криотерапию, психофармакотерапию. На II стадии наиболее эффективно сочетание медикаментозной терапии с рефлексотерапией, кинезо- и гидрокинезо- терапией. На III стадии терапия должна быть направлена на лечение остаточной ригидности, уплотнения апоневрозов, грубой диффузной гипотрофии кожи, подкожной жировой клетчатки и мышц и на хотя бы частичное восстановление функции конечности. В комплекс лечебного воздействия включают инфильтрационную терапию с применением протеолитических ферментных препаратов, ультразвуковую терапию, грязевые аппликации, радоновые ванны. Обосновано применение оперативных вмешательств.
Группы лекарственных средств, используемых для лечения КРБС: нестероидные противо-воспалительные препараты (НПВП), глюкокортикостероиды, антидепрессанты и/или анксиолитики, антиконвульсанты, антагонисты ионотропных рецепторов глутамата (NMDA-рецепторов), блокаторы медленных кальциевых каналов, α-адреномиметики, наркотические анальгетики, кальцитонин, фосфонаты, капсаицин и/или диметилсульфоксид (местно).
Библиотека:
статья «Рефлекторная симпатическая дистрофия в практике врача-интерниста» Н.А. Шостак, Кафедра факультетской терапии им. акад. А.И. Нестерова ГОУ ВПО РГМУ Росздрава, Москва (журнал «Клиницист» № 4, 2006) [читать];
статья «Комплексный региональный болевой синдром — клиника, диагностика, лечение» Н.А. Шостак, Н.Г. Правдюк, А.А. Клименко, Кафедра факультетской терапии им. акад. А.И. Нестерова ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздрава России, Москва (журнал «Клиницист» № 1, 2013) [читать];
статья «Комплексные болевые синдромы в практике врача-интерниста: диагностика, лечение» Н.А. Шостак, ГОУ ВПО Российский государственный медицинский университет Росздрава, Москва (журнал «Современная ревматология» №1, 2009) [читать];
статья «Болевые синдромы в практике интерниста» Н.А. Шостак, доктор медицинских наук, профессор, Н.Г. Правдюк, кандидат медицинских наук РНИМУ им. Н.И. Пирогова (журнал «Врач» №5, 2012) [читать];
статья «Комплексный региональный болевой синдром в клинической практике» О.Г. Морозова, д.м.н., профессор, Харьковская медицинская академия последипломного образования (медицинская газета «Здоровье Украины», 2009) [читать];
статья «Комплексный регионарный болевой синдром» В.А. Корячкин, ФГБУ «Российский научно-исследовательский институт травматологии и ортопедии им. Р.Р. Вредена» Минздрава России (журнал «Травматология и ортопедия России» №3 (73), 2014) [читать];
статья «Синдром Зудека — рефлекторная симпатическая дистрофия, альгонейродистрофия (лекция)» И.А. Шамов, ГБОУ ВПО «Дагестанская государственная медицинская академия» Минздрава России, кафедра пропедевтики внутренних болезней, Махачкала (журнал «Вестник ДГМА» №3(4), 2012) [читать];
статья «Синдром Зудека с позиций медицинской экспертизы» источник: Е.В. Николаева, С.М. Смбатян (кафедра организации здравоохранения и общественного здоровья факультета усовершенствования врачей Московского областного научно-исследовательского клинического института им. М.Ф. Владимирского), С.Д. Абхази (амбулаторно-консультационное отделение медицинской экспертизы Городской поликлиники № 38 Департамента здравоохранения г. Москвы); журнал «Заместитель главного врача» №5, 2009 [читать];
статья «Современное состояние проблемы комплексного регионарного болевого синдрома при переломе лучевой кости в типичном месте» А.Х. Баховудинов (Муниципальное лечебно-профилактическое учреждение «Городская клиническая больница №1», г. Новокузнецк), В.А. Ланшаков, А.А. Панов, С.Ю. Кайдалов, А.Х. Ибрахимов (ГОУ ДПО «Новокузнецкий государственный институт усовершенствования врачей»); Сибирский медицинский журнал, №3, 2009, (выпуск 1) [читать];
статья «Комплексный региональный болевой синдром: возможности антирезорбтивных лекарственных средств» Е.Г. Зоткин, Северо-Западный государственный медицинский университет им. И.И. Мечникова (журнал «Эффективная фармакотерапия» №53, 2014) [читать];
статья «Значение сенсорных пептидергических волокон и нейрогенного воспаления в развитии посттравматического комплексного регионарного болевого синдрома» А.И. Крупаткин, ФГБУ «Центральный НИИ травматологии и ортопедии им. Н.Н. Приорова» Минздрава РФ, Москва (Журнал неврологии и психиатрии, №5, 2014) [читать];
статья «Комплексный регионарный болевой синдром — запредельная регионарная скелетно-мышечная» боль» Г.А. Иваничев, Н.Г. Старосельцева; Казанская государственная медицинская академия (журнал «Практическая медицина» №2, 2012) [читать];
статья «Комплексный регионарный болевой синдром в практике невролога как редкий вариант нейропатической боли» В.Б. Коржавина, Ал. Б. Данилов; ФГАОУ ВО Первый московский государственный медицинский университет им. И.М. Сеченова Минздрава России, Москва (журнал «Терапия» №7, 2017) [читать].
Источник
Комплексный регионарный болевой синдром является клиническим вариантом нейропатической боли. Он представляет собой патологическое состояние в виде хронического болевого синдрома, развивающееся после воздействия повреждающего фактора и не ограничивающееся зоной иннервации одного периферического нерва. Проявления заболевания не пропорциональны воздействующему фактору. В Юсуповской больнице созданы все условия для лечения пациентов с комплексным регионарным синдромом.
В клинике неврологии работают профессора и врачи высшей категории, являющиеся ведущими специалистами в области заболеваний нервной системы. Юсуповская больница оснащена современным оборудованием ведущих фирм мира, которое постоянно обновляется. Пациенты имеют возможность проходить наиболее сложное обследование в клиниках-партнёрах.
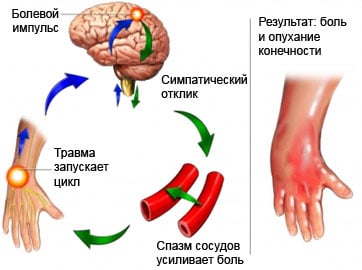
Причины комплексного регионарного болевого синдрома
Комплексный регионарный болевой синдром включает следующие компоненты:
- комплексный (длительность болевого синдрома, вегетативные, воспалительные, моторные, кожные и дистрофические изменения);
- регионарный (большинство случаев связаны с конкретной областью тела, при этом боль может выйти за пределы места начального поражения);
- болевой (боль может возникать как спонтанно, так и при воздействии безусловных раздражителей, обычно её не вызывающих, так и аномально повышенной чувствительности к раздражителям);
- синдром (совокупность симптомов, взаимосвязанных между собой).
Наиболее часто комплексный регионарный болевой синдром развивается после перелома дистальных отделов костей предплечья. К факторам риска относятся непосредственно сама травма, иммобилизация конечности, а также центральное поражение нервной системы (новообразования мозга, инсульт, черепно-мозговая травма, менингит, боковой амиотрофический склероз).
У пациентов под воздействием травмирующих факторов развиваются нарушения в периферической и центральной нервной системах, воспаление, окислительный стресс. Происходит рефлекторный спазм периферических сосудов, который способствует развитию вегетативных нарушений. У пациентов конечности становятся холодными и бледными. В дальнейшем периферические сосуды расширяются, кожа в пострадавшем месте становится тёплой. Длительные симпатические нарушения приводят к расстройству микроциркуляции: нарушаются питание тканей, функция эндотелия, в результате чего получают меньше кислорода и питательных веществ, в них развивается ацидоз (смещение рН в кислую сторону).
Клинические проявления и диагностика заболевания
У пациентов, страдающих комплексным регионарным болевым синдромом, боль развивается в пределах одной конечности. Появляется ощущение жжения, ломящие или ноющие боли в сочетании с нарушениями чувствительности и вегетативно-трофическими расстройствами (отёком, изменением окраски кожных покровов, локальным изменением кожной температуры, нарушением потоотделения). Изменяется скорость роста волос и ногтей, развивается локальный остеопороз и расстройства движений.
Чаще всего симптомы комплексного регионарного синдрома появляются сразу, спустя несколько дней или недель после повреждения, реже – через месяц после травмы. Первая стадия заболевания длится 2-3 месяца. Она характеризуется болевым синдромом различной интенсивности. Пациентов беспокоит боль ломящего, пульсирующего, жгучего характера. Она усиливается при движении и пальпации, перемене погоды или волнении, под действием чрезмерных тепловых раздражителей.
Если боль не купировать, она становится постоянной, ноющей. Пациенты вынуждены фиксировать конечность повязкой или поддерживать здоровой рукой. Боль может распространяться на всю руку и плечевой сустав, а в ряде случаев и на соответствующую половину тела. У пациентов возникает сомнение в выздоровлении, нарушается сон.
На тыльной стороне кисти или стопы и нижней трети предплечья или голени развивается массивный отёк. Он вначале тестообразной консистенции, но впоследствии становится плотным. Некоторых пациентов беспокоит только боль. У них может не быть изменения цвета кожи или отёка.
Вторая стадия заболевания развивается через 3-6 месяцев. Боль становится менее интенсивной, увеличивается оцепенение суставов кисти или стопы, развивается тугоподвижность в межфаланговых и пястно-фаланговых суставах. Для этой стадии характерны следующие изменения кожи:
- потеря эластичности,
- гипертрофия;
- смена первоначальной гиперемии посинением или бледностью;
- постепенное нарастание атрофии, сухости, глянцевитости.
Часто развивается гиперкератоз (уплотнение рогового слоя эпидермиса) и гипертрихоз (избыточный рост волос).
Через 6 месяцев наступает третья стадия заболевания. У пациентов атрофируются все тканевые структуры, развивается контрактура суставов, а в тяжёлых случаях — фиброзный анкилоз мелких суставов стопы или кисти. На всех стадиях комплексного регионарного болевого синдрома пациенты эмоционально неустойчивы, возбудимы, склонны к депрессии. У них могут возникать суицидальные мысли.
Диагноз «комплексный регионарный болевой синдром» ставится преимущественно на основании клинических проявлений заболевания. Важным диагностическим методом является электронейромиография. Она позволяет определить наличие или отсутствие повреждения периферического нерва. При помощи рентгенографии врачи могут выявить признаки «пятнистого» остеопороза. Врачи Юсуповской больницы применяют современные методы диагностики: компьютерная и магнитно-резонансная томография, трёхфазное радиоизотопное сканирование, термографию.
Лечение комплексного регионарного болевого синдрома
На первом этапе лечения комплексного регионарного болевого синдрома в основном относится к купированию острой боли. Оно заключается в качественном обезболивании. Пациентам назначают анальгетики, проводят вытяжение. На втором этапе восстановительное лечение предназначено для тех пациентов, которые пока не способны вернуться к работе. Оно облегчает переход от первичного лечения к привычному образу жизни. С пациентами также работают психологи Юсуповской больницы. На третьем этапе врачи применяют индивидуализированное интенсивное комплексное лечение.
Для лечения комплексного регионарного болевого синдрома врачи используют следующие препараты:
- кальцитонин;
- бисфосфонаты;
- кортикостероиды;
- иммуноглобулины;
- трициклические антидепрессанты;
- опиоиды.
В большинстве случаев хорошего эффекта достигают сочетанием рациональной комбинированной медикаментозной терапии с реабилитационными мероприятиями. Пациентам с комплексным регионарным болевым синдромом врачи Юсуповской больницы назначают антиконвульсанты. Наиболее эффективным препаратом является габапентин. Он обеспечивает умеренный или значительный эффект через 8 недель после начала лечения. Существенно уменьшает интенсивность боли карбамазепин.
Анальгетическое действие оказывают антидепрессанты. На ранних сроках заболевания неврологи проводят пульс-терапию высокими дозами кортикостероидов. Лечение наиболее эффективно при наличии выраженного воспалительного процесса.
Бисфосфонаты снижают воспаление, уменьшают интенсивность боли, степень отёка. Они эффективны на всех стадиях заболевания. Врачи Юсуповской больницы индивидуально подбирают оптимальные дозы препаратов и определяют продолжительность лечения. Анальгезирующим эффектом обладает кальцитонин. Он также способствует предотвращению остеопороза. При умеренных болях в сочетании с отёком и вегетативными нарушениями проводят короткий курс лечения нестероидными противовоспалительными препаратами (ибупрофеном, вольтареном, мовалисом). В случае наличия интенсивных болей эти препараты малоэффективны.
Полезными для лечения комбинированного регионарного болевого синдрома могут быть миорелаксанты (баклофен). Значительно боль становится слабее после внутривенного введения субанестетических доз кетамина. У некоторых пациентов выраженность болевого синдрома уменьшается после блокады звёздчатого ганглия, поясничной симпатической блокады или регионарной внутривенной анестезии.
Для наружного применения часто используют пластыри с 5% лидокаином. На ранних стадиях при наличии воспалительного процесса эффективен диметилсульфоксид. При холодной с синюшным оттенком коже положительно действует N ацетилцистеин. Нейрохирурги в клиниках-партнёрах Юсуповской больницы выполняют следующие оперативные вмешательства: симпатэктомию, электростимуляцию спинного мозга, внутричерепную нейростимуляцию. Интенсивность боли уменьшается после транскраниальной стимуляции головного мозга.
Психотерапевты Юсуповской больницы обучают пациентов контролировать боль, развивают способность активно участвовать в лечебном процессе и реабилитации. Они используют методику когнитивно-поведенческой терапии, релаксации с биологической обратной связью. Реабилитологи проводят электротерапию, мануальную терапию. Иглорефлексотерапия также способствует уменьшению болевого синдрома.
На функцию повреждённой конечности положительно влияет ранняя двигательная терапия. В острой стадии заболевания упражнения можно выполнять только здоровой рукой или ногой. Во второй стадии проводят пассивную гимнастику суставов пальцев. Восстанавливает координацию движений и мелкую моторику плетение или вышивание.
Запишитесь на приём к врачу по телефону Юсуповской больницы, где применяют инновационные методики терапии комплексного регионарного болевого синдрома. Врачи индивидуально подходят к лечению каждого пациента.
Автор

Невролог, вегетолог, психотерапевт, врач высшей категории
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Абузарова Г.Р. Невропатический болевой синдром в онкологии: эпидемиология, классификация, особенности невропатической боли при злокачественных новообразованиях // Российский онкологический журнал. — 2010. — № 5. — С. 50-55.
- Алексеев В.В. Основные принципы лечения болевых синдромов // Русский медицинский журнал. — 2003. — Т. 11. — № 5. — С. 250-253.
- Болевые синдромы в неврологической практике / Под ред. А.М. Вейна. — 2001. — 368 с.
Наши специалисты

Невролог, руководитель клиники хронической боли

Невролог, кандидат медицинских наук

Невролог, кандидат медицинских наук

Заведующий отделением восстановительной медицины, врач по лечебной физкультуре, невролог, рефлексотерапевт

Невролог

Невролог

Невролог, ведущий специалист отделения неврологии

Невролог
Цены на лечение комплексного регионарного болевого синдрома
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
