Болевой миофасциальный синдром шейного отдела позвоночника
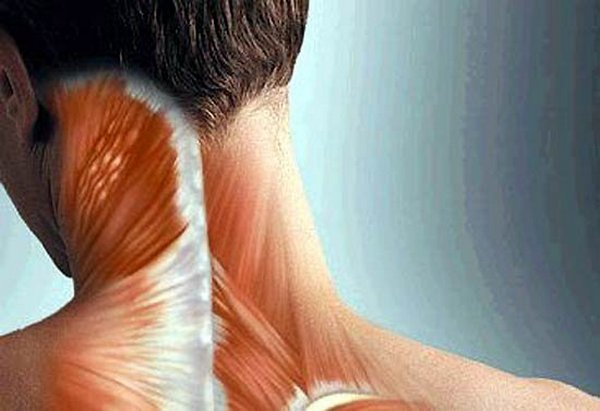
Неприятные ощущения в шее и в спине могут появиться по различным причинам. Причем нередко подобное бывает из-за так называемого миофасциального болевого синдрома. Этот синдром можно распознать по нездорово напряженной скелетной мышце либо мышечной группе. Еще его можно узнать по определенным тенденциям и проявлениям. В статье разберемся, что собой представляет миофасциальный сидром шейного отдела и как его распознать.

Миофасциальный синдром шейного отдела
Объяснение термина «миофасциальный болевой синдром»
Так названо необычное патологическое состояние. Оно проявляется болезненным спазмом в мышцах, а также нарушением их работы. Перед этим в мышцах всегда возникают уплотнения — ТТ (триггерные точки). Эти самые ТТ, в большей части случаев, располагаются там, где случаются спазмы – в фасциях или же в плотных пучках мышц. Сегодня, наверное, каждый человек хотя бы однажды испытал боль в мышцах. Так что люди относятся к ней как к чему-то нормальному, причем не без оснований для такого мнения. Более половины населения земного шара придерживается мнения, что такие спазмы естественны для человеческого организма. Однако, увы, боли в скелетных мышцах почти всегда представляют собой признаки МФБС.

При миофасциальном болевом синдроме в мышцах возникают триггерные точки
Миофасциальные боли являются своего рода рефлексом организма на импульсы, передаваемые рецепторами как ответ на перемены в различных позвоночных тканях.
В большей части случаев проблема «сидит» в спине. Это определяется тем, что процент болей в спине при данной патологии выше, чем в других местах. Нередко причина болей лежит в мышечных патологиях. Данное заболевание подразумевает то, что мышцах либо в триггерных зонах (мышечных фасциях) появились уплотнения. Причем этот синдром появляется при остеохондрозе позвоночника, и именно из-за того, что мышцы напряжены. Мускулатура постоянно реагирует на боль тоническими рефлексами. Она напрягается даже из-за малейшей боли, и это явление имеет под собой физиологическую почву: больное место иммобилизуется, там наращивается мышечный корсет. Однако это наращивание мускулатуры уже доставляет боль.
Нарушения позвоночника – не единственная возможная причина поражения мышц. Какой угодно перебор с мышечным напряжением вполне может оказаться причиной нарушения функционирования ткани и последующего болевого синдрома.
Откуда берется данная патология?
Этим заболевают те, кто постоянно занимается спортом либо испытывает большие физические нагрузки. Время от времени в мускулатуре таких людей случаются микротравмы, из-за которых повреждаются отдельные мышечные пучки. Это обстоятельство является причиной воспаления. Оно стимулирует рубцевание тканей. Если рубец находится близко от нервов, не исключено появление сильных болей.
Наиболее «популярная» причина патологии — это остеохондроз. Это заболевание раздражает нерв Луцака, который влияет на позвоночные структуры. А подобное вызывает мышечный спазм. Если мышца долго поражена спазмом, в ней рано или поздно появляются активные ТТ.
Чаще всего такой недуг развивается на фоне остеохондроза
Миофасциальные боли могут возникнуть и «благодаря» аномалиям развития организма. Главным образом, если проявилась асимметрия тела. Например, ноги оказались разной длины. Эта разница представляет собой не такое уж редкое явление, но, если она не достигает сантиметра, значения это не имеет. При отсутствии равномерности нагрузки на стопы, голени, бедра, а также поясницу, непрерывное напряжение ножной мускулатуры создает спазм вкупе с ТТ.
Еще МФБС «создают» некоторые привычки. К примеру, если человек при стрессе часто сжимает зубы, у него данная патология порой проявляется в мышцах лица.
Есть и иные факторы риска:
- сутулость;
- давящая одежда и украшения;
- большие физические нагрузки, в частности, увлечение спортом;
- лишний вес;
- иммобилизованные конечности;
- позвоночные патологии;
- высокая эмоциональность.
Что такое ТТ?
Есть пара типов ТТ — активный и латентный.
Активная прощупывается как неприятное уплотнение. При этом не имеет значения, в каком она состоянии — в покое или напряжена. ТТ активного типа находятся там, где в мышцу входит нерв, однако болевые импульсы от него вполне могут передаваться довольно-таки далеко. И потому точно определить, где находится очаг приступа, получается далеко не в каждом случае.
При этом отличие отраженной боли от локализованной заключается в том, что первая бывает ноющей или притупленной, может пропадать на некоторое время. Причем приступ могут дополнять:
- покалывание;
- локальное онемение;
- «мурашки» по коже.
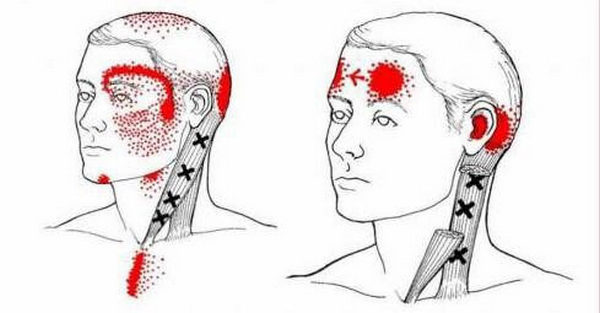
Существует два типа ТТ: латентная и активная
Латентная же ТТ встречается у куда большего количества пациентов, чем активная. Когда мышцы расслаблены, ТТ совершенно ничем себя не проявляет. Так что без напряжения мышцы данной патологии не обнаружить. При прощупывании латентной ТТ боль отражается куда-либо только изредка, зато в случае такого отражения она довольно ощутима. Увы, некоторые факторы, вроде переохлаждения, мышечного переутомления или недостаточно удобной позы, могут превратить латентную ТТ в активную.
Из всего этого следует следующее: во время лечения МФБС перед специалистом стоят две главные цели:
- унять боль либо сделать влияние активной ТТ намного слабее;
- избежать того, чтобы латентная ТТ преобразовалась в активную.
Что повышает вероятность получить миофасциальный синдром?
Опасны следующие факторы:
- сутулость;
- тесная одежда либо украшения;
- тяжелые физические нагрузки без возможности как следует отдохнуть;
- профессиональный спорт, особенно, если регулярно принимать допинги;
- ожирение;
- сильная эмоциональность;
- патологии позвоночника;
- недостаток подвижности.
Как распознать?
Главные симптомы у МФБС следующие:
- пораженная область болит;
- движения ограничены;
- в мышце образовалось тяжистое уплотнение;
- образовалась ТТ;
- появилась зона отраженной боли, причем для каждой из мышц.
Важно! Первыми симптомами МФБС шейного отдела тоже являются боли в шее либо затылке или вовсе по всей голове, лицу, даже предплечьям.
Далее боли дополняются вегетососудистыми проблемами:
- кружится голова;
- нарушаются зрение и слух;
- появляются звон в ушах;
- больной начинает падать в обморок.
Возможны также насморк «ни с того и с сего» и повышенное слюноотделение.
Миофасциальный болевой синдром имеет яркие симптомы
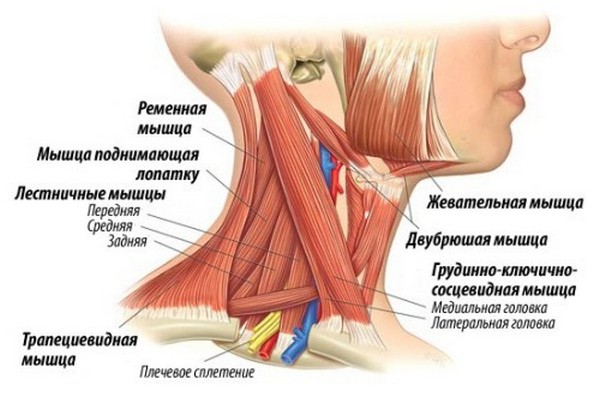
Хотя более, чем в пятидесяти процентов случаев ТТ, вызванные МФБС шеи, находятся в основном вдоль шейного отдела позвоночного столба и верхнего отдела плечевого пояса, изредка напряжение есть и в следующих местах:
- лестничные мышцы;
- ременная и косая головные мышцы (жгучие боли в затылочном районе и глазах, а также вегетативные нарушения);
- середина грудинно-ключично-сосцевидной мышцы (болит одна сторона лица, возникает обильное слезотечение и слюноотделение, ринит);
- лопатки;
- ключица;
- верх трапециевидной мышцы (в висках пульсирует боль);
- подключичные и грудные мышцы.
Около пятидесяти процентов больных МФБС жалуются на следующее;
- проблемы со сном;
- расстройство психики, отсутствие эмоциональной уравновешенности;
- ухудшение способности к работе;
- чуть меньше трети жалуется и на панические атаки.
У развития МФБС можно выделить несколько стадий.
Таблица №1. Стадии развития миофасциального болевого синдрома в шее.
| Стадия | Описание |
|---|---|
| Первая стадия | Острый период сказывается сильной и почти непрерывной болью, которая становится сильнее даже при самом слабом воздействии. |
| Вторая стадия | Вторая стадия знаменуется болями во время физической активности, а также активации ТТ. Однако в состоянии покоя они не беспокоят. |
| Третья стадия | Стадия, при которой неприятные ощущения беспокоят только при некоторых движениях, тогда как ТТ уже латентны. |
Как острая, так и хроническая боль плохо отражаются на эмоциональном состоянии человека, а также вызывают проблемы с жизнедеятельностью организма. При этом начинаются проблемы со сном, портится аппетит, понижается настроение, ухудшается работоспособность. Аффективные расстройства в хронической стадии иногда проявляют себя серьезными расстройствами нервной деятельности и болями, а также миофасциальными проблемами.
Такой недуг может коснуться практически всех групп мышц
Страдать от такого могут самые разные группы мышц. Так что врачи делят боли на группы, в зависимости от того, где они локализуются:
- поясничные;
- в плечах и шее;
- в животе;
- в тазовой области;
- в бедрах;
- в голове;
- в челюсти;
- в ногах;
- в руках.
Важно! Более часто у пациентов встречается МФБС шеи, а реже всего — тазового дна.
Как проводится диагностика
Когда у пациента болят мышцы, врач должен сначала проверить его на воспалительную этиологию и на вертеброгенное компрессионное, а также спинальное заболевания. Чтобы выявить ТТ, он должен уметь правильно прощупывать больное место. Он должен растягивать мышцы вдоль, максимально стимулируя боль. В расслабленных мышцах врач нащупает тяж, похожий на тугой шнур. Именно вдоль него находится самое болезненное место. Надавливая сюда, можно вызвать отраженную боль. Есть две методики прощупывания — глубокая и клещевая.
Делая глубокую пальпацию, специалист прощупывает кончиками пальцев поперек мышечного волокна. Делая клещевую, он захватывает мышечное брюшко большим пальцем и остальными, после чего словно «прокатывает» между пальцами мышцу, чтобы нащупать ТТ.
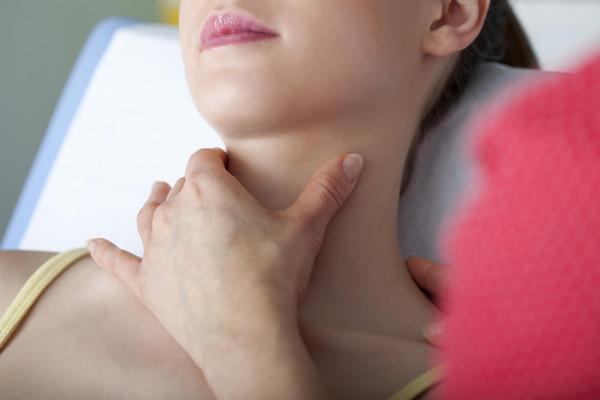
Для определения патологии врач проводит пальпацию шеи
Диагностируя проблему, он отслеживает следующее:
- взаимосвязаны ли у мышцы боль и напряжение/переохлаждение/позотоническое переутомление;
- где в ней находятся плотные патологические тяжи;
- нет ли мышечной гипотрофии;
- не атрофированы ли мышцы;
- насколько боль распространена вдали от очага патологии;
- нет ли в пораженных патологией мышцах еще больших уплотнений, при надавливании на которые, боль резко становится сильнее;
- как чувствуется отраженная боль, если ТТ сдавить/проколоть;
- можно ли боль купировать, воздействуя на напряженные мышцы.
При диагностике врач обращает внимание, главным образом, на следующее:
- возникающая после нагрузок/переохлаждения/неудобной позы боль;
- отраженная боль, которая появляется время от времени;
- есть ТТ, но нет мышечной гипертрофии/атрофии;
- лекарства купируют почти все симптомы.
При диагностировании данной патологии нередко используют следующие инструментальные методы:
- биопсия миокарда;
- суточное мониторирование по Холтеру;
- коронография;
- ЭКГ;
- эхокардиография;
- гисография.
Применяют несколько методов диагностики
Дифференциальный метод диагностирования:
- неспецифические нарушения кровоснабжения головного мозга;
- тромбы в сердце/легочной артерии;
- вазовагальный обморок;
- стеноз устья аорты;
- эпилепсия;
- гипогликемия;
- инсульт;
- истерия;
- легочная гипертензия;
- болезнь Меньера.
Какие осложнения могут возникнуть?
Если запустить МФБС, может возникнуть фибромиалгия. Это хроническая патология. Она характеризуется симметричными болями почти что по всему телу. Человек, заболевший фибромиалгией, страдает от следующих проблем со здоровьем:
- исчезает способность к нормальному сну;
- нарушается пищеварение;
- появляется усталость в хронической форме.
Как лечить?
Врач составляет терапевтическую программу, учитывая, откуда взялась патология, какие у организма индивидуальные особенности, какие у него противопоказания. Есть методики базовые, дополнительные, а также общеукрепляющие. При этом вторые следует использовать, чтобы сделать сильнее первые. Третьи же позволяют вернуть в норму функции организма. Лучше всего к лечению МФБС подходить комплексно. Вместе с тем, лечить данную патологию на крестцовом отделе придется неделями, а возможно и вовсе месяцами.
Проще и результативнее всего использование лекарственных препаратов. Так что при невозможности регулярно ходить к мануальному терапевту больному рекомендуется принимать медикаменты. Причем это можно делать даже дома.
К лечению такой патологии обязательно нужно подходить комплексно
Обилие «побочки» представляет собой очень слабый аргумент для отказа от мазей и таблеток. Если постоянно терпеть боль и дискомфорт, можно только еще сильнее навредить своему организму. Ведь неприятные ощущения негативно сказываются на нервной системе. Постепенно можно даже заболеть депрессией. Все это может удивить тех, кто не знает, каковы у данной психической патологии сомато-формные типы. При МФБС даже малейшая боль уже нарушает правильное функционирование нервной системы. Это фиксирует депрессию. Так появляются замкнутый круг: физическая перегрузка — боль — физическая перегрузка.
Симптомы могут как нарастать, так и проявляться приступами. Постепенно они захватывают новые места в человеческом теле. Потому боль следует купировать всеми методами. Проще и доступнее всего это делать при помощи массажа и лекарственных препаратов. Обычно назначаются миорелаксанты и лекарства от воспалений, а также обезболивающие. Но не следует перебарщивать с длительностью курса препаратов. Так что в случае запущенного МФБС шейного отдела медикаментозная терапия не даст достаточно высоких результатов. Однако недостаточно эффективна также народная медицина.
Считается, что куда лучшие результаты дает иглоукалывание. Но отыскать специалиста с достаточным опытом является задачей не из самых простых. Так что и цены на подобное неоправданно высоки. Однако здоровье не та штука, чтобы на ней экономить, ища альтернативные, но более дешевые методики. Физиопроцедуры и ЛФК представляют собой лишь дополнительные лечебные способы.
Самым лучшим методом является мануальная терапия. При этом руки врача представляют собой чувствительнейший из инструментов. Ни один медикамент никогда не может вернуть позвонки в нормальное положение. Зато подобное может сделать мануальная терапия. Она расслабляет мышцы и делает суставы снова подвижными. Обычно врачи используют миофасциальный релиз. Другими словами, освобождают сдавленные мышцы.

Миофасциальный релиз
Если врач подберет программу ЛФК правильно, состояние больного МФБС поясницы станет намного менее тяжелым. Но слишком раннее начало упражнений, наоборот, только повысит вероятность обострения во много раз.
Народная медицина
Народная медицина при данном заболевании имеет исключительно симптоматический характер. Она снимает только боль и спазмы, и только временно. Но никогда не вылечивает саму патологию. Для того, чтобы получить стойкие результаты, необходимо использование препаратов и методов физического лечения на ТТ.
Важно! Если же лекарства принимать невозможно, а также для того, чтобы дополнительно облегчить болевые симптомы, можно использовать народные рецепты, которые приносят некоторую пользу, благодаря утеплению.
Парафиновые укутывания. Парафин расплавить, чтобы стал жидким. Нанести в два слоя на больное место. Покрыть это самое место пленкой, после чего тепло укутать на тридцать минут.
«Солевой» компресс. Крупную соль подогреть, чтобы стала горячей, но не настолько, чтобы нельзя было терпеть. Наложить на место локализации боли. Укутать одеялом. Остынет — можно будет убрать. После этого йодом нарисовать сеточку на коже. Поверх нее наклеить перцовый пластырь. Затем больной должен лечь в кровать до утра.

Использование рецептов народной медицины ускорят процесс выздоровления
Сульфат натрия. Также его называют магнезией, английской солью. Этот препарат продается в аптеках. Его можно применять, чтобы снимать в мышцах спазмы и боль. Это можно сделать, приняв соленую ванну. Теплая вода сама по себе делает боль слабее. Однако сульфат натрия еще и убирает напряжение, что обусловлено тем, что в нем есть магний, а этот элемент словно специально создан природой для того, чтобы расслаблять напряженные мышцы. Для эффекта достаточно растворить в ванне стакан-другой магнезии, а затем полежать в такой воде четверть часа.
Однако тепло вовсе не единственный фактор, помогающий унять МФБС. Этому способствует также массаж с применением эфирных масел. Его допускается делать и дома. Снять спазмы мышц можно при помощи массажа со взятыми поровну маслами следующих растений:
- мята;
- лимонник;
- майоран.
Для снятия или ослабления боли можно использовать при массаже такие масла:
- бессмертник;
- ромашка;
- лаванда;
- базилик.
При этом масла рекомендуется смешивать между собой, добавляя к какому-либо базовому. Причем наилучший вариант базового масла — кокосовое.
Для терапии травами во время МФБС используют полевой хвощ. Это растение представляет собой ингредиент для мази. В процессе приготовления траву измельчают и смешивают со сливочным маслом из расчета: одна часть травы на две части масла.
Также делают настойку из цветов донника лекарственного.
Профилактические меры
Если боль стихла, это еще не значит, что болезнь прошла. Если триггерные точки перешли из активного состояние в латентное, впоследствии МФБС могут возобновиться в случае каких-либо провокаций. Так что следует делать профилактику данной патологии:
- каждую патологию опорно-двигательного аппарата необходимо лечить вовремя;
- следует обеспечить себе возможность дать организму полноценный здоровый сон. Причем в идеале спать лучше на ортопедическом матрасе;
- мышцы не должны ни слишком сильно напрягаться, ни переохлаждаться;
- не следует подолгу находиться в стрессовой ситуации;
- полезно делать зарядку — приседать, подтягиваться, наклоняться;

Для профилактики нужно контролировать питание и как можно больше двигаться
- нельзя сидеть на диетах, которые быстро сжигают жир — они портят мышцы;
- если какой-либо аксессуар или предмет одежды пережимает мышечную ткань, его не стоит носить круглые сутки. А лучше от такой вещи вообще отказаться;
- полезно использовать ортопедические предметы;
- хорошо еще и корректировать осанку;
- рационализировать движения во время работы;
- полезно правильно сидеть за столом либо за рулем машины;
- делать мышечный корсет более крепким.
Заключение
МФБС представляет собой долговременный нездоровый мышечный тонус, при котором образуются ТТ (триггерные точки). Лечат эту патологию, снимая боль, разрушая порочный круг «боль-спазм-боль», а также непременно предотвращая активацию существующих и возникновение новых латентных ТТ.
Видео — Что такое миофасциальный синдром и триггерные точки?
Другие болезни — клиники в
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Другие болезни — специалисты в Москве
Выбирайте среди лучших специалистов по отзывам и лучшей цене и записывайтесь на приём
Рекомендуем статьи по теме
Источник

Миофасциальный синдром (МФС) — неврологическая патология, характеризующаяся непроизвольным сокращением мышц и интенсивной болью, ухудшающей общее самочувствие пациента. Участок гипертонуса в мышцах представляет собой локальное и болезненное уплотнение. Это триггерные точки, располагающиеся на пути прохождения двигательного нерва, обеспечивающего сократительную активность мышц.
В ответ на воздействие негативных эндогенных и экзогенных факторов рефлекторно возникает боль в напряженных мышцах и фасциях. Она внезапная, резкая, мучительная. Справиться с ней очень сложно. Некоторые больные не придают особого значения умеренной боли и считают ее появление естественным, пока интенсивность болезненных ощущений не достигнет максимума.

Миофасциальный болевой синдром поражает различные группы мышц, расположенные на шее, плечах, грудной клетке, спине, конечностях, животе. Больные, стараясь облегчить свое состояние и уменьшить выраженность боли, занимают вынужденное положение и заметно ограничивают свою подвижность. Невоспалительные изменения в суставах и внутренних органах, возникающие при МФС, обусловлены гипертонусом соответствующих мышечных волокон. При прогрессировании патологии поражаются новые группы мышц, течение недуга усугубляется, прогноз на лечение ухудшается. У больных нарушается работоспособность, и снижается качество жизни. Им срочно требуется квалифицированная медицинская помощь.

В официальной медицине согласно МКБ 10 синдром является заболеванием, поражающим мягкие ткани, которые окружают суставы. Миофасциальный синдром может протекать в острой, подострой или хронической форме.
- Интенсивная локальная или иррадиирующая боль характеризует острую форму патологии.
- Болезненные ощущения, возникающие при движении — признак подострой формы.
- Если дискомфортные ощущения сохраняются в триггерных зонах, а боль возникает только под воздействием провоцирующих факторов, говорят о хронизации процесса.
Миофасциальные боли не купируются приемом анальгетиков. Больным не следует рассчитывать на самопроизвольное восстановление и затягивать с посещением специалиста. Без соответствующего лечения хронический мышечный спазм приведет к тяжелым патологическим изменениям, избавиться от которых поможет только хирург.
Этиология и патогенез
Этиология МФС обусловлена врожденными и приобретенными аномалиями. Основная причина патологии — статическое перенапряжение мышцы или ее длительное нахождение в нефизиологичном положении.

Патологии, провоцирующие возникновение синдрома:
- Разница в длине нижних конечностей и неравномерное распределение физической нагрузки на разные группы мышц.
- При искривлении позвоночника раздражаются близлежащие нервы, что заканчивается спазмом мышц спины. Причинами миофасциальные боли являются сколиоз, кифоз, лордоз и их сочетания.
- При воспалении внутренних органов и деструкции суставов компенсаторно создается мышечный корсет, защищающий пораженный орган и обеспечивающий неподвижность поврежденной или больной части тела. При артритах и артрозах триггерная точка расположена в мышцах, окружающих воспаленный сустав.
- При остеохондрозе шейного отдела возникает паравертебральная боль, иррадиирующая в затылок, ключично-лопаточное сочленение, руки. Поражение поясничного отдела проявляется острой болью по ходу седалищного нерва.
- Растяжения мышц и ушибы также сопровождаются образованием триггерных точек после физической нагрузки.
- Общая или локальная гипотермия приводит к развитию МФС. Причиной лицевой формы патологии является сильный ветер в лицо или сквозняк. У больных спазм мышц не позволяет открыть рот и вызывает боль во время еды, которая сопровождается характерными щелчками.
- При дефиците витамина В развитие синдрома связано с нарушением нервной проводимости.
- Неправильное лечение переломов.
- Интоксикация некоторыми медикаментами – антагонистами кальция, бета-адреноблокаторами, сердечными гликозидами, обезболивающими средствами.
- Некоторые соматические заболевания: ИБС, амилоидоз, гемохроматоз, нейромышечные патологии, ожирение, аутоиммунные заболевания.
Факторы, провоцирующие развитие МФС:
- Старение организма.
- Длительная монотонная работа.
- Не подходящая по размеру одежда, сдавливающая мышцы и фасции.
- Постоянные стрессовые и конфликтные ситуации провоцируют мышечное напряжение, которое не проходит даже после полного морального успокоения. Длительное и упорное психоэмоциональное расстройство заканчивается развитием МФС.
- Лица, занятые умственным трудом и ведущие сидячий образ жизни, могут испытывать чрезмерную нагрузку на неподготовленные мышцы, что также становится причиной МФС.
Процесс формирования триггерных точек сопровождается болью, гипертонусом пораженных мышц, ухудшением их сократимости, появлением вегетативных расстройств и зоны отражения.
Патогенетические звенья синдрома:
- сбой в функционировании центральной и периферической нервной системы,
- аномальная импульсация от мозга к мышцам,
- хаотичность электрических сигналов, идущих от мышц к мозгу,
- самопроизвольное сокращение мышц,
- возникновение рефлекторных мышечных спазмов,
- развитие миофасциальной боли.
Синдром развивается в ответ на стимуляцию нервов, причинами которой становятся: отечность воспаленных мягких тканей, физическое перенапряжение, механическое воздействие.
Симптоматика

Симптомы МФС весьма разнообразны. Клиническая картина патологии определяется местом локализации триггерной точки. Основным признаком недуга является болевой синдром, интенсивность которого может варьироваться от неприятных, дискомфортных ощущений до мучительной и нестерпимой боли. Она сначала локализуется в триггерной точке — плотном узле, затем проходит по мышечному волокну, распространяется на соседнюю мышцу и даже кость. Постепенно количество уплотнений в мышце увеличивается. Одна точка симметрична другой, расположенной на противоположной части тела. Боль первоначально возникает только при движении и физическом напряжении, а затем и в покое.

- Активная триггерная точка реагирует острой болью при надавливании на уплотнение. Для данного недуга характерен симптом «прыжка» — особая реакция организма, заставляющая человека подпрыгнуть от внезапной боли при ощупывании тяжа. Гипергидроз, гипертрихоз, сужение капилляров, бледность кожи сопровождают болевой синдром. Напряженная мышца ограничена в движении, скована и плохо растяжима. Она не в состоянии максимально растягиваться и полноценно сокращаться. При попытки разогнуть пораженную конечность больные ощущают резкую боль и судорожные сокращения мышц. По ходу моторного нервного волокна появляется боль, дискомфортные ощущения, парестезии, жжение, онемение.
- Латентная триггерная точка в покое не определяется. Она болезненна только при механическом воздействии. Боль локализованная, не отражающаяся на другие части тела. Возможна активация латентных точек при воздействии негативных факторов. У больных отсутствует симптом «прыжка».
При МФС боль возникает где угодно — в шее, голове, грудино-ключичном сочленении, спине, пояснице, груди, животе, ногах и руках, тазовом дне.
Основные виды патологии:
- МФС поясницы характеризуется болью в нижней части спины, иррадиирующей в пах и промежность.
- Шейный МФС проявляется головокружением, предобморочным состоянием, зрительными расстройствами, шумом в ушах, гиперсаливацией, насморком. Головная боль сопровождается спазмом затылочных мышц и орбитальной части головы.
- При расположении триггерной точки в грудных мышцах возникает острая боль, напоминающая таковую при инфаркте миокарда.
-
 Тазовый МФС проявляется дискомфортом в кишечнике, болью во влагалище и промежности, полиурией, затрудненной и мучительной дефекацией, неприятными ощущениями во время коитуса.
Тазовый МФС проявляется дискомфортом в кишечнике, болью во влагалище и промежности, полиурией, затрудненной и мучительной дефекацией, неприятными ощущениями во время коитуса. - Клиническими признаками лицевого МФС являются: боль в мышцах, возникающая во время еды и при разговоре; невозможность открыть рот или выдвинуть нижнюю челюсть вперед; хруст в суставах челюсти; напряжение мышц лица и шеи; сильное стискивание зубов. Тупая и ноющая боль иррадиирует в зубы, горло, уши. Жевательные мышцы быстро утомляются, их пальпация резко болезненная. К сопутствующим симптомам относятся: гиперчувствительность зубной эмали, нервные тики.
При отсутствии своевременной и адекватной терапии длительный мышечный спазм приводит к гипоксии тканей и постепенной потере их способности сокращаться. Необратимые ишемические процессы в мышцах становятся причиной стойкой нетрудоспособности пациентов. У больных нарушается сон, возникает депрессия, атрофируются пораженные мышцы в результате их непроизвольного щажения.
Диагностика
Правильно диагностировать патологию может только невропатолог. Диагностика МФС начинается со сбора анамнеза и жалоб больного. Они жалуются на повышенную кожную чувствительность и болезненность в зоне уплотнения, спазмирование мышц, ограничение их сократительной активности. После определения сопутствующих психосоматических заболеваний переходят к визуальному осмотру пациента. Врачи ощупывают спазмированные мышцы, обнаруживают участки уплотнения.
Чтобы выявить причины синдрома, необходимы дополнительные инструментальные методики: рентгенографическое и томографическое исследование. Во время электронейромиографии в напряженных мышцах обнаруживают уплотненные тяжи — триггерные точки. Спазмированный участок в мышце позволяет выявить ультразвуковая диагностика.
Лечебные мероприятия
МФС требует проведения целого комплекса лечебно-профилактических мероприятий с индивидуальным подходом к каждому пациенту. Лечение патологии — процесс сложный и трудоемкий. Занимают им разные врачи — специалисты в области неврологии, вертебрологии, ревматологии. Они преследуют основные цели: снятие боли и спазма мышц, а также устранение причины патологии. Общетерапевтические мероприятия включают медикаментозное воздействие, физиотерапию и оперативное вмешательство.
Этиотропное лечение заключается в устранении причин синдрома. При искривлении позвоночника необходима коррекция осанки, при дегенеративно-дистрофических процессах в позвоночнике — прием хондропротекторных и противовоспалительных препаратов, при разнице в длине нижних конечностей — ношение специальной ортопедической обуви или использование стелек. Это обязательные меры, сопровождающие основные лечебные мероприятия и позволяющие уменьшить выраженность патологического процесса. Пораженной группе мышц следует создать максимальный покой и исключить ее из физической активности. Больным при обострении патологии назначают постельный режим.
Медикаментозное лечение
Больным показаны различные группы препаратов:

введение медикаментов для действия на триггерную точку
НПВС – «Мелоксикам», «Ортофен», «Индометацин»,
- мышечные релаксанты – «Сирдалуд», «Мидокалм»,
- транквилизаторы – «Диазепам», «Реланиум»,
- успокоительные средства — «Валериана», «Пустырник», «Боярышник»,
- антидепрессанты – «Нейроплант», «Флуоксетин», «Велаксин»,
- поливитаминные комплексы – «Комбипилен», «Мильгамма»,
- новокаиновые блокады непосредственно в триггерные точки,
- местное лечение мазями и кремами, содержащими НПВС.

Немедикаментозное лечение
- Массаж снимает спазм с напряженных мышц и улучшает их кровоснабжение. Воздействуя на биоакти?
