Беременность синдром сдавления нижней полой вены

Во время беременности организм женщины испытывает значительную нагрузку. Увеличивается объем циркулирующей крови, появляются условия для венозного застоя.
Растущая матка сдавливает кровеносные сосуды и окружающие органы, вызывая нарушение кровоснабжения. Одним из результатов этих изменений является синдром нижней полой вены. Его скрытые проявления имеются более чем у половины женщин, а клинически он проявляется у каждой десятой беременной женщины. Тяжелые случаи этого заболевания встречаются у одной из ста беременных.
Синонимы этого состояния:
- гипотензивный синдром на спине;
- синдром аорто-кавальной компрессии;
- постуральный гипотензивный синдром;
- гипотензивный синдром беременных в положении на спине.
Почему возникает это состояние
 Синдром сдавления нижней полой вены обычно проявляется в положении беременной лежа на спине.
Синдром сдавления нижней полой вены обычно проявляется в положении беременной лежа на спине.
Нижняя полая вена – сосуд большого диаметра, по которому от ног и внутренних органов отводится венозная кровь. Она располагается вдоль позвоночника. Стенки ее мягкие, давление в венозной системе низкое, поэтому вена легко подвергается сдавлению увеличенной маткой.
Признаки такого сдавления начинают периодически возникать в третьем триместре беременности, если женщина занимает положение лежа на спине.
При сдавлении этой крупной вены затрудняется отток по ней крови к сердцу, то есть снижается венозный возврат. В результате уменьшается объем крови, проходящий через легкие по малому кругу кровообращения. Снижается насыщение крови кислородом, возникает гипоксемия.
Уменьшается сердечный выброс – количество крови, выбрасываемое сердцем в аорту. В результате малого количества крови и сниженного содержания в ней кислорода возникает нехватка этого газа во всех тканях – гипоксия. Страдают все органы женщины и плода.
Внезапно быстро падает артериальное давление, в некоторых случаях до цифр 50/0 мм рт. ст.
С другой стороны, сдавленная нижняя полая вена не может пропустить весь объем венозной крови от ног и нижней части туловища к правому предсердию. Поэтому развивается венозный застой в венах нижних конечностей.
В развитии синдрома нижней полой вены имеет значение повышение внутрибрюшного давления из-за растущей матки, подъем диафрагмы и сдавление всех магистральных сосудов брюшной полости и забрюшинного пространства. У многих беременных развивается сеть коллатералей – обходных путей венозного оттока, в результате чего рассматриваемый синдром у них не возникает.
Как проявляется состояние
Нижняя полая вена сдавливается увеличенной маткой в положении женщины лежа на спине. На больших сроках гестации или при многоводии это может происходить и в вертикальном положении тела.
Первые симптомы появляются в сроке около 25 недель. Женщине становится тяжело лежать на спине, при этом она может испытывать головокружение, ощущать нехватку воздуха, слабость. Снижается артериальное давление. В некоторых случаях возникает даже коллапс с обморочным состоянием.
В тяжелых случаях женщина через 2 – 3 минуты после поворота на спину быстро бледнеет, жалуется на головокружение и потемнение в глазах, тошноту и холодный пот. Более редкие признаки – звон в ушах, тяжесть за грудиной, чувство сильного шевеления плода.
Внезапно развивающаяся бледность и гипотония очень напоминают признаки внутреннего кровотечения, поэтому врач может ошибочно заподозрить у такой беременной отслойку плаценты, разрыв матки, инфаркт миокарда.
Появление сосудистого рисунка и варикозно измененных вен на ногах также связано с описываемым синдромом. Одним из частых проявлений этого состояния является геморрой.
Описываемое патологическое состояние приводит к гипоксии плода и нарушению его сердцебиения. Страдает развитие органов и систем будущего ребенка. Если оно проявляется во время родов, то может вызвать асфиксию плода. Доказана связь этого заболевания с преждевременной отслойкой нормально расположенной плаценты.
Что делать при этом состоянии
 Оптимальное положение беременной во время сна — лежа на левом боку.
Оптимальное положение беременной во время сна — лежа на левом боку.
Что нельзя делать в третьем триместре беременности:
- беременной женщине на сроке более 25 недель нельзя спать на спине;
- запрещено заниматься физическими упражнениями, выполняемыми лежа на спине, в том числе с напряжением мышц брюшного пресса.
Какие рекомендации может дать врач:
- рекомендуется отдыхать, лежа на левом боку или в положении полусидя;
- полезно использовать специальные подушки для беременных, которые подкладывают под спину или между ног в положении лежа на боку. Изменение положения тела помогает предотвратить сдавление сосудов брюшной полости маткой;
- для нормализации венозного оттока и улучшения гемодинамики рекомендуется рациональная физическая нагрузка, особенно ходьба. Во время ходьбы активно сокращаются мышцы голеней, что способствует продвижению венозной крови вверх;
- полезны упражнения в воде. Вода обладает компрессионным эффектом, выдавливая кровь из вен нижних конечностей;
- во время родов предпочтительнее положение лежа на левом боку или с высоко поднятым головным концом кровати.
Источник
Нижняя полая вена (сокращенно НПВ) — один из крупных сосудов кровеносной системы человека, который принимает около 70% всей крови и отвечает за кровообращение нижних частей тела. Несмотря на большой диаметр, который частично исключает вероятность прекращения кровообращения, эта вена может оказаться частично перекрытой. В медицине такое состояние называют синдромом сдавления нижней полой вены, и диагностируется оно преимущественно у женщин во время беременности. Нарушение проводимости НПВ сопровождается венозной недостаточностью в нижних конечностях, и может спровоцировать ряд осложнений.
Причины патологии
 По статистике синдромом нижней полой вены страдает не менее 70% беременных женщин на позднем сроке гестации. Основная причина такого явления — механическое давление увеличивающейся в размерах матки. Пролегающая в этом месте НПВ оказывается сдавленной только в определенных ситуациях: при положении беременной лежа на спине и при специфичном строении матки, которая «заваливается» назад.
По статистике синдромом нижней полой вены страдает не менее 70% беременных женщин на позднем сроке гестации. Основная причина такого явления — механическое давление увеличивающейся в размерах матки. Пролегающая в этом месте НПВ оказывается сдавленной только в определенных ситуациях: при положении беременной лежа на спине и при специфичном строении матки, которая «заваливается» назад.
Появление синдрома нижней полой вены угрожает не каждой беременной женщине. В медицине выделено несколько предрасполагающих к этой патологии факторов:
- многоводие;
- многоплодная беременность;
- крупный размер плода;
- ожирение будущей матери;
- врожденные дефекты плода (увеличенная головка и т. д.).
Все эти явления влекут более выраженное сдавливание всех внутренних органов, включая расположенные вблизи матки кровеносные сосуды.
Повлиять на риск возникновения синдрома сдавления нижней полой вены у беременных могут и системные заболевания, которые сопровождаются уменьшением упругости венозных стенок. К ним относятся:
- изменение соединительных тканей (дисплазия), из-за которой существует риск более активного смещения матки в брюшной полости;
- резус конфликт матери и ребенка, который нередко приводит к образованию тромбов в кровеносной системе матери;
- сахарный диабет, который повышает риск тромбоза и влияет на упругость венозных стенок;
- гипертония, на фоне которой повышается риск тромбоза НПВ;
- хронические заболевания сердечно-сосудистой системы, сопровождающиеся перепадами АД, нарушениями сердечного ритма;
- вегетососудистая дистония, протекающая на фоне снижения АД и усугубляющаяся при наличии СНПВ;
- повышенная вязкость крови, провоцирующая замедление кровотока в сосудах и повышающая риск тромбоза НПВ.
Также синдромом нижней полой вены могут страдать люди с хронической варикозной болезнью нижних конечностей, которая сопровождается тромбообразованием. Несмотря на то, что диаметр НПВ позволяет сгусткам крови почти беспрепятственно продвигаться по направлению кровотока, в сочетании с давлением, создаваемым маткой, это может привести к полному перекрытию просвета сосуда.
Иногда появление синдрома нижней полой вены не связано с беременностью. Спровоцировать его могут опухолевые процессы кишечника, матки и придатков, эхинококковые кисты на печени.
Симптомы
Клинические признаки сдавления нижней полой вены при беременности манифестируют во второй половине гестации. При многоплодной беременности и многоводии сдавливание сосуда может произойти раньше, примерно с 15-22 недели. Для синдрома нижней полой вены характерно внезапное усиление неприятной симптоматики, которая свидетельствует о снижении артериального давления:
- усиливающееся головокружение;
- ощущение закладывания ушей;
- мышечная слабость;
- чувство нехватки воздуха;
- усиление частоты сердечных сокращений.
Одним из распространенных признаков сдавливания НПВ служит явно ощутимая пульсация в животе, которая совпадает с частотой сердечных сокращений.
Усиление симптомов СНПВ происходит в момент, когда женщина лежит на спине. После изменения положения признаки патологии быстро проходят.
На поздних сроках беременности развитие синдрома нижней полой вены сопровождается признаками венозной недостаточности. Выражается это побледнением и отечностью ног, ощущением мурашек в нижних конечностях, тупой или ноющей болью в ногах и нижней части живота. В момент обострения синдрома нижней полой вены усиливаются движения плода. Это свидетельствует об острой нехватке кислорода в поступающей к плаценте крови.
При осложненном течении синдрома нижней полой вены и перекрытии ее просвета на 70% и больше симптомы недостаточного кровообращения приобретают системный характер. Помимо описанных ранее признаков женщину может беспокоить тошнота, чувство сдавливания грудной клетки, потемнение в глазах и побледнение кожи. Это состояние сопровождается холодным потом и неконтролируемым волнением (иногда страхом смерти).
Методы диагностики
 Для подтверждения синдрома нижней полой вены используют лабораторные и инструментальные исследования. В ходе диагностики важно не только выявить синдром и определить его степень, но и установить локализацию участка сосуда, который оказался сдавленным.
Для подтверждения синдрома нижней полой вены используют лабораторные и инструментальные исследования. В ходе диагностики важно не только выявить синдром и определить его степень, но и установить локализацию участка сосуда, который оказался сдавленным.
При подозрении на развитие синдрома нижней полой вены исследование начинают с инструментальных процедур:
- Рентгенографических исследований сосудов — флебографии и ангиографии. Из-за вероятности негативного влияния на плод такие методы применяются только при недоступности других эффективных способов диагностики синдрома нижней полой вены, и только в заключительном третьем триместре беременности. Благодаря использованию контрастных растворов на снимках хорошо видны непроходимые участки вен.
- Ультразвуковая диагностика сосудов — допплерография. Используется на любом сроке беременности и считается одной из самых информативных процедур. В ходе исследования врач может рассмотреть суженные участки сосуда и определить степень их непроходимости.
- Компьютерная флебография — более точный и информативный метод лучевой диагностики с применением контрастных веществ. Как и классические рентгенографические методы, не применяется при синдроме нижней полой вены в первом и втором триместре беременности.
При наличии признаков гипоксии плода у беременных пациенток проводится мониторинг сердечной активности малыша методом кардиотокографии и фонокардиографии.
Для определения причин развития синдрома нижней полой вены проводят лабораторную диагностику. Цель исследований — определить состав крови и выявить скрытые причины патологии. Для этого делают общие и биохимические анализы крови и мочи, коагулограмму.
Лечение
При неосложненном течении синдрома нижней полой вены у беременных женщин применяется тактика выжидания и профилактика прогресса патологии. Женщинам рекомендуется со второго триместра беременности избегать положения лежа на спине. Спать и отдыхать желательно на левом боку, уложив между ног подушку.
К лечению синдрома нижней полой вены приступают при наличии интенсивной симптоматики, которая проявляется в положении сидя или стоя. Основу терапии составляют препараты, способствующие разжижению крови и укреплению сосудов:
- Варфарин в форме таблеток;
- Фраксипарин в форме инъекций;
- Курантил в форме таблеток;
- витаминные комплексы Аевит или Аскорутин.
При наличии заболеваний, провоцирующих развитие синдрома нижней полой вены (варикоза, новообразований, сосудистых заболеваний) к процессу терапии подключаются врачи соответствующих специализаций. Если есть возможность справиться с первоисточником проблемы консервативными способами, пациенту подбирают препараты в соответствии с его состоянием.
Особое внимание уделяется питанию при синдроме нижней полой вены. В рацион больного вводят продукты, улучшающие состояние сосудов:
- каши на основе злаков, злаковый хлеб, крупы;
- капусту брокколи, кабачки, тыкву, морковь;
- киви, виноград, смородину и ежевику, цитрусовые;
- куриную печень, филе курицы и индейки, белую нежирную рыбу;
- оливковое масло.
Больным ССНПВ рекомендуется ограничить употребление соли, отказаться от вредных привычек, повышенных нагрузок и действий, которые требуют напряжения передней брюшной стенки.
Если появляются свидетельствующие об осложнениях симптомы и лечение консервативными методами не приводит к улучшению, рекомендуются радикальные способы устранения проблемы с проходимостью нижней полой вены. Показанием к их проведению становится учащение приступов синдрома, признаки острого тромбоза НПВ, угроза тромбоэмболии (флотирующий тромб) и нарушение кровоснабжение органов брюшной полости.
Выбор методов зависит от того, по какой причине развилась патология:
- при беременности проводят экстренное кесарево сечение с последующей профилактикой тромбоза и ТЭЛА;
- при тромбозе НПВ проводят тромбэктомию;
- при хроническом тромбозе НПВ проводят баллонную дилатацию и стентирование сосуда.
Противопоказаниями к оперативному вмешательству являются острые инфекционные процессы, недавно перенесенные инсульты, инфаркты и обильные кровотечения.
Для профилактики осложнений СНПВ пациентам с предрасположенностью к этому заболеванию рекомендуется следить за самочувствием и избегать нагрузок на переднюю брюшную стенку. Чтобы не столкнуться с синдромом, рекомендуется лечить патологии, которые могут спровоцировать синдром сдавливания НПВ, а при малейших подозрениях на развитие недуга консультироваться с врачом.
Источник

Синдром нижней полой вены при беременности — это комплекс гемодинамических нарушений, вызванных аорто-кавальной компрессией при увеличении матки. Проявляется головокружением, внезапной слабостью, тахикардией, затрудненным дыханием, значительным падением АД, усилением шевелений, обмороком, возникающими в положении беременной лежа на спине. Диагностируется с помощью эхокардиографии, допплерографии плацентарного кровотока, интегральной реографии. Не требует специального лечения. В большинстве случаев для коррекции состояния женщине достаточно изменить свое положение в постели. Для исключения острой интранатальной гипоксии плода рекомендованы вертикальные роды.
Общие сведения
Синдром сдавления нижней полой вены (СНПВ, синдром аорто-кавальной компрессии, постуральный гипотензивный синдром, гипотензивный синдром на спине) — одно из наиболее частых нарушений гемодинамики, выявляемых при беременности. По данных разных авторов, в III семестре субклинические проявления расстройства разной степени выраженности определяются у 70% беременных, при этом лишь около 10% пациенток жалуются на нарушения самочувствия. Актуальность своевременной диагностики СНПВ связана с повышенным риском прерывания гестации и возникновения других серьезных акушерских осложнений, сопровождающихся нарушением нормального развития ребенка и ростом перинатальной смертности.
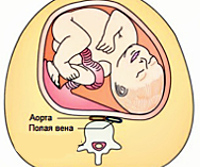
Синдром нижней полой вены при беременности
Причины
Аорто-кавальная компрессия при гестации обычно вызывается механическим сдавливанием венозных сосудов увеличенной маткой и общим повышением внутриабдоминального давления. Крайне редко кровоток в нижней полой вене нарушается из-за сочетания беременности с другими причинами — врожденным сужением, тромбофлебитом, объемными неоплазиями органов брюшной полости, забрюшинного пространства, заболеваниями печени. К концу беременности масса матки увеличивается в 10-20 раз, вес плода достигает 2,5 кг и более, объем околоплодной жидкости составляет 1-1,5 л. В результате эластичная сосудистая стенка при положении пациентки на спине испытывает давление 6-7 кг, что приводит к уменьшению просвета вены.
Хотя такая ситуация возникает практически у всех беременных, типичная клиническая картина СНПВ наблюдается лишь у 9-10% больных, еще у 17-20% женщин заболевание протекает субклинически. В ходе исследований специалисты в сфере акушерства и гинекологии установили, что вероятность развития расстройства при беременности повышают следующие предрасполагающие факторы:
- Недостаточность коллатерального кровообращения. В норме для компенсации нарушенного кровотока в системе НПВ формируется сеть паравертебральных и безымянных венозных сплетений, обеспечивающих сброс крови выше места компрессии или в верхнюю полую вену. При недостаточном развитии коллатералей или их ускоренной редукции под влиянием неустановленных причин возникает гипотензивный постуральный синдром.
- Недифференцированная дисплазия соединительной ткани. При генетически обусловленном нарушении синтеза коллагена и его пространственной организации средняя оболочка вен менее устойчива к внешней компрессии. Ситуация усугубляется гестационной гормональной перестройкой. Повышение концентрации прогестерона в 10 раз и более приводит к расслаблению гладкомышечных волокон наружной оболочки полой вены.
- Патологическая гестация. НПВ сильнее сдавливается при многоплодной беременности, многоводии, вынашивании крупного плода, возникшем на фоне резус-конфликта, врожденных аномалий ребенка, экстрагенитальных заболеваний (сахарного диабета, кардиопатологии) и др. Почти треть беременных с СНПВ страдают вегетососудистой дистонией, 15% — артериальной гипертензией, 17% — гестозами, 22% имеют избыточную массу тела.
Патогенез
При кавальной компрессии усложняется отток крови от нижних конечностей, брюшных и тазовых органов. Сокращается венозный возврат, соответственно, в легочные альвеолы поступает меньше крови, снижается ее оксигенация, формируется гипоксемия. Одновременно падает сердечный выброс и зависящее от него сосудистое давление. Из-за поступления в системный кровоток меньшего количества крови, недостаточно насыщенной кислородом, в различных органах беременной и ребенка развивается тканевая гипоксия. Часть плазмы депонируется в сосудистом русле нижних конечностей и рыхлых тканей гениталий, что способствует варикозному расширению вен.
Симптомы СНПВ при беременности
У двух третей пациенток расстройство протекает бессимптомно или с усилением двигательной активности плода при изменении положения тела женщины. Признаки постуральной гипотензии обычно впервые возникают на 25-27 неделях гестации. Патологическая симптоматика проявляется спустя 2-3 минуты после того, как беременная легла на спину, и достигает максимума на протяжении 10 минут. Крайне редко СНВП наблюдается в сидячем положении. Более половины пациенток с клинически выраженным нарушением предъявляют жалобы на головокружение, чувство нехватки воздуха, затруднение дыхания, внезапную слабость, учащение сердцебиения, более частые и сильные шевеления. 37% больных испытывают спонтанное желание перевернуться на бок, встать. Иногда возникает прекардиальная боль, шум или звон в ушах, искры перед глазами, выпадение полей зрения, беспокойство, страх. У 1-3% пациенток отмечается значительное падение АД (до 80 мм рт. ст. и ниже), приводящее к обмороку. Симптоматика быстро исчезает после изменения положения тела.
Осложнения
СНПВ нередко осложняется нарушением плацентарного кровотока с возникновением хронической или острой гипоксии плода, задержкой его развития. У женщин со сдавленной нижней полой веной достоверно чаще преждевременно отслаивается плацента. Венозный застой провоцирует начало геморроя, варикоза, тромбоза, тромбофлебита. При депонировании больших объемов крови в сосудах нижних конечностей возможен гиповолемический шок с множественным поражением органов — нарушением почечной клубочковой фильтрации, респираторным дистресс-синдромом, мозговой и сердечно-сосудистой недостаточностью.
Диагностика
Синдром нижней полой вены при беременности обычно диагностируют на основании снижения АД и характерной симптоматики, возникающей в положении женщины на спине. При подозрении на субклиническое течение расстройства назначают комплексное обследование, позволяющее выявить изменения гемодинамики и нарушения кровоснабжения плода. Для подтверждения диагноза рекомендованы:
- Эхокардиография. В ходе ЭхоКГ-исследования оценивается изменение показателей при повороте беременной с левого бока на спину. О наличии скрытого постурального гипотензивного синдрома свидетельствует падение на 15-20% ударного объема, минутного объема крови, сердечного индекса, учащение ЧСС, нарушение других показателей, отображающих нагнетательную функцию сердца.
- Допплерография. Результаты УЗДГ маточно-плацентарного кровотока также оценивают с учетом положения тела пациентки. При повороте женщины на спину в результате кавальной компрессии индекс резистивности (ИР) в пуповинной артерии в 1,15-1,29 раза превышает нормативные показатели. Одновременно на 10-19% снижается ИР в обеих маточных артериях.
- Интегральная реография. Неинвазивная регистрация изменения сопротивления тканей высокочастотному току позволяет быстро оценить кровенаполнение сосудистого русла. Реографическое определение ударного и минутного объемов крови, ЧСС, сердечного индекса подтверждает результаты эхокардиографического исследования или при необходимости заменяет его.
С учетом повышенного риска возникновения гипоксии плода рекомендован динамический мониторинг его состояния с помощью КТГ, фонокардиографии. По показаниям выполняется спектрофотометрический анализ газового состояния крови женщины и в исключительных случаях — ребенка. Обычно этот метод выявляет снижение парциального давления кислорода, повышение парциального давления углекислого газа и признаки метаболического ацидоза.
Дифференциальная диагностика проводится с другими расстройствами, при которых сдавливается нижняя полая вена, — стенозом, тромбозом, неоплазиями печени, поджелудочной железы, матки, яичников, почек, мочевого пузыря, забрюшинных лимфоузлов, ретроперитонеальным фиброзом, синдромом Бадда-Киари с ростом тромба в нижнюю полую вену. Исключают патологические состояния, способные спровоцировать коллапс: вегетососудистую дистонию, артериальную гипотензию вследствие пищевого или медикаментозного отравления, острой инфекции, аритмии, сердечной недостаточности. По показаниям пациентку консультирует кардиолог, флеболог, гастроэнтеролог, гепатолог, уролог, онколог.
Лечение СНПВ при беременности
Как правило, постуральная гипотензия, вызванная кавальной компрессией, проходит самостоятельно при повороте пациентки на бок или вставании. Беременным с клиническими признаками расстройства следует спать на левом боку с подкладыванием между ног или под верхнюю ногу подушки. Некоторые женщины лучше чувствуют себя при отдыхе в полусидячем положении. Для уменьшения венозного застоя и улучшения гемодинамических показателей показаны умеренные физические нагрузки — ходьба, упражнения в воде, йога для беременных. При возникновении внутриутробной гипоксии назначаются препараты, улучшающие кровоток в маточно-плацентарном комплексе.
Наличие СНПВ необходимо учитывать при планировании метода родоразрешения. При отсутствии акушерских и экстрагенитальных показаний к кесареву сечению пациенткам рекомендованы естественные роды в вертикальном положении стоя, сидя или на корточках. Это позволяет существенно уменьшить риск гипоксии плода. Если женщина настаивает на традиционном способе родовспоможения, ее укладывают на левый бок, а в период изгнания переводят на родильное кресло с высоко поднятым головным концом. При оперативном родоразрешении кавальная компрессия чаще провоцирует критические нарушения гемодинамики, о чем важно помнить при подготовке и в ходе вмешательства.
Прогноз и профилактика
Исход беременности и родов при своевременном выявлении СНПВ является благоприятным и становится серьезным только при несоблюдении пациенткой рекомендаций акушера-гинеколога по коррекции образа жизни. С профилактической целью всем беременным после 25 недели показаны отказ от сна и отдыха на спине, снижение избыточного веса, достаточная двигательная активность для поддержания нормальной гемодинамики. Женщинам с многоводием, многоплодием, ожирением, варикозом нижних конечностей, половых органов при появлении признаков внутриутробной гипоксии ребенка (учащении или замедлении шевелений, изменении их интенсивности) для профилактики возможных осложнений необходимо пройти обследование для исключения скрытых форм постуральной гипотензии на спине.
Источник
