Аутосомно доминантный непроизвольный гелио глазной синдром

Бывали ли у вас случаи, когда после выхода из темного кинотеатра или другого помещения вы выходили на дневной свет и начинали неожиданно чихать? Казалось бы, вы не простужены, но не можете удержаться от смачного чиха? Если ваш ответ «да», то вы относитесь к 20-35 процентам тех людей на Земле, которые являются «жертвами» весьма необычного физиологического феномена, известного как «световой чихательный рефлекс» или «солнечный чих».
 Почему некоторые люди «страдают» этим световым чихательным рефлексом и как это происходит? Интересно, но ученые стали понимать причину этого рефлекса только несколько лет назад. Великий греческий философ Аристотель еще 350 году до нашей эры задался этими вопросами в первой главе своей книги под названием «Проблемы». «Почему тепло Солнца провоцирует чихание?» Кстати, это первая публикация, которая описывала эту проблему — проблему светового чихательного рефлекса. Аристотель предполагал, что солнечный свет вызывает потливость и образование влаги в носу и во рту человека. И для того чтобы избавиться от этой излишней влаги, организм запускал процесс чихания. Следует отметить, что гипотеза действительно весьма интересная.
Почему некоторые люди «страдают» этим световым чихательным рефлексом и как это происходит? Интересно, но ученые стали понимать причину этого рефлекса только несколько лет назад. Великий греческий философ Аристотель еще 350 году до нашей эры задался этими вопросами в первой главе своей книги под названием «Проблемы». «Почему тепло Солнца провоцирует чихание?» Кстати, это первая публикация, которая описывала эту проблему — проблему светового чихательного рефлекса. Аристотель предполагал, что солнечный свет вызывает потливость и образование влаги в носу и во рту человека. И для того чтобы избавиться от этой излишней влаги, организм запускал процесс чихания. Следует отметить, что гипотеза действительно весьма интересная.
В 17-м веке знаменитый ученый и разработчик научного метода Фрэйнсис Бэйкон тоже задался вопросом солнечного чиха. Он смог доказать, что теория Аристотеля оказалась неверной, находясь под солнечным светом с закрытыми глазами. К чиханию это не привело. Затем ученый решил посмотреть на Солнце. Это вызвало слезоточивость глаз, влага попала в нос и вызвала чих.
Позже ученые все-таки смогли определить, что такая теория тоже оказалась неверной. Просто потому, что чих происходит настолько быстро, что человеку необязательно продолжительно находиться под лучами Солнца. Достаточно лишь выйти на свет. А для слезоточивости глаз требуется некоторое время.
После этого феномен оставался неизученным более 350 последующих лет, пока в 1964 году не было начато исследование, которое смогло пролить немного света на то, почему же на самом деле проявляется рефлекс чихания на солнечный свет. Все дело в генетическом признаке. Или, другими словами, генетическом нарушении. Это исследование также показало, что признак этот аутосомно-доминантный, то есть причиной данного рефлекса был только один ген. Если один из родителей имеет подобный рефлекс, то существует пятидесятипроцентная вероятность того, что дети этих родителей тоже получат этот рефлекс.
В 1978 году доктор Роберта Пагон и ее коллеги смогли продвинуться в этих исследованиях еще дальше. Выступая на конференции, посвященной вопросам врожденных пороков развития, тема плавно перетекла в более легкое обсуждение, на котором затронули и вопрос светового чихательного рефлекса. После небольшой вводной, четыре из десяти участвовавших в дискуссии докторов признались, что они и члены их семей были предрасположены к проявлению этого рефлекса. Более того, частота чихания среди этих людей тоже отличалась. При этом отличалась не просто в случае каждого отдельно взятого члена отдельной семьи, но и на уровне каждой отдельной семьи.
«Один из выступавших заявил, что в среднем каждый из членов его семьи чихает при таком рефлексе пять раз. Другой заявил о том, что в его семье чихают три раза. А еще один сказал, что у них в семье чихают только один раз при таких случаях», — поделилась доктор Пагон.
Благодаря такой, казалось бы, незначительной частичке информации, доктору Пагон удалось копнуть глубже в недра этой проблемы. Вместе со своими коллегами она составила исследование, в котором солнечный чих уже назывался более научным термином «аутосомно-доминантный гелио-глазной синдром взрыва», или просто «апчхи» (ACHOO — англ., прим. ред.).
Так что же происходит с нашим телом, что вызывает проявление этого синдрома? В исследовании в 2010 году профессор Николас Лангер из Цюрихского университета постарался это выяснить путем наблюдения за мозгом. В рамках исследования ученый решил определить, какая из частей мозга является наиболее активной при солнечном чихе. Для проведения эксперимента он собрал двадцать добровольцев. Десять из них имели обсуждаемое генетическое нарушение. Остальные десять — нет. Каждого из двадцати добровольцев ученый исследовал благодаря электроэнцефалографии, направляя при этом на них свет и следя за мозговой реакцией. Доктор Лангер пришел к весьма интересным результатам. Оказывается, световой чихательный рефлекс не является обычным рефлексом и при этом возникает не только на уровне стволовой части головного мозга или спинного мозга. Рефлекс захватывает и другие кортикальные области мозга.
На основе информации ЭЭГ-сканирования ученый пришел к двум теориям, которые могут объяснять световой чихательный рефлекс. Согласно первой теории, область мозга, отвечающая за визуальное восприятие у людей, предрасположенных к проявлению рефлекса, весьма вероятно более чувствительна, чем у тех, у кого такой предрасположенности нет. Чрезмерное раздражение светом запускает ответную реакцию других отделов мозга, включая соматосенсорной системы, которая и отвечает за чихание.
Вторая теория ученого выглядит несколько сложнее и в какой-то степени частично соглашается и дополняет предположения Аристотеля и Бэйкона. Здесь триггером чихания является возникающее в носу раздражение. Правда, в отличие от теории Аристотеля и Бэйкона, раздражителем является не лишняя влага. Виновником здесь является троичный нерв, который отвечает за определенную чувствительность лица и его определенные двигательные функции. Что же вызывает его раздражение? Троичный нерв находится рядом со зрительным, который посылает сигналы визуальной информации от сетчатки глаза к мозгу. Поэтому когда на сетчатку неожиданно попадает дневной свет, оптический нерв посылает сигнал в мозг, чтобы тот сузил зрачок. По предположениям ученого, этот сигнал может ошибочно восприниматься мозгом, как если бы он был послан троичным нервом и говорил о раздражении носа. В результате происходит реакция чихания.
В любом случае ученый считает, что ключевая роль во всем этом принадлежит генам. Поэтому при следующем проявлении аутосомно-доминантного гелио-глазного синдрома взрыва вы будете знать, кого винить. Частично, конечно, само Солнце, но в большей степени — своих родителей.
Источник
Правообладатель иллюстрации
Getty
Если яркий свет вызывает у вас чихание, вы не одиноки. Корреспондент
BBC Future выяснял природу этого странного явления.
В 1991 г. профессор патологической анатомии Манчестерского университета Эмир Бенбоу написал письмо в редакцию журнала British Journal of Ophtalmology. «Самые незначительные симптомы проще переносятся, если у них есть название — насколько бы иллюзорным в результате ни было наше понимание их значения», — писал он, имея в виду так называемый световой чихательный рефлекс. Бенбоу страдал от непонятного феномена: при выходе из темноты на яркий свет он начинал рефлекторно чихать. Некоторое утешение ему приносил тот факт, что «такое же явление наблюдается и у нормальных людей».
Возможно, первым формальным исследованием данного рефлекса стал эксперимент, проведенный в начале 1950-х гг. французским офтальмологом по фамилии Седан. Доктор обнаружил, что некоторые его пациенты чихали, когда он светил им в глаза офтальмоскопом, прибором для осмотра глазного дна. В процессе наблюдения за шестью такими пациентами выяснилось, что они также чихают на ярком солнце, под воздействием фотовспышки и в одном из случаев — под ультрафиолетовым освещением. Описывая феномен, Седан отметил, что чихание возникает сразу после того, как пациент подвергается воздействию яркого света, но быстро проходит.
(Другие статьи сайта BBC Future на русском языке)
Седан не смог обнаружить в медицинской литературе никаких упоминаний зависимости чихания от освещения, поэтому пришел к заключению, что это явление встречается очень редко. Однако к 1964 г., когда о световом чихательном рефлексе написал в журнале Neurology терапевт Генри Эверетт (который, по-видимому, первым предложил данный термин), о природе феномена уже было кое-что известно.
Например, исследователи установили, что рефлекс распространен шире, чем полагал Седан — по разным оценкам, симптом проявляется у 17-35% населения Земли. Наблюдался он у 23% студентов-медиков, обследованных Эвереттом, и у 24% доноров крови, участвовавших в другом подобном эксперименте.
Предрасположенность некоторых людей к чиханию под действием яркого света замечена уже давно — этот феномен упоминал еще греческий философ Аристотель. В труде «Проблемы» он (или, возможно, кто-то из его учеников) задается вопросом: почему тепло Солнца вызывает чихание, а тепло, идущее от костра, — нет? Аристотель заключает, что солнечное тепло переводит носовые жидкости в аэрозольное состояние, запуская процесс чихания. В свою очередь, тепло от костра превращает жидкости в пар, осушая слизистую носа и подавляя чихательный рефлекс.
Хотя Аристотель был неправ как относительно причины чихания на солнце (причина — в свете, а не в тепле), так и относительно механизма явления, для нас важнее то, что о данном рефлексе было известно уже по крайней мере в III в. до нашей эры.
Объяснение на генетическом уровне
Сейчас ученым известно многое о биологических процессах, лежащих в основе светового чихательного рефлекса. Например, в англоязычном мире для него есть очень подходящий акроним ACHOO (имитирующий звук чихания) – от термина «аутосомный доминантный непроизвольный гелио-глазной синдром взрыва» (Autosomal Dominant Compelling Helio-opthalmic Outburst). «Аутосомный» — потому что ген, вызывающий его, расположен на одной из неполовых хромосом, а «доминантный» — потому что для его проявления достаточно унаследовать синдром от одного из родителей.
Правообладатель иллюстрации
Thinkstock
Image caption
Как выяснили медики, чиханье возникает лишь в тот момент, когда человек после относительной темноты подвергается воздействию яркого освещения
В 2010 г. группа ученых-генетиков под руководством Николаса Эриксона из частной биотехнологической компании 23andMe идентифицировала два однонуклеотидных полиморфизма (ОНП), ассоциирующихся с чиханием на солнце, проанализировав генотипы примерно 10 000 клиентов компании. Эти ОНП фактически представляют собой вариации в одном-единственном нуклеотиде человеческого генома. Первый из них известен под индексом rs10427255, а второй (статистических данных по которому собрано пока несколько меньше) — rs11856995. Один из ОНП расположен рядом с геном, имеющим отношение к эпилептическим припадкам под действием освещения. Таким образом, есть определенная вероятность наличия между двумя этими синдромами биологической связи.
До сих пор было проведено не так много лабораторных исследований светового чихательного рефлекса, но вот врач по имени Гарольд Моррис из г. Кливленд (США) взял на себя труд подробно описать один случай из своей клинической практики. Наблюдавшаяся у него 55-летняя женщина страдала от эпилептических припадков — как спонтанных, так и вызванных светом. По ее словам, она часто чихала, но никогда не замечала, возникает ли чихание в том числе как реакция на изменение освещения. Чтобы это выяснить, Моррис стал светить ей в глаза разными способами.
В 1989 г. он написал в местном медицинском журнале, что пациентка начинала чихать при воздействии света, пульсирующего с частотой в 15 Гц. Первый чих в среднем следовал с задержкой в 9,9 секунды после первой вспышки. Как правило пациентка чихала два раза подряд, но по крайней мере в одном из случаев чихнула три раза.
«Интервалы между чиханиями составляли от двух до четырех секунд», — педантично докладывал Моррис. Одновременно он отметил, что частота излучения, скорее всего, никакого отношения к возникновению чихания не имеет, поскольку с точки зрения биологии нет оснований полагать, что 15 Гц чем-то отличаются от любой другой частоты.
Правообладатель иллюстрации
Getty
Image caption
Если вы страдаете световым чихательным рефлексом, будьте осторожны при выезде из темных тоннелей
Несмотря на определенный объем доступных на данный момент исследовательских данных, никто точно не знает, каким образом оптическое раздражение приводит к чиханию. Согласно одной версии, глаза и нос соединены пятым (из 11) черепным нервом — так называемым тройничным. Или же данный рефлекс может быть результатом генерализации стимулов парасимпатической нервной системы — стимуляция одного из ее отделов приводит к активизации других. Из этого следует, что яркий свет не просто вызывает сокращение зрачка, но и опосредованно может привести к секреции в слизистой носа, что вызывает чихание.
Казалось бы, спонтанное чихание как реакция на яркий свет — настолько несущественное явление, что не заслуживает такого пристального изучения. Однако, как отметил в своем письме в редакцию Бенбоу, в определенных ситуациях этот феномен может оказаться весьма опасным: «Как я обнаружил на собственном опыте, выезд из длинного тоннеля на солнечный свет неизменно вызывает чиханье, сопровождающееся кратковременной слепотой».
Легко представить себе, к каким печальным последствиям это может привести на автотрассе. Не меньшую опасность данное явление представляет, например, для канатоходцев. Возможно, именно поэтому летчики щеголяют в стильных очках — мгновенная потеря ориентации в полете может стоить жизни.
Прочитать
оригинал этой статьи на английском языке можно на сайте
BBC Future.
Источник
428
ÐÑ 18% до 35% лÑдей ÑÑÑÐ°Ð´Ð°ÐµÑ ÑвеÑовÑм ÑеÑлекÑом ÑиÑ
аниÑ, ÑолнеÑнÑм ÑеÑлекÑом ÑиÑ
Ð°Ð½Ð¸Ñ Ð¸Ð»Ð¸ â аÑÑоÑмоно-доминанÑнÑм непÑоизволÑнÑм гелио-глазнÑм ÑиндÑомом взÑÑва.
ÐпеÑвÑе ÑиндÑом бÑл опиÑан в ÐÑевней ÐÑеÑии, но ÐµÐ¼Ñ Ð½Ð¸ÐºÐ¾Ð³Ð´Ð° не оÑводилоÑÑ Ð¼Ð½Ð¾Ð³Ð¾ Ð²Ð½Ð¸Ð¼Ð°Ð½Ð¸Ñ Ð² наÑÑной лиÑеÑаÑÑÑе, поÑколÑÐºÑ Ð¾Ñобого знаÑÐµÐ½Ð¸Ñ Ð² медиÑинÑкой пÑакÑике он не имееÑ. Ðн оÑноÑиÑÑÑ Ðº генеÑиÑеÑким наÑÑÑениÑм, но пÑиÑина ÑÑиÑ
наÑÑÑений неÑÑна. Ðдно из пÑедположений заклÑÑаеÑÑÑ Ð² Ñом, ÑÑо пÑи взглÑде на ÑолнÑе, зÑиÑелÑнÑй неÑв поÑÑÐ»Ð°ÐµÑ Ð¸Ð¼Ð¿ÑлÑÑ Ð¼Ð¾Ð·Ð³Ñ Ð·Ð°ÐºÑÑÑÑ Ð³Ð»Ð°Ð·Ð° Ð¾Ñ ÑÑкого ÑвеÑа, однако ÑÑÐ¾Ñ Ð¸Ð¼Ð¿ÑлÑÑ Â«Ð¿ÐµÑеÑ
ваÑÑваеÑ» ÑÑоиÑнÑй неÑв и воÑпÑÐ¸Ð½Ð¸Ð¼Ð°ÐµÑ ÐºÐ°Ðº ÑаздÑажение в ноÑÑ, ÑÑо, в ÑÐ²Ð¾Ñ Ð¾ÑеÑедÑ, пÑÐ¸Ð²Ð¾Ð´Ð¸Ñ Ðº ÑиÑ
аниÑ.
Реклама

Реклама
Ðам бÑÐ´ÐµÑ Ð¸Ð½ÑеÑеÑно
ÐомменÑаÑии (0)
закÑÑÑÑ
ÐÐ»Ñ Ð´Ð¾ÑÑÑпа ко вÑем ÑÑнкÑиÑм авÑоÑизиÑÑйÑеÑÑ Ð¸Ð»Ð¸ заÑегиÑÑÑиÑÑйÑеÑÑ
ÐойÑи Ñ Ð¿Ð¾Ð¼Ð¾ÑÑÑ:
ÐойÑи Ñ Ð¿Ð¾Ð¼Ð¾ÑÑÑ:
ÐÑÑÑÑÐ°Ñ ÑегиÑÑÑаÑиÑ
ÐоÑÑÑановление паÑолÑ
УкажиÑе Ð½Ð¾Ð¼ÐµÑ ÑелеÑона или адÑÐµÑ Ñл. поÑÑÑ, коÑоÑÑй Ð²Ñ Ð¸ÑполÑзовали пÑи ÑегиÑÑÑаÑии.
ÐиÑÑмо оÑпÑавлено
Ðа ÑказаннÑй поÑÑовÑй адÑÐµÑ Ð¾ÑпÑавлена ÑÑÑлка. ÐеÑейдиÑе по ней Ð´Ð»Ñ Ð¿ÑодолжениÑ
пÑоÑеÑÑа воÑÑÑÐ°Ð½Ð¾Ð²Ð»ÐµÐ½Ð¸Ñ Ð¿Ð°ÑолÑ
СообÑение оÑпÑавлено
Ðам оÑпÑавлено ÑмÑ-ÑообÑение Ñ ÐºÐ¾Ð´Ð¾Ð¼ Ð´Ð»Ñ Ð¸Ð·Ð¼ÐµÐ½ÐµÐ½Ð¸Ñ Ð¿Ð°ÑолÑ. ÐведиÑе код в поле ниже.
ÐÑпÑавиÑÑ Ð¿Ð¾Ð²ÑоÑно ÑеÑез Ñек.
ÐÑпÑавиÑÑ Ð¿Ð¾Ð²ÑоÑно
ÐзмениÑÑ Ð¿Ð°ÑолÑ
ÐведиÑе новÑй паÑолÑ.
воÑÑÑановиÑÑ Ð¿Ð°ÑÐ¾Ð»Ñ …
![]()
ÐаÑÐ¸Ñ Ð¡ÐµÑаÑименко
ÐвÑоÑ
1633 дн. назад
Источник
Наследственные атрофии зрительного нерва при неврологических и системных болезняха) Аутосомно-доминантная атрофия зрительного нерва и сенсоневральная тугоухость. Описано несколько семей с аутосомно-доминантной атрофией зрительного нерва, сочетающейся с глухотой. Во многих из этих семей не наблюдается других системных или неврологических аномалий. В некоторых, но не во всех этих семьях было выявлено носительство мутаций гена ОРА1, которые в других семьях вызывают изолированную нейрооптикопатию. В одной итальянской семье был идентифицирован новый локус хромосомы 16 (16q21-q22), обозначенный ОРА8, предварительные исследования указывают на то, что в патогенезе также может играть роль митохондриальная дисфункция. В голландской семье, наследующей доминантную атрофию зрительного нерва и глухоту, мутации ОРА1 были исключены, но была выявлена ранее неизвестная миссенс-мутация гена WFS1 хромосомы 4 (4р16.1), в локусе, мутации которого обычно вызывают аутосомно-рецессивный DIDMOAD-синдром, он же синдром Wolfram, характеризующийся синдромальной нейрооптикопатией, сахарным диабетом, несахарным диабетом и тугоухостью. Аналогично в другой семье, наследующей доминантную атрофию зрительного нерва с тугоухостью и нарушением регуляции глюкозы, при анализе мутаций были исключены мутации генов ОРА1, ОРАЗ, ОРА4 и ОРА5, но была выявлена новая миссенс-мутация гена WFS1 (синдрома Wolfram). В других семьях доминантной атрофии зрительного нерва и глухоте сопутствовали атаксия, слабость конечностей или полинейропатия. Может встречаться тяжелое ухудшение слуха при рождении и задержка речевого развития, или же умеренная медленно прогрессирующая тугоухость. Была предложена аббревиатура CAPOS (cerebellar ataxia, areflexia, pes cavus, optic atrophy, sensorineural deafness — мозжечковая атаксия, арефлексия, полая стопа, сенсоневральная тугоухость), но данная нозология все еще генетически не определена. Возможно, во многих из этих семей наследуемые сложные синдромы являются формами «доминантной атрофии зрительного нерва плюс», вызванной мутациями OРА1, но ясно, что синдромальное сочетание доминантной атрофии зрительного нерва и тугоухости является генетически гетерогенной группой состояний. б) Аутосомно-доминантная атрофия зрительного нерва, глухота, офтальмоплегия и миопатия. Сочетание аутосомно-доминантной атрофии зрительного нерва, глухоты, птоза, офтальмоплегии, дистаксии и миопатии должно вызывать подозрение о наличии «доминантной атрофии зрительного нерва плюс» и является показанием для анализа на мутации гена ОРА1 хромосомы 3. Ухудшение зрения обычно начинается в первом десятилетии жизни и прогрессирует до значений от 20/30 до 20/400, главным образом вследствие нейрооптикопатии, но также могут выявляться аномалии на электроретинограмме. Сенсоневральная тугоухость манифестирует в первом или втором десятилетии жизни и прогрессирует. Офтальмоплегия и миопатия развиваются в среднем возрасте. Эта патология представляет собой митохондриальное заболевание, развивающееся вследствие ядерных генетических аномалий. в) Аутосомно-доминантная атрофия зрительного нерва с рано развивающейся катарактой. В двух семьях из Франции наблюдалось наследуемое по аутосомно-доминантному типу сочетание атрофии зрительного нерва и рано развивающейся катаракты. Мутации гена ОРА1 были исключены, но были выявлены патогенные мутации гена ОРАЗ хромосомы 19 (19q13.2-q13.3), локус этих мутаций обычно вызывает синдром Costeff, синдромальную нейрооптикопатию, наследуемую по аутосомно-рецессивному типу. При скрининговых исследованиях на мутации ОРА3 по поводу моносимптомных доминантных атрофий зрительного нерва в различных семьях не удалось выявить какие-либо патогенные варианты ОРАЗ; вероятно, мутации ОРАЗ, вызывающие доминантную атрофию зрительного нерва, встречаются крайне редко. г) Аутосомно-рецессивная атрофия зрительного нерва в сочетании с прогрессирующей нейродегенерацией и 3-метилглютакониковой ацидурией III типа (синдром Costeff). При этом аутосомно-рецессивном синдроме, чаще всего встречающемся в еврейских семьях Ирака, тяжелая атрофия зрительного нерва сопутствует экстрапирамидным расстройствам, когнитивным нарушениям, повышению в моче уровня 3-метилглютакониковой кислоты и повышению в плазме уровней 3-метилглютаровой кислоты. Вызывающий заболевание ген был локализован на хромосоме 19 (19q13.2—q13.3) и получил название ОРА3.
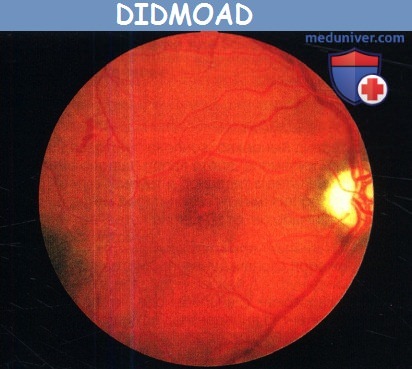
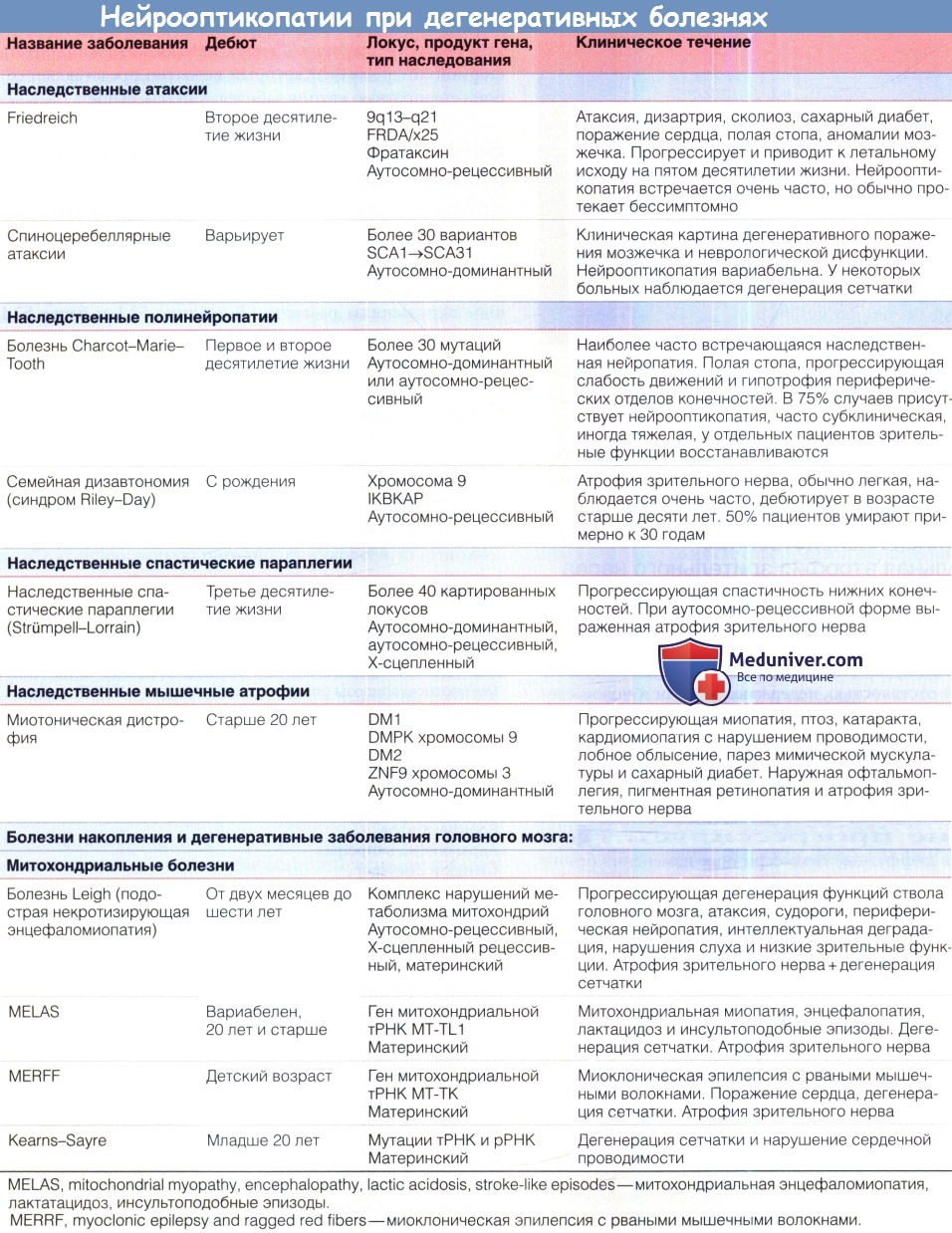
д) Аутосомно-рецессивная атрофия зрительного нерва в сочетании с ювенильным сахарным диабетом, несахарным диабетом и тугоухостью (синдром Wolfram). Этот синдром включает в себя ювенильный сахарный диабет и прогрессирующее ухудшение зрения на фоне атрофии зрительного нерва, почти всегда сопровождающихся несахарным диабетом, нейросенсорной тугоухостью или и тем, и другим (вследствие чего был предложен эпоним DIDMOAD — diabetes insipidus, diabetes mellitus, optic atrophy, deafness, т. e. несахарный диабет, сахарный диабет, атрофия зрительного нерва, глухота). Сахарный диабет развивается в течение первого или второго десятилетия жизни и обычно предшествует развитию атрофии зрительного нерва. Однако у нескольких пациентов атрофия зрительного нерва и ухудшение зрения являлись первыми проявлениями синдрома. На ранних стадиях заболевания острота зрения может оставаться нормальной, несмотря на легкую дисхроматопсию и атрофию зрительного нерва. На поздних стадиях развивается тяжелое ухудшение зрения. При периметрии выявляются генерализованное сужение и центральные скотомы поля зрения. Всегда развивается тяжелая атрофия зрительного нерва, может наблюдаться маленькая или средних размеров экскавация ДЗН. И ухудшение слуха, и несахарный диабет дебютируют в первом или во втором десятилетии жизни и могут протекать в очень тяжелой форме. У половины пациентов присутствует атония мочевыводящих путей, сопровождающаяся рецидивирующими инфекциями мочевых путей, нейрогенным недержанием и даже смертельными осложнениями. Другие системные и неврологические нарушения включают в себя атаксию, осевую ригидность, судороги, стартл-миоклонус, тремор, нарушение моторики желудочно-кишечного тракта, нарушение вестибулярных функций, центральное апноэ, нейрогенный коллапс верхних дыхательных путей, птоз, катаракту, пигментную ретинопатию, ирит, снижение слезопродукции, зрачки Adie, офтальмоплегию, недостаточность конвергенции, паралич вертикального взора, нистагм, умственную отсталость, психиатрические нарушения, маленький рост, первичную гонадную атрофию, другие эндокринные аномалии, аносмию, мегалобластную и сидеробластную анемию, аномалии при электроретинографии и повышение содержания белка в цереброспинальной жидкости. При лучевых исследованиях и на вскрытии у некоторых пациентов выявляются обширные атрофические изменения и мальформации развития коры, что указывает на диффузное нейродегенеративное расстройство с преимущественным поражением среднего мозга и моста. Если синдром сопровождается анемией, терапия тиамином может облегчить анемию и снизить потребность в инсулине. В нескольких семьях методом анализа сцепления удалось локализовать ген синдрома Wolfram на хромосоме 4 (4р16.1), который был обозначен как WFS1; были описаны точечные мутации и делеции этого гена. Продукт данного гена — вольфрамин — белок эндоплазматического ретикулума, участвующий в регуляции уровня внутриклеточного кальция. Идентифицирован второй вызывающий синдром Wolfram ген, локализованный на другом плече хромосомы 4 (4q22-24), он получил обозначение CISD2. У больных наблюдается повышенная кровоточивость и пептические язвы. Нокаут гена CISD2 у мышей вызывает развитие Wolfram-подобного синдрома, сопровождающегося преждевременным старением вследствие поражения митохондрий. В общем, многие из сопутствующих аномалий, описанных при синдроме Wolfram, обычно встречаются у пациентов с предположительно митохондриальной патологией, особенно у больных с синдромами хронической прогрессирующей наружной офтальмоплегии. На основании этих данных было высказано предположение, что фенотип Wolfram, возможно, представляет собой не специфическую аномалию, а является проявлением различных патогенных ядерных или митохондриальных генетических дефектов, в конечном итоге запускающих общий механизм митохондриальной дисфункции. К тому же большинство случаев синдрома Wolfram классифицировались как спорадические или наследуемые по рецессивному типу, последний вывод делался на основании экспрессии синдрома у сиблингов (что, как сейчас известно, также соответствует и материнскому типу наследования). е) Спастическая параплегия, атрофия зрительного нерва и нейропатия (синдром SPOAN — spastic paraplegia, optic atrophy, neuropathy). Аутосомно-рецессивное нейродегенеративное заболевание было описано клинически как сочетание непрогрессирующей врожденной атрофии зрительного нерва, дебютирующей в младенческом возрасте спастической параплегии, дебютирующего в детстве прогрессирующего поражения двигательных и чувствительных аксонов, дебютирующей в третьем десятилетии жизни дизартрией, выраженных слуховых стартл-реакций, прогрессирующих контрактур суставов и деформации позвоночника. Выявлено сцепление с хромосомой 11q13, но патогенный ген все еще не установлен. ж) Врожденная мозжечковая атаксия, умственная отсталость, атрофия зрительного нерва и аномалии кожи (congenital cerebellar ataxia, mental retardation, optic atrophy, skin abnormalities— CAMOS). Непрогрессирующая аутосомно-рецессивная врожденная атаксия в сочетании с атрофией зрительного нерва, тяжелой умственной отсталостью и аномалиями строения кожи; заболевание сцеплено с локусом хромосомы 15 (15q24-q26), но патогенный ген все еще не выявлен. з) Глухота, дистония и нейрооптикопатия (deafness, dystonia, optic neuropathy—DDON, синдром Mohr-Tranebjaerg). Это Х-сцепленное заболевание манифестирует в старшем детском возрасте сенсоневральной тугоухостью, дистонией и атаксией, после чего в возрасте около двадцати лет наблюдается атрофия зрительного нерва, а до пятидесяти лет развиваются снижение интеллекта и психиатрические нарушения. Прогноз для зрения неблагоприятный, большинство пациентов слепнут в возрасте около сорока лет. Причиной заболевания являются мутации гена TIMM8АХ-хромосомы (Xq22), продукт гена локализуется в межмембранном пространстве митохондрий. Было выявлено нарушение биохимических процессов в митохондриях. и) Осложненная наследственная инфантильная атрофия зрительного нерва (синдром Behr). Описание синдрома Behr включает в себя манифестирующую в детстве атрофию зрительного нерва, в сочетании с различными нарушениями пирамидного тракта, атаксией, умственной отсталостью, недержанием мочи и полой стопой. Синдром обычно наследуется по аутосомно-рецессивному типу, поражаются представители обоего пола. Ухудшение зрения, от умеренного до тяжелого, обычно развивается в возрасте младше десяти лет, часто сопровождается нистагмом. В большинстве случаев по прошествии периода детства патология не прогрессирует. При лучевых исследованиях выявляются диффузные симметричные изменения белого вещества. У некоторых пациентов с синдромом Behr клиническая картина может напоминать проявления наследственной атаксии. Вероятно, синдром Behr является гетерогенным заболеванием, развивающимся вследствие различных этиологических, в том числе генетических, факторов. к) Прогрессирующая энцефалопатия с отеком, гипсаритмия и атрофия зрительного нерва (синдром РЕНО — progressive encephalopathy with edema, hypsarrhythmia, optic atrophy). Описаны прогрессирующая энцефалопатия, манифестирующая в первые полгода жизни, вслед за которой развиваются тяжелая гипотония, судороги с гипсаритмией, тяжелая умственная отсталость, гиперрефлексия, транзиторный или персистирующий отек лица и тела, атрофия зрительного нерва. Последняя обычно выявляется на первом или втором году жизни, часто наблюдается нистагм. Дефект метаболизма еще не установлен; вероятно, заболевание наследуется по аутосо-мно-рецессивному типу. Данную патологию можно считать формой синдрома Behr, который, вероятно, представляет собой гетерогенную группу заболеваний. л) Нейрооптикопатия как проявление наследственных дегенеративных заболеваний или патологии развития. Нейрооптикопатия может сопутствовать различным наследственным дегенеративным заболеваниям или системным нарушениям развития. В таблице ниже перечислены основные проявления наиболее часто встречающихся из них.
— Также рекомендуем «Неврит зрительного нерва у ребенка» Оглавление темы «Патология зрительного нерва.»:
|
Источник