Атопический дерматит код по мкб 10 у взрослых
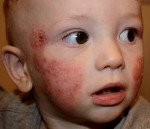
Экзема (дерматит) проявляется образованием пятен красной, сухой и зудящей кожи, часто покрытых пузырьками. Это состояние также называют дерматитом. Факторы риска зависят or формы болезни.
Основные характеристики экземы — красная, сухая и зудящая кожа, которая иногда покрывается мелкими пузырьками, наполненными жидкостью. Экзема имеет тенденцию к периодическим рецидивам в течение всей жизни больного. Существует несколько различных форм экземы. Некоторые провоцируются вполне определенными факторами, но другие, например, монетовидная экзема, развиваются по неизвестным причинам.
Атопический дерматит — самая распространенная форма экземы. Обычно она впервые проявляется еще в грудном возрасте и может обостряться в подростковом и среднем возрасте. Причина этого состояния не известна, но люди с наследственной склонностью к аллергическим реакциям, в том числе к астме, более предрасположены к этой форме экземы.
Контактный дерматит. Прямой контакт с раздражающими веществами или аллергическая реакция на них может привести к развитию другой формы экземы — контактному дерматиту.
Себорейный дерматит. Эта форма экземы поражает всех, от грудных детей до взрослых. Точная причина себорейного дерматита остается неизвестной, хотя это состояние часто связано с размножением на коже дрожжеподобных микроорганизмов.
Монетовидная экзема. Эта форма экземы более распространена у мужчин, чем у женщин. При монетовидной экземе на коже рук, ног и туловища появляются зудящие круглые бляшки сухой кожи, более того, пораженная кожа может мокнуть.
Астеатоз — кожное заболевание, чаще всего встречается у пожилых людей. Его вызывает сухость кожи, что является одним из признаков старения организма. Кроме этого, пребывание на сухом и холодном воздухе также может вызывать астеатоз. Характеризуется разбросанными чешуйчатыми бляшками, которые иногда покрываются трещинами.
Дисгидроз. Эта форма экземы наблюдается на участках толстой кожи на пальцах, ладонях и ступнях. Вначале появляются зудящие пузырьки, иногда они сливаются и формируют большие мокнущие области, которые утолщаются и трескаются. Причина не известна.
Для снятия зуда и воспаления кожи применяют кортикостероиды местного действия. Нужно избегать контактов с веществами, которые могут раздражать кожу. В случае контактного дерматита для определения причины аллергии применяют кожные пробы. Большинство форм экземы можно успешно контролировать.
Экзема у детей — зуд и покраснение кожи, иногда сопровождаемые появлением шелушащейся сыпи. Может наблюдаться в любом возрасте, но чаще всего развивается в возрасте младше 18 месяцев. Иногда предрасположенность к заболеванию передается по наследству. Воздействие раздражающих веществ усугубляет ситуацию. Пол значения не имеет.
Заболевание может длиться многие годы, хотя обычно проходит в раннем детском возрасте. У ребенка с экземой наблюдается покраснение, воспаление кожи, зуд, что может вызывать его беспокойство. Причины экземы у детей остаются неизученными. У некоторых детей вызывать экзему могут некоторые аллергены (вещества, провоцирующие аллергическую реакцию). К ним может относиться: коровье молоко, соя, пшеница и яйца.
Дети с экземой также подвержены другим состояниям, которыми сопровождается аллергия, таким как сенная лихорадка и астма. Близкие родственники ребенка также могут страдать аллергией некоторых типов, что позволяет предположить участие наследственных факторов в появлении экземы.
В число симптомов экземы у детей могут входить:
— красная шелушащаяся сыпь;
— сильный зуд;
— постепенное истончение кожи.
У младенцев появление сыпи обычно наблюдается на лице и шее, а когда ребенок начинает ползать, переходит на колени и локти. У детей старшего возраста сыпь обычно появляется на внутренней части локтевых и коленных суставов и на запястьях. Сильный зуд заставляет ребенка расчесывать пораженное место, нарушая при этом целостность кожных покровов и облегчая попадание в ранку болезнетворных бактерий. При развитии инфекции воспаление становится тяжелее, ранки начинают мокнуть.
Редким, но серьезным осложнением экземы является вариолиформный пустулез Капоши, который развивается, если ребенок, страдающий экземой инфицируется вирусом простого герпеса. Это осложнение сопровождается распространением сыпи по всему телу, образованием пузырей и повышением температуры тела.
При развитии у ребенка экземы следует обратиться к врачу. Детский врач объяснит правила ежедневного ухода за кожей ребенка, а также порекомендует те средства ухода за кожей ребенка, которые подходят ему наилучшим образом, например, не содержашие ароматических добавок масла для ванны или крема. Врач может назначить кортикостероиды местного действия, позволяющие снять воспаление, и антибиотики в пероральной форме или мази с содержанием антибиотиков, если пораженные участки кожи инфицированы. Ребенку также будут назначены пероральные антигистаминные препараты, которые способствуют снижению зуда и действуют как успокаиваюшие средства.
В очень редких случаях дети с тяжелой формой экземы подлежат госпитализации. Лечение обычно состоит в наложении мазей с кортикостероидами на воспаленный участок и в наложении на пораженную кожу бинтов, пропитанных смягчающей мазью.
Чтобы предупреждать развитие рецидивов и поддерживать здоровье ребенка в нормальном состоянии, следует соблюдать следующие правила:
— избегать использования косметических средств с ароматическими добавками;
— подмывать ребенка не мылом, а смягчающим молочком;
— при мытье ребенка использовать увлажняющие средства для ванны;
— сразу после мытья втирать в кожу ребенка охлажденный увлажняющий крем;
— использовать назначенные врачом местные кортикостероиды;
— если ребенок расчесывает ранки, следует убедиться, что его ногти коротко острижены.
При развитии у ребенка вариолиформного пустулеза Капоши его следует госпитализировать для лечения. Лечение включает внутривенные вливания противовирусных препаратов.
Если установлено, что причиной экземы является какой-либо тип еды, исключение этого блюда из рациона ребенка может помочь справиться с проблемой. Тем не менее разработкой специальной диеты ребенка необходимо заниматься родителям совместно с врачом. Предотвратить развитие аллергии у ребенка может грудное вскармливание.
Так как экзема является хроническим заболеванием, против которого не существует лечения с немедленными и окончательными результатами, возможно использование методов альтернативной медицины по рекомендации врача.
Ребенок может страдать экземой в течение всего детства. Хотя не существует никакого эффективного лечения болезни, проявления симптомов экземы обычно удается контролировать. К юношескому возрасту экзема обычно проходит, не оставляя шрамов на коже, но в очень редких случаях высыпания могут продолжаться. Примерно у половины страдавших экземой развиваются другие аллергические реакции.
Источник
Согласно статистике, количество людей с проявлениями аллергического дерматита неуклонно растёт. Это связано, по большей части, с активным развитием химической промышленности и внедрением новых лекарственных препаратов, косметических продуктов, бытовой химии в ежедневное пользование.
Что такое аллергический дерматит?
Аллергический дерматит – это заболевание кожи, проявляющееся после контакта кожных покровов человека с аллергеном различной природы. При этом реакция организма проявляется не только местно (в области контакта), а генерализованно (по всему телу).
Код по МКБ-10
Согласно МКБ-10 (Международная классификация болезней) класс аллергических контактных дерматитов обозначается кодом L23.
В данный класс входят:
- аллергический контактный дерматит, вызванный металлами (L0);
- аллергический контактный дерматит, вызванный клейкими веществами (L1);
- аллергический контактный дерматит, вызванный косметическими средствами (L2);
- аллергический контактный дерматит, вызванный лекарственными средствами (L3);
- аллергический контактный дерматит, вызванный красителями (L4);
- аллергический контактный дерматит, вызванный другими химическими веществами (L5);
- аллергический контактный дерматит, вызванный пищевыми продуктами (L6);
- аллергический контактный дерматит, вызванный растениями, кроме пищевых (L7);
- аллергический контактный дерматит, вызванный другими веществами (L8);
- аллергический контактный дерматит, причина не уточнена (L9).
Как выглядит аллергический дерматит?
Аллергический дерматит проявляется в виде полиморфной сыпи, в которой различимы различные морфологические элементы:
- розеолёзно-эритематозные высыпания;
- папулы;
- везикулы;
- участки кожи с выраженным отёком.
При этом определяется истинный полиморфизм сыпи – одновременное появление разнообразных компонентов сыпи.
Фото
На фотографии представлена типичная клиническая картина аллергического дерматита. У пациента на одном участке кожи заметны как обычные розово-красные пятна, так и пузырьки, заполненные прозрачной серозной жидкостью. На сайте вы также можете посмотреть фото аллергической сыпи у детей.
Симптомы аллергического дерматита у взрослых
При первом контакте с аллергеном происходит сенсибилизация организма, иммунная система начинает вырабатывать антитела против данного антигена.
При вторичном же контакте развивается полноценная аллергическая реакция, распространяющаяся на весь организм в целом. Количество аллергена никак не влияет на тяжесть и распространенность дерматита, так как даже минимальная концентрация антигена вызывает полноценную аллергическую реакцию.
Основными симптомами при данном виде дерматита являются:
- Полиморфная сыпь, представленная разнообразными морфологическими элементами. Эритематозные высыпания, как правило, сопровождаются сильным зудом, отёком.
- Помимо этого, на кожных покровах образуются везикулы и буллы, которые могут самопроизвольно или под воздействием внешних факторов вскрываться. На их месте образуются мокнущие эрозии (мокнутие). В дальнейшем заживление сопровождается уменьшением зуда, отёка и образованием чешуек или корок.
Наибольшее количество элементов сыпи можно обнаружить на открытых участках тела (лицо, шея, тыльная поверхность кистей, предплечье, плечи, голени).
При многочисленных повторных контактах с аллергеном существует высокий риск перехода аллергического контактного дерматита в экзему, которая является хроническим воспалительным процессом кожи и сохраняется даже при отсутствии самого аллергена.
Диагностика
Зачастую при тщательном опросе пациента удается определить, какой продукт или химический агент вызвал аллергическую реакцию, однако, для постановки окончательного диагноза следует провести аллергическую пробу.
Существует стандартная система «Аллертест», позволяющая выявить повышенную чувствительность к некоторым веществам. Она представляет собой 2 пластины, на поверхности которых нанесены 24 реагента. После предварительного смачивания водой, система наклеивается на кожу предплечья или плеча. Результат оценивают спустя 72 часа.
После снятия пластин осматривают пациента на наличие следующих проявлений:
- эритема (+);
- эритема. папула (++);
- эритема, папула, пузырёк (+++);
- эритема, папула, пузырёк, отёк (+++).
Для верификации полученных результатов осмотр пациента следует провести также через сутки после проведения проб. Реакция должна быть сохранена. Также подобный тест можно провести без использования вышеуказанной системы, а путем наложения предполагаемого аллергена на кожу и фиксация его с помощью лейкопластыря.
Недостатки данного метода заключаются в том, что происходит сенсибилизация организма к исследуемым веществам, а визуализируется только наличие реакции на тестируемые агенты, которые могут не являться причиной первичного возникновения аллергического дерматита.
Лечение аллергического дерматита
Самым важным в лечении данного заболевания является исключение контакта пациента с аллергеном. Данную функцию в полной мере выполняет правильно подобранная врачом – аллергологом диета. Если же контакт произошел и начала развиваться аллергическая реакция, в этом случае применяют общую и местную медикаментозную терапию.
Ранее мы обсуждали лечение периорального дерматита.
Диета
Необходимым этапом лечения при аллергическом дерматите является соблюдение диеты, позволяющий исключить контакт с аллергеном.
Различают 2 группы диет:
- Элиминационная. Данная группа диет назначается при пищевой аллергии, при этом из рациона исключается непосредственно продукт питания, вызывающий аллергическую реакцию, продукты, изготовленные на его основе, а также вещества, которые могут вызвать перекрёстную аллергию, например, у людей с аллергией на авокадо возникает перекрестная аллергия на изделия из латекса.
- Базовая. Базовая группа диет применяется при дерматите непищевой природы. Из рациона исключаются продукты, которые могут вызвать антигенную стимуляцию организма.
Медикаментозные препараты
Общее лечение заключается в применении следующих видов лекарственных средств:
- Блокаторы Н-1 – гистаминовых рецепторов (лоратадин, супрастин, зиртек, цетрин). Данная группа препаратов применяется при непосредственно развывшихся проявлениях аллергического дерматита. Представленные лекарственные средства (антигистаминные препараты) блокируют активацию рецепторов гистамином (медиатор воспаления), вследствие чего проявления аллергии купируются.
- Стабилизаторы клеточных мембран (кетотифен). Стабилизаторы мембран используются для предупреждения рецидива заболевания при повторном контакте с аллергеном.
- Глюкокортикоиды (преднизолон, дексаметазон). Глюкокортикоиды предназначены для лечения дерматитов, осложненных присоединением вторичной инфекции.
Мази
Местное лечение заключается в нанесении лекарственных веществ на поверхность пораженной кожи. На пораженные участки могут наноситься антигистаминные мази, например Бепантен и Фенистил.
При аллергическом дерматите используется 2 категории мазей:
- Негормональные. Данные мази используются наиболее часто. Они обладают противовоспалительным, ранозаживляющим действием, уменьшают зуд, снимают отёк. К этой группе относятся:
- эплан,
- пантенол,
- бепантен,
- экзодерил,
- гистан,
- элидел,
- протопик,
- лостерин,
- тимоген,
- нафтадерм,
- видестим,
- цинокаб и многие другие аналоги.
- Гормональные. Мази на основе гормональных препаратов применяют только в том случае, если иные методы лечения оказываются неэффективны, а также при угрозе перехода аллергического дерматита в экзему. Они обладают иммунодепрессивным действием, угнетают иммунную систему, вследствие чего их использование может сопровождаться побочными действиями (гипопигментация, атрофия кожного покрова). Таким образом, их необходимо использовать только под контролем врача – дерматолога или аллерголога. Представители:
- целестодерм,
- адвантан,
- флуцинар,
- фуцикорт,
- акридерм мазь и другие.
Народные средства
Большинство народных средств для лечения рассматриваемого вида дерматита направлены на устранение воспалительных явлений на коже, зуда, а также для стимуляции заживления ран.
Народные рецепты:
- Компрессы и повязки на отварах трав. Для этого используют отвары череды, календулы, лопуха, мелиссы.
- Ванны с отварами ромашки, крапивы, валерианы.
- Чай на настое василька, ромашки, барвинка.
- Аппликации чистотела.
- Использование дегтярного мыла, обладающего противовоспалительным, антисептическим действием. Также оно усиливает репаративные процессы в коже. Однако, противопоказанием к его применению служит наличие на коже мокнущих эрозий.
- Масла облепихи, чайного дерева могут применяться как аппликации, так и в виде мазей, при их смешивании с детским кремом.
Профилактика
Основной мерой, для профилактики аллергического дерматита является исключение контакта человека с аллергеном.
К этому можно отнести:
- диету (при аллергии на продукты пищи);
- отказ от определенных косметических, лекарственных средств;
- смена места работы (если аллергическая реакция возникает на производственный реагент);
- соблюдение санитарно-гигиенических правил.
Заключение
Аллергический дерматит – кожное заболевание, которое постоянно затрагивает всё большее количество людей. Оно является ответной реакцией организма на повторный контакт с определенным веществом – аллергеном и проявляется в виде генерализованной сыпи с наличием пятен, пузырьков и эрозий.
Только при своевременном обращении к специалисту и грамотном лечении возможно не только облегчить состояние пациента, но и сократить риск возникновения дальнейших рецидивов, а также предотвратить вероятные осложнения данного процесса.
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Атопический дерматит у детей.

Атопический дерматит у детей
Описание
Атопический дерматит у детей. Воспалительное заболевание кожи хронического рецидивирующего течения, возникающее в раннем детском возрасте вследствие повышенной чувствительности к пищевым и контактным аллергенам. Атопический дерматит у детей проявляется высыпаниями на коже, сопровождающимися зудом, мокнутием, образованием эрозий, корок, участков шелушения и лихенизации. Диагноз атопического дерматита у детей основан на данных анамнеза, кожных проб, исследования уровня общего и специфических IgE. При атопическом дерматите у детей показаны диета, местная и системная медикаментозная терапия, физиолечение, психологическая помощь, санаторно-курортное лечение.
Дополнительные факты
Атопический дерматит является самым ранним и наиболее частым проявлением реакции гиперчувствительности организма на действие аллергенов окружающей среды: на его долю приходится 80-85% случаев аллергии у детей раннего возраста. Как правило, атопический дерматит у ребенка проявляется уже в течение первого года жизни; может протекать с периодическими обострениями и временным стиханием кожных проявлений до пубертатного периода и даже сохраняться в зрелом возрасте.
Распространенность атопического дерматита в детской популяции неуклонно растет и составляет 10-15% в возрастной группе до 5 лет; 15-20% — среди детей школьного возраста. Атопический дерматит существенно снижает качество жизни детей, вызывая психологический дискомфорт и нарушая их социальную адаптацию. Атопический дерматит у детей является риск-фактором «атопического марша» — дальнейшего последовательного развития других аллергических заболеваний: аллергического ринита, поллиноза, аллергического конъюнктивита, бронхиальной астмы. При ослаблении организма атопический дерматит у детей может осложняться присоединением вторичной бактериальной и грибковой инфекций.
Проблема атопического дерматита у детей, в виду своей актуальности, нуждается в пристальном внимании со стороны педиатрии, детской дерматологии, аллергологии-иммунологии, детской гастроэнтерологии, диетологии.
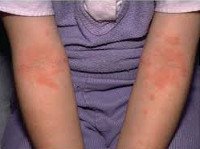
Атопический дерматит у детей
Причины
Возникновение атопического дерматита у детей обусловлено комплексным взаимодействием различных факторов окружающей среды и генетической предрасположенности к аллергическим реакциям. Атопическое поражение кожи обычно возникает у детей с наследственной склонностью к развитию аллергических реакций. Доказано, что риск развития атопического дерматита у детей составляет 75-80% при наличии гиперчувствительности у обоих родителей и 40-50% — при атопии у одного из родителей.
К более частому развитию атопического дерматита у детей приводит гипоксия плода, перенесенная во внутриутробном периоде или во время родов. В первые месяцы жизни ребенка симптомы атопического дерматита могут быть вызваны пищевой аллергией вследствие раннего перевода на искусственные смеси, неправильного введения прикорма, перекармливания, имеющихся нарушений процесса пищеварения и частых инфекционно-вирусных заболеваний. Атопический дерматит чаще возникает у детей с гастритом, энтероколитом, дисбактериозом, гельминтозами.
Нередко к развитию атопического дерматита у детей приводит чрезмерное потребление высокоаллергенных продуктов матерью в период беременности и лактации. Пищевая сенсибилизация, связанная с физиологической незрелостью пищеварительной системы и особенностями иммунного ответа новорожденного, оказывает значительное влияние на формирование и последующее развитие всех аллергических заболеваний у ребенка.
Причинно-значимыми аллергенами могут выступать пыльца, продукты жизнедеятельности домашних клещей, пылевой фактор, бытовая химия, лекарственные средства и тд.
Спровоцировать обострение атопического дерматита у детей могут психоэмоциональное перенапряжение, перевозбуждение, ухудшение экологической ситуации, пассивное курение, сезонные изменения погоды, снижение иммунной защиты.
Классификация
В развитии атопического дерматита у детей различают несколько стадий: начальную, стадию выраженных изменений, стадию ремиссии и стадию клинического выздоровления.
В зависимости от возраста манифестации и клинико-морфологических особенностей кожных проявлений выделяют три формы атопического дерматита у детей: младенческую (с периода новорожденности до 3 лет), детскую – (с 3 до 12 лет) и подростковую (с 12 до 18 лет), которые могут переходить в одна в другую или заканчиваться ремиссией с уменьшением симптомов.
По степени распространенности процесса атопический дерматит у детей может быть ограниченным (очаги локализуются в одной из областей тела, площадь поражения не 5% поверхности тела); распространенным/диссеминированным (поражение — от 5 до 15% поверхности тела в двух и более областях) и диффузным (с поражением практически всей кожной поверхности). Различают легкое, средней степени и тяжелое течение атопического дерматита у детей.
Клинико-этиологические варианты атопического дерматита по причинно-значимому аллергену включают кожную сенсибилизацию с преобладанием пищевой, клещевой, грибковой, пыльцевой и другой аллергии.
Симптомы
Клиническая картина атопического дерматита у детей достаточно многообразна, зависит от возраста ребенка, остроты и распространенности процесса, тяжести течения патологии.
Младенческая форма атопического дерматита характеризуется острым воспалительным процессом – отеком, гиперемией кожи, появлением на ней эритематозных пятен и узелковых высыпаний (серозных папул и микровезикул), сопровождающихся резко выраженной экссудацией, при вскрытии – мокнутием, образованием эрозий («серозных колодцев»), корочек, шелушением.
Типичная локализация очагов – симметрично в области лица (на поверхности щек, лба, подбородка); волосистой части головы; на разгибательных поверхностях конечностей; реже в локтевых сгибах, подколенных ямках и в области ягодиц. Для начальных проявлений атопического дерматита у детей характерны: гнейс — себорейные чешуйки с усиленным салоотделением в зоне родничка, у бровей и за ушами; молочный струп — эритема щек с желтовато-коричневыми корочками. Кожные изменения сопровождаются интенсивным зудом и жжением, расчесами (экскориацией), возможно гнойничковое поражение кожи (пиодермия).
Для детской формы атопического дерматита свойственны эритематосквамозное и лихеноидное кожное поражение. У детей наблюдается гиперемия и выраженная сухость кожи с большим количеством отрубевидных чешуек; усиление кожного рисунка, гиперкератоз, обильно шелушение, болезненные трещины, упорный зуд с усилением в ночное время. Кожные изменения располагаются преимущественно на сгибательных поверхностях конечностей (локтевых сгибах, подколенных ямках), ладонно-подошвенной поверхности, паховых и ягодичных складках, тыльной поверхности шеи. Характерно «атопическое лицо» с гиперпигментацией и шелушением век, линией Денье-Моргана (складкой кожи под нижним веком), вычесываем бровей.
Проявления атопического дерматита у детей подросткового возраста характеризуются резко выраженной лихенизацией, наличием сухих шелушащихся папул и бляшек, локализующихся преимущественно на коже лица (вокруг глаз и рта), шеи, верхней части туловища, локтевых сгибах, вокруг запястий, на тыльной стороне кистей и ступней, пальцах рук и ног. Для этой формы атопического дерматита у детей характерно обострение симптомов в холодное время года.
Базофилия. Эозинофилия.
Диагностика
Диагностика атопического дерматита у ребенка проводится детским дерматологом и детским аллергологом-иммунологом. Во время осмотра специалисты оценивают общее состояние ребенка; состояние кожных покровов (степень влажности, сухости, тургор, дермографизм); морфологию, характер и локализацию высыпаний; площадь поражения кожи, выраженность проявлений. Диагноз атопического дерматита подтверждается при наличии у детей 3-х и более обязательных и дополнительных диагностических критериев.
Вне обострения атопического дерматита у детей применяют постановку кожных проб с аллергенами методом скарификации или прик-теста для выявления IgE-опосредованных аллергических реакций.
Определение содержания общего и специфических IgE в сыворотке крови методами ИФА, РИСТ, РАСТ предпочтительно при обострении, тяжелом течении и постоянных рецидивах атопического дерматита у детей.
Атопический дерматит у детей необходимо дифференцировать с себорейным дерматитом, чесоткой, микробной экземой, ихтиозом, псориазом, розовым лишаем, иммунодефицитными заболеваниями.
Лечение
Лечение атопического дерматита у детей направленно на уменьшение выраженности аллергического воспаления кожи, исключение провоцирующих факторов, десенсибилизацию организма, предотвращение и снижение частоты обострений и инфекционных осложнений. Комплексное лечение включает диету, гипоаллергенный режим, системную и местную фармакотерапию, физиотерапию, реабилитацию и психологическую помощь.
Диета помогает облегчить течение атопического дерматита и улучшить общее состояние, особенно у детей грудного и раннего возраста. Рацион питания подбирается индивидуально, исходя из анамнеза и аллергологического статуса ребенка, каждый новый продукт вводится под строгим контролем педиатра. При элиминационной диете из рациона убирают все возможные пищевые аллергены; при гипоаллергенной диете исключают крепкие бульоны, жареные, острые, копченые блюда, шоколад, мед, цитрусовые, консервы и тд.
Медикаментозное лечение атопического дерматита у детей включает прием антигистаминных, противовоспалительных, мембраностабилизирующих, иммунотропных, седативных препаратов, витаминов и применение местных наружных средств.
Антигистаминные препараты 1-го поколения (клемастин, хлоропирамин, хифенадин, диметинден) применяют только короткими курсами при обострении атопического дерматита у детей, не отягощенного бронхиальной астмой или аллергическим ринитом. Антигистаминные препараты 2-го поколения (лоратадин, дезлоратадин, эбастин, цетиризин) показаны при лечении атопического дерматита у детей в сочетании с респираторными формами аллергии. Для купирования тяжелых обострений атопического дерматита у детей используют короткие курсы системных глюкокортикоидов, иммуносупрессивную терапию.
Местное лечение атопического дерматита у детей помогает устранить зуд и воспаление кожи, восстановить ее водно-липидный слой и барьерную функцию. При обострениях атопического дерматита у детей среднетяжелой и тяжелой степени применяют аппликации местных глюкокортикоидов, при инфекционном осложнении — в комбинации с антибиотиками и противогрибковыми средствами.
В лечении атопического дерматита у детей используют фототерапию (УФA и УФB облучение, ПУВА-терапию), рефлексотерапию, гипербарическую оксигенацию, курорто- и климатотерапию. Детям с атопическим дерматитом нередко требуется помощь детского психолога.
Прогноз
Наиболее выраженные в раннем возрасте проявления атопического дерматита могут уменьшаться или полностью исчезать по мере роста и развития детей. У большинства пациентов симптомы атопического дерматита сохраняются и рецидивируют в течение всей жизни.
Неблагоприятными прогностическими факторами являются: ранний дебют заболевания в возрасте до 2-3 мес. , отягощенная наследственность, тяжелое течение, сочетание атопического дерматита у детей с другой аллергической патологией и персистирующей инфекцией.
Профилактика
Цель первичной профилактики атопического дерматита – предотвращение сенсибилизации детей из групп риска путем максимального ограничения высоких антигенных нагрузок на организм беременной и кормящей матери и ее ребенка. Исключительно грудное вскармливание в первые 3 месяца жизни ребенка, обогащение рациона матери и ребенка лактобактериями снижает риск раннего развития атопического дерматита у предрасположенных к нему детей.
Вторичная профилактика заключается в предупреждении обострений атопического дерматита у детей за счет соблюдения диеты, исключения контакта с провоцирующими факторами, коррекции хронической патологии, десенсибилизирущей терапии, санаторно-курортного лечения.
При атопическом дерматите важен правильный ежедневный уход за кожей детей, включающий очищение (непродолжительные прохладные ванны, теплый душ), смягчение и увлажнение специальными средствами лечебной дерматологической косметики; выбор одежды и белья из натуральных материалов.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
