Атеросклероз сосудов сердца код по мкб


Атеросклеротическая болезнь сердца развивается на фоне нарушения липидного профиля плазмы. Такое состояние называется дислипопротеидемия. Повышенный уровень холестерина, липопротеинов низкой плотности, триглицеридов приводит к повреждению стенок коронарных артерий с присоединением в дальнейшем хронического воспаления сосудов. Смертность от атеросклероза сосудов сердца одна из самых высоких в мире.
Что такое атеросклероз сердечных артерий?
Кардиологи утверждают, что атеросклеротическая болезнь сердца – это такое патологическое состояние, при котором развивается хроническое очаговое поражение коронарных артерий. Во внутренней оболочке сосуда откладываются и накапливаются липопротеины и холестерин. В артериях возникают структурно-клеточные изменения с разрастанием соединительной ткани и образованием фиброзных бляшек в стенке.
Развитие атеросклеротического заболевания включает несколько фаз:
- Формирование липидного пятна.
- Развитие липосклероза с разрастанием соединительной ткани на участках отложения липидов в артерии.
- Кальциноз – формирование плотной бляшки со значительным сужением просвета артерии.
На начальных стадиях патологию сложно распознать. Повреждение стенок артерий и уменьшение их просвета ведет к гипоксии миокарда и развитию ишемической болезни сердца.
Дестабилизация и разрушение атеросклеротической бляшки с дальнейшим образованием тромба грозит острыми сосудистыми патологиями – инфарктом миокарда, острыми коронарными синдромами.

Атеросклероз коронарных сосудов
Код МКБ
Код по МКБ 10 атеросклероза – I70. Атеросклероз коронарных сосудов является клинически важной формой и классифицирован отдельно. По МКБ 10 атеросклеротическая болезнь сердца кодируется как I25.1.
Симптомы
Симптомы атеросклеротической болезни сердца на начальных стадиях формирования бляшек не проявляются. Пациенты могут чувствовать сонливость и быструю утомляемость. По мере развития гипоксии, больной жалуется на следующие признаки:
- одышка в состоянии покоя, усиливающаяся при физической нагрузке;
- тяжесть за грудиной;
- периодические приступы головной боли;
- сонливость;
- повышение артериального давления;
- ощущение кома в горле;
- чувство покалывания в кистях рук.
Интенсивность проявлений атеросклеротической болезни зависит от сопутствующих патологий. У больных может возникать боль в груди, которая имеет тянущий, приступообразный характер. При прогрессирующем коронарном атеросклерозе возникают приступы аритмии.
Кислородное голодание миокарда приводит к появлению следующих признаков:
- заторможенность;
- обморочное состояние;
- тревога при приступах тахикардии;
- головокружение.
Несмотря на разнообразие клинической картины, поставить по жалобам пациента диагноз затруднительно. Больным назначают лабораторные и инструментальные методы обследования.
Причины
Причины атеросклеротического поражения сердца различны. В патогенезе развития патологии играют роль:
- липидный обмен;
- генетическая предрасположенность;
- состояние стенок артерий.
В группу риска входят люди, у которых есть в анамнезе:
- ожирение;
- сахарный диабет;
- гиперхолестеринемия;
- пристрастие к алкоголю и курению;
- болезни гепатобилиарной системы;
- гиподинамия;
- артериальная гипертензия;
- частые стрессовые ситуации и развитие дистресса.
К провоцирующим факторам развития атеросклеротической болезни относится несбалансированное питание, биологический возраст, гормональный дисбаланс, нарушение функций иммунной системы.
Клинические рекомендации по лечению
 Задачами лечения коронарного атеросклероза являются:
Задачами лечения коронарного атеросклероза являются:
- сокращение поступлений в организм холестерина;
- снижение синтеза холестерина с помощью медицинских препаратов;
- ускорение выведения холестерина и его производных;
- воздействие на другие причины: заместительная терапия при гормональном дисбалансе, сахарном диабете.
Чтобы снизить поступление в организм холестерина, пациент должен выполнять клинические рекомендации врача:
- устранить вредные привычки;
- соблюдать диету;
- нормализовать вес;
- принимать назначенные лекарства в установленной дозировке.
Больным назначают препараты, которые влияют на липидный обмен:
- препараты никотиновой кислоты: Эндурацин, Тредаптив;
- статины: Авестатин, Вазилип, Зоватин, Зокор;
- фибраты: Липантил, Трайкор, Трилипикс, Фенофибрат, Экслип;
- секвестранты желчных кислот.
Эффекты препаратов никотиновой кислоты проявляются в снижении уровня холестерина. Рекомендуют применять с антиагрегантами (Аспирин). Фибраты улучшают синтез «хорошего» холестерина, замедляют рост бляшек, но не рассасывают их. Секвестранты желчных кислот ускоряют выведение липидов и их производных. Наиболее мощным гиполипидемическим эффектом обладают статины.
Важно! Во время курса лечения проводят контроль функций печени.
На последних стадиях атеросклероза при неэффективном медикаментозном лечении ставят вопрос о хирургическом вмешательстве на сердце. Проблему устраняют с помощью нескольких методик операции:
- аортокоронарное шунтирование (АКШ): создание обходного канала для восстановления кровотока в пораженном участке миокарда;
- баллонная ангиопластика (механически расширяют просвет сосуда);
- стентирование сосудов (вводят внутрисосудистый стент).
Наиболее популярным и эффективным методом является АКШ. Операции показаны пациентам с сахарным диабетом, сердечной недостаточностью, пожилым больным.

Аортокоронарное шунтирование – самый популярный метод хирургического лечения
Прогноз жизни и риск смерти
Смерть от атеросклеротической болезни сердца может наступить при разрыве атеросклеротической бляшки и развития инфаркта миокарда. К тяжелым осложнениям с высокой летальностью относятся следующие патологии:
- кардиогенный шок;
- мерцательная аритмия;
- стенокардия.
Ишемия приводит к сердечной недостаточности, к которой присоединяются сердечная астма и отек легких.
При своевременной диагностике, коррекции питания и образа жизни, медикаментозной терапии прогноз для пациента благоприятный. Улучшает качество жизни человека оперативное вмешательство, в результате которого восстанавливается нарушенный кровоток.
Заключение
- Атеросклеротическая болезнь развивается годами, повреждая стенки артерий сердца.
- Закупорка сосуда бляшкой или его сужение приводят к необратимым последствиям в сердечной мышце.
- Чтобы предотвратить патологию, необходимо правильно питаться, бороться с лишним весом, отказаться от пагубных привычек.
- Выполнение рекомендаций кардиолога, применение назначенных препаратов снизит риск развития ишемической болезни и ее осложнений.
Источник
По данным ВОЗ среди всех заболевания, болезни сердца занимают ведущее место, становясь причиной смерти людей по всему земному шару. Одним из таких недугов является атеросклероз коронарных артерий сердца. Это заболевание опасно тем, что на начальных этапах его развития симптомы могут полностью отсутствовать.
Зачастую симптоматика появляется тогда, когда поражение артерий, обеспечивающих кровоснабжение миокарда, носит обширный характер. Чтобы избежать фатальных последствий, при появлении первых признаков коронарного атеросклероза следует как можно быстрее обратиться за врачебной помощью!
Что такое атеросклероз коронарных сосудов сердца
Пациенты, которые столкнулись с коронарным атеросклерозом, всегда задают своему лечащему врачу вопросы: «Что это такое?», «Чем опасна болезнь?», «Как с ней бороться?». Коронарный атеросклероз (код по МКБ-10 I 70.8) – патология, которая приводит к частичному или полному стенозу венечных артерий. Пусковым механизмом развития недуга считается нарушение жирового метаболизма, результатом чего является устойчиво высокий уровень холестерина в крови.

Со временем липиды оседают на эндотелиальной выстилке стенок артерий, образуя в коронарной артерии атеросклеротические бляшки. На фоне этих патологических изменений просвет коронарных артерий значительно уменьшается, чем обусловливается возникновение недостаточности кровообращения. Нарушение кровотока в сосудистой сети, питающей миокард, приводит к сбою доставки к нему кислорода и питательных веществ. Рано или поздно это приводит к кислородному голоданию (ишемии) сердечной мышцы, что чревато фатальными последствиями. На запущенных стадиях коронарный атеросклероз становится ишемической болезнью сердца в хронической форме.
Признаки и этапы развития
С момента возникновения коронарный атеросклероз проходит несколько этапов развития. Клиническая картина напрямую зависит от стадии заболевания. Патологический процесс обычно развивается по такому сценарию:
- первичный аффект – появление на эндотелиальной поверхности коронарных сосудов небольшого количества холестерола, что не оказывает влияния на ширину их просвета;
- формирование атеросклеротических бляшек – холестериновые полоски постепенно увеличиваются в объёме, приобретая округлые очертания. Эти негативные перемены ведут к значительному уменьшению диаметра венечных артерий, вызывая нарушение кровоснабжения миокарда;
- некротические изменения – на запущенных этапах недуга на поверхности холестероловых отложений формируется зона некроза. Отмершие участки бляшек переносятся током крови, приводя к тромбозам на различных участках сосудистого русла.
На этапе первичного аффекта, какие либо проявления коронарного атеросклероза отсутствуют. Больные даже не подозревают о надвигающейся опасности. Первый симптом атеросклероза коронарных артерий – стенокардия. Это приступы жгучей боли, локализующейся за грудиной. Ей характерной особенностью является то, что она быстро проходит после употребления нитроглицерина.

Внешнее строение сердца и размещение коронарных артерий
Стенокардия иначе называется ишемической болью, которая является ответом организма на недостаток кислорода в миокарде. Она может возникать как при физической нагрузке, когда сердечной мышце необходима большая оксигенация, так и в состоянии полного покоя. Последнее является неблагоприятным прогностическим признаком по отношению к возникновению осложнений коронарного атеросклероза.
Загрудинная боль обычно имеет чёткую локализацию, но иногда может отдавать в левую верхнюю конечность, левый угол нижней челюсти, левую лопаточную область. Это связано с особенностями иннервации сердца. Наряду с болевым синдромом больные с коронарным атеросклерозом жалуются на приступы одышки, сопровождающейся недостатком воздуха, головокружения, общую слабость, потливость. При возникновении подобных симптомов необходимо как можно быстрее посетить врача!
Причины появления патологии
Коронарный атеросклероз, как и любое другое заболевание, не возникает без веских причин. Современные клиницисты выделяют ряд факторов, способствующих развитию данного недуга. Как первичное звено можно выделить нарушения в работе печени, к которым ведут вероятные факторы риска:
- наличие пагубных пристрастий (употребление больших количеств алкоголя, курение табака);
- любовь к пище, содержащей избыток жиров;
- лишние килограммы;
- проблемы с метаболизмом углеводов;
- генетическая склонность;
- половые особенности;
- возраст после 45 лет;
- частые стрессовые ситуации
Чтобы минимизировать вероятность заболевания коронарным атеросклерозом, следует тщательно следить за своим образом жизни, при необходимости модифицируя его в лучшую сторону.
Современные методы диагностики
Подход к диагностике коронарного атеросклероза должен носить комплексный характер. Первично следует диалог врача с пациентом, во время которого специалист качественно собирает анамнез жизни и заболевания обратившегося за помощью человека. Далее идет этап лабораторных исследований, во время которого больному нужно сдать липидограмму, общее исследование крови, мочи.
Среди инструментальных способов, которые используются для диагностики коронарной патологии, в кардиологии отдают предпочтение УЗИ с допплерометрией. Этот метод позволяет провести оценку кровотока в венечных сосудах, исследовать функциональные возможности миокарда. Также врач может предложить пациенту пройти ЭКГ, велоэргометрические пробы (с целью выявления скрытой недостаточности кровоснабжения сердца).
Для выявления объёма атеросклеротического поражения коронарных сосудов часто используют ангиографическое исследование с введением контрастирующего препарата. Контрастное вещество изготовлено на основе йода, поэтому лицам, имеющим аллергию на йод, проведение ангиографии не рекомендуется. В таких случаях выполняется магнитно-резонансная томография.
Читайте также: Коронарография — обследование сосудов сердца. Когда и как делают? Безопасна ли процедура?
Как лечить коронарный атеросклероз
Пациенты, столкнувшиеся с таким заболеванием как коронарный атеросклероз, должны сразу уяснить, что полностью вылечить его невозможно! Но возможности современной медицины позволяют значительно замедлить прогрессирование патологического процесса. Первоначально врачи рекомендуют прибегнуть к терапевтическим методам лечения, которые базируются на коррекции питания и приёме медикаментов.
С целью терапии коронарного атеросклероза применяется рациональное питание, предполагающее исключение продукции, богатой животными жирами и легкоусвояемыми углеводами. Медикаментозная поддержка осуществляется за счёт приёма холестеринпонижающих препаратов (фибратов, статинов, анионообменных смол), антитромботических лекарств. При приступах стенокардии рекомендуется использовать сублингвальный спрей на основе нитроглицерина. Необходимо помнить, что все лекарственные средства должны быть назначены врачом. Самолечение в этом случае неприемлемо!
Читайте также: Питание при атеросклерозе: правила и популярные диеты
Если консервативное лечение не приносит желаемого результата, пациенту рекомендуется операция. Суть всех хирургических способов лечения коронарного атеросклероза заключается в восстановлении кровообращения поражённой области миокарда. С этой целью используют стентирование, когда эндоваскулярным методом устанавливают в сосуд специальный стент, который восстанавливает проходимость для тока крови. Эту операцию относят к бескровным методам.
При невозможности стентирования выполняют аорто-коронарное шунтирование (АКШ). Суть метода в искусственном наложении обходных путей для восстановления перфузии на участке миокарда, поражённом атеросклерозом. Это оперативное вмешательство состоит из нескольких этапов, главный из которых проводится на открытом сердце.
Читайте также: Все о стентировании сосудов сердца
Осложнения и прогноз жизни
По данным статистики последствия коронарного атеросклероза становятся причиной смерти пациентов по всему миру. Наиболее часто среди осложнений недуга встречается инфаркт миокарда. Он может быть очаговым (зона ишемии чётко очерчена и имеет небольшие границы) или трансмуральным ( тотальное ишемическое повреждение всей толщи миокарда). Последний вариант практически всегда имеет неблагоприятный прогноз для жизни человека. Это связано с тем, что сердечная мышца полностью утрачивает способность к сокращению, что приводит к полной утрате её основной функции.
Реже встречается так называемый синдром Боголепова. Это сочетание острого инфаркта миокарда с острым нарушением мозгового кровообращения по ишемическому типу (инфарктом мозга). В таком случае прогноз для жизни больного зависит от того, как быстро был поставлен правильный диагноз и оказана неотложная помощь.
Меры профилактики
Чтобы избежать участи жертвы коронарного атеросклероза, необходимо придерживаться несложных профилактических рекомендаций. Их суть заключается в построении здорового образа жизни. Необходимо избавиться от пагубных пристрастий, максимально снизить количество жиров животного происхождения в своем рационе, подвергать себя регулярному воздействию физических нагрузок (бег, спортивная ходьба, плавание, велосипедные прогулки), поддерживать нормальный ИМТ, избегать стрессов и чрезмерного переутомления.

По достижению зрелого возраста следует ежегодно проходить обследование у терапевта, сдавать необходимые анализы (липидограмма, печёночные пробы, гликемический профиль). При обнаружении проблем врач назначит лечение и даст рекомендации, следуя которым можно поддерживать состояние своего здоровья на должном уровне!
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Атеросклеротический кардиосклероз.
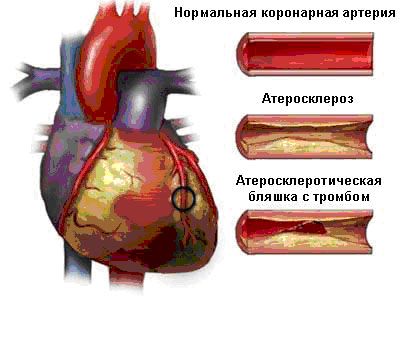
Атеросклероз коронарных артерий — причина развития стенокардии
Описание
Атеросклеротический кардиосклероз. Диффузное развитие соединительной рубцовой ткани в миокарде вследствие атеросклеротического поражения коронарных артерий. Атеросклеротический кардиосклероз проявляется прогрессирующей ИБС: приступами стенокардии, нарушениями ритма и проводимости, сердечной недостаточностью. Диагностика атеросклеротического кардиосклероза включает комплекс инструментальных и лабораторных исследований – ЭКГ, ЭхоКГ, велоэргометрию, фармакологические пробы, исследование холестерина и липопротеидов. Лечение атеросклеротического кардиосклероза консервативное; направлено на улучшение коронарного кровообращения, нормализацию ритма и проводимости, снижение уровня холестерина, купирование болевого синдрома.
Дополнительные факты
Кардиосклероз (миокардиосклероз). Процесс очагового или диффузного замещения мышечных волокон миокарда соединительной тканью. С учетом этиологии принято различать миокардитический (вследствие миокардита, ревматизма), атеросклеротический, постинфарктный и первичный (при врожденных коллагенозах, фиброэластозах) кардиосклероз. Атеросклеротический кардиосклероз в кардиологии рассматривается как проявление ишемической болезни сердца, обусловленное прогрессированием атеросклероза венечных сосудов. Атеросклеротический кардиосклероз выявляется преимущественно у лиц мужского пола среднего и пожилого возраста.
Причины
В основе рассматриваемой патологии лежит атеросклеротическое поражение коронарных сосудов. Ведущим фактором развития атеросклероза служит нарушение холестеринового обмена, сопровождающееся избыточным отложением липоидов во внутреннюю оболочку сосудов. На скорость формирования атеросклероза коронарных сосудов существенно влияют сопутствующая артериальная гипертензия, склонность к вазоконстрикции, избыточное потребление богатой холестерином пищи.
Атеросклероз коронарных сосудов приводит к сужению просвета венечных артерий, нарушению кровоснабжения миокарда с последующим замещением мышечных волокон рубцовой соединительной тканью (атеросклеротический кардиосклероз).
Патогенез
Стенозирующий атеросклероз коронарных артерий сопровождается ишемией и метаболическими нарушениями в миокарде, и, как следствие, — постепенной и медленно развивающейся дистрофией, атрофией и гибелью мышечных волокон, на месте которых формируются участки некроза и микроскопические рубчики. Гибель рецепторов способствует снижению чувствительности тканей миокарда к кислороду, что ведет к дальнейшему прогрессированию ИБС.
Атеросклеротический кардиосклероз носит диффузное распространение и длительное течение. При прогрессировании атеросклеротического кардиосклероза развивается компенсаторная гипертрофия, а затем и дилатация левого желудочка, нарастают признаки сердечной недостаточности.
С учетом патогенетических механизмов выделяют ишемический, постинфарктный и смешанный варианты атеросклеротического кардиосклероза. Ишемический кардиосклероз развивается вследствие длительной недостаточности кровообращения, прогрессирует медленно, диффузно поражая сердечную мышцу. Постинфарктный (постнекротический) кардиосклероз формируется на месте бывшего участка некроза. Смешанный (переходный) атеросклеротический кардиосклероз сочетает оба вышеназванных механизма и характеризуется медленный диффузным развитием фиброзной ткани, на фоне которой периодически образуются некротические очаги после повторных инфарктов миокарда.
Симптомы
Атеросклеротический кардиосклероз проявляется тремя группами симптомов, свидетельствующих о нарушении сократительной функции сердца, коронарной недостаточности и нарушениях ритма и проводимости. Клиническая симптоматика атеросклеротического кардиосклероза долгое время может быть выражена незначительно. В дальнейшем возникают загрудинные боли с иррадиацией в левую руку, в левую лопатку, в эпигастральную область. Могут развиваться повторные инфаркты миокарда.
По мере прогрессирования рубцово-склеротических процессов появляется повышенная утомляемость, одышка (вначале – при тяжелых физических нагрузках, затем — при обычной ходьбе), нередко – приступы сердечной астмы, отек легких. При развитии сердечной недостаточности присоединяются застойные явления в легких, периферические отеки, гепатомегалия, при тяжелых формах атеросклеротического кардиосклероза – плеврит и асцит.
Нарушения сердечного ритма и проводимости при атеросклеротическом кардиосклерозе характеризуются склонностью к возникновению экстрасистолии, мерцательной аритмии, внутрижелудочковых и предсердно-желудочковых блокад. Вначале данные нарушения носят пароксизмальный характер, затем становятся более частыми, а в дальнейшем – постоянными.
Атеросклеротический кардиосклероз довольно часто сочетается с атеросклерозом аорты, церебральных артерий, крупных периферических артерий, что проявляется соответствующей симптоматикой (снижением памяти, головокружениями, перемежающейся хромотой ).
Боль в груди слева. Боль в грудной клетке. Боль за грудиной. Одышка.
Диагностика
Постановка диагноза атеросклеротического кардиосклероза основывается на данных анамнеза (наличие ИБС, атеросклероза, аритмий, перенесенных инфарктов миокарда ) и субъективной симптоматике. Биохимическое исследование крови выявляется гиперхолестеринемию, увеличение бета-липопротеидов. На ЭКГ определяются признаки коронарной недостаточности, постинфарктные рубцы, нарушения ритма и внутрисердечной проводимости, умеренной гипертрофии левого желудочка. Данные эхокардиографии при атеросклеротическом кардиосклерозе характеризуются нарушением сократимости миокарда (гипокинезией, дискинезией, акинезией соответствующего сегмента). Велоэргометрия позволяет уточнить степень дисфункции миокарда и функциональные резервы сердца.
Решению диагностических задач при атеросклеротическом кардиосклерозе может способствовать выполнение фармакологических проб, суточного ЭКГ-мониторирования, поликардиографии, ритмокардиографии, вентрикулографии, коронарографии, МРТ сердца и тд исследований. С целью уточнения наличия выпота проводится УЗИ плевральных полостей, рентгенография грудной клетки, УЗИ брюшной полости.
Лечение
Лечение атеросклеротического кардиосклероза сводится к патогенетической терапии отдельных синдромов — сердечной недостаточности, гиперхолестеринемии, аритмий, атриовентрикулярной блокады С этой целью назначаются диуретики, нитраты, периферические вазодилататоры, статины, антиаритмические средства. Обязателен постоянный прием дезагрегантов (ацетилсалициловой кислоты).
Важными факторами комплексной терапии атеросклеротического кардиосклероза служат диетотерапия, соблюдение режима, ограничение физических нагрузок. Таким больным показана бальнеотерапия – углекислые, сероводородные, радоновые, хвойные ванны.
При формировании аневризматического дефекта сердца производится хирургическая резекция аневризмы. При стойких нарушениях ритма и проводимости может потребоваться имплантация ЭКС или кардиовертер-дефибриллятора; при некоторых формах восстановлению нормального ритма способствует радиочастотная аблация (РЧА).
Прогноз
Прогноз атеросклеротического кардиосклероза зависит от обширности поражения, наличия и вида нарушений ритма и проводимости, стадии недостаточности кровообращения.
Профилактика
Первичная профилактика атеросклеротического кардиосклероза заключается в предупреждении атеросклеротических изменений сосудов (правильное питание, достаточная физическая активность и пр. ). Меры вторичной профилактики включают рациональную терапию атеросклероза, болевого синдрома, аритмий и сердечной недостаточности. Пациенты с атеросклеротическим кардиосклерозом нуждаются в систематическом наблюдении у кардиолога, обследовании сердечно-сосудистой системы.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
