Артропатия локтевого сустава код по мкб 10
Исключены:
- отдельные состояния, возникающие в перинатальном периоде (P00-P96)
- болезни височно-нижнечелюстного сустава (K07.6)
- некоторые инфекционные и паразитарные болезни (A00-B99)
- синдром сдавления (T79.6)
- осложнения беременности, родов и послеродового периода (O00-O99)
- врожденные аномалии, деформации и хромосомные нарушения (Q00-Q99)
- болезни эндокринной системы, расстройства питания и нарушения обмена веществ (E00-E90)
- травмы, отравления и некоторые другие последствия воздействия внешних причин (S00-T98)
- новообразования (C00-D48)
- симптомы, признаки и отклонения от нормы, выявленные при клинических и лабораторных исследованиях, не классифицированные в других рубриках (R00-R99)
Этот класс содержит следующие блоки:
- M00-M25 Артропатии
- M00-M03 Инфекционные артропатии
- M05-M14 Воспалительные полиартропатии
- M15-M19 Артрозы
- M20-M25 Другие поражения суставов
- M30-M36 Системные поражения соединительной ткани
- M40-M54 Дорсопатии
- M40-M43 Деформирующие дорсопатии
- M50-M54 Другие дорсопатии
- M60-M79 Болезни мягких тканей
- M60-M63 Поражения мышц
- M65-M68 Поражения синовиальных оболочек и сухожилий
- M70-M79 Другие поражения мягких тканей
- M80-M94 Остеопатии и хондропатии
- M80-M85 Нарушения плотности и структуры кости
- M86-M90 Другие остеопатии
- M91-M94 Хондропатии
- M95-M99 Другие нарушения костно-мышечной системы и соединительной ткани
Звездочкой отмечены следующие категории:
- M01* Прямое инфицирование сустава при инфекционных и паразитарных болезнях, классифицированных в других рубриках
- M03* Постинфекционные и реактивные артропатии при болезнях, классифицированных в других рубриках
- M07* Псориатические и энтеропатические артропатии
- M09* Ювенильный артрит при болезнях, классифицированных в других рубриках
- M14* Артропатии при других болезнях, классифицированных в других рубриках
- M36* Системные поражения соединительной ткани при болезнях, классифицированных в других рубриках
- M49* Спондилопатии ткани при болезнях, классифицированных в других рубриках
- M63* Поражения мышц при болезнях, классифицированных в других рубриках
- M68* Поражения синовиальных оболочек и сухожилий при болезнях, классифицированных в других рубриках
- M73* Поражения мягких тканей при болезнях, классифицированных в других рубриках
- M82* Остеопороз при болезнях, классифицированных в других рубриках
- M90* Остеопатии при болезнях, классифицированных в других рубриках
ЛОКАЛИЗАЦИЯ КОСТНО-МЫШЕЧНОГО ПОРАЖЕНИЯ
В классе XIII для обозначения локализации поражения введены дополнительные знаки, которые могут факультативно использоваться с соответствующими подрубриками. Поскольку место распространения или специальная адаптация могут варьироваться в количестве используемых цифровых характеристик, предполагается, что дополнительная подклассификация по локализации должна быть помещена в идентифицируемую отдельную позицию (например, в дополнительный блок). Различные подклассификации, используемые при уточнении повреждения колена, дорсопатиях или биомеханических нарушениях, не классифицированных в других рубриках, приведены в M23, в M40-M43 и в M99 соответственно
- 0 Множественная локализация
- 1 Плечевая область
- Ключица,
- акромиально-ключичный сустав,
- лопатка,
- плечевой сустав,
- грудино-ключичный сустав
- 2 Плечо
- Плечевая кость
- Локтевой сустав
- 3 Предплечье
- Лучевая кость
- Лучезапястный сустав,
- локтевая кость
- 4 Кисть
- Запястье,
- Суставы между этими костями
- пальцы,
- пясть
- 5 Тазовая область и бедро
- Ягодичная область
- Тазобедренный сустав,
- крестцо-подвздошный сустав
- бедренная кость,
- таз
- 6 Голень
- Малоберцовая кость,
- большеберцовая кость
- Коленный сустав
- 7 Голеностопный сустав и стопа
- Голеностопный сустав,
- Плюсна,
- предплюсна,
- другие суставы стопы пальцы стопы
- 8 Другие
- Голова, шея, ребра, череп, туловище, позвоночник
- 9 Локализация неуточненная
последние изменения: январь 2004
Следующие дополнительные пятые знаки, обозначающие локализацию поражения, даны для факультативного использования с соответствующими рубриками блока «Дорсопатии», исключая рубрики M50 и M51; см. также примечание в разделе M00-M99.
- 0 Множественные отделы позвоночника
- 1 Область затылка, первого и второго шейных позвонков
- 2 Область шеи
- 3 Шейно-грудной отдел
- 4 Грудной отдел
- 5 Пояснично-грудной отдел
- 6 Поясничный отдел
- 7 Пояснично-крестцовый отдел
- 8 Крестцовый и крестцово-копчиковый отдел
- 9 Неуточненная локализация
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
M02 Реактивные артропатии.

Реактивный артрит — следствие перенесенного инфекционного заболевания
Синонимы диагноза
Реактивные артропатии, реактивный артрит.
Описание
Реактивные артриты — «стерильные» негнойные артриты, развивающиеся в ответ на внесуставную инфекцию, при которой предполагаемый этиологический инфекционный агент не выделяется из сустава при использовании обычных питательных сред.
Термин «реактивный артрит» предложен Anhoven и соавт. В 1969 г. В настоящее время установлено, что при реактивных артритах в суставных тканях выявляются антигены микробов (иерсинии, сальмонеллы, хламидии). Однако, появились сообщения, что при реактивных артритах могут выделяться из суставных тканей и микроорганизмы, способные к размножению в культуре клеток.
В настоящее время предлагается относить к реактивным артритам только артриты, связанные с кишечной и мочеполовой инфекцией и ассоциированные с антигеном HLA B27, при этом ревматоидный фактор в сыворотке крови не обнаруживается.
Симптомы
1. Предшествующие или одновременно развившиеся уретрит или диарея.
2. Поражение глаз (конъюнктивит, ирит).
3. Асимметричный артрит нижних конечностей (как правило, поражаются коленные, голеностопные суставы и суставы пальцев стоп, причем процесс носит моно- или олигоартикулярный характер).
4. Сосискообразная дефигурация пальцев стоп.
5. Частое поражение ахиллова сухожилия и подошвенного апоневроза с выраженными болями.
6. Артрит большого пальца стопы, боль и припухлость в области пяток.
7. Отсутствие РФ в крови.
8. Наличие HLA B27.
9. Асимметричный сакроилеит.
10. Рентгенологические признаки пяточных шпор, периостита мелких костей стоп, паравертебральной оссификации.
11. Реактивные артриты склонны к полному обратному развитию на протяжении 4-6 месяцев, но могут рецидивировать и даже приобретать хроническое течение с вовлечением все большего количества суставов.
Причины
В зависимости от этиологии различают две группы реактивных артритов:
- постэнтероколитические (возбудители: иерсиния — серотипы 03 и 09; сальмонелла — чаще Salmonella thyphimurium; шигелла — дизентерийная палочка, чаще Shigella Flexneri; кампилобактер; клостридия); при остром иерсиниозе реактивный артрит развивается в 20%, при сальмонеллезе — в 2-7,5%, при шигеллезе — в 1,5%, при кампилобактериозе — менее чем в 1% случаев.
- урогенитальные (возбудители: хламидии — серотипы Д-К; уреаплазма; а также ассоциированные с ВИЧ-инфекцией).
Лечение
Лечение реактивного артрита длительное, занимает, как правило, полгода, но иногда до полутора лет.
Назначают прием антибиотиков в течение 30–40 дней, противовоспалительные лекарства для облегчения болей, а также медленно действующие противоревматические препараты, которые необходимо принимать в течение нескольких месяцев.
Чаще всего реактивный артрит лечится успешно, больше никогда не повторяется, но иногда все же становится хроническим или преобразуется в другие ревматические заболевания.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Связанные заболевания и их лечение
Описания заболеваний
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Классификация
- Причины
- Лечение
- Диагностика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Контрактура локтевого сустава.
Контрактура локтевого сустава
Описание
Контрактура локтевого сустава. Патологическое состояние, сопровождающееся ограничением движений в суставе. Возможно затруднения сгибания, разгибания, разворота предплечья кнутри или кнаружи. Обычно контрактуры бывают комбинированными, то есть, движения ограничиваются сразу в нескольких направлениях. Причиной развития патологии может стать травма, воспаление, аномалия развития, дегенеративно-дистрофический процесс, грубый кожный или соединительнотканный рубец, нарушения нервной регуляции и длительная иммобилизация. В большинстве случаев контрактуры сопровождаются болями и деформацией сустава. Диагноз подтверждается на основании осмотра, результатов измерения объема движений и данных рентгенографии. При необходимости назначаются МРТ, КТ и другие исследования. Лечение чаще консервативное, в тяжелых случаях проводятся хирургические операции.
Дополнительные факты
Контрактура локтевого сустава – ограничение движений в суставе, обусловленное врожденным недоразвитием костной, хрящевой или мышечной ткани либо укорочением мышц, сморщиванием фасций, нарушением формы суставных поверхностей или стягиванием сустава рубцами вследствие травмы (внутрисуставного перелома, повторных вывихов), воспаления (бурсит локтевого сустава, эпикондилит, артрит), дистрофического процесса, продолжительной иммобилизации Тяжесть контрактуры определяется степенью ограничения объема движений. Инвалидность при ограничении движений в локтевом суставе возникает реже, чем при контрактурах суставов нижних конечностей (коленного, тазобедренного). Лечением данной патологии занимаются травматологи и ортопеды.
Локтевой сустав является сложным суставом. В его образовании участвуют суставные поверхности трех костей: плечевой, локтевой и лучевой. Плечевая кость соединяется с блоковидной вырезкой локтевой кости и головкой лучевой кости, а головка лучевой кости – с лучевой вырезкой локтевой кости. Таким образом, объем движений обеспечивается за счет трех суставов: луче-локтевого, плече-лучевого и плече-локтевого, объединенных общей капсулой и суставной полостью.
В локтевом суставе возможны разгибание, сгибание, супинация (разворот предплечья ладонной стороной кпереди) и пронация (разворот предплечья тыльной стороной кпереди). В норме разгибание осуществляется до угла 180 градусов, сгибание – до угла 40 градусов. У людей с большой мышечной массой иногда отмечается незначительное ограничение разгибания. Амплитуда движений при супинации и пронации может колебаться от 140 градусов у нетренированных людей до 180 и более градусов у спортсменов.
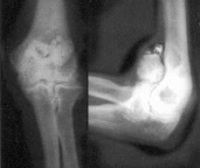
Контрактура локтевого сустава
Классификация
С учетом происхождения все контрактуры суставов в травматологии подразделяют на артрогенные, миогенные, дерматогенные, десмогенные (при соединительнотканных рубцах), иммобилизационные и неврогенные (при патологии центральной и периферической нервной системы). С учетом типа ограничения движений выделяют сгибательные (ограничено разгибание), разгибательные (ограничено сгибание), пронационные и супинационные контрактуры.
Наиболее распространенными являются сгибательные контрактуры в области локтевого сустава. С учетом выраженности ограничения движений выделяют 4 степени таких контрактур:
• 1 степень. Возможно разгибание не менее чем на 170 градусов.
• 2 степень. Возможно разгибание до 130 — 170 градусов.
• 3 степень. Возможно разгибание до 90 — 130 градусов.
• 4 степень. Разгибание составляет менее 90 градусов.
С учетом особенностей патологических процессов различают три стадии посттравматических контрактур:
• 1 стадия. До 1 месяца после травмы. Ограничение движений обусловлено болью, длительной фиксацией и/или психологическими факторами. При своевременной терапии патология в большинстве случаев легко излечима.
• 2 стадия. Свыше месяца после травмы. Ограничение движений вызвано спаечным процессом и образованием рубцовой ткани.
• 3 стадия. Через несколько месяцев после травмы. Рубцовая ткань перерождается в волокнистую, происходит стягивание рубца.
Причины
Наиболее распространенной причиной развития данной патологии является отсутствие репозиции или недостаточно точное сопоставление отломков при околосуставных переломах и переломовывихах. Ограничение движений в таких случаях обусловлено наличием механического препятствия. Кроме того, после травмы движения могут ограничиваться вследствие кровоизлияния в сустав (гемартроза), разрывов суставной сумки с последующим образованием рубцовых спаек и воспаления околосуставных мягких тканей. При переломах плеча и предплечья (в том числе и возникших достаточно далеко от локтевого сустава) могут развиваться иммобилизационные контрактуры.
Реже встречаются контрактуры после гнойных артритов, обширных ожогов, рваных и рвано-ушибленных ран. В ряде случаев ограничение движений возникает вследствие травм и заболеваний головного мозга или периферических нервов. Кроме того, контрактуры локтевого сустава наблюдаются при таких врожденных аномалиях развития, как косорукость, радиоульнарный синостоз и врожденный вывих головки луча. Ограничения движений при артрозе локтевого сустава, как правило, бывают нерезко выраженными, сами по себе не влияют на трудоспособность и поэтому не имеют большого клинического значения.
Лечение
Для уточнения диагноза во всех случаях осуществляют осмотр, производят измерения объема движений и выполняют рентгенографию локтевого сустава. План дальнейшего обследования зависит от причины развития и особенностей патологии. При необходимости оценить состояние мягких тканей назначают МРТ локтевого сустава. При подозрении на нарушения со стороны нервной системы пациента направляют на консультацию к неврологу или нейрохирургу.
Лечение данной патологии чаще консервативное, особенно при свежих контрактурах. Применяют этапные гипсовые повязки, позволяющие без операции исправить положение сустава. Используют механотерапию, ЛФК, тепловые процедуры, массаж и различные способы вытяжения. При вялых параличах на начальном этапе назначают гальванизацию, а затем переходят к остальным процедурам. Активная разработка нередко сопровождается болями, припухлостью и появлением признаков воспаления в суставе, поэтому пациентам назначают НПВП. При выраженном болевом синдроме выполняют блокады сустава.
Диагностика
Показанием к оперативному лечению является наличие неправильно сросшихся костных отломков, которые препятствуют движениям в суставе, грубые массивные кожные и соединительнотканные рубцы в области сустава, а также неэффективность консервативной терапии при выраженных сочетанных контрактурах (ограничение сгибания и/или разгибания в сочетании с ограничением пронации и супинации). Хирургическую методику выбирают с учетом характера патологии. Мешающие движениям костные отломки удаляют. Рубцы иссекают, дефект тканей замещают ауто- или аллотрансплантатом. При значительном разрушении или рубцовом перерождении выполняют эндопротезирование локтевого сустава.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Остеоартроз — гетерогенная группа заболеваний различной этиологии со сходными биологическими, морфологическими, клиническими проявлениями и исходом, в основе которых лежит поражение всех компонентов сустава (хрящ, субхондральная кость, синовиальная оболочка, связки, капсулы, околосуставные мышцы). Характеризуется клеточным стрессом и деградацией экстрацеллюлярного матрикса всех тканей сустава, возникающих на фоне макро- и микроповреждений, при этом активируются ненормальные адаптивные восстановительные ответы, включая провоспалительные пути иммунной системы. Первоначально изменения происходят на молекулярном уровне с последующими анатомическими и физиологическими нарушениями (включая деградацию хряща, костное ремоделирование, образование остеофитов, воспаление).
Причины возникновения
По современным представлениям, заболевание развивается в результате взаимодействия различных внутренних (возраст, пол, дефекты развития, наследственная предрасположенность) и внешних факторов (травма, чрезмерные спортивные и профессиональные нагрузки, избыточный вес).
В развитии заболевания ключевую роль играют провоспалительные медиаторы и цитокины, вырабатываемые не только хондроцитами и синовиоцитами, но и клетками жировой (адипоциты) и костной ткани (остеобласты) ткани. Хронический воспалительный процесс приводит к изменению метаболизма клеточных структур всех тканей сустава (хондроциты, синовиоциты, остеобласты) и нарушению равновесия между анаболическими и катаболическими процессами в тканях в сторону преобладания последних, что в конечном итоге приводит к развитию заболевания.
Основные формы
Первичный и вторичный остеоартроз — развивается на фоне различных заболеваний, травм суставов. Первичный возникает, как правило, после 45 лет. Наиболее частой и характерной локализацией являются коленные суставы, межфаланговые суставы кистей, позвоночник, первый палец стопы и тазобедренные суставы. Женщины чаще мужчин страдают артрозом коленных суставов и суставов кистей.
Вторичный артроз по своим клиническим проявлениям не отличается от первичного, развивается практически в любых суставах и имеет конкретную причину заболевания.
Факторы риска
Особое место среди факторов риска развития занимает избыточный вес. Так, остеоартроз коленных и тазобедренных суставов развивается в 4 раза чаще у женщин с ожирением. Установлено, что избыточный вес способствует не только возникновению заболевания, но и более быстрому его прогрессированию, приводящему к инвалидности.
Школы для пациентов
Больным остеоартрозом рекомендовано посещать Школы для пациентов, в которых можно получить исчерпывающую информацию о своем заболевании, целесообразности снижения веса (при избыточной массе тела), обучиться лечебной физкультуре (ЛФК), правильному питанию и образу жизни. Специалисты разъяснят принципы терапии, а также ответят на ваши вопросы.
ЛФК
Необходимо помнить, что мероприятия по снижению веса обязательно нужно сочетать с ЛФК. Физические методы играют важную роль в лечении заболевания, поскольку способствуют улучшению функции суставов и увеличению выносливости и силы мышц. Регулярные занятия ЛФК приводят к уменьшению болей и улучшению движений в суставах, но начинать занятия лучше всего под руководством специалиста по лечебной физкультуре, например в группах здоровья. Физические упражнения должны проводиться без статических нагрузок (сидя, лежа, в бассейне). Пациентам с выраженной болью в суставах и контрактурами необходима консультация специалиста по ЛФК для составления индивидуальной программы занятий.
Рекомендации по ЛФК
Главный принцип ЛФК — частое повторение упражнений в течение дня. Не следует делать упражнения, преодолевая боль. Выполняют упражнения медленно, плавно, постепенно увеличивая нагрузку. Заниматься нужно не менее 30–40 мин в день, по 10–15 мин несколько раз в течение дня. При остеоартрозе коленных суставов основными являются упражнения, способствующие укреплению мышц бедра (например, поднять выпрямленную ногу на 25 см в положении лежа на спине и удерживать ее несколько секунд); упражнения, направленные на увеличение объема движений («воздушный велосипед»); упражнения, способствующие улучшению общего аэробного состояния мышц (ходьба по ровной местности в умеренном темпе).
Физические нагрузки
Ходьбу нужно начинать с расстояния, которое не вызывает боль, и постепенно увеличивать продолжительность ходьбы до 30–60 мин (5–7 дней в неделю). Эти аэробные нагрузки также способствуют снижению веса. Больные должны знать об особенностях двигательного режима, основной принцип которого заключается в разгрузке пораженного сустава. Не рекомендуется длительные ходьба и стояние на ногах, частые подъемы по лестнице.
Меры предосторожности
При остеоартрозе чрезвычайно важно уменьшение нагрузки на суставы, что достигается применением различных приспособлений. Следует носить обувь на низком широком каблуке с мягкой эластичной подошвой, что позволяет гасить удар, который распространяется по ноге при ходьбе и травмирует хрящ. Обувь должна быть достаточно широкой и мягкой сверху. При поражении коленных суставов специалисты советуют носить наколенники, которые фиксируют суставы, уменьшают их нестабильность, замедляют прогрессирование заболевания. Для уменьшения нагрузки рекомендуется хождение с тросточкой, которую нужно держать в руке, противоположной пораженному суставу. Кроме того, очень важно правильно подобрать высоту трости — рукоятка должна находиться на уровне основания первого пальца руки. При двустороннем тяжелом поражении тазобедренных или коленных суставов — хождение с помощью костылей канадского типа. При наличии плоскостопия рекомендуется постоянное ношение специальной обуви (дома и на улице) с супинаторами (стельки, поддерживающие свод стопы и снижающие нагрузку на сустав), а в определенных случаях — индивидуальные стельки, сделанные на заказ.
Лечение
Лечение заключается в комплексном воздействии на болезнь, которое подразумевает применение немедикаментозных и медикаментозных методов, а при необходимости — хирургическое вмешательство. И хотя остеоартроз является хроническим заболеванием, лечебные мероприятия, подобранные индивидуально для каждого пациента, могут уменьшить боль и воспаление, улучшить движения в суставах и замедлить прогрессирование. Важно, чтобы диагноз был поставлен врачом, поскольку существует ряд других заболеваний суставов, похожих по проявлениям на остеоартроз.
Что касаемо медикаментозной терапии, то она постадийная, и индивидуально подбирается специалистом. Не занимайтесь самолечением и обращайтесь за помощью. Чем правильнее и своевременнее назначено лечение, тем больше шансов вернуть утраченное качество жизни.
Источник
