Апноэ у детей код по мкб

Рубрика МКБ-10: P28.4
МКБ-10 / P00-P96 КЛАСС XVI Отдельные состояния, возникающие в перинатальном периоде / P20-P29 Дыхательные и сердечно-сосудистые нарушения, характерные для перинатального периода / P28 Другие респираторные нарушения, возникшие в перинатальном периоде
Определение и общие сведения[править]
Во
время приступов апноэ дыхание прекращается или
становится неэффективным, в результате чего
развиваются цианоз, бледность, брадикардия,
артериальная гипотония и метаболический ацидоз.
Приступы апноэ возникают у большинства
недоношенных, гестационный возраст которых
меньше 30 нед. По крайней мере у 25% недоношенных
весом до 1800 г (гестационный возраст около
33 нед) отмечается хотя бы один приступ апноэ.
Приступы появляются в возрасте 1—2 сут и могут
возникать на протяжении 2—3 нед (в большинстве
случаев — в первые 10 сут жизни). Длительным
называется апноэ, продолжающееся более 16 с у
доношенных и более 20 с — у недоношенных. При
периодическом дыхании периоды нормального
дыхания, длящиеся менее 20 с, чередуются с апноэ
продолжительностью 3 с и более. Хаотическое
дыхание характеризуется нарушениями ритма
дыхания с кратковременными апноэ; часто
развивается брадикардия. При апноэ брадикардия и
цианоз обычно появляются через 20 с, а у
маловесных недоношенных — быстрее. Через
30—40 с развиваются бледность и артериальная
гипотония, нередко ребенок не реагирует на
внешние раздражители.
Этиология и патогенез[править]
Этиология
а. Гипоксия и утомление диафрагмы при
заболеваниях легких (болезнь гиалиновых мембран,
пневмония), гипоксемия при анемии, гиповолемии и
врожденных пороках сердца.
б. Угнетение дыхательного центра вследствие
гипогликемии, гипокальциемии, электролитных
нарушений, сепсиса, поражения ЦНС, применения
лекарственных средств.
в. Патологические или повышенные рефлексы в
ответ на стимуляцию глотки (отсасывание),
попадание жидкости в дыхательные пути при
кормлении или желудочно-пищеводном рефлюксе,
раздражение рецепторов растяжения легких при
ИВЛ.
г. Обструкция дыхательных путей при сгибании
шеи, смещении нижней части лицевой маски,
западении нижней челюсти в положении на спине.
Обструктивное апноэ часто бывает у недоношенных.
д. Колебания температуры. Если в закрытом
кувезе температура кожи поддерживается на
уровне 36,8°C, приступы апноэ возникают чаще, чем
если температура кожи поддерживается на уровне
36°C. Внезапное повышение температуры в кувезе
приводит к учащению приступов апноэ.
е. Апноэ недоношенных — это повторные
приступы апноэ в отсутствие перечисленных выше
предрасполагающих факторов. Возможно, апноэ
недоношенных обусловлено сниженной
чувствительностью дыхательного центра к CO2
или сниженной стимуляцией дыхательного центра с
периферических рецепторов.
Клинические проявления[править]
Другие типы апноэ у новорожденного: Диагностика[править]
а. У
недоношенных пневмография не позволяет выявить
обструктивное апноэ. Поэтому всем недоношенным
детям, гестационный возраст которых меньше
34 нед или вес меньше 1800 г, показан
мониторинг ЧСС с помощью кардиомонитора по
крайней мере в течение 5—7 сут.
б. При
появлении сигнала тревоги врач должен сразу
осмотреть ребенка, проверяя, не появились ли
брадикардия, цианоз и обструкция дыхательных
путей.
в. После
первого приступа апноэ показано обследование. В
первую очередь следует заподозрить устранимые
причины и при необходимости назначить лечение.
г. Во
время мониторинга рядом с ребенком должны
находиться дыхательный мешок, маска, все
необходимое для интубации трахеи и другое
реанимационное оборудование. При вентиляции
дыхательным мешком через маску FiO2
должна быть такой же, как и при самостоятельном
дыхании.
Дифференциальный диагноз[править]
Другие типы апноэ у новорожденного: Лечение[править]
а. При
редких приступах применяют рефлекторную
стимуляцию (например, похлопывание по подошвам).
Если она неэффективна, во время приступа
проводят вентиляцию дыхательным мешком через
маску. FiO2 при этом должна быть такой
же, как и до приступа, во избежание значительного
повышения paO2.
б. Если
приступы длительные и частые (возникают чаще
2—3 раз в час), пытаются уменьшить частоту
приступов.
1) Температуру
среды, в которой находится ребенок, уменьшают до
нижней границы, при которой потери тепла
минимальны, а температура тела сохраняется в
пределах нормы (см. гл. 5, п. II.Б.1).
Колебания температуры можно уменьшить,
расположив над недоношенным пластиковый экран.
2) Избегают
воздействий, провоцирующих апноэ (отсасывание
содержимого дыхательных путей, кормление из
бутылочки с соской, воздействие холода или тепла
на область лица).
3) Если
предыдущие мероприятия неэффективны, назначают теофиллин,
2—6,5 мг/кг/сут внутрь, или аминофиллин, 2,5—8 мг/кг/сут в/в.
Препарат вводят каждые 4—12 ч.
а) При
тяжелых приступах апноэ, когда требуется быстрое
достижение эффекта, сначала вводят насыщающую
дозу аминофиллина —
7—8 мг/кг (эквивалентна 6,9 мг/кг теофиллина) в/в в
течение 15—20 мин. Через 6 ч начинают вводить
поддерживающие дозы.
б) Следят
за уровнем теофиллина
в сыворотке, поддерживая его в пределах
4—15 мкг/мл. При появлении тахикардии или
желудочно-кишечных нарушений дозу уменьшают.
в) Для
достижения максимального эффекта требуется
3—4 сут.
4) Кофеин тоже
уменьшает частоту приступов апноэ. Токсическое
действие кофеина и теофиллина у
новорожденных изучено недостаточно, но у кофеина
терапевтический диапазон шире, чем у теофиллина,
следовательно, кофеин
безопаснее. По сведениям ряда авторов, кофеин с успехом
применяют при неэффективности теофиллина. Рекомендуемая схема
лечения: насыщающая доза — 10—20 мг/кг внутрь
или в/в; поддерживающая доза — 5—10 мг/кг
1 раз в сутки. Уровень препарата в
сыворотке — 5—20 мкг/мл.
5) Доксапрам применяют
при неэффективности теофиллина.
Препарат назначают только в виде длительной в/в
инфузии. Введение начинают со скорости
1—1,5 мг/кг/ч, повышая ее до достижения эффекта.
Максимальная скорость — 2,5 мг/кг/ч. Побочное
действие — гипотермия, слюнотечение,
слезотечение, тремор, гиперактивность,
повышенная возбудимость, гипергликемия, легкое
нарушение функции печени. После прекращения
приступов скорость инфузии уменьшают.
6) Небольшое
повышение FiO2 (до 25—26%) урежает
приступы апноэ, однако у маловесных
недоношенных, которым не проводится постоянный
мониторинг оксигенации артериальной крови,
повышение FiO2 может привести к
ретинопатии.
7) Иногда
эффективно самостоятельное дыхание под
постоянным низким положительным давлением
(3—5 см вод. ст.).
8) При
безуспешности перечисленных мер показана
принудительная ИВЛ. Ее отменяют, когда ребенок
достигает функциональной зрелости и приступы
апноэ прекращаются.
9) Если
в течение 10—14 сут лекарственной терапии
приступы апноэ отсутствуют, препараты можно
отменить. Если после этого в течение 5—7 сут
приступы не возобновляются, а гестационный
возраст (с момента последней менструации у
матери) достиг 34—35 нед, ребенка выписывают.
10) Перед
выпиской проводят пневмографию. Если результаты
исследования нормальные, ребенка выписывают без
мониторинга на дому. При регистрации апноэ
возобновляют лечение теофиллином
и затем повторяют пневмографию. Если приступы
апноэ исчезли, ребенка выписывают. В последующем
после отмены препарата необходим мониторинг на
дому либо в стационаре. Если при уровне теофиллина в крови в
пределах 12—15 мкг/мл апноэ сохраняется,
показан мониторинг на дому.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
Содержание
- Описание
- Дополнительные факты
- Симптомы
- Причины
- Диагностика
- Лечение
- Прогноз
Названия
Название: Апноэ недоношенных.

Апноэ недоношенных
Описание
Апноэ недоношенных. Приступы спонтанной остановки дыхания у недоношенных детей вследствие морфологической и функциональной незрелости определенных структур головного мозга. Проявляется остановкой дыхания длительностью не менее 20 секунд. Сопровождается замедлением сердцебиения, снижением сатурации крови и изменением цвета кожных покровов (цианоз или бледность). Апноэ недоношенных диагностируется по результатам аппаратного мониторинга. Факт остановки дыхания также подтверждается по отсутствию дыхательных движений. Лечение включает кислородную поддержку, медикаментозную стимуляцию дыхания, ускорение созревания структур бронхиального дерева.
Дополнительные факты
Апноэ недоношенных встречается у 25-50% новорожденных, родившихся раньше нормального срока гестации (37-42 недели). Близким состоянием является так называемое периодическое дыхание, для которого характерна меньшая по времени продолжительность приступов, чем при апноэ недоношенных. Важно понимать, что остановка дыхания у недоношенных детей возникает с высокой долей вероятности, при этом само состояние недоношенности является крайне актуальным для педиатрии, поскольку, наряду с апноэ, влечет множество других рисков для жизни ребенка. Особенно это касается детей, родившихся раньше 30 недели гестации. Кроме того, остановку дыхания очень трудно диагностировать при отсутствии соответствующей аппаратуры, а длительное нахождение ребенка на ИВЛ также чревато отрицательными последствиями.

Апноэ недоношенных
Симптомы
Судороги.
Причины
Основная причина спонтанной остановки дыхания – незрелость центральных и периферических структур нервной системы. Миелинизация нервных волокон, обеспечивающих акт дыхания, в норме заканчивается к 36-37 неделе гестации. Все дети, рожденные на более ранних сроках беременности, подвержены риску развития апноэ недоношенных. Кроме того, остановка дыхания может быть связана с прямым поражением мозговых структур вследствие внутриутробных инфекций, менингита, внутрижелудочковых кровоизлияний и других состояний, часто встречающихся у недоношенных детей.
Известно, что новорожденные большую часть времени проводят во сне. Недоношенные малыши спят около 80% времени в сутки. В фазе быстрого сна на общую незрелость нервной системы накладывается характерное для спящего ребенка снижение частоты дыхательных движений и еще большее ослабление центрального контроля дыхания. Также у недоношенных детей наблюдается патологическая реакция на гипоксию. Дефицит кислорода вызывает у них брадикардию и урежение дыхания вместо компенсаторного усиления и учащения дыхательных движений. Редко причиной апноэ недоношенных является обструкция верхних дыхательных путей. Обычно это связано со слабостью и недоразвитием мышечного каркаса.
Заметить признаки остановки дыхания можно по изменению цвета кожи малыша. Апноэ сопровождается цианозом или бледностью кожных покровов. Беспокойство отсутствует, напротив, отмечается угнетение нервной системы. Состояние часто сопровождается симптомами сопутствующих заболеваний. Могут наблюдаться судороги, в том числе с потерей сознания. Признаки интоксикации характерны для инфекционных патологий: пневмонии, менингита, сепсиса любой этиологии В случае идиопатических апноэ недоношенных других симптомов, кроме остановки дыхания, не выявляется. Поскольку состояние недоношенности в большинстве случаев требует респираторной поддержки, апноэ могут регистрироваться специальной аппаратурой.
Диагностика
Клинические признаки являются косвенными и далеко не всегда заметны педиатру. Основу диагностики составляют данные аппаратного мониторинга. Апноэ недоношенных диагностируются при снижении сатурации до 85% и ниже. Длительность приступа составляет не менее 20 секунд. Приступы меньшей продолжительности также могут считаться апноэ недоношенных, если сопровождаются брадикардией с частотой сердечных сокращений от 100 уд/мин и ниже. Визуально заметить остановку дыхания можно по ослаблению или прекращению сокращений межреберных мышц и диафрагмы. Этот же признак позволяет различить апноэ центрального и обструктивного генеза, поскольку в последнем случае дыхательные движения не прекращаются.
Во всех случаях остановки дыхания необходимо выяснение причин развития апноэ. Поскольку чаще всего имеет место центральный и смешанный генез апноэ недоношенных, осуществляется диагностика состояния головного мозга. Применяется нейросонография, по показаниям проводится люмбальная пункция, позволяющая выявить признаки воспаления, внутрижелудочкого кровоизлияния, а также взять материал для посева с целью определения возбудителей внутриутробных инфекций. Исключаются опухоли головного мозга, особенно стволовой локализации, поскольку именно в стволе мозга находится дыхательный центр. Пневмония подтверждается рентгенологически. Признаки нарушений носового дыхания можно обнаружить при передней риноскопии.
Лечение
Лечение проводится в отделении интенсивной терапии. Вид кислородной поддержки определяется индивидуально. Глубоко недоношенные дети всегда находятся на ИВЛ. В терапии используются центральные стимуляторы дыхания. Также назначаются метилксантины с целью профилактики обструкции дыхательных путей. Возможно применение сурфактанта для ускорения созревания альвеолярного эпителия. Проводится терапия других состояний, сопутствующих недоношенности. При необходимости вводятся антибиотики, осуществляется противошоковая терапия. Выписка возможна после достижения постконцептуального возраста 36-37 недель. Критерием выздоровления считается отсутствие приступов апноэ недоношенных в течение 7-10 дней.
Прогноз
Прогноз чаще благоприятный. Исключение составляют глубоко недоношенные дети, поскольку степень незрелости нервной системы и дыхательного тракта в данном случае является критической. Смерть может наступить как вследствие приступов апноэ недоношенных, так и от сопутствующих заболеваний. В большинстве случаев дыхательная функция стабилизируется по мере созревания альвеолярного эпителия и структур головного мозга, регулирующих акт дыхания. После выписки детям показано наблюдение, нередко рекомендуется использование мониторов апноэ, позволяющих регистрировать приступы.
Источник
Содержание
- Описание
- Дополнительные факты
- Классификация
- Диагностика
- Лечение
- Прогноз
- Профилактика
Названия
Название: Синдром сонных апноэ.
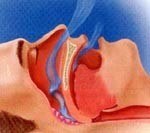
Синдром сонных апноэ
Описание
Синдром сонных апноэ. Нарушение сна, сопровождаемое эпизодами остановки носоротового дыхания продолжительностью не менее 10 секунд. При синдроме сонных апноэ может регистрироваться от 5 до 60 и более кратковременных остановок дыхания. Также отмечается храп, беспокойный ночной сон, дневная сонливость, снижение работоспособности. Наличие синдрома сонных апноэ выявляется при проведении полисомнографии, а его причины – в ходе оториноларингологического обследования. Для лечения синдрома сонных апноэ используются немедикаментозные (специальные оральные приспособления, кислородотерапия), медикаментозные и хирургические методы, направленные на устранение причины нарушения.
Дополнительные факты
Синдром сонных (ночных) апноэ – расстройство дыхательной функции, характеризующееся периодическими остановками дыхания во сне. Кроме ночных остановок дыхания для синдрома сонных апноэ характерны постоянный сильный храп и выраженная дневная сонливость. Остановка дыхания во сне является потенциально опасным для жизни состоянием, сопровождающимся гемодинамическими расстройствами и нестабильной сердечной деятельностью.
Дыхательные паузы продолжительностью 10 секунд при синдроме сонных апноэ вызывают гипоксию (недостаток кислорода) и гипоксемию (повышение углекислоты), стимулирующие головной мозг, что ведет к частым пробуждениям и возобновлению дыхания. После нового засыпания вновь следует кратковременная остановка дыхания и пробуждение. Количество эпизодов апноэ зависит от тяжести нарушений и может повторяться от 5 до 100 раз в час, складываясь в общую продолжительность дыхательных пауз до 3-4 часов за ночь. Развитие синдрома сонных апноэ нарушает нормальную физиологию сна, делая его прерывистым, поверхностным, некомфортным.
По статистике синдромом сонных апноэ страдают 4% мужчин и 2% женщин среднего возраста, с возрастом вероятность апноэ возрастает. Женщины наиболее подвержены развитию апноэ в период менопаузы. Близкой к апноэ респираторной дисфункцией является гипноэ – уменьшение объема дыхательного потока на 30% и более по сравнению с обычным на протяжении 10 секунд, ведущее к снижению перфузии кислорода более чем на 4%. У здоровых лиц встречается физиологическое апноэ — короткие, периодически возникающие остановки дыхания во сне длительностью не более 10 секунд и с частотой не более 5 в один час, считающиеся вариантом нормы и не угрожающие здоровью. Решение проблемы требует интеграции усилий и знаний в области оториноларингологии, пульмонологии, сомнологии.
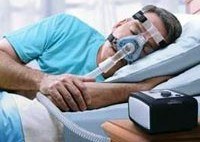
Синдром сонных апноэ
Классификация
По патогенетическому механизму развития синдрома сонных апноэ выделяют его центральную, обструктивную и смешанную формы. Синдром центральных сонных апноэ развивается в результате нарушения центральных механизмов регуляции дыхания вследствие органических поражений головного мозга или первичной недостаточности дыхательного центра. Апноэ во сне при центральной форме синдрома обусловлено прекращением поступления к дыхательной мускулатуре нервных импульсов. Этот же механизм развития лежит в основе периодического дыхания Чейн-Стокса, которое характеризуется чередованием поверхностных и редких дыхательных движений с частыми и глубокими, переходящими затем в апноэ.
Синдром обструктивных сонных апноэ развивается вследствие спадения или окклюзии верхних дыхательных путей при сохранении дыхательной регуляции со стороны ЦНС и активности дыхательной мускулатуры. Некоторые авторы включают синдром обструктивных сонных апноэ в синдромный комплекс обструктивных апноэ-гипноэ, к которому также относится ряд респираторных дисфункций, развивающихся во сне:
• Cиндром гиповентиляции – характеризуется устойчивым снижением вентиляции легких и перфузии крови кислородом.
• Cиндром патологического храпа.
• Cиндром ожирения-гиповентиляции – газообменные нарушения, развивающиеся на фоне избыточного увеличения массы тела и сопровождающиеся стойким снижением перфузии крови кислородом с дневными и ночными гипоксемиями.
• Cиндром сочетанной обструкции респираторных путей – сочетание нарушений проходимости верхних (на уровне глотки) и нижних (на уровне бронхов) дыхательных путей, приводящие к развитию гипоксемии.
Синдром смешанных сонных апноэ включает комбинацию механизмов центральной и обструктивной формы. По количеству эпизодов апноэ устанавливается степень тяжести течения синдрома сонных апноэ:
• до 5 эпизодов апноэ в час (или до 15 апноэ-гипопноэ) — синдрома сонных апноэ нет;
• от 5 до 15 апноэ в час (или от 15 до 30 апноэ-гипопноэ) – синдром сонных апноэ легкой степени;
• от 15 до 30 апноэ в час (или от 30 до 60 апноэ-гипопноэ) — синдром сонных апноэ средней степени;
• свыше 30 апноэ в час (или более 60 апноэ-гипноэ) — синдром сонных апноэ тяжелой степени.
Диагностика
В распознавании синдрома сонных апноэ важен контакт с родственниками пациента и их участие в установлении факта остановок дыхания во сне. Для диагностики синдрома сонных апноэ в амбулаторной практике используется метод В. И. Ровинского: один из родственников во время сна пациента засекает с помощью часов с секундной стрелкой продолжительность дыхательных пауз.
При осмотре у пациентов обычно определяется индекс массы тела (ИМТ) 35, что соответствует II степени ожирения, окружность шеи 40 см у женщин и 43 см у мужчин, показатели артериального давления превышают 140/90 мм.
Пациентам с синдромом сонных апноэ проводится консультация отоларинголога, в ходе которой нередко выявляется патология ЛОР-органов: ринит, синусит, искривление перегородки носа, хронический тонзиллит, полипоз и тд Исследование носоглотки дополняется фарингоскопией, ларингоскопией и риноскопией с помощью гибкого фиброэндоскопа.
Достоверную картину наличия синдрома сонных апноэ позволяет установит проведение полисомнографического исследования. Полисомнография сочетает в себе длительную (свыше 8 часов) одновременную регистрацию электрических потенциалов (ЭЭГ головного мозга, ЭКГ, электромиограммы, электроокулограммы) и респираторной активности (воздушных потоков, проходящих через рот и нос, дыхательных усилий мускулатуры брюшной и грудной полости, насыщение (SaO 2) крови кислородом, феномена храпа, позы тела во время сна). При анализе записи полисомнографии определяется количество и длительность эпизодов апноэ во сне и степень выраженности происходящих при этом изменений.
Вариантом полисомнографии является полиграфическое исследование – ночная регистрация электрических потенциалов организма, включающая от 2 до 8 позиций: ЭКГ, носового дыхательного потока, грудного и брюшного усилия, насыщения кислородом артериальной крови, мышечной активности нижних конечностей, звукового феномена храпа, позиции тела во время сна.
Лечение
Программа лечения синдрома сонных апноэ может включать использование немедикаментозных, медикаментозных и хирургических методов воздействия на причину заболевания. Общие рекомендации при нетяжелых нарушениях ночного дыхания включают сон с приподнятым головным концом кровати (на 20 см выше обычного), исключение сна в положении на спине, закапывание на ночь ксилометазолина (галазолина) в нос для улучшения носового дыхания, полоскание горла раствором эфирных масел, лечение патологии ЛОР-органов (хронического ринита, синусита), эндокринопатий, исключение приема снотворных и алкоголя, снижение веса.
Во время сна возможно применение различных оральных приспособлений (выдвигателей нижней челюсти, удерживателей языка), способствующих поддержанию просвета дыхательных путей, кислородотерапии.
Использование чрезмасочной аппаратной СИПАП–терапии (СИПАП-вентиляции), обеспечивающей поддержание постоянного положительного давления воздухоносных путей, позволяет нормализовать ночное дыхание и улучшить дневное самочувствие пациентов с синдромом сонных апноэ. Этот метод на сегодняшний день считается наиболее перспективным и эффективным. Назначение приема теофиллина не всегда дает желаемый эффект у пациентов с обструктивным ночным апноэ. При центральной форме синдрома сонных апноэ возможен положительный эффект от приема ацетазоламида.
Оперативные вмешательства при синдроме сонных апноэ рассматриваются как вспомогательные в случаях имеющихся аномалий и дефектов в строении верхних респираторных путей или их хронических заболеваниях. В ряде случает аденоидэктомия, коррекция носовой перегородки и тонзиллэктомия позволяют полностью устранить причины синдрома сонных апноэ. Операции по увулопалатофарингопластике и трахеостомии проводятся при крайне тяжелых расстройствах.
Прогноз
Синдром сонных апноэ является далеко не безобидным расстройством. Нарастание клинической симптоматики происходит со временем и может вызывать тяжелую степень инвалидности или летальный исход у 40% пациентов в первые 5 лет развития заболевания, у 50% — на протяжении последующих 5 лет и у 94% пациентов с 15-летним стажем заболевания.
Показатели уровня смертности у пациентов с синдромом сонных апноэ в 4,5 раза превышают таковые в общей популяции. Применение СРАР-терапии позволило сократить уровень смертности на 48% и увеличить продолжительность жизни на 15 лет. Однако, этот метод не оказывает воздействия на патогенез синдрома сонных апноэ.
Профилактика
Профилактика возможных осложнений апноэ во сне диктует необходимость участия в лечении синдрома специалистов пульмонологов, отоларингологов, кардиологов, неврологов. В случае синдрома сонных апноэ можно говорить только о проведении неспецифической профилактики, включающей в себя нормализацию веса, отказ от курения, приема снотворных препаратов, алкоголя, лечение заболеваний носоглотки.
Источник
