Апаллический синдром и как его лечить
Одним из симптоматических комплексов, которые исключают присутствие признаков сознания у человека, является апаллический синдром. Медики связывают данную патологию с обширным повреждением коры головного мозга. Также ее принято рассматривать как переходное состояние при выходе больного из комы. На текущий момент медицина не может предложить лечение синдрома. Медиками назначаются лишь методы терапии, основная задача которых заключается в продлении жизни пациента.
Что такое апаллический синдром?
Апаллический синдром встречается у 25-100 пациентов на 1 млн. человек в популяции, во многих странах отмечается тенденция к увеличению числа случаев
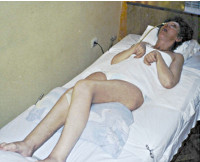
Апаллический синдром у взрослых и детей – это своеобразный выход пациента из состояния комы. При данном патологическом процессе у человека открыты глаза, но его взгляд не фиксируется на чем-либо конкретном. Также у людей при бодрствующей коме могут чередоваться периоды сна и бодрствования. Признаки сознания у них отсутствуют.
В перечне болезней (международной классификации) МКБ-10 заболеванию отведен код Q87.0.
Патологию связывают с тотальным расстройством функции коры головного мозга, которое в отдельных случаях оказывается необратимым. Часто авторы медицинских статей путают понятия апаллического синдрома с вегетативным состоянием. На самом деле они сильно отличаются друг от друга, что доказывается современными методами диагностики.
Причины нарушения
Кома, которая сопровождается состоянием бодрствования (бодрствующая кома), развивается по разным причинам. У взрослых патологический процесс может быть вызван следующими неблагоприятными факторами:
- Травмы головы.
- Менингит вирусного характера.
- Сложные операции на головном мозге.
- Ишемическая болезнь.
- Инсульт.
- Отравление организма токсическими веществами.
У детей заболевание чаще всего провоцируется инфекционным менингитом, тяжелыми травмами и оперативными вмешательствами на головном мозге. Пожилые люди сталкиваются с данным синдромом из-за развития сердечных заболеваний.
Симптоматика у детей и взрослых
Симптомы апаллического синдрома составляют парадокс: наличие видимых признаков сознания при отсутствии объективных критериев осознания пациентом себя и окружающего мира
Симптомы, которые наблюдаются у людей с подобными заболеваниями, проявляются в момент, когда пациент выбирается из комы. При этом сохраняется вегетативное состояние. Врачи могут диагностировать течение апаллического синдрома у больных, у которых присутствуют следующие характерные для него признаки:
- Неспособность фиксироваться на отдельном предмете или человеке.
- Отсутствие реакции на внешние раздражители.
- Естественная чувствительность к боли.
- Существенное замедление жевательной и глотательной функций.
- Сохранение функции кровяного давления, дыхания и сердцебиения.
- Сохранение режима сна и бодрствования.
Когда пациент не спит, у него можно диагностировать учащенный пульс, повышенное артериальное давление, симптом беспокойных ног и сердечные боли. В ряде случаев присутствует озноб нижних конечностей и повышение общей температуры тела.
Когда пациент с апаллическим синдромом спит, то у него отмечается пониженное артериальное давление и замедленный пульс. Также у больного увеличивается потоотделение и краснеет лицо. Не исключается возникновение признаков тошноты и удушья.
Заболевание выдает себя типичным положением тела больного. Поза характеризуется небольшим изгибом в области коленного и локтевого суставов. Руки оказываются сжатыми в кулаки, а ступни подвергаются подошвенному сгибанию. Нередко врачи диагностируют мышечные спазмы верхних и нижних конечностей. Могут возникать незначительные двигательные реакции.
Осложнения
Если не начать лечение пациента от апаллического синдрома, то у него возникнут осложнения. Из-за бодрствующей комы человеку приходится постоянно находиться в постели. Его движения сильно ограничены. В результате этого на теле больного появляются пролежни, которые могут стать причиной развития инфекционных заболеваний.
У людей с апаллическим синдромом могут проявиться следующие осложнения:
- Инфекции мочевыводящих путей.
- Застойная пневмония.
- Угасание мозговых функций.
- Сепсис.
Без надлежащего лечения и ухода пациента в скором времени будет ожидать летальный исход.
Диагностика
Апаллический синдром может привести к окончательному угасанию всех мозговых функций с летальным исходом, а диагностировать синдром непросто
Патология тяжело поддается диагностике, так как у пациентов в таком состоянии отсутствуют признаки сознания. Диагностировать заболевание у младенцев удается лишь спустя три месяца после их рождения. Раньше этого времени ни один врач не способен правильно отличить синдром бодрствующей комы от других подобных патологий.
Диагностикой апаллического синдрома занимается сразу несколько специалистов. В процессе постановки диагноза участвуют невролог, анестезиолог, нейрофизиолог и (в отдельных случаях) нейрохирург.
С целью диагностики патологического процесса проводятся следующие исследовательские мероприятия:
- Неврологический осмотр. Врач заметит отсутствие контакта с пациентом. Может быть заметно резкое движение глаз, что часто встречается при апаллическом синдроме. Также присутствуют реакции на болезненную стимуляцию. У человека остаются спинальные и краниальные рефлексы, сохраняется вегетативная функция. В ходе осмотра выявляется наличие симметричных рефлексов и увеличение сухожильных рефлексов.
- Электроэнцефалография. В ходе диагностики выявляется низковолновая ЭЭГ. Присутствует дельта-ритм или же тета-ритм. В отдельных случаях можно заметить ритмы бета и альфа.
- Магнитно-резонансная и компьютерная томография (МРТ и КТ) головного мозга. Исследование позволяет обнаружить очаги некроза, гематомы, опухоли разных размеров и отеки мозга.
- Позитронно-эмиссионная томография (ПЭТ-КТ). Диагностика предназначена для определения уменьшения коркового обмена веществ.
- Транскраниальная УЗДГ. Используется в качестве вспомогательной диагностики. Процедура предназначена для оценки церебральной гемодинамики.
В обязательном порядке проводится дифференциальная диагностика. С ее помощью медикам удается отличить патологию от комы и сопора, а также состояния минимального сознания. В процессе дифференцирования применяют клинические шкалы.
Возможно ли лечение бодрствующей комы?
Терапия при апаллическом синдроме направлена на жизнеобеспечение человека. Лечебные методы помогают предупредить развитие осложнений, которые могут стать причиной летального исхода.
Единый стандарт лечения больных в таком состоянии отсутствует.
Лечение патологического состояния может занимать несколько месяцев или лет. По результатам диагностики медиками назначаются консервативные или радикальные методы терапии.
Консервативная терапия
Больным с апаллическим синдромом показана лечебная физкультура пассивного типа
Действие лечебного курса при апаллическом синдроме направлено на стимуляцию восстановительных процессов в организме больного. Ему назначаются разные группы медикаментов, которые помогают добиться положительного результата. Пациент нуждается в витаминной, эндолюмбальной, сосудистой и ноотропной терапии.
В обязательном порядке проводится обонятельная, слуховая, тактильная и зрительная стимуляция.
Пациенту обеспечивается искусственное питание. Переходя на него, он получает все необходимые питательные вещества, которые помогают поддерживать основные функции организма.
Параллельно медики занимаются профилактикой развития осложнений. Для этого больным назначаются миорелаксанты. Близкие родственники пациентов или медсестры должны регулярно менять постельное белье человека, проводить замену позы и заниматься гигиеной его тела. Данные меры позволяют предупредить образование пролежней.
Пациентам с апаллическим синдромом рекомендованы массажи и лечебная физкультура пассивного типа.
Хирургическая терапия
По показаниям больным проводятся шунтирующие операции. Они рекомендованы при развитии выраженной гидроцефалии. Также часто применяется глубинная электростимуляция мозга. Ее осуществляют путем введения микроэлектродов, которые способствуют активации ствола.
Кто вышел из апаллического синдрома, шансы
Шансы на то, что человек выйдет из бодрствующей комы, очень малы. Исход прогноза выздоровления напрямую зависит от характера и степени поражения мозга, которое привело к развитию патологии.
Большой процент пациентов остаются инвалидами вследствие выраженного течения апаллического синдрома.
Если болезнь продолжает активно прогрессировать, то человек умирает.
Практически в 50% случаев пациентов ожидает неблагоприятный исход. Человек не выходит из бодрствующей комы, так как у него наблюдаются необратимые процессы, нарушающие функции внутренних систем и органов.
В медицинской практике все же были зафиксированы случаи выхода пациентов из коматозного состояния при апаллическом синдроме. Больной провел в нем больше полугода. Этому человеку удалось добиться благоприятного исхода благодаря своевременно оказанной помощи медиков и тщательному уходу, который был обеспечен его близкими родственниками.
Источник
Апаллический синдром — клинический симптомокомплекс, включающий отсутствие признаков осознанности при наличии открывания глаз, чередования сон/бодрствования. По мнению неврологов, связан с обширным поражением коры мозга. Может являться переходным состоянием при выходе из комы. Диагностируется исключительно клинически с помощью шкал для оценки уровня сознания. Инструментальные обследования (ЭЭГ, МРТ, МСКТ, ПЭТ, УЗДГ) являются вспомогательными, позволяют установить причинную патологию. Лечение направлено на стимуляцию восстановления, поддержание жизненно важных функций, предупреждение осложнений, уменьшение гидроцефалии.
Общие сведения
Новая кора (неокортекс), состоящая из 6 слоёв нейронов, покрывает поверхность полушарий головного мозга и имеет анатомическое название «паллиум» — плащ. Соответственно, апаллический означает отсутствие паллиума, его функциональное «выключение». Термин «апаллический синдром» предложен немецким врачом Кретчмером в 1940, используется в Германии, странах СНГ. В англоязычных источниках по неврологии употребляется введённый в 1972 году термин «вегетативное состояние». Апаллический синдром (АС) встречается у 25-100 пациентов на 1 млн. человек в популяции, во многих странах отмечается тенденция к увеличению числа случаев. АС наблюдается у лиц обоих полов различных возрастных групп – от грудных младенцев до глубоких стариков.
Причины апаллического синдрома
В основе АС лежит тотальное или субтотальное поражение неокортекса при сохранении функции ствола мозга. Этиологическими факторами выступают:
- Черепно-мозговая травма. Травматический генез имеет большинство случаев АС молодого возраста.
- Церебральная гипоксия. Отмечается при отравлении угарным газом, асфиксии, тяжёлой артериальной гипотонии, остановке сердца вследствие сердечных заболеваний, в ходе оперативных вмешательств.
- Нейроинфекции. Апаллический синдром может становиться исходом острых инфекционных процессов с обширным поражением мозговой коры, возникать на заключительной стадии медленных инфекций ЦНС (лейкоэнцефалита Шильдера, прогрессирующего краснушного панэнцефалита).
- Опухоли головного мозга. В отдельных случаях обширные опухолевые процессы приводят к АС, обусловленному гипоксией, нейротоксикозом, отёком головного мозга.
- Прогрессирующие дегенеративные заболевания. Являются основной причиной АС у пациентов пожилого возраста. Синдром наблюдается на поздней стадии болезни Альцгеймера, Крейтцфельдта-Якоба, Пика, сосудистой деменции, алкогольной энцефалопатии.
- Острые дисметаболические состояния. Уремическая, гипогликемическая, печёночная кома могут переходить в апаллическое состояние.
- Аномалии головного мозга: микроцефалия, тяжёлая корковая дисплазия. Обуславливают апаллический синдром у детей младшего возраста.
Патогенез
Морфологическая картина коркового поражения при АС неспецифична, различается у разных пациентов. Гипоксические повреждения сопровождаются некрозом, травматические — диффузным аксональным повреждением, дегенеративные — атрофией. Вариабельность объёма и характера поражения, отсутствие в ряде случаев значительных морфологических изменений, свидетельствует о функциональных нарушениях, приводящих к «выключению» коры. Патофизиологические основы этих процессов находятся в стадии изучения.
Переход из комы в апаллическое состояние характеризуется восстановлением функции ретикулярной формации, подкорковых структур. Возобновление связей подкорки и коры приводит к дальнейшему восстановлению сознания. Если корковые связи не восстанавливаются, не формируются вновь или формируются неправильно, возникает хроническое вегетативное состояние — апаллический синдром. В исходе прогрессирующей корковой дегенерации АС развивается вследствие массовой утраты связей, обеспечивающих взаимодействие нейронов внутри коры и с нижележащими структурами.
Симптомы апаллического синдрома
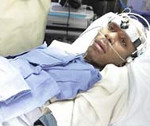
Основу клинической картины составляет парадокс: наличие видимых признаков сознания при отсутствии объективных критериев осознания пациентом себя и окружающего мира. Больной открывает глаза, двигает ими в состоянии бодрствования, реагирует на болевые раздражения, проходит циклы «сон-бодрствование», что формирует впечатление осознанности. Однако не наблюдается никаких признаков осознанной деятельности, целенаправленной активности. Движения спонтанны, эмоциональные и осознанные реакции отсутствуют. Перемещение глаз хаотично, реакция слежения не наблюдается. Чередование сна и состояния бодрствования не зависит от времени суток.
Лицо пациента маскообразное, без мимики. Жевание и глотание замедлены, могут отмечаться жевательные движения, моргание, зевота. В ответ на болевые стимулы возникает нецеленаправленная двигательная реакция, сопровождающаяся учащением ЧСС и дыхания, расширением зрачков. Функция тазовых органов не контролируется. Возможны эпилептические пароксизмы. Типично повышение мышечного тонуса: кисти сжаты, стопы в состоянии подошвенного сгибания, конечности согнуты и приведены. Функционирование гипоталамуса и мозгового ствола обеспечивает поддержание необходимой гемодинамики, дыхательной деятельности, вегетативной функции. В фазу бодрствования характерно преобладание симпатической нервной системы (учащение ЧСС, АД, возможен озноб), в состоянии сна — парасимпатической (снижение АД, ЧСС, повышенное потоотделение).
Апаллический синдром травматического, гипоксического, дисметаболического генеза возникает остро, зачастую наблюдается после предшествующей комы. Апаллический симптомокомплекс при дегенеративных процессах развивается постепенно, иногда в течение нескольких лет. В первом случае возможно восстановление сознания, первыми признаками которого являются фиксация взгляда, слежение глазами за предметом, выполнение простых инструкций (просьбы закрыть глаза, сжать пальцы). Поскольку известны случаи появления слежения взором без дальнейшего восстановления, принято считать этот симптом критерием выхода из апаллического состояния, только если он сочетается с иными признаками расширения сознания.
Осложнения
Вследствие постоянного спастического состояния конечностей развиваются контрактуры суставов. Длительное нахождение пациента в постели с резким ограничением двигательной активности способствует возникновению пролежней, застойной пневмонии. Возможно присоединение вторичной инфекции мочевыводящих путей с развитием пиелонефрита. Апаллический синдром может привести к окончательному угасанию всех мозговых функций с летальным исходом. Смертельно опасными для пациента могут стать инфекционные осложнения, переходящие в сепсис. Правильный уход, питание, поддерживающая терапия способны отсрочить появление осложнений, увеличить продолжительность жизни больного.
Диагностика
Из-за отсутствия чётких критериев сознания и осознанности диагностировать апаллический синдром непросто. Согласно общепринятым правилам, у грудных детей диагноз устанавливается после трехмесячного возраста, поскольку ранее нельзя достоверно дифференцировать осознанное и рефлекторное поведение. В постановке диагноза участвуют неврологи, анестезиологи-реаниматологи, нейрофизиологи, при необходимости — нейрохирурги. Проводятся следующие диагностические мероприятия:
- Неврологический осмотр. Контакт с пациентом полностью отсутствует. Отмечается спонтанное движение глазных яблок, нецеленаправленная реакция на болевые стимулы. Сохранены краниальные и спинальные рефлексы, вегетативная функция. Наблюдается гипертонус мышц конечностей с признаками пластичности, повышение сухожильных рефлексов, наличие симметричных патологических рефлексов.
- Электроэнцефалография. Характерна низковолновая ЭЭГ, дельта- или тета-ритм. У 10-20% больных отмечается альфа- или бета-ритм. Восстановление сопровождается появлением отчётливого альфа-ритма.
- МРТ головного мозга. МРТ и другие способы нейровизуализации (КТ, МСКТ) не выявляют специфических морфологических изменений. Картина соответствует основному заболеванию: определяются очаги некроза, гематомы, опухоли, внутримозговые дегенеративные процессы, отёк мозгового вещества. У 75% больных отмечается гидроцефалия. Большинство случаев АС сопровождаются атрофическими изменениями коры, однако подобная атрофия наблюдается у находящихся в сознании пациентов с деменцией.
- ПЭТ-КТ головного мозга. Позволяет диагностировать снижение коркового метаболизма на 40-50%. Восстановление протекает с активацией обмена веществ, регистрируемой на ПЭТ.
- Транскраниальная УЗДГ. Направлена на оценку церебральной гемодинамики. Имеет вспомогательное значение, используется преимущественно при решении вопроса о целесообразности шунтирующей операции у пациентов с гидроцефалией.
Необходимо дифференцировать апаллический синдром от комы, состояния минимального сознания, сопора. Дифференцировка осуществляется при помощи клинических шкал. Инструментальные методы не могут точно указать уровень сознания больного, позволяют установить характер поражения коры, судить об уровне метаболизма церебральных тканей.
Лечение апаллического синдрома
Терапия направлена на жизнеобеспечение пациента, предотвращение осложнений и восстановление сознания. Единый стандарт ведения больных отсутствует. Лечение проводится длительно, иногда месяцами. Применяются консервативные и хирургические методы:
Консервативная терапия:
- Стимуляция восстановительных процессов. Медикаментозная составляющая включает мощную ноотропную, витаминную, сосудистую терапию, эндолюмбальное введение кислорода. Параллельно проводится регулярная сенсорная стимуляция с использованием всего спектра стимулов: слуховых, тактильных, зрительных, обонятельных.
- Искусственное питание. Осуществляется через гастростому, поскольку зондовое питание зачастую сопровождается осложнениями: аспирацией пищи в дыхательные пути, гастроэзофагеальным рефлюксом, изъязвлениями слизистой в местах соприкосновения с зондом.
- Профилактика осложнений. С целью уменьшения спастичности и профилактики контрактур назначают миорелаксанты. Лучшим предупреждением пролежней и гиповентиляционной пневмонии является адекватный уход, включающий смену белья, перемену позы, высаживание при помощи специальных ортопедических приспособлений, пассивную лечебную физкультуру, массаж. Целесообразно приобщение к уходу родственников больного.
Хирургические методы:
- Шунтирующие операции. Показаны при выраженной гидроцефалии. Наиболее распространено люмбоперитонеальное и вентрикулоперитонеальное шунтирование.
- Глубинная электростимуляции мозга. Проводится путём стереотаксического введения микроэлектродов, посредством которых осуществляется стимуляция активирующих систем ствола.
- Нейротрансплантация. Является новой экспериментальной методикой лечения АС. Активирует регенерацию церебральных тканей, обеспечивает материал для реконструкции повреждённых участков. Введение эмбриональных нервных клеток производится интравентрикулярно (в мозговые желудочки), интрацеребрально (в кору или повреждённые глубинные участки мозга).
Прогноз и профилактика
Исход зависит от характера мозгового поражения, обусловившего апаллический синдром, возраста больного, продолжительности комы, наличия судорожных приступов. Остро развившийся АС может завершиться восстановлением сознания, но в большинстве случаев пациенты остаются инвалидами вследствие выраженного психоорганического синдрома. В случае прогрессирующей церебральной дегенерации апаллический синдром является терминальной стадией и оканчивается летально. Профилактика возникновения АС заключается в предупреждении травм, нейроинфекций, интоксикаций, своевременном лечении сердечно-сосудистой патологии.
Источник
