Антифосфолипидный синдром как выносить ребенка

Итак, вчера мы поговорили о том, что такое антифосфолипидный синдром, и когда, в каких случаях можно ожидать его возникновения. Мы начали говорить с вами о подготовке к беременности, в случае, если при ранее возникавших беременностях были серьезные осложнения и трудности, и особенно, если беременность закончилась выкидышем или гибелью плода. Но мы с вами не успели обсудить все особые вопросы в развитии антифосфолипидного синдрома. Поэтому, предлагаю продолжить разговор.
Почему еще может быть антифосфолипидный синдром?
Зачастую, при наличии антифосфолипидного синдрома у женщины выявляют наличие хронической вирусной или же микробной инфекции, инфицировании особыми микроорганизмами. Могут выявляться уреаплазмоз, хламидиоз, вирус Эббштейн-Барр, вирус герпеса и цитомегалия, токсоплазмы. Именно поэтому, первым этапом при подготовке к беременности будет полноценное обследование и проведение при необходимости комплекса лечения – применение антимикробных, химиотерапевических препаратов, противовирусных препаратов или иммунокорректоров, стимулирующей терапии. При лечении параллельно назначается еще и комплекс других препаратов – витаминов, минералов и метаболитных комплексов.
Что особенного в синдроме?
При антифосфолипидном синдроме у женщины могут резко изменяться основные показатели свертывающей и противосвертывающей системы крови (сосудистый и клеточный гомеостаз), что приводит к различным патологическим синдромам: «густой крови», сгущению крови, склонности к тромбозам, что резко может нарушить нормальное течение беременности, если врачи не вмешаются с терапией. Так, у многих женщин с данным синдромом в первом же триместре беременности развивается чрезмерная активность и избыточное количество тромбоцитов, зачастую очень устойчивое к проведению какой-либо терапии.
Во время второго триместра данные нарушения могут резко усугубляться, что приводит к состоянию так называемой гиперкоагуляции (повышению свертывания крови), к активации процессов тромбообразования и образования мелких внутрисосудистых тромбиков, что резко нарушит кровообращение в тканях и органах. В крови женщины с антифосфолипидным синдромом может проявляться развитие тяжелейшего осложнения со стороны свертывания – ДВС-синдрома, или сочетания в одних сосудах тромбов и одновременно в других – кровоточивости. Таким женщинам необходимо проведение регулярных коагулограмм – анализов крови на свертывание.
К периоду третьего триместра состояние повышенной свертываемости только усиливается, и удержать показатели крови в пределах нормы можно только под контролем медикаментов, а подобные же исследования будут проводиться до самых родов и даже после них. Если же не контролировать процессы свертывания, то тромбы могут возникать внутри сосудов в плаценте. Это приводит к хронической гипоксии плода и нарушению его нормального развития вплоть до гибели плода от тяжелой гипоксии.
На втором этапе подготовки к будущей беременности у женщины с антифосфолипидным синдромом необходимо провести повторное обследование уже после активной проведенной терапии. При этом проводят контроль в системе свертывания крови, а также исследование уровня волчаночного коагулянта и уровня антифосфолипидных антител. Если система гомеостаза нарушена, врач применит в лечении такие препараты, которые предотвращают тромбообразование, как «Курантил» или «Аспирин», «Реополиглюкин» или «Трентал», «Инфукол». Кроме того, врач может рекомендовать женщине применение таких препаратов как антикоагулянты – «Фрагмин», «Гепарин» или «Фраксипарин».
Если во время лечения наступает желанная и планируемая беременность на фоне обследований и лечения, постоянно необходимо проводить динамическое наблюдение и контроль за формированием плацентарного комплекса и развитием плода. Кроме того, проводят профилактику развития фетоплацентарной недостаточности, а также коррекцию различных функций плаценты при ее проблемах – назначают «Актовегин» или «Инстенон».
Если беременность развилась на фоне антифосфолипидного синдрома.
Если беременность возникла, необходимо выбрать особую тактику ведения данной беременности, так как она изначально будет непростой. Важно рано встать на учет у опытного врача и проводить с первого триместра, на этапе органогенеза и закладки всех внутренних органов, постоянные анализы крови на свертывание – каждые две недели сдают коагулограмму.
С момента планируемого зачатия или с раннего срока беременности, уже наступившей, назначается терапия гормонами из группы глюкокортикоидов, которые имеют противоаллергическое, противовоспалительное и даже противошоковое действие на организм. Обычно назначают глюкокортикоиды по типу «Дексаметазона», «Метипреда», «Преднизолона», и часто сочетают еще и с препаратами, препятствующими коагуляции и агрегации тромбоцитов, это лишает антитела против фосфолипидов своего действия, и выводит антифосфолипидные антитела из тела женщины, что в конечном итоге приводит к состоянию повышенной свертываемости и вязкости крови, нормализуя свертывание крови.
Так как у всех пациенток с антифосфолипидными антителами имеются хронические вирусные инфекции – особенно герпесные вирусы, цитомегалия или вирусы Коксаки, при беременности на фоне приема глюкокортикоидов может быть активация этих вирусов и оказание ими негативного действия. На фоне терапии антифосфолипидного синдрома рекомендуется проведение не менее трех последовательных курсов профилактики иммунопрепаратами – обычно вводят «Октагам» или «Иммуноглобулин» в определенных дозах через день, одновременно женщине рекомендуют применение вифероновых свечей.
В малых дозах, введенный извне, иммуноглобулин не подавляет синтез своих иммуноглобулинов, что стимулирует собственные иммунные силы организма. Повторяют курсы введения иммуноглобулинов каждые два-три месяца, и последний курс проводят перед родами. Эти курсы могут предупреждать обострение вирусных инфекций и для подавления аутоантител к антифосфолипидам и опосредованно защищает малыша от повреждений, помогая ему нормально развиваться.
Что могут давать данные курсы.
Введение иммуноглобулина может быть осложненным – могут возникать аллергические реакции, приступы головных болей, явления простудных симптомов с насморком и кашлем. Чтобы избежать более серьезных осложнений, необходимо исследовать иммунный статус и уровень интерферона – особенно интересно исследование IgA, а также класса М или G. Если иммуноглобулинов класса А очень много, тогда введение иммуноглобулинов очень опасно развитием аллергии. Тогда назначаются предварительно антигистаминные препараты, обильное питье жидкостей и жаропонижающие средства. Запрещено введение всех препаратов до еды, обязательно нужно предварительно покушать.
Чем опасен антифосфолипидный синдром беременным?
Такие беременные относятся к группе высокого риска по развитию плодо-плацентарной недостаточности, и женщине требуется тщательно контролировать состояние кровообращения в сосудах плаценты, кровообращение у плода при проведении ультразвука и доплерографии. Обычно такие исследования проводят во втором или третьем триместрах беременности, начинают исследования с шестнадцати недель, ее проводят примерно каждые четыре-шесть недель. Это поможет врачам вовремя заметить проблемы с развитием плаценты, ее строение и толщину, нарушение кровообращения в сосудах плаценты, а также это помогает оценивать адекватность лечения, особенно в условиях недостаточности плаценты и развитии гипотрофии.
Как проводят профилактику?
Чтобы предотвратить развитие антифосфолипидного синдрома у женщин с подозрением на него, необходимо проведение терапии, которая улучшает обмен веществ. В комплекс терапии входит препарат с витаминами и особыми веществами, которые нормализуют обменные и восстановительные процессы на уровне клеток и их мембран. Но эти препараты сильно отличаются от привычных витаминов для беременных.
За время вынашивания малыша необходимо три или четыре подобных курса, длятся они двумя схемами по семь дней, на время приема этих препаратов поливитамины отменяют, а после окончания курса – их можно вновь принимать.
С целью предупреждения недостаточности плаценты у женщин с антифосфолипидным синдромом во втором триместре применяют «Актовегин» в таблетках или внутривенно. Если же возникают симптомы страдания плаценты, применяют «Когитум» или «Лемонтар», «Троксевазин», «Эссенциале». Если возникает гипоксия плода, гипотрофия и задержки развития, проводят курсы специального стационарного лечения.
При соблюдении подробных рекомендаций выносить беременность даже с таким серьезным диагнозом удается у 95% женщин, при этом они рожают вполне нормально и в дальнейшем дети ничем не отличаются от других детей.
Одна из причин бесплодия — антифосфолипидный синдром
Источник

К сожалению, не всегда беременность заканчивается рождением ребенка. Некоторые женщины сталкиваются с таким диагнозом как привычное невынашивание беременности. Зачастую он является следствием антифосфолипидного синдрома. Это тяжелое и опасное заболевание, которое может привести к самопроизвольному аборту, замершей беременности, задержке развития плода, его гибели, отслойке плаценты, гестозу и т.д.
Если женщине не оказывается медицинская помощь во время беременности, то в 95% случаев ребенок погибает. Однако при правильном лечении появляется возможность выносить и родить здорового малыша.
Антифосфолипидный синдром – что это такое?
Антифосфолипидный синдром (АФС) или синдром Хьюза представляет собой аутоиммунную патологию, в результате которой появляются антитела, направленные на фосфолипиды.
Фосфолипиды находятся в мембранах клеток организма человека. Они помогают транспортировать жиры и холестерин, а также растворять гидрофобные вещества. Фосфолипиды нужны для:
- поддержания пластичности мембран и восстановления их в случае повреждения;
- оказания воздействия на свертываемость крови и регенерацию тканей.
Если фосфолипидов недостаточное количество, то восстановление клеток не происходит, что грозит серьезными нарушениями в работе организма.
Антитела могут не только работать правильно, тем самым защищая от вирусов или бактерий, но и атаковать нужные элементы в теле. Воздействуя на фосфолипиды, они нарушают чаще всего мембраны клеток в сосудах или тромбоцитах. Результатом могут стать инсульт, самопроизвольный аборт, внутриутробное замирание плода и другие заболевания.
Среди основных причин, которые могут послужить развитию АФС является наличие:
- инфекционных болезней;
- полиартериита;
- раковых заболеваний;
- красной волчанки;
- СПИДа;
- некоторых заболеваний сосудов;
- генетической предрасположенности;
- терапии с помощью сильных гормональных или психотропных средств.
Чаще всего АФС встречается у женщин в возрасте от 20 до 40 лет, мужчины и дети реже страдают этим заболеванием.
Как проявляется АФС?
Зачастую заболевание может не сопровождаться никакими симптомами, поэтому человек даже не догадывается, что антитела вместо вирусов начинают поражать фосфолипиды. В таком случае только лабораторные исследования могут выявить патологию.
Среди проявляющихся симптомов можно выделить следующее:
- снижается зрение в результате появления тромбов в сетчатке;
- возникает гипертония;
- развивается почечная недостаточность;
- появляется белок в моче;
- проявляется сосудистый рисунок на теле, преимущественно на бедрах, лодыжках или стопах;
- происходят выкидыши, замершие беременности, преждевременные роды.
Диагностика антифосфолипидного синдрома при беременности
Чтобы диагностировать АФС при беременности требуется лабораторное подтверждение клинического проявления заболевания. Последнее может выражаться в различных патологиях беременности – повторных самопроизвольных абортах, замерших на любых сроках беременностях, преэклампсии и эклампсии.
Врач может предположить наличие антифосфолипидного синдрома, если у женщины в анамнезе:
- три и более выкидыша или замерших беременностей сроком до десяти недель;
- более одного раза погибал плод на сроках более десяти недель;
- преждевременные роды до 34 недели, ставшие результатом преэклампсии, эклампсии или плацентарной недостаточности.
С целью подтверждения диагноза проводятся иммуноферментные анализы:
- анализ крови на антитела к кардиолипину классов IgG и IgM;
- коагулограмму с тестами на волчаночной антикоагулянт;
- анализ крови на антитела к бета-2-гликопротеину 1;
- анализ крови на гомоцистеин.
Данные анализы должны подтвердить или опровергнуть заболевание. Назначаются они дважды за время беременности. Первый – на сроке до 6 недель, а второй не раньше, чем через 12 недель, но как правило в конце срока.
Что делать, если АФС обнаружен уже во время беременности?
Как только был выявлен антифосфолипидный синдром, женщине сразу назначается терапия. Ее целью является улучшение обмена веществ для профилактики различных патологий у ребенка.
Лечение включает лекарственные средства и витамины, которые нормализуют окислительно-восстановительные и обменные процессы на клеточном уровне. Курс проводится три или четыре раза во время вынашивания малыша. Важно при терапии АФС регулярно отслеживать с помощью ультразвукового исследования с доплером состояние плаценты и ребенка, чтобы не пропустить их ухудшение.
Особенности течения антифосфолипидного синдрома во время беременности
АФС может негативно влиять на беременность с самого ее начала, то есть еще с зачатия. Антитела нарушают клетки и эмбриобласта, и трофобласта, в результате чего глубина имплантации снижается. Кроме того, антитела могут стать причиной недостаточной выработки прогестерона, необходимого для вынашивания беременности.
Нарушения нормального течения беременности могут быть вызваны:
- эклампсией и преэклампсией;
- преждевременной отслойкой плаценты;
- тромбоцитопенией;
- венозными тромбоэмболическими осложнениями;
- катастрофическим АФС.
Для ребенка антифосфолипидный синдром опасен:
- привычным невынашиванием беременности;
- преждевременными родами;
- внутренней гибелью;
- задержкой развития;
- фетальными тромбозами.
Кроме того, после рождения у малыша возрастает риск тромбозов, которые зачастую сопровождаются аутизмом, а также бессимптомной циркуляцией антител к фосфолипидам.
Ведение беременности при антифосфолипидном синдроме
Для ведения беременности, осложненной антифосфолипидным синдромом, врач выбирает тактику, исходя из результатов иммуноферментных анализов, а также наличия в анамнезе осложненных беременностей.
В том случае, если анализы на антифосфолипидные антитела и волчаночный антикоагулянт положительные, но у женщины ранее не было ни тромбозов, ни проблем с беременностью, назначается аспирин до конца срока.
В других случаях, когда анализы положительные, но присутствовали выкидыши, замершие беременности, преждевременные роды, тромбозы, врач назначает аспирин и низкомолекулярный гепарин. В зависимости от того, осложнялись ли беременности тромбозами или нет, зависит дозировка гепаринов.
Если у женщины не только АФС, но и красная волчанка, то дополнительно прописываются глюкокортикоиды.
Помимо данных лекарственных средств врач в зависимости от состояния беременной может добавить препараты железа, Курантил и другие.
Если женщина получает лечение с применением гепаринов и аспирина, то ей вводят иммуноглобулин в целях профилактики активизации хронических или новых инфекций. Также дополнительно необходимо применять препараты, содержащие кальций и витамин D, чтобы восполнить запас кальция.
Если планируются естественные роды, то аспирин назначается до 37 недель, а гепарины вплоть до схваток. При кесаревом сечении аспирин отменяют за 10 дней, а гепарины за сутки до операции.
Помимо лекарственной терапии важно проводить:
- ультразвуковые исследования не реже одного раза в месяц, чтобы оценить состояние плаценты и плода;
- кардиотокографию, начиная с третьего триместра, для своевременного обнаружения гипоксии у ребенка;
- анализы на определение уровня антител к фосфолипидам дважды в течение всего срока беременности;
- коагулограмму, важно регулярно сдавать анализ на свертываемость крови.
Антифосфолипидный синдром при планировании беременности
При подготовке к зачатию при подозрении на АФС необходимо сдать анализы на свертываемость крови, уровень антифосфолипидных антител и волчаночный антикоагулянт. Если диагноз подтверждается, то врач назначает лечение при помощи следующих медикаментов:
- препаратов низкомолекулярного гепарина, например, Клексана, Фраксипарина, Фрагмина;
- антиагрегантов, например, Клопидогреля, чаще Аспирина;
- гормональных средств, например, Утрожестан;
- магния, например, Магне В-6 или Магнелис;
- фолиевой кислоты;
- препаратов, содержащих омега 3-6-9 (Омега-3 Доппельгерц, Линетол).
Лечение низкомолекулярным гепарином и антиагрегантами проводится в течение нескольких месяцев, если анализы не улучшаются, то назначается плазмоферез. Данная процедура позволяет очистить кровь при помощи специальных аппаратов.
В результате терапии, когда анализы приходят в норму, женщина может забеременеть. Следует отметить, что во время попыток зачать малыша лечение продолжается, чтобы плацента нормально сформировался, и риск фетоплацентарной недостаточности был низкий.
В заключение
Антифосфолипидный синдром негативно отражается на процессе зачатия еще с имплантации плодного яйца. В дальнейшем женщина может потерять ребенка на любом этапе беременности. Однако если своевременно выявить заболевание и проходить соответствующую терапию, которою рекомендуется начинать еще во время подготовки к зачатию, то можно держать заболевание под контролем. Главное – внимательно соблюдать рекомендации лечащего врача и верить в положительный исход. Многие женщины с АФС смогли познать радость материнства.
Специально для beremennost.net – Елена Кичак
Источник
Несмотря на то что клинические рекомендации по диагностике, лечению антифосфолипидного синдрома разработаны ревматологами, к акушерству он имеет прямое отношение. Антифосфолипидный синдром при беременности приводит к привычному невынашиванию, что влечет за собой бездетность пары.
Что это за болезнь
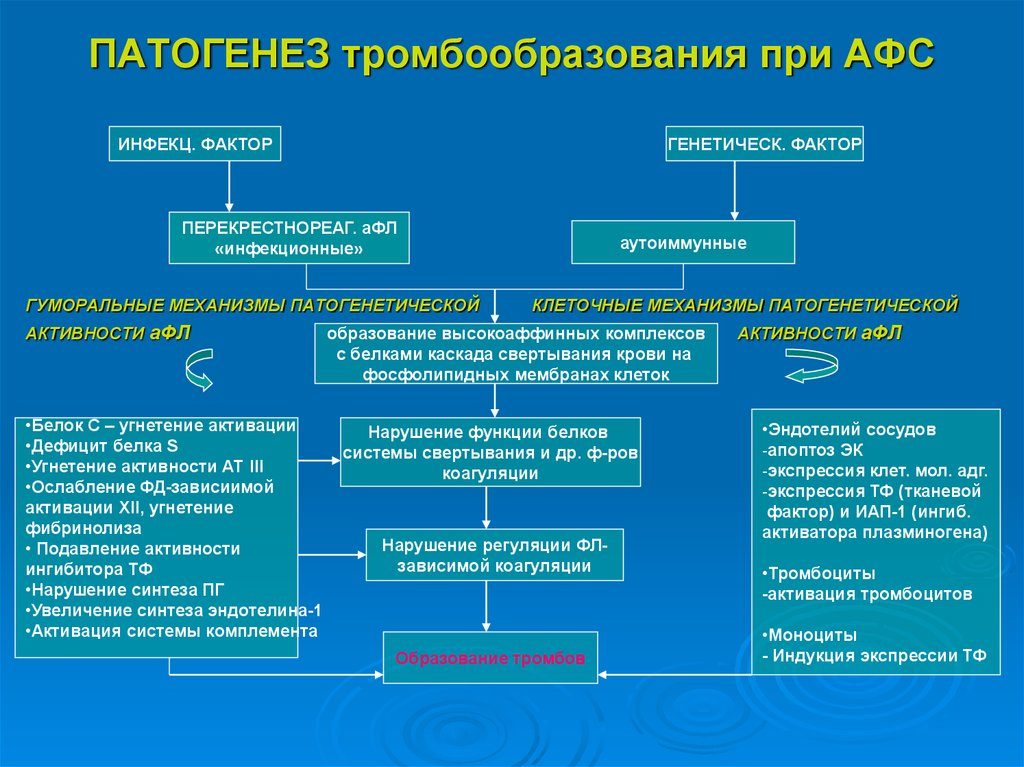
Антифосфолипидный синдром, или АФС – это патология, которая характеризуется повторяющимися тромбозами венозного, артериального, микроциркуляторного русла, патологией беременности с потерей плода и синтезом антифосфолипидных антител (афла): кардиолипиновых антител (аКЛ) и/или волчаночного антикоагулянта (ВА), и/или антител к бета2-гликопротеин Ⅰ. АФС – вариант часто приобретенной тромбофилии.
Код по МКБ 10 пересмотра – Д68.8.
Основой патогенеза антифосфолипидного синдрома является атака антителами мембран клеток. Чаще всего антифосфолипидный синдром развивается у женщин – в 5 раз чаще, чем у мужчин.
Манифестация синдрома происходит возникновением тромбозов, невынашиванием беременности. Часто до развития гестации женщины не подозревали о наличии этой патологии и присутствии антител в крови.
Классификация
Существует несколько вариантов антифосфолипидного синдрома. Основная классификация их такова:
- Первичный – связан с наследственными дефектами гемостаза.
- Вторичный АФС возник на фоне аутоиммунных болезней (ревматоидный артрит, системная красная волчанка), васкулитов, органоспецифичных патологий (сахарный диабет, болезни Крона), онкологических процессов, лекарственного воздействия, инфекций (ВИЧ, сифилис, малярия), при конечной стадии почечной недостаточности.
- Другие варианты АФС:
- серонегативный
- катастрофический
- другие микроангиопатические синдромы (ДВС-синдром, HELLP).
Причины невынашивания беременности

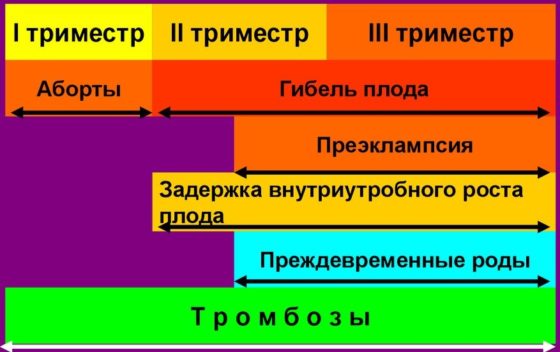
Патогенез развития акушерской патологии при АФС.
Доказано влияние АФС в развитии таких осложнений беременности:
- бесплодие неясного генеза;
- ранние преэмбриональные потери;
- неудачные ЭКО;
- выкидыши на разных сроках;
- внутриутробная гибель плода;
- послеродовая гибель плода;
- синдром задержки развития плода;
- преэклампсия и эклампсия;
- тромбозы во время беременности и после родов;
- пороки развития плода.
В послеродовом периоде у ребенка также возникают последствия антифосфолипидного синдрома: тромбозы, нейроциркуляторные расстройства с формированием аутизма в будущем. 20% детей, рожденных от матерей с АФС, в крови присутствуют антифосфолипидные антитела без симптомов, что говорит о внутриутробной передаче аФЛ.
Патогенетической основой развития всех проявлений АФС при беременности является плацентарная децидуальная васкулопатия, что вызывается недостатком продукции простагландина, тромбозами плаценты и нарушением механизма имплантации. Все эти механизмы препятствуют беременности.
Критерии диагноза
Выделяют критерии, по которым устанавливается диагноз «Антифосфолипидный синдром». Среди клинических критериев выделены следующие:
- Сосудистый тромбоз любой локализации: как венозный, так и артериальный, подтвержденный визуальными методами исследования. При использовании гистологического исследования в биоптатах должны отсутствовать признаки воспаления сосудистой стенки.
- Осложнения беременности:
- один или более эпизод гибели нормально развивающегося плода после 10 недель гестации или
- один или больше эпизодов преждевременных родов до 34 нед из-за значительной преэклампсии, эклампсии, плацентарной недостаточности или
- три или больше случаев подряд спонтанных абортов в сроке менее 10 недель, при отсутствии патологий анатомии матки, генетических мутаций, половых инфекций.
Лабораторные критерии таковы:
- В крови выявлены антитела к кардиолипину иммуноглобулины классов G и M в средних и высоких титрах, по крайней мере, 2 раза за 12 месяцев.
- Антитела к b2-гликопротеину I классов G и/или M в средних или высоких титрах, по крайней мере, 2 раза за год.
- Определен волчаночный антикоагулянт ВА в плазме в 2 более лабораторных исследованиях в промежутке хотя бы 12 месяцев. Заподозрить наличие ВА в крови можно при увеличении АЧТВ в коагулограмме в 2 и более раза.
Высокопозитивным считается анализ на антитела – 60 МЕ/мл, среднепозитивный ответ – 20-60 МЕ/мл, низкопозитивный – менее 20 МЕ/мл.
Для постановки диагноза «Антифосфолипидный синдром» необходимо присутствие одного клинического и одного лабораторного критерия.
Симптомы

Основным симптомом антифосфолипидного синдрома является тромбоз. У женщин эта патология проявляется невынашиванием беременности. Кроме таких очевидных признаков, у женщин могут проявляться дополнительные клинические критерии:
- сетчатое ливедо;
- наличие в анамнезе мигреней, хореи;
- трофические язвенные дефекты нижних конечностей;
- эндокардит и прочее.
Очень тяжело протекает катастрофическая форма антифосфолипидного синдрома. Она сопровождается клиникой острой почечной недостаточности, респираторным дистресс-синдромом, печеночной недостаточностью, нарушением мозгового кровотока, тромбозом крупных сосудов, в том числе и легочной артерии. Без срочной помощь прожить с этой формой длительно невозможно.
Лечение
Лечением АФС занимаются многие специалисты: ревматологи, гематологи, акушеры и гинекологи, кардиологи, кардиохирурги и прочие.
Первая группа пациентов
Пациенты, которые не имеют лабораторно выраженных признаков или клинических симптомов, не нуждаются в постоянном лабораторном контроле и непрерывной антикоагулянтной терапии. В этой группе пациентов проводят стандартную профилактику венозных тромбозов.
Вторая группа
У пациентов с высоким титром волчаночного антикоагулянта и/или антифосфолипидных антител более 10 МЕ/мл без тромбоза требуется назначение специфической профилактики – Аспирин в дозировке 75-100 мг один раз в день.
Третья группа
У этих людей результаты анализов на антитела отрицательны, но имеется подтвержденные случаи тромбоза и высокий риск их образования. У этих больных проводится лечение антикоагулянтами низкомолекулярного гепарина в терапевтических дозах. Сразу после постановки диагноза используют:
- Дальтепарин 100 МЕ/кг 2 раза в сутки;
- Надропарин 86 МЕ/кг или 0,1 мл на 10 кг 2 раза в день подкожно;
- Эноксапарин 1 мг/кг 2 раза в день подкожно;
- Со второго дня назначают Варфарин с 5 мг в сутки.
У пациентов этой группы проводят гепаринотерапию не менее 3 месяцев. В начале терапии выполняют контроль МНО каждые 4-5 дня для поддержания целевого значения в 2,0-3,0.
Четвертая группа
В эту группу входят люди, у которых тромбозы происходят на фоне повышенных титров волчаночного антикоагулянта и антифосфолипидного антитела. У этой категории больных назначается Варфарин и низкие доза (75-100 мг) Ацетилсалициловой кислоты. Пациенты с высоким уровнем риска должны получать пожизненно антикоагулянтную терапию.
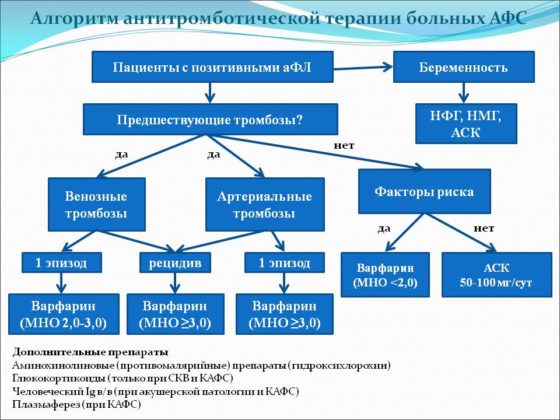
Прегравидарная подготовка
Подготовка к беременности при АФС проводится в 2 последовательных этапа. На первом проводят оценку коагулограммы, определяют антигенный компоненты крови, удаляют и санируют инфекционные очаги.
Второй этап – это непосредственная подготовка к беременности и ее ведение. Для этого необходима антикоагулянтная терапия. Она проводится индивидуально в течение 1-2 менструальных циклов. Для этого нужно отнести женщину в одну из следующих групп:
- Серонегативный вариант АФС с наличием в анамнезе акушерских проявления синдрома. В сыворотке могут быть обнаружены только антитела к бета2-гликопротеину I. В этой группе проводят подготовку с помощью таких препаратов:
- один из препаратов низкомолекулярного гепарина 1 раз/сутки подкожно (дальтепарин (Фрагмин)120 антиХа МЕ/кг или эноксапарин (Клексан) 100 антиХа МЕ/кг;
- рыбий жир по 1-2 капсулы 3 раза/сутки;
- фолиевая кислота 4 мг/сутки;
- Если отсутствует волчаночный антикоагулянт, но присутствует АФЛА без тромбозов и акушерских клинических проявлений:
- при умеренном титре АФЛА назначается Аспирин 75-100 мг/сутки, а при развитии беременности он отменяется с заменой на дипиридомол 50-75 мг/сутки;
- при высоком и умеренном титре антифосфолипидного антигена комбинируют Ацетилсалициловую кислоту 75 мг/сутки и низкомолекулярный гепарин один раз в сутки подкожно;
- рыбий жир по 1-2 капсуле 3 раза в день;
- фолиевая кислота 4 мг/сутки.
- Если нет в крови волчаночного антикоагулянта, но есть в высоком или умеренном количестве антифосфолипидный антиген и имеется клиника тромбозов и акушерские осложнения:
- один из НМГ (Клексан, Фрагмин, Фраксипарин) 1 раз в сутки подкожно;
- Аспирин 75 мг/сутки с отменой его при развитии беременности и назначением Дипиридамола 50-75 мг/сутки;
- рыбий жир 1-2 капсулы 3 раза в день;
- фолиевая кислота 4 мг/сутки.
- В плазме женщины обнаружены АФЛА и определяется волчаночный антикоагулянт ВА от 1,5 до 2 усл.ед. До нормализации ВА следует воздержаться от беременности. Для нормализации ВА менее 1,2 усл.ед применяют:
- Клексан 100 антиХа МЕ/кг или Фрагмин 120 антиХа МЕ/кг один раз в сутки подкожно;
- рекомендован иммуноглобулин человеческий внутривенно 25 мл через день 3 дозы, повторяют введение препарата в 7-12 недель беременности, в 24 недели и последнее введение перед родами;
- после установления ВА в пределах нормы назначают Ацетилсалициловую кислоту 75 мг/сутки до наступления беременности;
- Клексан или Фрагмин один раз в день подкожно в прежних дозировках;
- рыбий жир 1-2 кап. 3 раза в день;
- фолиевая кислота 4 мг/кг.
- Если ВА в крови более 2 усл.ед, то зачатие откладывается минимум на 6-12 месяцев. Риск развития тромбоза у таких женщин очень велик. Целевое значение ВА – 1,2 усл.ед. Терапия проводится не менее 6 месяцев.
Лабораторная диагностика и обследование при планировании беременности обязательно включает такие показатели свертывания крови:
- тромбоциты – 150-400*109/л;
- фибриноген – 2-4 г/л;
- МНО – 0,7-1,1;
- продукты деградации фибриногена и фибрина – менее 5 мкг/мл;
- д-димеры – менее 0,5 мкг/мл;
- растворимые фибринмономерные комплексы должны отсутствовать;
- протеин С – 69,1-134,1%;
- антитромбин Ⅲ – 80-120%;
- агрегационная активность тромбоцитов с солью аденозиндифосфата – 50-80%, с гидрохлоридом адреналина – 50-80%;
- антикардиолипиновые антитела – все классы иммуноглобулинов менее 10 МЕ/мл;
- ВА – отрицательный или менее 0,8-1,2 усл.ед;
- гипергомоцистеинемия – отрицательная;
- мутация FV (Leiden) гена, ответственного за синтез фактора V, или мутация G20210A гена, ответственного за синтез фактора II – отсутствует;
- общий анализ мочи для определения гематурии;
- контроль за развитием инфекционных болезней: лимфоциты, СОЭ.
Ведение беременности при АФС
Чтобы во время беременности не возникало тромбозов и потери плода, необходима профилактика – немедикаментозная и медикаментозная.
Немедикаментозная:
- физическая активность стимулирует собственный тканевой плазминоген;
- эластичный медицинский трикотаж 1-2 класс компрессии;
- диета с большим количеством растительных масел, свеклы, чернослива, инжира, бананов, поскольку эти продукты обладают слабительным эффектом – это важно, чтобы при дефекации не создавать повышенное давление на стенки вен.
Медикаментозная профилактика тромбозов при беременности
Существует несколько вариантов профилактики в зависимости от течения антифосфолипидного синдрома.
- Отсутствуют серологические маркеры ВА и антикардиолипиновый антиген, тромботические осложнения, могут определяться антитела к бета2-гликопротеину I.
- В первом триместре назначают Клексан или Фрагмин в дозировке для оптимального поддержания д-димеров и фолиевая кислота 4 мг/кг.
- Второй и третий триместры – Фригмин или Клексан до нормальных цифр д-димеров, рыбий жир, Аспирин 75-100 мг/кг при повышенной агрегации тромбоцитов, СЗП 10 мл/кг или концентрат антитромбина при снижени антитромбина 3 менее 80%.
- Перед родами Аспирин отменяют за 3-5 суток, вечернюю дозу НМГ меняют на СЗП 10мг/кг с гепарином 1-2 Ед на каждый мл СЗП.
- При родоразрешении – нормальный уровень д-димеров СЗП 10 мг/кг, при высоком уровне перед операцией – СЗП 5 мл/кг плюс гепарин 1 Ед на 1 мл СЗП или концентрат антитромбина 3, во время операции СЗП 5 мл/кг.
- При наличии в крови АФЛА и тромбозами или без них, отсутствует волчаночный антикоагулянт.
- 1 триместр – Клесан или Фрагмин для поддержания нормального уровня д-димеров+фолиевая кислота 4 мг/сутки.
- 2 и 3 триместры – Клексан или Фрагмин в индивидуальных дозировках+Аспирин 75 мг/сутки+рыбий жир 1-2 кап 3 раза в день, при снижении антитромбина 3 менее 80% активности – СЗП 10 мл/кг или концентрат антитромбина Ⅲ – 10-50 МЕ/кг, при повышении д-димеров более 0,5 мкг/мл – повышении дозировки НМГ.
- Перед родами – отмена Аспирина за 3-5 дней, НМГ заменяют на СЗП 10 мл/кг+НФГ 1-2 ЕД на каждый мл СЗП, при повышении антифосфолипидных антител назначается Преднизолон (Метилпред) 1-1,5 мг/кг внутривенно.
- При родоразрешении если нормальные D-димеры – СЗП 10 мл/кг; если повышены д-димеры, то до операции СЗП 5 мл/кг+НФГ 1 ед на каждый мл CPG или концентрат антитромбина 3, во время операции – СЗП 5 мл/кг, при значительном повышении антител – Преднизолон 1,5-2 мл/кг внутривенно.
- При повышении ВА от 1,5 до 2 усл.ед.
- 1 триместр – базовый прием Фрагмин или Клексана в дозе, как в прошлом варианте+фолиевая кислота+иммуноглобулин человеческий 25 мл через день 3 дозы в 7-12 нед. Если имеется повышение ВА более 1,5 усл.ед в первом триместре, то беременность стоить прервать.
- 2 и 3 триместр – Фрагмин и Клексан в дозировке для нормального поддержания д-димеров+Аспирин 75 мг+рыбий жир 1-2 кап 3 раза в день, при сниженном антитромбине – СЗП 10 мл/кг или концентрат антитромбина Ⅲ 10-50 МЕ/кг в/в, при повышении Д-димеров – повысить дозировку НМГ, иммуноглобулин 25 мл через 1 день 3 раза в 24 недели, если повышен ВА от 1,2 до 2 усл.ед – Преднизолон 30-60 мг/сут в/в, с 13 до 34 недели возможен перевод на Варфарин под контролем МНО.
- Перед родами если был Варфарин, то его отменяют за 2-3 нед, переводят на НМГ, Аспирин отменяется за 3-5 дней до родов, СЗП 10 мл/кг+НФГ 2 ед на каждый мл плазмы, Преднизолон – 1,5-2 мл/кг в/в, при сниженном антитромбине Ⅲ – концентрат антитромбина Ⅲ 10-30 МЕ/кг.
- При родах – до операции СЗП 500 мл+НФГ 1000 ЕД, во время операции – СЗП 10 мл/кг, Преднизолон 1,5-2 мг/кг в/в.
- При повышении ВА более 2 усл.ед беременность следует прерывать.
Если у женщины развился катастрофический антифосфолипидный или HELLP-синдром, то может быть назначен плазмоферез или плазмофильтрация.
Послеродовый период
После родоразрешения возобновить профилактику тромбоэмболии следует уже спустя 8-12 часов Фраксипарином (Надропарином) – 0,1 мл/10 кг, Клексан (Эноксапарин) 100 МЕ/кг, Фрагмин (Дальтепарин) 120 МЕ/кг, если нет кровотечения.
Если у женщины были отмечены тромбозы в анамнезе, то назначаются терапевтические дозы этих средств Фраксипарин – 0,1 мл/10 кг 2 раза в день, Клексан – 100 МЕ/кг 2 раза в день, Фрагмин – 120 МЕ/кг 2 раза в день.
Применение НМГ необходимо продолжать не меньше 10 дней. А если был эпизод доказанной тромбоэмболии, то антикоагулянты используются не менее 3-6 месяцев.
Повышение концентрации антигенов в крови требует консультации гематолога или ревматолога для решения вопроса о гормональной терапии.
Цена на анализы
Чтобы выявить АФС, можно пройти диагностику на платной основе. Многие частные лаборатории предлагают панель для определения антифосфолипидных антител. В лаборатории Инвитро в Москве цены на конец 2018 года таковы:
- обнаружение иммуноглобулинов G и M к кардиолипину стоит 1990 руб;
- диагностика вторичного АФС – цена 3170 руб;
- развернутое серологическое исследование на АФС – 4200 руб;
- лабораторные критерии АФС – 3950 руб.
В лаборатории Синэво в Москве цены на анализы этой панели несколько разняться:
- иммуноглобулинов G и M к кардиолипину – 960 руб;
- антитела к бета2-гликопротеиду I – 720 руб;
- антитела класса G к фосфолипидам – 720 руб;
- антитела класса M к фосфолипидам – 720 руб.
Примерно такие цены могут предложить и другие частные лаборатории в городах России.
