Антифосфолипидный синдром и внутренние болезни
ГЛАВА 46. АНТИФОСФОЛИПИДНЫЙ СИНДРОМ
• Антифосфолипидный синдром (АФС) — клинико-лабораторный симптомокомплекс, включающий венозные и/или артериальные тромбозы, различные формы акушерской патологии (в первую очередь привычное невынашивание беременности), тромбоцитопению, а также другие разнообразные неврологические, кожные, сердечно-сосудистые и гематологические нарушения. Характерный иммунологический признак АФС — АТ к фосфолипидам — гетерогенная группа АТ, реагирующих с широким спектром фосфолипидов и фосфолипидсвязывающих белков. АФС наиболее часто развивается при СКВ (вторичный АФС) или в отсутствии другого ведущего заболевания (первичный АФС).
• Истинная распространённость АФС в популяции до сих пор не известна. Частота обнаружения АТ к фосфолипидам в сыворотке здоровых людей варьирует от 0 до 14%, в среднем 2-4% (в высоком титре менее чем у 0,2%). Заболевание чаще развивается в молодом возрасте, может встречаться у детей и даже у новорожденных. У лиц пожилого возраста развитие АФС может быть связано со злокачественными новообразованиями. В общей популяции АФС чаще выявляют у женщин. Однако среди больных первичным АФС отмечают увеличение доли мужчин.
ЭТИОЛОГИЯ
• Причины АФС не известны. Увеличение уровня (как правило, транзиторное) АТ к фосфолипидам наблюдается на фоне широкого спектра бактериальных и вирусных инфекций. Однако тромботические осложнения у больных с инфекциями развиваются реже, чем обнаруживаются АТ к фосфолипидам. Имеются данные об иммуногенетической предрасположенности к гиперпродукции АТ к фосфолипидам. Отмечено повышение частоты обнаружения АТ к фосфолипидам в семьях больных АФС; описаны случаи АФС (чаще первичного) у членов одной семьи.
ПАТОГЕНЕЗ
• АТ к фосфолипидам связываются с фосфолипидами в присутствии кофактора, которым служит β2-гликопротеин I — белок, связывающийся с фосфолипидами, обладающий антикоагулянтной активностью. АТ к фосфолипидам, присутствующие в сыворотке больных АФС, реагируют с Аг, сформировавшимися в процессе взаимодействия фосфолипидных компонентов мембран эндотелиальных и других клеток (тромбоцитов, нейтрофилов) и β2-гликопротеина I. В результате этого взаимодействия идёт подавление синтеза антикоагулянтных (простациклин, антитромбин III, аннексин V и др.) и усиление образования прокоагулянтных (тромбоксан, тканевой фактор, фактор активации тромбоцитов и др.) медиаторов, индуцируется активация эндотелия (экспрессия молекул адгезии) и тромбоцитов, происходит дегрануляция нейтрофилов.
• АТ к фосфолипидам, выявляемые в сыворотке больных с инфекционными заболеваниями, обычно реагируют с фосфолипидами в отсутствии β2-гликопротеина I и не обладают вышеописанными свойствами.
КЛАССИФИКАЦИЯ
• Выделяют следующие клинико-лабораторные варианты АФС.
• Первичный АФС.
• Вторичный АФС.
• «Катастрофический» АФС.
• У одних больных АФС проявляется преимущественно венозными тромбозами, у других инсультом, у третьих — акушерской патологией или тромбоцитопенией. Развитие АФС не коррелирует с активностью основного заболевания. Примерно половина больных АФС страдает первичной формой заболевания. Однако вопрос о нозологической самостоятельности первичного АФС до конца не ясен. Первичный АФС иногда может быть вариантом начала СКВ. Наоборот, у некоторых больных с классической СКВ в дебюте, в дальнейшем на первый план могут выходить признаки АФС.
• У некоторых больных АФС может проявляться острой рецидивирующей коагулопатией и васкулопатией, затрагивающие жизненно важные органы и напоминающие ДВС-синдром или гемолитико-уремический синдром. Это состояние получило название «катастрофический» АФС.
КЛИНИЧЕСКАЯ КАРТИНА
• Поскольку в основе АФС лежит невоспалительное тромботическое поражение сосудов любого калибра и локализации, спектр клинических проявлений чрезвычайно разнообразен.
• Венозный тромбоз — самое частое проявлением АФС. Тромбы обычно локализуются в глубоких венах нижних конечностей, но нередко бывают в печёночных, портальной венах, поверхностных венах и др. Характерны повторные ТЭЛА из глубоких вен нижних конечностей, иногда приводящие к лёгочной гипертензии. АФС (чаще первичный, чем вторичный) — вторая по частоте причина синдрома Бадда-Киари. Тромбоз центральной вены надпочечников может приводить к надпочечниковой недостаточности.
• Артериальный тромбоз. Тромбоз внутримозговых артерий, приводящий к инсульту и транзиторным ишемическим атакам — наиболее частая локализация артериального тромбоза при АФС. Рецидивирующие ишемические инсульты, вызванные поражением сосудов малого калибра иногда протекают без ярких неврологических нарушений и могут манифестировать судорожным синдромом, мультиинфаркной деменцией (напоминающей болезнь Альцгеймера), психическими нарушениями.
Вариант АФС — синдром Снеддона, проявляющийся рецидивирующими тромбозами сосудов головного мозга, livedo reticularis, АГ и развивающийся у лиц молодого и среднего возраста. К другим неврологическим нарушениям относят мигренозные головные боли, эпилептиформные приступы, хорея, поперечный миелит. Иногда неврологические нарушения при АФС напоминают таковые при рассеянном склерозе.
• Поражение клапанов сердца — одно из частых кардиологических проявлений АФС. Оно варьирует от минимальных нарушений, выявляемых только при ЭхоКГ (небольшая регургитация, утолщение створок клапанов) до тяжёлых пороков сердца (стеноз или недостаточность митрального, реже аортального и трикуспидального клапанов). У некоторых больных быстро развивается тяжёлое поражение клапанов с вегетациями, обусловленное тромботическими наложениями, сходное с поражением клапанов при инфекционном эндокардите. Выявление вегетаций на клапанах, особенно если они сочетаются с геморрагиями в области ногтевого ложе и пальцами в форме «барабанных палочек», диктует необходимость дифференциальной диагностики с инфекционным эндокардитом. Описано развитие тромбов в полости сердца, имитирующих миксому сердца. Одной из возможных локализаций артериального тромбоза, связанного с синтезом АТ к фосфолипидам служат венечные артерии (у мужчин с СКВ это самая частая локализация).
К частым осложнениям АФС относят АГ. Она может быть лабильной, нередко ассоциируется с livedo reticularis и поражением мозговых артерий в рамках синдрома Снеддона, или стабильной, злокачественной, проявляющейся симптомами гипертонической энцефалопатии. Развитие АГ при АФС может быть связано со многими причинами, в том числе с тромбозом почечных сосудов, инфарктом почек, тромбозом брюшного отдела аорты (псевдокоарктация) и внутриклубочковым тромбозом. Отмечена связь между гиперпродукцией АТ к фосфолипидам и развитием фиброзно-мышечной дисплазии почечных артерий. Редкое осложнение АФС — тромботическая лёгочная гипертензия, которая связана как с рецидивирующими ТЭЛА, так и местным (in situ) тромбозом лёгочных сосудов.
• Поражение почек при АФС связано с внутриклубочковым микротромбозом и именуется как почечная тромботическая микроангиопатия. Микротромбоз клубочков почек считают причиной последующего развития гломерулосклероза, ведущего к нарушению функции органа.
• Акушерскую патологию относят к одним из наиболее характерных признаков АФС: привычное невынашивание беременности, рецидивирующие спонтанные аборты, внутриутробная гибель плода, преэклампсия. Потеря плода может наступать в любые сроки беременности, но чаще, во II и III триместрах.
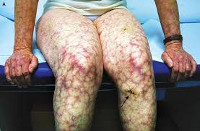
• Поражение кожи при АФС характеризуется разнообразными клиническими проявлениями (чаще livedo reticularis). Реже встречаются кожные язвы, псевдоваскулитные поражения (пурпура, ладонная и подошвенная эритема, пустулы, гангрена пальцев).
• Тромбоцитопения — типичный гематологический признак АФС. Развитие геморрагических осложнений наблюдается редко и, как правило, связано с сопутствующим дефектом факторов свертывания крови, патологией почек или передозировкой антикоагулянтов. Нередко наблюдается гемолитическая анемия с положительной реакцией Кумбса, реже встречается синдром Эванса (сочетание тромбоцитопении и гемолитической анемии).
ЛАБОРАТОРНЫЕ ИССЛЕДОВАНИЯ
• Лабораторная диагностика АФС основана на определении волчаночного антикоагулянта с помощью функциональных тестов и АТ к кардиолипину с помощью ИФА. В целом, волчаночный антикоагулянт обладает более высокой специфичностью, а АТ к кардиолипину — большей чувствительностью для диагностики АФС. Волчаночный антикоагулянт и АТ к кардиолипину выявляют соответственно у 30-40% и 40-50% больных СКВ. В присутствии АТ к фосфолипидам риск развития тромбозов составляет 40%, в то время как в отсутствии АТ — не выше 15%. Разработан метод определения АТ, реагирующих с β2-гликопротеином I, увеличение уровня которых лучше коррелирует с развитием тромбозов, чем увеличение уровня АТ к фосфолипидам. Течение АФС, тяжесть и распространённость тромботических осложнений в большинстве случаев не зависит от концентрации АТ к фосфолипидам.
ДИАГНОСТИКА
• Для диагностики следует использовать предварительные критерии классификации АФС (табл. 46-1).
Таблица 46-1. Критерии диагностики АФС
• Клинические критерии | • Лабораторные критерии |
Сосудистый тромбоз • 1 или более эпизодов тромбоза сосудов, кровоснабжающих любой орган и ткань. За исключением тромбоза поверхностных вен, тромбоз должен быть подтвержден с помощью ангиографии, УЗИ или морфологическим методом. При морфологическом подтверждении признаки тромбоза должны наблюдаться в отсутствии выраженной воспалительной инфильтрации сосудистой стенки. | АТ к кардиолипину класса IgG или IgM в средних или высоких титрах, определённые по крайнем мере 2 раза в течение 6 нед с помощью ИФА, позволяющего определять АТ к β2-гликопротеину |
Акушерская патология • 1 или более необъяснимая гибель морфологически нормального плода до 10-го мес гестации • 1 или более гибели морфологически нормального плода до 34-й нед гестации в связи с выраженной преэклампсией или эклапсией или тяжёлой плацентарной недостаточностью • 3 и более необъяснимых последовательно развивающихся спонтанных аборта до 10-й недели гестации при исключении анатомических и гормональных нарушений репродуктивной системы матери или хромосомных нарушений у матери или отца | Волчаночный антикоагулянт, выявляемый по крайней мере 2 раза в течении 6 нед стандартизованным методом, включающим следующие этапы • Удлинение фосфолипид-зависимого свертывания крови при использовании скрининговых тестов (АЧТВ, каолиновый тест, тест с ядом гадюки Рассела, протромбиновое время, текстариновое время) • При смешивании с нормальной плазмой без тромбоцитов удлинение времени свертывания крови по данным скрининговых тестов сохраняется • Нормализация времени свертывания крови при добавлении избытка фосфолипидов • Исключение других коагулопатий (ингибиторы фактора VIII или гепарина) |
• Для постановки достоверного диагноза АФС необходимо сочетание, по крайней мере, одного клинического и одного лабораторного критерия.
• АФС должен быть заподозрен в случаях развития тромботических нарушений (особенно множественных, рецидивирующих, с необычной локализацией), тромбоцитопении, акушерской патологии у лиц молодого и среднего возраста, а также при необъяснимом тромбозе у новорожденных, в случае некроза кожи на фоне лечения непрямыми антикоагулянтами и у больных с удлинённым АЧТВ при скрининговом исследовании. При АФС наблюдают большое количество псевдосиндромов, которые могут имитировать васкулиты, инфекционный эндокардит, опухоли сердца, рассеяный склероз, гепатит, нефрит и др.
ЛЕЧЕНИЕ
• Профилактика и лечение АФС — сложная задача (табл. 46-2). Это связано с неоднородностью патогенетических механизмов, лежащих в основе АФС, полиморфизмом клинических проявлений, отсутствием достоверных клинических и лабораторных показателей, позволяющих прогнозировать рецидивирование тромботических нарушений. Риск рецидивирования тромбозов особенно высок у больных молодого возраста с персистирующими высокими уровнями АТ к кардиолипину, волчаночного антикоагулянта и при одновременном обнаружении АТ к кардиолипину и волчаночного антикоагулянта, а также при наличии рецидивирующих тромбозов и/или акушерской патологии в анамнезе, при наличии других факторов риска тромботических нарушений (АГ, гиперлипидемия, курение, приём оральных контрацептивов), при высокой активности СКВ, при быстрой отмене непрямых антикоагулянтов, при сочетание высоких титров АТ к фосфолипидам с другими нарушениями свертывания.
• Общие рекомендации по ведению больных с АФС представлены в табл. 46-2.
Таблица 46-2 Общие рекомендации по профилактике и лечению тромбозов у пациентов с АФС
• Группы пациентов | • Рекомендации |
Без клинических признаков АФС, но с высоким уровнем АТ к фосфолипидам | Без факторов риска — низкие дозы ацетилсалициловой кислоты (менее 100 мг/сут) ± гидроксихлорохин (100-200 мг/сут) (при вторичном АФС) |
• | При наличии факторов риска — варфарин (МНО менее 2) ± гидроксихлорохин (100-200 мг/сут) |
C венозным тромбозом | Варфарин (МНО=2-3) ± гидроксихлорохин (100-200 мг/сут) |
С артериальным тромбозом | Варфарин (МНО более 3) ± гидроксихлорохин ± ацетилсалициловая кислота в низких дозах (в зависимости от риска рецидивирования тромбозов или кровотечений) |
С повторными тромбозами | Варфарин (МНО более 3) ± гидроксихлорохин ± низкие дозы ацетилсалициловой кислоты |
• Кроме этого имеется ряд особенностей в лечении АФС.
• У больных с высоким уровнем АТ к фосфолипидам в сыворотке, но без клинических признаков АФС (в том числе у беременных женщин без акушерской патологии в анамнезе), ограничиваются назначением небольших доз ацетилсалициловой кислоты (75 мг/сут). Эти лица требуют тщательного динамического наблюдения, так как риск тромботических осложнений у них весьма высок. Умеренная тромбоцитопения, как правило, не требует лечения или контролируется небольшими дозами ГК.
• Ведение больных с достоверным АФС основывается на назначении антагонистов витамина K (варфарин), и антиагрегантов (низкие дозы ацетилсалициловой кислоты), которые широко используются для профилактики тромбозов, не связанных с АФС. У больных как вторичным, так и первичным больных АФС лечение варфарином, поддерживающем МНО на уровне 2-3 (или более) приводит к достоверному снижению частоты рецидидирования тромботических осложнений. Однако, использование варфарина ассоциируется с высокой риском кровотечений. Целесообразно назначение антималярийных препаратов, которые наряду с противовоспалительным действием, обладают антитромботической (подавляют агрегацию и адгезию тромбоцитов, уменьшают размер тромба) и гиполипидемической активностью.
• Использование варфарина во время беременности противопоказано, так как это приводит к развитию варфариновой эмбриопатии, характеризующейся нарушением роста эпифизов костей и гипоплазией носовой перегородки, а также неврологическими нарушениями. Лечение гепарином (особенно низкомолекулярными гепаринами в стандартных дозах) в сочетании с низкими дозами ацетилсалициловой кислоты у женщин с привычным невынашиванием беременности позволяет повысить частоту успешных родов примерно в 2-3 раза и существенно превосходит по эффективности глюкокортикоидную терапию.
• Лечение ГК и цитотоксическими препаратами не рекомендуют, за исключением случаев «катастрофического» АФС.
ПРОГНОЗ
• Развитие АФС при СКВ уменьшает выживаемость больных. К прогностически неблагоприятным факторам в отношении рецидивирования тромбозов относят тромбоцитопению, артериальный тромбоз, стойкое увеличение уровня АТ к кардиолипину.
Источник
Антифосфолипидный синдром — аутоиммунная патология, в основе которой лежит образование антител к фосфолипидам, являющимся главными липидными компонентами клеточных мембран. Антифосфолипидный синдром может проявляться венозными и артериальными тромбозами, артериальной гипертензией, клапанными пороками сердца, акушерской патологией (привычным невынашиванием беременности, внутриутробной гибелью плода, гестозом), поражением кожи, тромбоцитопенией, гемолитической анемией. Основными диагностическими маркерами антифосфолипидного синдрома являются Ат к кардиолипину и волчаночный антикоагулянт. Лечение антифосфолипидного синдрома сводится к профилактике тромбообразования, назначению антикоагулянтов и антиагрегантов.
Общие сведения
Антифосфолипидный синдром (АФС) – комплекс нарушений, вызванных аутоиммунной реакцией к фосфолипидным структурам, присутствующим на клеточных мембранах. Заболевание было детально описано английским ревматологом Hughes в 1986 году. Данные об истинной распространенности антифосфолипидного синдрома отсутствуют; известно, что незначительные уровни АТ к фосфолипидам в сыворотке крови обнаруживаются у 2-4% практически здоровых лиц, а высокие титры – у 0,2%. Антифосфолипидный синдром в 5 раз чаще диагностируется среди женщин молодого возраста (20-40 лет), хотя заболеванием могут страдать мужчины и дети (в т. ч. новорожденные). Как мультидисциплинарная проблема, антифосфолипидный синдром (АФС) привлекает внимание специалистов в области ревматологии, акушерства и гинекологии, кардиологии.

Антифосфолипидный синдром
Причины
Основополагающие причины развития антифосфолипидного синдрома неизвестны. Между тем, изучены и определены факторы, предрасполагающие к повышению уровня антител к фосфолипидам. Так, транзиторное нарастание антифосфолипидных антител наблюдается на фоне вирусных и бактериальных инфекций (гепатита С, ВИЧ, инфекционного мононуклеоза, малярии, инфекционного эндокардита и др.). Высокие титры антител к фосфолипидам обнаруживаются у пациентов с системной красной волчанкой, ревматоидным артритом, болезнью Шегрена, узелковым периартериитом, аутоиммунной тромбоцитопенической пурпурой.
Гиперпродукция антифосфолипидных антител может отмечаться при злокачественных новообразованиях, приеме лекарственных средств (психотропных препаратов, гормональных контрацептивов и др.), отмене антикоагулянтов. Имеются сведения о генетической предрасположенности к повышенному синтезу антител к фосфолипидам у лиц-носителей антигенов HLA DR4, DR7, DRw53 и у родственников больных антифосфолипидным синдромом. В целом иммунобиологические механизмы развития антифосфолипидного синдрома требуют дальнейшего изучения и уточнения.
В зависимости от структуры и иммуногенности различают «нейтральные» (фосфатидилхолин, фосфатидилэтаноламин) и «отрицательно заряженные» (кардиолипин, фосфатидилсерин, фосфатидилинозитол) фосфолипиды. К классу антифосфолипидных антител, вступающих в реакцию с фосфолипидами, относятся волчаночный антикоагулянт, Ат к кардиолипину, бета2-гликопротеин-1-кофакторзависимые антифосфолипиды и др. Взаимодействуя с фосфолипидами мембран клеток эндотелия сосудов, тромбоцитов, нейтрофилов, антитела вызывают нарушение гемостаза, выражающиеся в склонности к гиперкоагуляции.
Классификация
С учетом этиопатогенеза и течения различают следующие клинико-лабораторные варианты антифосфолипидного синдрома:
- первичный – связь с каким-либо фоновым заболеванием, способным индуцировать образование антифосфолипидных антител, отсутствует;
- вторичный — антифосфолипидный синдром развивается на фоне другой аутоиммунной патологии;
- катастрофический – острая коагулопатия, протекающая с множественными тромбозами внутренних органов;
- АФЛ-негативный вариант антифосфолипидного синдрома, при котором серологические маркеры заболевания (Ат к кардиолипину и волчаночный антикоагулянт) не определяются.
Симптомы антифосфолипидного синдрома
Согласно современным взглядам, антифосфолипидный синдром представляет собой аутоиммунную тромботическую васкулопатию. При АФС поражение может затрагивать сосуды различного калибра и локализации (капилляры, крупные венозные и артериальные стволы), что обусловливает чрезвычайно разнообразный спектр клинических проявлений, включающий венозные и артериальные тромбозы, акушерскую патологию, неврологические, сердечно-сосудистые, кожные нарушения, тромбоцитопению.
Наиболее частым и типичным признаком антифосфолипидного синдрома являются рецидивирующие венозные тромбозы: тромбоз поверхностных и глубоких вен нижних конечностей, печеночных вен, воротной вены печени, вен сетчатки. У больных с антифосфолипидным синдромом могут возникать повторные эпизоды ТЭЛА, легочная гипертензия, синдром верхней полой вены, синдром Бадда-Киари, надпочечниковая недостаточность. Венозные тромбозы при антифосфолипидном синдроме развиваются в 2 раза чаще артериальных. Среди последних преобладают тромбозы церебральных артерий, приводящие к транзиторным ишемическим атакам и ишемическому инсульту. Прочие неврологические нарушения могут включать мигрень, гиперкинезы, судорожный синдром, нейросенсорную тугоухость, ишемическую нейропатию зрительного нерва, поперечный миелит, деменцию, психические нарушения.
Поражение сердечно-сосудистой системы при антифосфолипидном синдроме сопровождается развитием инфаркта миокарда, внутрисердечного тромбоза, ишемической кардиомиопатии, артериальной гипертензии. Довольно часто отмечается поражение клапанов сердца – от незначительной регургитации, выявляемой с помощью ЭхоКГ, до митрального, аортального, трикуспидального стеноза или недостаточности. В рамках диагностики антифосфолипидного синдрома с сердечными проявлениями требуется проведение дифференциальной диагностики с инфекционным эндокардитом, миксомой сердца.
Почечные проявления могут включать как незначительную протеинурию, так и острую почечную недостаточность. Со стороны органов ЖКТ при антифосфолипидном синдроме встречаются гепатомегалия, желудочно-кишечные кровотечения, окклюзия мезентериальных сосудов, портальная гипертензия, инфаркт селезенки. Типичные поражения кожи и мягких тканей представлены сетчатым ливедо, ладонной и подошвенной эритемой, трофическими язвами, гангреной пальцев; опорно-двигательного аппарата — асептическими некрозами костей (головки бедренной кости). Гематологическими признаками антифосфолипидного синдрома служат тромбоцитопения, гемолитическая анемия, геморрагические осложнения.
У женщин АФС часто выявляется в связи с акушерской патологией: повторным самопроизвольным прерыванием беременности в различные сроки, задержкой внутриутробного развития плода, фетоплацентарной недостаточностью, гестозом, хронической гипоксией плода, преждевременными родами. При ведении беременности у женщин с антифосфолипидным синдромом акушер-гинеколог должен учитывать все возможные риски.
Диагностика
Антифосфолипидный синдром диагностируется на основании клинических (сосудистый тромбоз, отягощенный акушерский анамнез) и лабораторных данных. Основные иммунологические критерии включают выявление в плазме крови средних или высоких титров Ат к кардиолипину класса IgG/IgM и волчаночного антикоагулянта дважды в течение шести недель. Диагноз считается достоверным при сочетании, по меньшей мере, одного основного клинического и лабораторного критерия. Дополнительными лабораторными признаками антифосфолипидного синдрома являются ложноположительная RW, положительная реакция Кумбса, повышение титра антинуклеарного фактора, ревматоидного фактора, криоглобулинов, антител к ДНК. Также показано исследование ОАК, тромбоцитов, биохимического анализа крови, коагулограммы.
Беременные с антифосфолипидным синдромом нуждаются в мониторинге показателей свертывающей системы крови, проведении динамического УЗИ плода и допплерографии маточно-плацентарного кровотока, кардиотографии. Для подтверждения тромбозов внутренних органов выполняется УЗДГ сосудов головы и шеи, сосудов почек, артерий и вен конечностей, глазных сосудов и др. Изменения створок сердечных клапанов выявляются в процессе ЭхоКГ.
Дифференциально-диагностические мероприятия должны быть направлены на исключение ДВС-синдрома, гемолитико-уремического синдрома, тромбоцитопенической пурпуры и др. Учитывая полиорганность поражения, диагностика и лечение антифосфолипидного синдрома требуют объединения усилий врачей различных специальностей: ревматологов, кардиологов, неврологов, акушеров-гинекологов и др.
Лечение антифосфолипидного синдрома
Основной целью терапии антифосфолипидного синдрома служит предотвращение тромбоэмболических осложнений. Режимные моменты предусматривают умеренную физическую активность, отказ от долгого нахождения в неподвижном состоянии, занятий травматичными видами спорта и длительных авиаперелетов. Женщинам с антифосфолипидным синдромом не следует назначать пероральные контрацептивы, а перед планированием беременности необходимо обязательно обратиться к акушеру-гинекологу. Беременным пациенткам в течение всего периода гестации показан прием малых доз глюкокортикоидов и антиагрегантов, введение иммуноглобулина, инъекции гепарина под контролем показателей гемостазиограммы.
Медикаментозная терапия при антифосфолипидном синдроме может включать назначение непрямых антикоагулянтов (варфарина), прямых антикоагулянтов (гепарина, надропарина кальция, эноксапарина натрия), антиагрегантов (ацетилсалициловой кислоты, дипиридамола, пентоксифиллина). Профилактическая антикоагулянтная или антиагрегантная терапия большинству больных с антифосфолипидным синдромом проводится длительно, а иногда пожизненно. При катастрофической форме антифосфолипидного синдрома показано назначение высоких доз глюкокортикоидов и антикоагулянтов, проведение сеансов плазмафереза, переливание свежезамороженной плазмы и т. д.
Прогноз
Своевременная диагностика и профилактическая терапия позволяют избежать развития и рецидивирования тромбозов, а также надеяться на благоприятный исход беременности и родов. При вторичном антифосфолипидном синдроме важным представляется контроль за течением основной патологии, профилактика инфекций. Прогностически неблагоприятными факторами служат сочетание антифосфолипидного синдрома с СКВ, тромбоцитопения, быстрое нарастание титра Ат к кардиолипину, стойкая артериальная гипертензия. Все пациенты с диагнозом «антифосфолипидный синдром» должны находиться под наблюдением ревматолога с периодическим контролем серологических маркеров заболевания и показателей гемостазиограммы.
Источник
