Аномалия развития сердца код по мкб
- Описание
- Диагностика
- Лечение
Краткое описание
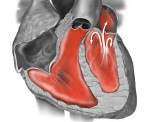
Малые аномалии развития сердца (МАРС) — анатомические врождённые изменения сердца и магистральных сосудов, не приводящие к грубым нарушениям функций ССС. Ряд МАРС имеет нестабильный характер и с возрастом исчезает. Частота — 2,2–10% в популяции, у детей с различной сердечной патологией — 10–25%, увеличивается при наследственных заболеваниях соединительной ткани. Преобладающий возраст — дети первых 3 лет жизни. Этиология. Наследственно детерминированная соединительнотканная дисплазия. Ряд МАРС имеют дизэмбриогенетический характер. Не исключается воздействие различных экологических факторов (химическое, физическое воздействие).
Код по международной классификации болезней МКБ-10:
- Q20.9 Врожденная аномалия сердечных камер и соединений неуточненная
Варианты. В литературе описано около 40 вариантов МАРС. Наиболее часто наблюдают • Эктопические трабекулы • Пролапс митрального клапана • Пролапс трикуспидального клапана • Открытое овальное окно • Длинный евстахиев клапан (заслонка) — нерудиментированная складка эндокарда (элемент эмбрионального кровообращения), расположенная в устье нижней полой вены со стороны полости правого предсердия, длиной от 1 до 2 см. Обычно случайно находят при ЭхоКГ • Аневризма межпредсердной перегородки — выпячивание межпредсердной перегородки в области овальной ямки, не вызывающее гемодинамических нарушений. Клинически при аускультации — систолические щелчки • Аневризма межжелудочковой перегородки — выбухание межжелудочковой перегородки в сторону правого желудочка. При аускультации — систолический шум и клики слева у основания грудины • Дилатация корня аорты и синусов Вальсальвы — расширение устья аорты (у детей в норме — 1,2–2,4 см) и синусов (в норме глубина — 1,5–3 мм). Аускультативно — непостоянные систолические «щелчки», иногда шум «волчка» на сосудах шеи.
Сопутствующая патология • Синдром Марфана • Синдром Элерса–Данло–Русакова • Первичный гипогонадизм • Синдром Бехчета • Врождённые пороки сердца (ВПС) • Аритмии сердца • Инфекционный эндокардит • Клапанная регургитация.
Диагностика
Диагностические критерии • Анамнестические данные (профессиональные вредности, алкоголизм матери в период беременности, заболевания соединительной ткани в семье и др.) • Признаки диспластического развития (внешние малые аномалии развития — короткая шея, высокое нёбо и др.) • Характерная аускультативная картина в зависимости от варианта МАРС • Изменения на ЭКГ • ЭхоКГ — критерии • Рентгенологические критерии.
Дифференциальная диагностика • ВПС • Большие аномалии развития сердца.
Функциональная значимость • Зависит от возраста пациента, варианта МАРС, наличия сопутствующих заболеваний • Маркёр дизэмбриогенетического развития сердца • Предрасполагают к развитию аритмий, клапанной регургитации, левожелудочковой дисфункции.
Лечение
Лечение определяют вариант МАРС и сопутствующая патология.
Сокращение. МАРС — малые аномалии развития сердца
МКБ-10. Q20.9 Врождённая аномалия сердечных камер и соединений неуточненная
Примечание. Большие аномалии развития сердца — анатомические изменения сердца и магистральных сосудов, сопровождающиеся грубыми нарушениями функций ССС (например, пролапс митрального клапана с регургитацией III степени).
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
Название: Малые аномалии развития сердца.

Малые аномалии развития сердца
Описание
Небольшие нарушения в развитии сердца. Это группа врожденных или приобретенных структурных нарушений сердечной мышцы и прилегающих крупных сосудов, которые не приводят к явным нарушениям гемодинамики, но иногда вызывают развитие патологических состояний в течение всей жизни. Это может осложниться внезапной сердечной смертью, бактериальным эндокардитом, митральной, тройничной недостаточностью, разрывом струны. При значительных отклонениях внутрисердечной гемодинамики от нормы наблюдаются цианоз кожи, одышка, быстрая утомляемость, редкие боли в груди. Лечение часто консервативное, операция на сердце проводится в соответствии с указаниями.
Дополнительные факты
Небольшие сердечные нарушения (MAC) широко распространены, они представляют собой разнообразную группу патологических состояний, вызванных изменениями в соединительной ткани сердца. Они считается частным случаем дисплазии висцеральной соединительной ткани, часто ассоциируется с дисплазией кожи, опорно-двигательным аппаратом и другими внутренними органами. В 96–99% случаев они не обнаруживаются во время обследования, остаются недиагностированными или случайно обнаруживаются при обследовании на предмет другой патологии. Заболеваемость у новорожденных колеблется от 40 до 69%. Чаще болеют мальчики — 58% от общего числа детей с установленными нарушениями. Наиболее часто диагностируемыми отклонениями являются аномалия межпредсердной перегородки (26%) и функциональный артериальный проток (6%).
Малые аномалии развития сердца
Причины
В настоящее время МАС рассматриваются как полиэтиологическое состояние, возникающее под влиянием различных факторов и приводящее к стойким анатомическим или функциональным дефектам структур соединительной ткани, которые являются основой каркаса сердца. Большинство из этих дефектов связаны с дисплазией соединительной ткани (ТЛЧ). Основными причинами развития МАС являются:
• Недифференцированный DST. Это обширная группа состояний, которые не вписываются в картину некоторых наследственных заболеваний. Характеризуется полиморфными проявлениями. Наряду с повреждением сердца часто обнаруживаются гипермобильность суставов, вегетативно-сосудистые нарушения и нарушения внутренних органов различной степени тяжести.
• Наследственные заболевания. Они включают группу генных и хромосомных патологий, характеризующихся нарушением дифференцировки клеток соединительной ткани, изменением их нормальной структуры, снижением функции и дефицитом ферментов, каркасных белков и гликопротеинов. Примерами являются синдромы Марфана, Элерса-Данлоса.
• Патология беременности. Отклонения от нормы возникают на стадии внутриутробного развития, как правило, связаны с нарушением укладки органов на ранних стадиях — до 8 недель. Доступные тесты не позволяют диагностировать отклонения из-за их небольшого размера. Предрасполагающими факторами сердечной патологии являются употребление алкоголя и наркотиков будущей матерью и курение.
• Экзогенные воздействия. Дети, которые изначально имеют здоровое сердце, могут иметь легкие патологии сердечно-сосудистых заболеваний. Особое значение в этом случае придается неблагоприятному состоянию окружающей среды, воздействию вредных химических соединений и инфекционным заболеваниям. Патологические состояния, как правило, диагностируются до трех лет, имеют незначительные симптомы. Чувствовать себя хуже можно с возрастом.
Патогенез
Небольшие аномалии связаны с дефектами структуры интерстициальной ткани сердца. Основным типом клеточной патологии, лежащей в основе повреждения, является дисплазия. Структуры соединительной ткани играют роль сердечного «скелета», составляют основу клапанного аппарата, сосудов. Дисплазия становится причиной нарушения дифференцировки, пролиферации, микроструктуры, клеточного метаболизма в этих структурах, развития аномальной гисто-архитектуры с образованием различных структурных аномалий, которые могут привести к нарушению функциональности органа. Небольшие сердечные аномалии часто сочетаются с патологией других систем и тканей.
Классификация
Небольшие отклонения представляют собой патологии самой сердечной мышцы и прилегающих магистральных артерий. Нарушения систематизируются по локализации дефекта с последующим выяснением наличия гемодинамических нарушений и их тяжести. Существует шесть основных групп изменений в миокарде и кровеносных сосудах, которые определяются с помощью УЗИ сердца:
• Аномалии предсердия, межпредсердной перегородки. Они включают открытое овальное окно, которое формирует прямое сообщение между предсердиями, увеличенный евстахиевый лоскут (более 10 миллиметров), дисфункциональный клапан нижней полой вены и дополнительные трабекулы.
• Аномалии левого желудочка, межжелудочковая перегородка. В этих местах обнаруживаются небольшие аневризмы межжелудочковой стенки, изменения в пути оттока левого желудочка, трабекулы. Как правило, хирургическая коррекция таких дефектов проводится в детстве. Эта локализация включает структурные дефекты как самого сосуда, так и его клапана. Существует узкое или широкое основание аорты, расширение пазух Вальсальвы, наличие только двух (обычно трех) долей клапана или их асимметрия, выпадение.
• Аномалии легочной артерии. В области ствола и промежности сосуда диагностируется субкомпенсированное расширение просвета, пролапс клапана.
• Аномалии в трикуспидальном клапане. Субвенкулярные сужения (высокие, низкие, трубчатые) определяются у пациентов с острыми остриями до 12 мм в пространство правого желудочка.
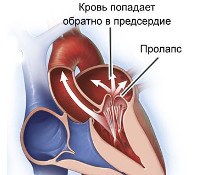
• Аномалии митрального клапана. Можно выявить пролапс, легкое прикрепление морщин сухожилия, дополнительные или ненормально расположенные папиллярные мышцы, врожденный стеноз и недостаточность.
Симптомы
У 96% пациентов сердечно-сосудистая система и организм в целом не страдают от стромальных дефектов, а клинические симптомы отсутствуют. При значительном повреждении различных ветвей сердца могут быть определены неспецифические симптомы: цианоз кожи, особенно в носогубном треугольнике, быстрая утомляемость, одышка, легкая редкая сердечная боль. Чаще всего небольшие нарушения проявляются при гормональной регуляции (подростковый возраст, беременность). Тахикардия, аритмии, компрессионные ощущения за грудиной, тошнота, снижение физической выносливости, головные боли и головокружение. Возможно появление симптомов вегетативной дистонии, в том числе субфебрильной лихорадки.
У новорожденных патология может проявляться частым глубоким дыханием, ускорением сердечных сокращений во время кормления, купанием. Есть характерные симптомы отдельных дефектов. Далее левый желудочек становится этиологическим фактором синусовой тахикардии. Регургитация крови из-за неплотного закрытия трикуспидального клапана или его нефизиологической циркуляции с открытым овальным окном может привести к застою в малом круге кровообращения, что сопровождается сильной одышкой даже при небольшой физической нагрузке.
Одышка. Тошнота.
Возможные осложнения
Несмотря на отсутствие прямого патологического эффекта, небольшие аномалии снижают общую резистентность миокарда к воздействию повреждающих факторов, что увеличивает риск формирования патологий сердечно-сосудистой системы. Например, на фоне пролапса митрального клапана развивается до 30% всего инфекционного эндокардита, вероятность внезапной смерти с массивной регургитацией увеличивается в 50 раз, особенно у молодых людей обоего пола. У некоторых пациентов возникают фатальные нарушения ритма и проводимости, наблюдается образование аневризм аорты и коронарных артерий с последующим их разрывом. Дегенерация клапанных структур становится предрасполагающим фактором для атеросклероза и кальцификации, которые сопровождаются сужением просвета отверстий (стеноз) между полостями сердца и / или сосудами.
Диагностика
Иногда кардиологу удается заподозрить наличие незначительных аномалий во время первоначального обследования, но это происходит только тогда, когда обнаруживается характерная, достаточно выраженная симптоматика, связанные с ней состояния. Патологии сердца, вызванные дисплазией соединительной ткани у маленьких детей, часто сопровождаются грыжами, врожденными вывихами суставов, их повышенной подвижностью, удлинением конечностей и пальцев на руках, ногах, деформациями грудной клетки. Аускультативные изменения в миокарде проявляются в виде звуков во время сокращения или путем идентификации нескольких звуковых явлений одновременно. В качестве дополнительных методов исследования обычно используются: Эхокардиография является основным методом диагностики дефектов структуры миокарда. При расширении основания аорты или легочной артерии отмечаются специфические признаки нарушения структуры и внутрисердечной гемодинамики, в частности значительная разница в гидростатическом давлении в аорте и в полости левого желудочка. При открытом сообщении между предсердиями в области перегородки наблюдается прерывание сигнала, ультразвуковая допплерография выявляет нарушения линейного кровотока до турбулентного характера. При наличии выпадения клапана устанавливаются его степень в миллиметрах и приблизительный объем регургитации. Эхо-КГ визуализирует дополнительные аккорды, их эктопическую фиксацию.
• Электрокардиография. При незначительных отклонениях ЭКГ назначают в основном для диагностики аритмий и определения их генеза. Большое значение имеют тесты с физической нагрузкой, которые позволяют оценить способности резерва миокарда, выявить скрытые патологии проводящей системы. Чреспищеводная стимуляция полезна при обнаружении патологических путей импульсной проводимости. Рентгенография OGC выполняется для визуализации сердца и крупных сосудов. С помощью рентгенологического исследования можно выявить признаки увеличения желудочков, реже — дилатацию восходящей аорты, объяснить состояние других сосудов, подтвердить наличие патологических форм, например аневризм, оценить их смещение. Эта техника позволяет заподозрить повреждение клапана.
Лечение
Лечение патологии необходимо только в тех случаях, когда диспластические сердечные явления влияют на его работу, функционирование крупных сосудов. При отсутствии симптомов рекомендуется общая профилактика сердечно-сосудистых заболеваний с ежегодным визитом к кардиологу для консультации и УЗИ. Существует несколько направлений для коррекции состояния пациентов:
• Немедикаментозная терапия. В связи с выраженностью вегетативных проявлений важную роль в улучшении состояния пациента играют меры по нормализации образа жизни. Пациенту или его родителям объясняется важность соблюдения режима работы и отдыха в соответствии с возрастными характеристиками, необходимость исключения переутомления, стресса и чрезмерных физических нагрузок, а также обеспечить здоровое и сбалансированное питание. Назначается дополнительный массаж, лечебная гимнастика, водные процедуры, как указано — консультации с психологом.
• Наркотики. Требуется при значительных нарушениях внутрисердечного кровообращения или нарушениях работы многих органов. Обычно используются препараты калия и магния, препараты, которые улучшают снабжение и потребление кислорода сердечной мышцей (убихинон, цитохром С, карнитин), витамины (В1, В2, В3, РР), кардиопротекторы (триметазидин, таурин, никорандил). При аритмии, нарушениях проводимости используются антиаритмические средства (амиодарон, бета-адреноблокаторы, прокаинамид).
• Хирургические методы. Показано, выявляет ли пациент массивное гемодинамическое расстройство с возможным развитием опасных для жизни осложнений. Нарушения межжелудочковой и межпредсердной перегородок работают в условиях шунтирования и дыхания, гипотермии. Мелкие дефекты сшиты, крупные покрыты искусственным барьером из синтетических или биоорганических материалов. В случае стеноза, пролапса клапана, их протезирование не проводится.
Список литературы
1. Малые аномалии сердца (клиническое значение, диагностика, осложнения)/ Бова А. А. , Трисветова Е. Л. — 2001.
2. Малые аномалии сердца/ Земцовский Э. В. , Малев Э. Г. , Лобанов М. Ю. , Парфенова Н. Н. , Реева С. В. , Хасанова С. И, Беляева Е. Л. // Российский кардиологический журнал. — 2012 — №1(93).
3. Малые аномалии сердца: диагностика и клиническое течение// Романова Е. Н. , Говорин А. В. Забайкальский медицинский вестник. — 2009 — №2.
4. Малые аномалии развития сердца и их значение в генезе нарушений сердечного ритма у детей и подростков: Автореферат диссертации/ Сурова О. В. — 2005.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Классификация
- Симптомы
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Врожденные пороки сердца.
Врожденные пороки сердца
Описание
Врожденные пороки сердца. Группа заболеваний, объединенных наличием анатомических дефектов сердца, его клапанного аппарата или сосудов, возникших во внутриутробном периоде, приводящих к изменению внутрисердечной и системной гемодинамики. Проявления врожденного порока сердца зависят от его вида; к наиболее характерным симптомам относятся бледность или синюшность кожных покровов, шумы в сердце, отставание в физическом развитии, признаки дыхательной и сердечной недостаточности. При подозрении на врожденный порок сердца выполняется ЭКГ, ФКГ, рентгенография, ЭхоКГ, катетеризация сердца и аортография, кардиография, МРТ сердца Чаще всего при врожденных пороках сердца прибегают к кардиохирургической операции – оперативной коррекции выявленной аномалии.
Дополнительные факты
Врожденные пороки сердца — весьма обширная и разнородная группа заболеваний сердца и крупных сосудов, сопровождающихся изменением кровотока, перегрузкой и недостаточностью сердца. Частота встречаемости врожденных пороков сердца высока и, по оценке различных авторов, колеблется от 0,8 до 1,2% среди всех новорожденных. Врожденные пороки сердца составляют 10-30% всех врожденных аномалий. В группу врожденных пороков сердца входят как относительно легкие нарушения развития сердца и сосудов, так и тяжелые формы патологии сердца, несовместимые с жизнью.
Многие виды врожденных пороков сердца встречаются не только изолированно, но и в различных сочетаниях друг с другом, что значительно утяжеляет структуру дефекта. Примерно в трети случаев аномалии сердца сочетаются с внесердечными врожденными пороками ЦНС, опорно-двигательного аппарата, ЖКТ, мочеполовой системы и пр.
К наиболее частым вариантам врожденных пороков сердца, встречающимся в кардиологии, относятся дефекты межжелудочковой перегородки (ДМЖП – 20%), дефекты межпредсердной перегородки (ДМПП), стеноз аорты, коарктация аорты, открытый артериальный проток (ОАП), транспозиция крупных магистральных сосудов (ТКС), стеноз легочной артерии (10-15% каждый).
Нарушения гемодинамики при врожденных пороках сердца.
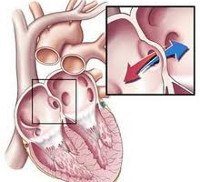
В результате выше названных причин у развивающего плода может нарушаться правильное формирование структур сердца, что выражается в неполном или несвоевременном закрытии перепонок между желудочками и предсердиями, неправильном образовании клапанов, недостаточном повороте первичной сердечной трубки и недоразвитии желудочков, аномальном расположении сосудов После рождения у части детей остаются открытыми артериальный проток и овальное окно, которые во внутриутробном периоде функционируют в физиологическом порядке.
Ввиду особенностей антенатальной гемодинамики, кровообращение развивающегося плода при врожденных пороках сердца, как правило, не страдает. Врожденные пороки сердца проявляются у детей сразу после рождения или через какое-то время, что зависит от сроков закрытия сообщения между большим и малым кругами кровообращения, выраженности легочной гипертензии, давления в системе легочной артерии, направления и объема сброса крови, индивидуальных адаптационных и компенсаторных возможностей организма ребенка. Нередко к развитию грубых нарушений гемодинамики при врожденных пороках сердца приводит респираторная инфекция или какое-либо другое заболевание.
При врожденных пороках сердца бледного типа с артериовенозным сбросом вследствие гиперволемии развивается гипертензия малого круга кровообращения; при пороках синего типа с веноартериальным шунтом у больных имеет место гипоксемия.
Около 50% детей с большим сбросом крови в малый круг кровообращения погибают без кардиохирургической помощи на первом году жизни от явлений сердечной недостаточности. У детей, перешагнувших этот критический рубеж, сброс крови в малый круг уменьшается, самочувствие стабилизируется, однако постепенно прогрессируют склеротические процессы в сосудах легких, обусловливая легочную гипертензию.
При цианотических врожденных пороках сердца венозный сброс крови или ее смешение приводит к перегрузке большого и гиповолемии малого круга кровообращения, вызывая снижение насыщения крови кислородом (гипоксемию) и появление синюшности кожи и слизистых. Для улучшения вентиляции и перфузии органов развивается коллатеральная сеть кровообращения, поэтому, несмотря на выраженные нарушения гемодинамики, состояние больного может длительное время оставаться удовлетворительным. По мере истощения компенсаторных механизмов, вследствие длительной гиперфункции миокарда, развиваются тяжелые необратимые дистрофические изменения в сердечной мышце. При цианотических врожденных пороках сердца оперативное вмешательство показано уже в раннем детском возрасте.
Врожденные пороки сердца
Причины
Этиология врожденных пороков сердца может быть обусловлена хромосомными нарушениями (5%), генной мутацией (2-3%), влиянием факторов среды (1-2%), полигенно-мультифакториальной предрасположенностью (90%).
Различного рода хромосомные аберрации приводят к количественным и структурным изменениям хромосом. При хромосомных перестройках отмечаются множественные полисистемные аномалии развития, включая врожденные пороки сердца. В случае трисомии аутосом наиболее частыми пороками сердца оказываются дефекты межпредсердной или межжелудочковой перегородок, а также их сочетание; при аномалиях половых хромосом врожденные пороки сердца встречаются реже и представлены, главным образом, коарктацией аорты или дефектом межжелудочковой перегородки.
Врожденные пороки сердца, обусловленные мутациями единичных генов, также в большинстве случаев сочетаются с аномалиями других внутренних органов. В этих случаях сердечные пороки являются частью аутосомно-доминантных (синдромы Марфана, Холта-Орама, Крузона, Нунана и тд ), аутосомно-рецессивных синдромов (синдром Картагенера, Карпентера, Робертса, Гурлер и тд ) или синдромов, сцепленных с Х-хромосомой (синдромы Гольтца, Аазе, Гунтера и тд ).
Среди повреждающих факторов внешней среды к развитию врожденных пороков сердца приводят вирусные заболевания беременной, ионизирующая радиация, некоторые лекарственные препараты, пагубные привычки матери, производственные вредности. Критическим периодом неблагоприятного воздействия на плод являются первые 3 месяца беременности, когда происходит фетальный органогенез.
Внутриутробное поражение плода вирусом краснухи наиболее часто вызывает триаду аномалий – глаукому или катаракту, глухоту, врожденные пороки сердца (тетраду Фалло, транспозицию магистральных сосудов, открытый артериальный проток, общий артериальный ствол, клапанные пороки, стеноз легочной артерии, ДМЖП и тд ). Также обычно имеют место микроцефалия, нарушение развития костей черепа и скелета, отставание в умственном и физическом развитии.
Кроме краснухи беременной, опасность для плода в плане развития врожденных пороков сердца представляют ветряная оспа, простой герпес, аденовирусные инфекции, сывороточный гепатит, цитомегалия, микоплазмоз, токсоплазмоз, листериоз, сифилис, туберкулез и тд.
В структуру эмбриофетального алкогольного синдрома обычно входят дефекты межжелудочковой и межпредсердной перегородки, открытый артериальный проток. Доказано, что тератогенное действие на сердечно-сосудистую систему плода оказывает прием амфетаминов, приводящий к транспозиции магистральных сосудов и ДМЖП; противосудорожных средств, обусловливающих развитие стеноза аорты и легочной артерии, коарктации аорты, открытого артериального протока, тетрады Фалло, гипоплазии левых отделов сердца; препаратов лития, приводящих к атрезии трехстворчатого клапана, аномалии Эбштейна, ДМПП; прогестагенов, вызывающих тетраду Фалло, другие сложные врожденные пороки сердца.
У женщин, страдающих преддиабетом или диабетом, дети с врожденными пороками сердца рождаются чаще, чем у здоровых матерей. В этом случае у плода обычно формируются ДМЖП или транспозиция крупных сосудов. Вероятность рождения ребенка с врожденным пороком сердца у женщины с ревматизмом составляет 25 %.
Кроме непосредственных причин, выделяют факторы риска формирования аномалий сердца у плода. К ним относят возраст беременной младше 15-17 лет и старше 40 лет, токсикозы I триместра, угрозу самопроизвольного прерывания беременности, эндокринные нарушения у матери, случаи мертворождения в анамнезе, наличие в семье других детей и близких родственников с врожденными пороками сердца.
Классификация
Существует несколько вариантов классификаций врожденных пороков сердца, в основу которых положен принцип изменения гемодинамики. С учетом влияния порока на легочный кровоток выделяют:
• врожденные пороки сердца с неизмененным (либо незначительно измененным) кровотоком в малом круге кровообращения: атрезия аортального клапана, стеноз аорты, недостаточность легочного клапана, митральные пороки (недостаточность и стеноз клапана), коарктация аорты взрослого типа, трехпредсердное сердце и тд.
• врожденные пороки сердца с увеличенным кровотоком в легких: не приводящие к развитию раннего цианоза (открытый артериальный проток, ДМПП, ДМЖП, аортолегочный свищ, коарктация аорты детского типа, синдром Лютамбаше), приводящие к развитию цианоза (атрезия трехстворчатого клапана с большим ДМЖП, открытый артериальный проток с легочной гипертензией).
• врожденные пороки сердца с обедненным кровотоком в легких: не приводящие к развитию цианоза (изолированный стеноз легочной артерии), приводящие к развитию цианоза (сложные пороки сердца – болезнь Фалло, гипоплазия правого желудочка, аномалия Эбштейна).
• комбинированные врожденные пороки сердца, при которых нарушаются анатомические взаимоотношения между крупными сосудами и различными отделами сердца: транспозиция магистральных артерий, общий артериальный ствол, аномалия Тауссиг-Бинга, отхождение аорты и легочного ствола из одного желудочка и пр.
В практической кардиологии используется деление врожденных пороков сердца на 3 группы: пороки «синего» (цианотического) типа с веноартериальным шунтом (триада Фалло, тетрада Фалло, транспозиция магистральных сосудов, атрезия трехстворчатого клапана); пороки «бледного» типа с артериовенозным сбросом (септальные дефекты, открытый артериальный проток); пороки с препятствием на пути выброса крови из желудочков (стенозы аорты и легочной артерии, коарктация аорты).
Симптомы
Клинические проявления и течение врожденных пороков сердца определяется видом аномалии, характером нарушений гемодинамики и сроками развития декомпенсации кровообращения.
У новорожденных с цианотическими врожденными пороками сердца отмечается цианоз (синюшность) кожных покровов и слизистых оболочек. Синюшность усиливается при малейшем напряжении: сосании, плаче ребенка. Белые пороки сердца проявляются побледнением кожи, похолоданием конечностей.
Дети с врожденными пороками сердца обычно беспокойные, отказываются от груди, быстро устают в процессе кормления. У них появляется потливость, тахикардия, аритмии, одышка, набухание и пульсация сосудов шеи. При хроническом нарушении кровообращения дети отстают в прибавлении веса, росте и физическом развитии. При врожденных пороках сердца обычно сразу поле рождения выслушиваются сердечные шумы. В дальнейшем обнаруживаются признаки сердечной недостаточности (отеки, кардиомегалия, кардиогенная гипотрофия, гепатомегалия и тд ).
Боль в грудной клетке. Внешние изменения. Одышка. Потливость. Ретикулоцитоз. Судороги.
Диагностика
Выявление врожденных пороков сердца осуществляется путем комплексного обследования. При осмотре ребенка отмечают окраску кожных покровов: наличие или отсутствие цианоза, его характер (периферический, генерализованный). При аускультации сердца нередко выявляется изменение (ослабление, усиление или расщепление) сердечных тонов, наличие шумов и пр. Физикальное обследование при подозрении на врожденный порок сердца дополняется инструментальной диагностикой — электрокардиографией (ЭКГ), фонокардиографией (ФКГ), рентгенографией органов грудной клетки, эхокардиографией (ЭхоКГ).
ЭКГ позволяет выявить гипертрофию различных отделов сердца, патологическое отклонение ЭОС, наличие аритмий и нарушений проводимости, что в совокупности с данными других методов клинического обследования позволяет судить о тяжести врожденного порока сердца. С помощью суточного холтеровского ЭКГ-мониторирования обнаруживаются скрытые нарушения ритма и проводимости. Посредством ФКГ более тщательно и детально оценивается характер, длительность и локализация сердечных тонов и шумов. Данные рентгенографии органов грудной клетки дополняют предыдущие методы за счет оценки состояния малого круга кровообращения, расположения, формы и размеров сердца, изменений со стороны других органов (легких, плевры, позвоночника). При проведении ЭхоКГ визуализируются анатомические дефекты перегородок и клапанов сердца, расположение магистральных сосудов, оценивается сократительная способность миокарда.
При сложных врожденных пороках сердца, а также сопутствующей легочной гипертензии, с целью точной анатомической и гемодинамической диагностики, возникает необходимость в выполнении зондирования полостей сердца и ангиокардиографии.
Лечение
Наиболее сложной проблемой в детской кардиологии является хирургическое лечение врожденных пороков сердца у детей первого года жизни. Большинство операций в раннем детском возрасте выполняется по поводу цианотических врожденных пороков сердца. При отсутствии у новорожденного признаков сердечной недостаточности, умеренной выраженности цианоза операция может быть отложена. Наблюдение за детьми с врожденными пороками сердца осуществляют кардиолог и кардиохирург.
Специфическое лечение в каждом конкретном случае зависит от разновидности и степени тяжести врожденного порока сердца. Операции при врожденных дефектах перегородок сердца (ДМЖП, ДМПП) могут включать пластику или ушивание перегородки, рентгенэндоваскулярную окклюзию дефекта. При наличии выраженной гипоксемии детям с врожденными пороками сердца первым этапом выполняется паллиативное вмешательство, предполагающее наложение различного рода межсистемных анастомозов. Подобная тактика улучшает оксигенацию крови, уменьшает риск осложнений, позволяет провести радикальную коррекцию в более благоприятных условиях. При аортальных пороках выполняется резекция или баллонная дилатация коарктации аорты, пластика аортального стеноза и тд При ОАП производится его перевязка. Лечение стеноза легочной артерии заключается в проведении открытой или эндоваскулярной вальвулопластики.
Анатомически сложные врожденные пороки сердца, при которых радикальная операция не представляется возможной, требуют выполнения гемодинамической коррекции, т. Е. Разделения артериального и венозного потоков крови без устранения анатомического дефекта. В этих случаях могут проводиться операции Фонтена, Сеннинга, Мастарда и тд Серьезные пороки, не поддающиеся оперативному лечению, требуют проведения пересадки сердца.
Консервативное лечение врожденных пороков сердца может включать в себя симптоматическую терапию одышечно-цианотических приступов, острой левожелудочковой недостаточности (сердечной астмы, отека легких), хронической сердечной недостаточности, ишемии миокарда, аритмий.
Прогноз
В структуре смертности новорожденных врожденные пороки сердца занимают первое место. Без оказания квалифицированной кардиохирургической помощи в течение первого года жизни погибает 50-75% детей. В периоде компенсации (2-3 года) смертность снижается до 5%. Ранее выявление и коррекция врожденного порока сердца позволяет существенно улучшить прогноз.
Профилактика
Профилактика врожденных пороков сердца требует тщательного планирования беременности, исключения воздействия неблагоприятных факторов на плод, проведения медико-генетического консультирования и разъяснительной работы среди женщин групп риска по рождению детей с сердечной патологией, решения вопроса о пренатальной диагностике порока (УЗИ, биопсия хориона, амниоцентез) и показаниях к прерыванию беременности. Ведение беременности у женщин с врожденными пороками сердца требует повышенного внимания со стороны акушера-гинеколога и кардиолога.
Основные медуслуги по стандартам лечения | ||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
|
