Анкилозирующий спондилит код мкб
Анкилозирующий спондилоартрит (код по МКБ 10 – M45) – это хроническое воспалительное заболевание крестцово-подвздошных суставов и мелких суставов позвоночника, которое приводит в процессе прогрессирования к неподвижности суставов, обызвествлению спинальных связок, ограничению подвижности позвоночного столба и изменению осанки пациента. Первые проявления болезни появляются в 18-30 лет. Для диагностики анкилозирующего спондилоартрита все условия созданы в Юсуповской больнице:
- Пациенты находятся в уютных палатах с европейским уровнем комфорта;
- Ревматологи Юсуповской больницы применяют современные методы исследования;
- Обследование пациентов проводят с помощью новейшей аппаратуры европейских и американских производителей;
- Тяжёлые случаи заболевания профессора, доценты, врачи высшей категории обсуждают на заседании Экспертного Совета;
- Ведущие специалисты в области ревматологии коллегиально вырабатывают тактику ведения пациентов, страдающих анкилозирующим спондилоартритом;
- Врачи проводят комплексную терапию заболевания, применяют новейшие лекарства от анкилозирующего спондилоартрита, которые зарегистрированы в РФ, наиболее эффективны и обладают минимальным спектром побочных эффектов;
- Реабилитологи используют инновационные методики восстановительной терапии.
Врачи Юсуповской больницы при анкилозирующем спондилоартрите соблюдают клинические рекомендации по лечению заболевания, но каждому пациенту проводят индивидуальную терапию.

Причины и механизмы развития анкилостенозирующего спондилоартрита
Анкилостенозирующий спондилоартрит развивается у людей, с отягощённой наследственностью. Чаще других болеют носители гена HLA-B27. Определённую роль в развитии заболевания играют скрытые инфекции. Его провоцируют травмы, переохлаждения и вирусные инфекции. Возникновение анкилозирующего спондилоартрита может быть спровоцировано особенностями психики и нервной системы пациента, сильным или продолжительным стрессом.
При анкилостенозирующем спондилоартрите воспалительный процесс изначально затрагивает место соединения крестца и подвздошных костей, затем распространяется на поясничный отдел позвоночника и «поднимается» вверх по всему позвоночнику. Воспаление может возникать в других суставах. Чаще всего воспаляются коленные или голеностопные суставы, а также сухожилия подпяточной области или ахилловы сухожилия. Иногда поражение ахилловых или подпяточных сухожилий и болевые ощущения в области пяток вообще являются первым проявлением анкилозирующего спондилоартрита.
Со временем происходит «окостенение; связок позвоночника, межпозвонковых суставов и дисков. Постепенно позвонки сращиваются между собой, позвоночник утрачивает гибкость и подвижность. Ели не проводить должное лечение, за несколько лет может наступить полная обездвиженность позвоночника, потому что практически все позвонки срастаются в одну негнущуюся костную структуру. Это состояние называется анкилозированием.
Симптомы, осложнения и диагностика анкилозирующего спондилоартрита
Анкилозирующий спондилоартроз дебютирует в 10% случаев признаками поясничного или шейного радикулита. Пациент ощущает резкую «простреливающую» боль или из поясницы в одну либо обе ноги, или из шеи в руку. Гораздо чаще анкилозирующий спондилоартрит начинается исподволь, постепенно.
Поначалу симптомы заболевания могут напоминать признаки остеохондроза. Пациент предъявляет жалобы на умеренные боли в пояснице, которые усиливаются после покоя и отдыха, а при перемене погоды. После согреваний, массажа и лёгких физических упражнений неприятные ощущения уменьшаются.
Вначале боль уменьшается после приёма нестероидных противовоспалительных препаратов. Спустя несколько месяцев противовоспалительной терапии болевые ощущения не только не уменьшаются, но постепенно нарастают. Они усиливаются во второй половине ночи, между тремя и пятью часами утра, и слегка утихают днём, после полудня. Пациенты жалуются на наличие ярко выраженной утренней скованности поясницы, исчезающее к обеду.
У 50% пациентов в дебюте заболевания офтальмологи определяют воспаление глазного яблока. Их беспокоит ощущение песка в глазах, покраснение. Может повышаться температура тела и снижаться вес. У 60% пациентов, страдающих анкилостенозирующим остеоартрозом, воспаление позвонков сочетается с поражением суставов.
Самым характерным признаком анкилозирующего спондилоартроза является прогрессирующая тугоподвижность позвоночника и ограничение подвижности грудной клетки при дыхании. Ограничение экскурсии грудной клетки приводит к застойным явлениям в лёгких. Это отрицательно сказывается на общем самочувствии пациента и провоцирует различные осложнения: бронхиты, пневмонию. Окостенение позвоночника приводит к тому, что спина со временем утрачивает свою гибкость. Пациент вынужден наклоняться и поворачиваться всем телом.
Характерен внешний вид больного анкилозирующим спондилоартритом. В начальной стадии заболевания исчезает нормальный поясничный изгиб позвоночника, поясница становится прямой и плоской. В более поздней стадии формируется так называемая «поза просителя» – ноги больного при ходьбе всегда остаются слегка согнутыми в коленях.
Анкилозирующий остеоартрит характерен не только тем, что со временем обездвиживает весь позвоночник и суставы, но следующими осложнениями:
- У 20% пациентов возникают поражения сердца и аорты. Они проявляются одышкой, болью за грудиной и нарушением сердечного ритма;
- У 30% пациентов развивается амилоидоз – перерождение почек, которое приводит к почечной недостаточности;
- Уменьшение подвижности грудной клетки способствует заболеваниям лёгких и развитию туберкулёза.
Для того чтобы предотвратить осложнения, необходимо выявлять, диагностировать и лечить заболевание в наиболее ранние сроки. При подозрении на анкилозирующий спондилоартрит ревматолог направляет пациента на рентгенографию позвоночника и крестца. На рентгеновском снимке можно увидеть признаки воспаления крестцово-подвздошных сочленений, наметившееся «окостенение» позвоночника.
В клиническом и биохимическом анализе крови определяется увеличение скорости оседания эритроцитов и уровня С-реактивного белка. Если диагноз вызывает сомнение, пациента направляют на специфический анализ для выявления характерного для анкилозирующего остеоартрита антигена HLA-B27.
Лечение анкилозирующего остеоартрита
Медикаментозная терапия анкилозирующего спондилита направлена в первую очередь на снижение активности воспалительного процесса. Ревматологи Юсуповской больницы используют в составе комплексного лечения заболевания следующие группы лекарственных средств:
- Нестероидные противовоспалительные препараты (НПВП). Их механизм действия состоит в блокировании образования в организме пациента медиатора воспаления – простагландина. Все препараты этой группы обладают побочными эффектами. При их применении у пациентов может возникнуть тошнота, рвота, боли в животе, понос, желудочно-кишечные кровотечения, нарушения свёртывающей системы крови и почек;
- Глюкокортикоиды обладают мощным противовоспалительным эффектом. При их длительном приёме может развиться остеопороз, появиться отёки, повыситься уровень глюкозы в крови;
- Иммуносупрессоры – подавляют активность иммунной системы. Их назначают только в случае неэффективности терапии НПВП или глюкокортикоидами. Препараты этой группы обладают высокой токсичностью. Они могут вызывать поражения костного мозга, почек, печени;
- Биологические препараты являются антагонистами факторов некроза опухолей. Эти лекарственные средства наиболее эффективны в терапии болезни Бехтерева. Они подавляют активность практически всех основных факторов воспалительного процесса. Наиболее эффективно лечение анкилозирующего спондилита на начальных стадиях заболевания.
Помимо медикаментозного лечения, врачи Юсуповской больницы в терапии анкилозирующего спондилоартрита используют физиотерапию, регулярные занятия лечебной физкультурой. Пациентам с анкилозирующим спондилитом рекомендуется вести активный образ жизни. Им полезно заниматься теннисом, волейболом, плаванием. Хорошим эффектом обладают занятия аэробикой.
Ортопеды рекомендуют пациентам спать на твёрдой и ровной поверхности. Необходимо систематически контролировать осанку тела. В течение рабочего дня при длительном пребывании в вынужденной позе обязательно делать перерывы: несколько раз вставать и выполнять комплекс упражнений лечебной физкультуры. Даже в период обострения заболевания, когда пациенты испытывают выраженные боли и находятся на постельном режиме, они выполняют упражнения ЛФК под руководством старшего методиста.
Если кинезотерапию и лечебную гимнастику проводить ежедневно по 30 минут, заметно уменьшается тугоподвижность позвоночника и суставов. Хорошим лечебным эффектом обладает лечебная физкультура в бассейне. При занятиях в воде хорошо снимается мышечный тонус. В клинике реабилитации для лечения анкилозирующего спондилоартрита используются качественное оборудование европейского уровня:
- Механические и роботизированные тренажеры;
- Вертикализаторы;
- Аппараты Экзарта, вертикализаторы;
- Подвесные системы для снижения нагрузки на опорно-двигательный аппарат, действующие аналогично бассейну.
Пациентам с анкилозирующим спондилоартритом проводят курсы массажа, который укрепляет мышцы спины. Массаж устраняет напряжение мышц, уменьшает выраженность боли в области спины.
Физиотерапевтические процедуры ускоряют процессы восстановления подвижности, уменьшает активность выраженность болевых ощущений и воспаления. Физиотерапию начинают в неактивной фазе заболевания или при минимальной интенсивности воспалительного процесса. Применяют следующие процедуры:
- Магнитотерапию;
- Токи Бернара;
- Рефлексотерапию;
- Индуктотермию;
- Ультразвук;
- Лазеротерапию;
- Фонофорез с гидрокортизоном;
В неактивной стадии заболевания и при условии, что пациент сохраняет необходимый для самообслуживания уровень подвижности, пациентам рекомендуют санаторно-курортное лечение с использованием следующих бальнеологических факторов:
- Лечебных грязей (Саки, Евпатория);
- Радоновых ванн (Пятигорск);
- Сероводородных ванн (Кемери, Нальчик, Сочи).
Санаторно-курортное лечение противопоказано при высокой активности воспалительного процесса и для пациентов с поражением внутренних органов. Терапия анкилозирующего остеоартрита эффективна в случае раннего выявления заболевания. По этой причине при появлении болей в спине, утренней скованности или иных неприятных ощущений в позвоночнике звоните по телефону Юсуповской больницы. Специалисты контакт центра предложат удобное вам время консультации опытного ревматолога. После обследования и установки окончательного диагноза врач подберёт то лечение, которое больше подходит пациенту.
Автор

Доктор медицинских наук, профессор, врач высшей квалификационной категории
Список литературы
- МКБ-10 (Международная классификация болезней)
- Юсуповская больница
- Ревматология. Малая медицинская энциклопедия. — М.: Медицинская энциклопедия. 1991—96 гг..
- Багирова, Г. Г. Избранные лекции по ревматологии / Г.Г. Багирова. — М.: Медицина, 2011. — 256 c.
- Сигидин, Я. А. Биологическая терапия в ревматологии / Я.А. Сигидин, Г.В. Лукина. — М.: Практическая медицина, 2015. — 304 c.
Наши специалисты

Врач-терапевт, гастроэнтеролог, кандидат медицинских наук. Заместитель генерального директора по медицинской части.

Ревматолог, кандидат медицинских наук

Ревматолог, врач высшей категории
Цены на услуги *
*Информация на сайте носит исключительно ознакомительный характер. Все материалы и цены, размещенные на сайте, не являются публичной офертой, определяемой положениями ст. 437 ГК РФ. Для получения точной информации обратитесь к сотрудникам клиники или посетите нашу клинику.
Скачать прайс на услуги
Мы работаем круглосуточно
Источник
Рубрика МКБ-10: M45
МКБ-10 / M00-M99 КЛАСС XIII Болезни костно-мышечной системы и соединительной ткани / M40-M54 Дорсопатии / M45-M49 Спондилопатии
Определение и общие сведения[править]
Анкилозирующий спондилит — это заболевание, для которого характерно поражение межпозвоночных дисков и связок. Поражаются преимущественно крестцово-подвздошные суставы, поясничный, шейный и грудной отделы позвоночника, периферические суставы вовлекаются реже.
Эпидемиология
Распространенность анкилозирующего спондилита среди взрослых мужчин — 6:1000. Женщины составляют лишь 16% больных. В целом анкилозирующий спондилит встречается в 10 раз реже, чем ревматоидный артрит. У молодых мужчин эти заболевания встречаются одинаково часто.
Этиология и патогенез[править]
Клинические проявления[править]
В начале заболевания типичны боль и скованность в пояснице, которые не проходят после отдыха. Примерно через 3 мес появляются характерные физикальные и рентгенологические признаки заболевания, которые позволяют поставить диагноз. У женщин все проявления заболевания менее выражены.
а. Сакроилеит — самое раннее проявление анкилозирующего спондилита: рентгенологически он выявляется до поражения позвоночника. У 80% больных сакроилеит начинается незаметно, у 20% — с резкой боли в ягодицах и бедрах, усиливающейся при кашле. Характерно напряжение длинных мышц спины, ноющая боль и скованность в спине. У части больных медленно нарастает ограничение движений, а боль может вовсе отсутствовать.
б. Периферический артрит развивается у 25% больных, обычно уже после поражения позвоночника. В патологический процесс чаще вовлекаются плечевые и тазобедренные суставы, лобковый симфиз и синхондроз рукоятки грудины. Поражение мелких (межфаланговых и плюснефаланговых) суставов незначительно.
в. Поражение сердечно-сосудистой системы отлично от такового при ревматоидном артрите. У некоторых больных развивается аортит (обычно поражается восходящая аорта). Возможен склероз межжелудочковой перегородки и створок митрального клапана. Разрастания соединительной ткани в области АВ-узла приводят к нарушению проводимости и аритмиям. На ЭКГ регистрируется удлинение интервала PQ. На поздней стадии заболевания может возникнуть аортальная недостаточность и гипертрофия левого желудочка, иногда наблюдается перикардит. В целом поражение сердца возникает лишь у 5% больных анкилозирующим спондилитом. Если длительность заболевания составляет более 30 лет, сердечно-сосудистые осложнения наблюдаются чаще, может потребоваться протезирование аортального клапана.
г. Передний увеит с синехиями и катаракта — самые частые внесуставные проявления анкилозирующего спондилита. Они развиваются у 25% больных.
д. Поражение легких проявляется обычно незначительным пневмосклерозом в области верхушек легких. Диффузионная способность легких обычно в норме, а податливость легких снижена вследствие поражения реберно-позвоночных сочленений. На фоне пневмосклероза может возникнуть аспергиллез.
е. Амилоидоз почек относится к редким осложнениям анкилозирующего спондилита.
Анкилозирующий спондилит: Диагностика[править]
Лабораторные исследования
а. Определение СОЭ при анкилозирующем спондилите менее информативно, чем при ревматоидном артрите. Иногда обнаруживается умеренная анемия. Аутоантитела при анкилозирующем спондилите не выявляются.
б. Антиген HLA-B27 определяют при дифференциальной диагностике редких форм анкилозирующего спондилита, протекающего с преимущественным поражением периферических суставов, с гонококковым и ревматоидным артритом. Среди белых, больных анкилозирующим спондилитом, антиген HLA-B27 выявляется в 88% случаев, тогда как среди белых, не страдающих этим заболеванием, — лишь в 8%.
Рентгенография суставов. Для ранней стадии анкилозирующего спондилита характерны размытость контуров крестцово-подвздошных суставов, склероз и эрозии подхрящевого слоя кости. Разрастание грануляционной ткани в синовиальных оболочках, телах позвонков и передней продольной связке приводит сначала к фиброзному, а затем и к костному анкилозу. Из-за фиброза передней продольной связки передняя поверхность тел позвонков на рентгенограммах в боковой проекции выглядит уплощенной. Позднее по краям фиброзных колец формируются костные выросты — синдесмофиты, образующие мостики между телами соседних позвонков, при этом позвоночник приобретает вид бамбуковой палки. У некоторых больных поражаются межпозвоночные диски с деструкцией тел прилежащих позвонков, рентгенологическая картина при этом напоминает остеомиелит или туберкулез позвоночника.
Дифференциальный диагноз[править]
Анкилозирующий спондилит: Лечение[править]
а. Медикаментозное лечение. При легкой форме заболевания применяют НПВС (см. гл. 15, п. III.Г.2). В тяжелых случаях наиболее эффективен индометацин. При непереносимости индометацина назначают сулиндак, толметин и другие НПВС (см. табл. 15.7). Кортикостероиды при анкилозирующем спондилите не применяют. При неэффективности НПВС назначают сульфасалазин или метотрексат, изредка — хлорохин, гидроксихлорохин или препараты золота.
б. Лечебная гимнастика. Активное участие больного в лечении позволяет сохранить функцию позвоночника. Ежедневные физические упражнения направлены на поддержание осанки и сохранение функций позвоночника. Полезны дыхательные упражнения и гимнастика в бассейне Хаббарда.
в. Облучение позвоночника сейчас не применяют, поскольку оно повышает риск гемобластозов. Однако показано, что облучение протезированного тазобедренного сустава в дозе 10 Гр препятствует разрастанию костной ткани вокруг протеза, что способствует более длительному сохранению его функции. С этой же целью применяют НПВС.
Профилактика[править]
Прочее[править]
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Адалимумаб
- Бетаметазон
- Гидрокортизон
- Голимумаб
- Дексаметазон
- Декскетопрофен
- Диклофенак
- Диметилсульфоксид
- Ибупрофен
- Индометацин
- Инфликсимаб
- Кетопрофен
- Лорноксикам
- Мелоксикам
- Метилпреднизолон
- Напроксен
- Пироксикам
- Преднизолон
- Секукинумаб
- Теноксикам
- Триамцинолон
- Фенилбутазон
- Целекоксиб
- Цертолизумаба пэгол
- Эторикоксиб
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Болезнь Бехтерева.
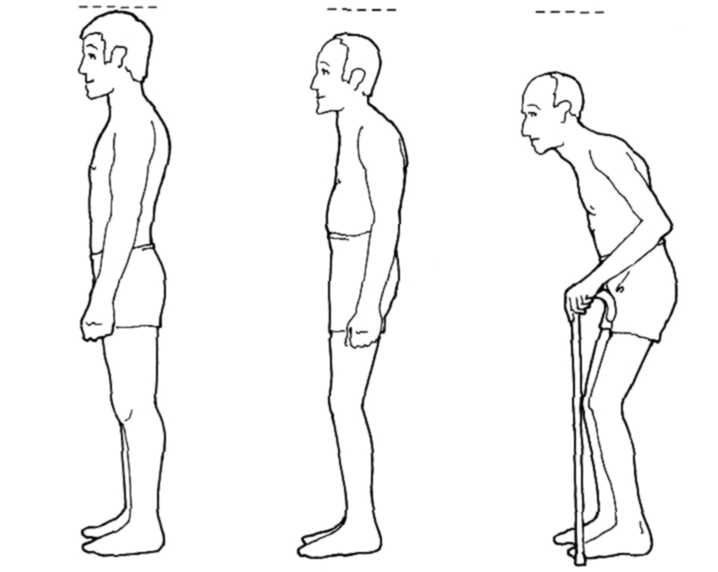
Нарушение осанки при болезни Бехтерева
Описание
Болезнь Бехтерева (анкилозирующий спондилоартрит) – хроническое системное заболевание с преимущественным поражением суставов позвоночного столба воспалительного характера, приводящее к анкилозу.
Причины
В этиологии болезни Бехтерева играют роль наследственные (наличие антигена HLA-B 27 у 90-97% больных), инфекционно-аллергические факторы, травма, охлаждение. Развитее заболевания протекает по типу аутоиммунного процесса.
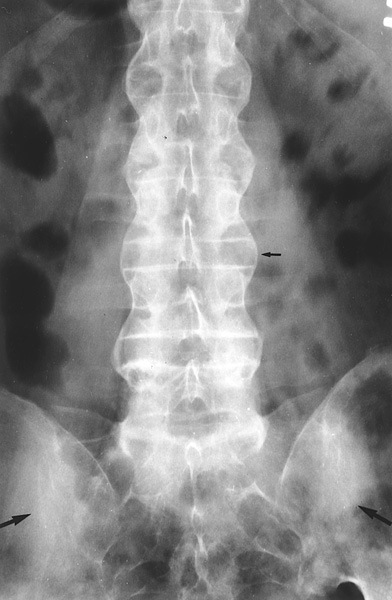
Рентгенограмма позвоночного столба при болезни Бехтерева
Симптомы
Заболевают в подавляющем большинстве случаев лица мужского пола в возрасте 15-30 лет. Различают следующие формы болезни Бехтерева:
- центральная форма – поражается только позвоночный столб (кифозный и ригидный вид);
- ризомелиническая форма – помимо позвоночного столба, поражаются тазобедренные и плечевые суставы;
- периферическая форма – кроме позвоночного столба, поражаются коленные, локтевые и голеностопные суставы;
- скандинавская форма – в процесс вовлекаются мелкие суставы кистей;
- висцеральная форма – поражаются внутренние органы: сердце, аорта, почки, легкие, а также глаза.
Ведущим в клинической картине заболевания является поражение позвоночного столба и кресцово-подвздошных суставов. Вначале заболевание протекает по типу пояснично-кресцового радикулита или ишиаса. Постепенно появляется умеренная периодическая боль в поясничной области, в области копчика, чувство тяжести и скованности. Боль беспричинная, усиливается особенно во второй половине ночи, при длительном нахождении в одном положении, исчезает или уменьшается после ходьбы, физических упражнений.
При активном течении заболевании наблюдается быстрое исхудание и астенизация. Объективными симптомами является напряжение длиннейших мышц спины и ограничение подвижности в боковом и заднем направлениях. Характерны поражения грудино-ключичных суставов, клинические и рентгенологические признаки сакроилеита, а также поражение периферических суставов, преимущественно нижних конечностей.
В поздней стадии возникают типичные изменения. Больных беспокоит боль вдоль всего позвоночного столба, особенно в грудном и шейном отделах, меньше – в поясничном (в результате наступления анкилоза). Развивается резкое ограничение дыхательной экскурсии грудной клетки (в норме 8-10 см), тип дыхания становится брюшным, уменьшается ЖЕЛ. Изменяется осанка, чаще возникает кифоз грудного отдела, гиперлордоз шейного и сглаженность лордоза поясничного отделов позвоночного столба. Резко выражена атрофия длиннейших мышц спины. При ригидном поражении отмечается уплощение грудной клетки, позвоночный столб приобретает вид бамбуковой трости. Резко ограничивается подвижность в шейном отделе(в норме при максимальном сгибании расстояние между подбородком и рукояткой грудины 0-2 см, а при максимальном разгибании – 16-22 см). При поражении грудного отдела появляется положительный симптом Отта: от VII шейного позвонка отмеряют вниз 30 см и повторно измеряют это расстояние при максимальном сгибании. У здоровых людей это расстояние увеличивается на 4-5 см, а при болезни Бехтерева не изменяется. Ограничение подвижности поясничного отдела позвоночного столба выявляется симптомом Шобера: от V поясничного позвонка отмеряют 10 см вверх и делают отметку. При максимальном сгибании у здоровых лиц это расстояние увеличивается до 14-15 см, а при болезни Бехтерева – не изменяется. При ограничении дыхательной экскурсии выявляется симптом «нитки»: в положении выдоха нитку затягивают вокруг грудной клетки; во время вдоха при хорошей дыхательной экскурсии грудной клетки нитка обрывается (отрицательный симптом), при резком ограничении дыхательной экскурсии она не разрывается (положительный симптом).
Болезненность в кресцово-подвздошных суставах выявляют при пальпации, а также симптомами Кушелевского: 1) надавливание рывком на подвздошные гребни в положении больного на спине или на жесткой кушетке; 2) то же в положении на боку; 3) в положении больного на спине, нога согнута в коленном суставе и отведена в сторону, опираясь на этот сустав, надавливают на противоположную подвздошную кость.
Для висцеральных проявлений характерны поражения сердечно-сосудистой системы (недостаточность клапана аорты, аортит, реже – перикардит, нарушение проводимости), пищеварительной системы (от функциональных диспептических расстройств до развернутой картины язвенного колита)), почек (амилоидоз), легких (верхушечный или верхнедолевой фиброз вплоть до образования полостей), глаз (ирит, который имеет решающее значение при диагностике, часто встречается у подростков, иридоциклит, эписклерит).
Боль в голеностопе. Боль в шее. Боль в шее сбоку. Боль в шее спереди. Боль в шейном отделе позвоночника. Лейкоцитоз. Ломота в суставах. Ломота в теле. Нейтрофилез. Раздражительность. Увеличение СОЭ.
Диагностика
При обследовании обнаруживают увеличенную СОЭ (у 50-60% больных), особенно при поражении периферических суставов, гипохромную анемию, изменение показателей воспалительного процесса, повышение уровня лизосомальных ферментов сыворотки крови и синовиальной жидкости.
Решающее значение в диагностике болезни Бехтерева принадлежит рентгенографии, с помощью которой определяют признаки сакроилеита, поражение позвоночного столба, синдесмофит, изменения лобкового симфиза, седалищной, позвздошной и пяточной костей. Позвоночный столб приобретает вид бамбуковой трости. Абсолютную специфичность приобретает анкилоз кресцово-подвздошных суставов, затем присоединяются двусторонние субхондральные кисты, двусторонние эрозии, сужение суставной щели, очаги субхондрального остеосклероза. Сакроилеит выявляется рано, чаще бывает двусторонним. Синдесмофит обнаруживается в поздней стадии, в месте фиброзного кольца, часто двусторонний. При рентгенологическом исследовании периферических суставов отмечают отсутствие симметричности поражения и остеопороза; наличие небольших эрозий и особый краевой периостит.
Лечение
Первое, о чем необходимо вспомнить при болезни Бехтерева, это лечебная физкультура. Регулярные занятия ЛФК помогают сохранить подвижность позвоночника, снять напряжение околопозвоночных мышц и нормализовать диафрагмальное дыхание. С этой же целью полезны занятия по плаванию. Рекомендовано заменить мягкую постель на жесткий матрац.
Для уменьшения болезненных ощущений следует назначать препараты группы НПВС, а при их низкой эффективности – корткостероиды. Глюкокрортикостероды рекомендовано вводить внутрисуставно или внутриартикулярно.
Еще одна группа препаратов с доказанной эффективностью при болезни Бехтерева – ингибиторы фактора некроза опухоли. Лечение этими препаратами проводят в виде курсов инъекций.
Сульфаниламидные препараты, в частности сульфасалазин, применяются как базисные. Лечение длительное, до 6 месяцев, с постепенным уменьшением дозы препарата.
В поздних стадиях течения болезни Бехтерева возможно проведение симптоматической хирургической терапии. Оперативное вмешательство проходит в объеме синовэктомии, эндопротезирования и вертебротомии.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
