Ангиоспазм нижних конечностей код мкб 10
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Классификация
- Причины
- Симптомы
- Диагностика
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Ангиопатия.
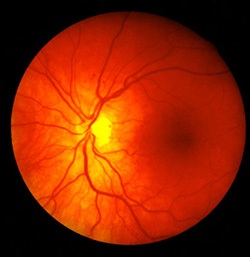
Ангиопатия сетчаки глаза
Описание
Ангиопатии – это группа заболеваний, для которых характерно поражение сосудистой стенки. Для данной патологии характерно нарушение тонуса сосудистой стенки вследствие нарушения нейрогуморальной регуляции. При ангиопатии развиваются временные спазмы и парезы сосудов. В результате увеличивается проницаемость сосудистой стенки,часто происходят кровоизлияния.
При диабетической ангиопатии поражение сосудистой стенки обусловлено метаболическими нарушениями. Происходит утолщение базальных мембран стенок сосудов, пролиферация их эндотелия. Сужается просвет артерии. Нарушается микроциркуляция в кровоснабжаемых тканях и развивается ишемия (недостаток кислорода). На фоне таких патологических процессов создаются благоприятные условии для развития атеросклеротического процесса.
Классификация
В зависимости от диаметра поражаемых патологическим процессом капилляров выделяют следующие виды ангиопатии:
Макроангиопатия – развивается при атеросклеротическом поражении сосудов. Имеет тяжелое течение. Макроангиопатии как правило развиваются в сосудах сердца и нижних конечностей.
Микроангиопатия – означает поражение патологическим процессом мелких сосудов, развивающееся в результате некроза, тромбоза, гиалиноза, фибриноидного набухания. К микроангиопатиям относят поражения сосудов сетчатой оболочки глазного яблока, а также поражение капилляров почек.
Наиболее часто встречается диабетическая ангиопатия, развивающаяся у больных сахарным диабетом. Поражение сосудов может иметь разную локализацию. Наиболее часто поражаются:
Сосуды почек (диабетическая нефропатия);
Сосуды сетчатки (диабетическая ретинопатия);
Сосуды нижних конечностей.
Также выделяют гипертоническую ангиопатию. Это заболевание развивается в процессе прогрессирования гипертонической болезни и наиболее ярко проявляется наглазном дне. При противоположном состоянии (гипотонии), развивается гипотоническая ангиопатия сетчатки.
Дизорическая ангиопатия Мореля развивается при болезни Альцгеймера и старческом слабоумии. Для этого заболевания характерно сочетания амилоидоза стенок артерий и артериол, образование старческих бляшек. Выделяют две формы заболевания: друзовидную и конгофильную.
Преимущественно у юношей развивается болезнь Ила или пролиферирующий ретинит. Для этого заболевания характерно развитие катаракты, множественных кровоизлияний в сетчатку и стекловидное тело. При прогрессировании юношеской ангиопатии появляется глаукома и происходит отслоение сетчатой оболочки глазного яблока.
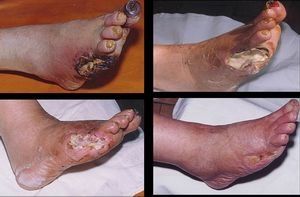
Диабетическая ангиопатия
Причины
К причинам развития ангиопатии можно отнести следующие факторы:
Нарушение нервной регуляции тонуса сосудистой стенки;
Травматические повреждения;
Заболевания крови;
Курение;
Вредности на производстве;
Артериальная гипертензия;
Пожилой возраст;
Сахарный диабет;
Системные васкулиты аутоиммунного характера;
Интоксикации;
Врожденные особенности строения стенки сосудов (например, телеангиоэктазии).
Симптомы
Проявление ангиопатии прежде всего зависят от места локализации патологического процесса. Может отмечаться:
Снижение остроты зрения;
Потеря зрения;
Боли в ногах с развитием «перемежающей хромоты», когда болевые ощущения возникают при ходьбе и стихают после короткого отдыха;
Чувство жжения, зуда в ногах;
Появление петехий, телеангиоэктазий на коже;
Частые и упорные носовые кровотечения;
Кровохарканье;
Желудочно-кишечные кровотечения;
Гематурия (появление крови в моче);
Трофические нарушения на периферии от сухости и шелушения кожи на конечностях до развития гангрены стопы.
Диагностика
При обращении пациента с подозрением на наличие ангиопатии проводится физикальный осмотр, пальпация, перкуссия, аускультация, сбор жалоб больного и анамнеза заболевания.
Затем для уточнения диагноза назначается несколько исследований:
Ультразвуковое исследование сосудов – проводится доплеровское исследование и дуплексное сканирование, дающие информацию о состоянии сосудистой стенки и скорости кровотока.
Фундус-графия – применяется для исследования глазного дна. На полученном компьютерном снимке визуализируются сосуды сетчатой оболочки глазного яблока.
Ангиография – это ретгенологическое исследование начинается с введения в просвет сосуда рентгеноконтрастного вещества. Затем проводится серия снимков, с помощью которых можно оценить проходимость сосуда, скорость продвижения контраста.
Магнитно-резонансная томография – этот метод исследования, не несущий дозовой нагрузки облучения, позволяет визуализировать на экране монитора строение мягких тканей организма.
Компьютерная томография – направлена на получение послойных снимков из области патологического процесса.
Лечение
К лечению ангиопатии в Израиле подходят строго индивидуально, учитывая характер заболевания у каждого пациента и степень тяжести процесса:
Медикаментозная терапия – направлена на улучшение микроциркуляции в тканях. Применяются ангиопротекторы, антикоагулянты, спазмолитики, дезагреганты, препараты, нормализующие свертываемость крови, улучшающие кровообращение в мозговых сосудах. Применяется инсулинотерапия с целью коррекции уровня глюкозы в крови.
Физиотерапия – для коррекции состояния при ангиопатии показано применение плазмафереза, электролечения, грязелечения.
Хирургическое лечение – имеет несколько направлений. На ранних стадиях развития заболевания эффективной оказывается поясничная симпатэктомия, при выполнении которой преимущество отдается эндоскопической методике ведения операции. Ослабление симпатического влияния на стенку артерии приводит к устранению спастического компонента патогенеза.
Проводятся различные реконструктивные операции на сосудах, восстанавливающие их просвет и улучшающие микроциркуляцию в тканях.
В запущенных случаях течения диабетической ангиопатии сосудов нижних конечностей с развитием влажной гангрены, симптомами интоксикации проводится ампутация конечностей на различном уровне. После проведения такой травмирующей, но необходимой операции для больного подбирается или изготавливается индивидуально протез, позволяющий совершать достаточный объем активных движений.
При ретинопатии применяется криохирургическая или лазерная электрокоагуляция.
При атеросклерозе используются эндартерэктомия, чрезкожная эдоваскулярная баллонная ангиопластика, стентирование.
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
Содержание
- Описание
- Симптомы
- Течение и стадии
- Причины
- Патогенез
- Лечение
Названия
Спазм кровеносных сосудов (ангиоспазм).
Ангиоспазм при рентгенконтрастном исследовании
Описание
Ангиоспазм (angiospasmus; греч. Angeion сосуд + spasmos судорога, спазм) — преходящее патологическое сужение просвета артерий вследствие избыточного интенсивного и продолжительного сокращения мышц сосудистой стенки. Ангиоспазм — один из вариантов острой сосудистой дистонии (сосудистого криза). Следствием ангиоспазма является ишемия ткани в бассейне спазмированной артерии.
Термин «ангиоспазм» не следует применять для обозначения физиологической вазоконстрикции и тем более — физиологического повышения тонуса артерий без сужения просвета. Не имеет научного обоснования и распространившаяся в середине 20 в. Тенденция связывать именно с ангиоспазмом проявления местных расстройств циркуляции, если их природа не установлена. На практике это приводит к гипердиагностике и не всегда оправданному назначению больному спазмолитических средств.
Симптомы
Клиническая картина ангиоспазма зависит от его локализации и состоит главным образом в проявлениях нарушенной функции ишемизированной ткани (например, в мышечных органах — боль в зоне ишемии с иррадиацией по соответствующему сегменту соматической иннервации).
Коронарный ангиоспазм проявляется стенокардией Принцметала — тяжелыми приступами болей за грудиной, возникающими в покое, часто в положении больного лежа, в период ночного сна. Во время приступа выявляются характерные изменения ЭКГ ( Стенокардия), иногда признаки острой очаговой дистрофии миокарда.
Церебральный ангиоспазм наблюдается часто при атеросклерозе сосудов головного мозга и лежит в основе патогенеза ишемического варианта церебрального криза у больных гипертонической болезнью. Отличительными симптомами этого варианта от других острых церебральных ангиодистоний являются очаговые неврологические нарушения, характерные для зоны ишемии головного мозга, соответствующей бассейну спазмированной артерии ( Гипертонические кризы). У больных атеросклерозом головного мозга такие нарушения могут быть обусловлены не ангиоспазма, а механизмами так называемой цереброваскулярной недостаточности — снижением кровотока в зоне расположения атеросклеротической бляшки при падении АД (например, ортостатическом), расстройствах сердечной деятельности. Наличие последних, регистрация сниженного АД, в т. При ортостатических пробах, помогает дифференциальному диагнозу.
Ангиоспазм в органах брюшной полости не имеет специфических клинических проявлений. Спазм сосудов брыжейки проявляется брюшной жабой.
Течение и стадии
Течение ангиоспазма наиболее изучено при его локализации в сосудах конечностей. Кратковременный ангиоспазм пальцевой артерии при болезни и синдроме Рейно ( Рейно синдром) вызывает резкое побледнение и похолодание пальца с нарушением болевой и тактильной чувствительности — от локальных парестезий до анестезии. Такая совокупность симптомов характеризуется как «мертвый палец» (digitus mortuus). Аналогичные признаки развиваются на всей конечности при спазме магистральных артерий обычно сопутствующем органическому их поражению. Симптом алебастровой (как у статуи) бледности ноги в таких случаях обозначается как «нога командора». В случае затянувшегося ангиоспазма конечностей появляется дистальный цианоз, иногда равномерный, иногда в виде цианотичной сетки, создающей впечатление мраморной кожи. Появление цианоза обусловлено парезом венул в зоне ишемии. При digitus mor tuus цианоз обычно отсутствует, но он часто бывает при ишемии больших участков конечностей. Вслед за цианозом развивается некоторая отечность ткани, обусловленная повышением проницаемости для белков капилляров (вследствие гипоксии мембран).
На следующем этапе развиваются некробиотические процессы и тем скорее, чем больше разрыв между потребностью ткани в кислороде и величиной притока крови.
Причины
Ангиоспазмы могут наблюдаться в различных сосудистых регионах, обычно при заболеваниях, сопровождающихся поражением сосудов и их нервного аппарата (атеросклероз, васкулиты, аневризмы и ) или нарушением нейрогуморальной регуляции сосудистого тонуса (гипертоническая болезнь, гипоталамический синдром, патологический климакс, неврозы и ). Отмечена этиологическая роль курения, интоксикаций свинцом, сероуглеродом, а в развитии ангиоспазма в конечностях — обморожений и повторных охлаждений. Ангиоспазм нередко определяет клиническую динамику органических сосудистых заболеваний (атеросклероза, тромбозов, эмболий и ), осложняя их течение. Продолжительный ангиоспазм в головном мозге (церебральный ангиоспазм), в сердце (коронарный ангиоспазм), в сетчатке глаза может стать причиной серьезных расстройств кровообращения в этих органах вплоть до развития инсульта, инфаркта миокарда, нарушений зрения.
Патогенез
Патогенез ангиоспазма изучен недостаточно, для артерий разных сосудистых регионов он не идентичен, но общим для механизма развития любого ангиоспазма является расстройство функции мембран гладкомышечных клеток сосуда, состоящее в нарушении обменного транспорта через мембраны ионов кальция, натрия, калия, что нарушает нормальное чередование фаз мышечного сокращения и расслабления. Ускоренная и усиленная деполяризация мембран, повышенный приток в клетки свободных ионов кальция способствуют развитию интенсивного мышечною сокращения, а задержка процессов реполяризации мембран (в норме предшествующей расслаблению мышцы) обусловливает длительное пребывание артериальной стенки в сокращенном состоянии. К таким нарушениям могут привести расстройства иннервации сосудистых стенок, дисбаланс в продукции и разрушении гуморальных регуляторов сосудистого тонуса, а также повышенная чувствительность рецепторов сосудистой стенки к нормальным вазоконстрикторным влияниям, что нередко обусловлено локальными изменениями ее метаболизма в зонах воспаления, рубцов, повреждения тромбом и Известно, например, что церебральный ангиоспазм часто наблюдается вблизи расположения атеросклеротической бляшки, аневризмы, субарахноидальнего кровоизлияния; коронарный ангиоспазм часто возникает в зоне тромбоза коронарной артерии.
Возможность нейрогенного ангиоспазма, который наблюдается в артериях конечностей и, вероятно, может развиваться в артериях брюшной полости, не подтверждена пока для артерий головного мозга. Роль гиперсимпатикотонии в происхождении коронарного ангиоспазма также остается гипотетической. Коронарный ангиоспазм не возникает во время физической нагрузки (т. Е. При активации симпатической нервной системы), не снимается, как правило, a-адреноблокаторами, а в эксперименте вызывается норадреналином лишь при определенных условиях (например, при одновременном применении b-адреноблокаторов) Имеется больше оснований предполагать патогенетическую роль активации вагусных влияний, т. Коронарный ангиоспазм у человека обычно возникает в условиях покоя и показана возможность его провокации метахолином. Большое значение может иметь нарушение функции эндотелия коронарных артерий, регулирующей локальный баланс гуморальных вазодилатирующих (простациклин) и вазоконстрикторных (серотонин, ПГ2a, тромбоксан А2) субстанций. Тромбоксан А2 относится к наиболее сильным вазоконстрикторам, и локальное повышение его продукции (как и недостаточный синтез простациклина) может быть причиной коронароспазма.
Лечение
Лечение и профилактика совпадают частично с лечением и профилактикой основных заболеваний, которым сопутствуют ангиоспазм Исключается курение табака. Проводится санация очагов хронической инфекции. При ангиоспазме на фоне повышенного АД необходимо применение гипотензивных средств.
Непосредственное купирование ангиоспазма имеет свои особенности при отдельных его формах, например при гипертонических кризах, синдроме Рейно, стенокардии. Во многих случаях эффективны вазоактивные антагонисты кальция — фенигидин (нифедипин, адалат, коринфар). Лекарства подбирают индивидуально с учетом регионарных различий в реакции сосудов. Нитриты, например, наиболее эффективны при коронарном ангиоспазме, но они, как правило, отрицательно влияют на кровоток в мозговых артериях. При церебральном ангиоспазме эффективными при внутривенном введении могут быть винкимин, но-шпа, папаверин, эуфиллин.
При периферическом ангиоспазме нередко помогают растирание и согревание больной конечности, новокаиновая блокада в зоне корешков соответствующих сегментов; внутриартериальное введение 10 мл 0,25% раствора новокаина или 3 мл 2% раствора но-шпы.
Хирургические методы лечения — симпатэктомия ( Функциональная нейрохирургия) и алкоголизация симпатических нервов показаны в основном при ангиоспазме на фоне органических ангиопатий.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
Названия
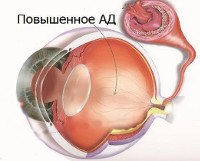
Название: Ангиоспазм сетчатки.

Ангиоспазм сетчатки
Описание
Ангиоспазм сетчатки. Это функциональное нарушение, вызванное резким сужением центральной артерии сетчатки (CAS) или ее ветвей, без органических изменений в сосудистой стенке. Клинические проявления представлены размытым зрением, появлением «мух», фото- и метаморфопсиями перед глазами, дискомфортом в периорбитальной области. Основные методы диагностики: офтальмоскопия, бесконтактная тонометрия, ангиография и оптическая когерентная томография (ОКТ) сетчатки. Тактика лечения сводится к назначению спазмолитиков, плазмозаменителей, бета-адреноблокаторов, салуретиков и ингибиторов карбоангидразы.
Дополнительные факты
Ангиоспазм сетчатки — это неотложное состояние в офтальмологии, которое требует немедленной медицинской помощи. По статистике, в 91,2% случаев острое нарушение кровотока в центральной артерии происходит на фоне патологий сердечно-сосудистой системы. Наиболее распространенными являются атеросклероз и гипертония (60%). В 25-30% случаев не удается установить этиологию спазмов сосудов сетчатки. Заболевание возникает в любом возрасте, но чаще всего приступы наблюдаются после 40 лет. Мужчины заболевают вдвое чаще, чем женщины. Патология широко распространена.
Ангиоспазм сетчатки
Причины
Этиология заболевания до конца не изучена. Идиопатические формы заболевания часто наблюдаются, когда невозможно определить генез патологии. У детей спастическое сокращение среднего слоя артерий обусловлено вегетативной дисфункцией и особенностями формирования периферической нервной системы. В зрелом возрасте основными причинами развития ангиоспазма сетчатки являются:
• Гипертония. В ответ на повышение артериального давления возникает рефлекторный спазм сосудов, в том числе в орбитальной области. Это явление связано с выделением катехоламинов, которые оказывают давление на рецепторы сосудистой стенки. Люди с декомпенсированной формой диабета имеют высокий риск развития диабетической ретинопатии. Эта патология сопровождается частыми эпизодами ангиоспазма. При атеросклеротических поражениях эндотелия повышается артериальное давление и нарушается перфузия. Реакция на гипоксию представлена спастическим сокращением мышечного слоя САС. Сужение артерии сетчатки является результатом чрезмерного воздействия никотина у курильщиков и этилового спирта у людей, злоупотребляющих алкоголем. Эти вещества приводят к временному сужению просвета сосудов, которое сменяется дилатацией. Тонус стенки сосуда повышается при отравлении вследствие сочетания сероуглерода и свинца. Подобные реакции характерны для людей, которые работают во вредных производственных условиях и страдают от хронического отравления.
Патогенез
Постоянное неконтролируемое сокращение миоцитов в среднем слое сосудистой стенки вызвано нарушением ионного транспорта. С увеличением концентрации ионов кальция и уменьшением ионов натрия и калия тонус гладкомышечного слоя повышается. Если просвет кровеносных сосудов сильно сужен, кровоток снова ограничен или полностью прекращается. Это приводит к ишемии окружающих тканей и повреждению трофической сетчатки. При длительной интоксикации развивается ангиоспазм за счет повышения тонуса симпатической нервной системы. Инсулинорезистентность и степень жесткости сосудистой стенки прогрессируют у больных сахарным диабетом. Эта теория подтверждается увеличением скорости пульсовой волны.
Симптомы
Патология характеризуется двусторонними, реже односторонними поражениями. Пациенты жалуются на появление «тумана» и мерцание «мух» на глазах. Затуманенное зрение с кратковременными судорогами носит временный характер. Также возможно искажение зрительного восприятия в виде мета и фотоморфопсии. Реже возникает ощущение дискомфорта на орбите на пораженной стороне. Часто возникает ощущение пульсации в висках, головокружение, головная боль. После приступа общее состояние больного полностью нормализуется, а расстройство зрения компенсируется. В тяжелых случаях персистирующая ишемия приводит к необратимому снижению остроты зрения.
Возможные осложнения
Длительный ангиоспазм вызывает сильное необратимое снижение или полную потерю зрения. Частые припадки приводят к серьезным неудобствам и ухудшению работоспособности, поскольку пациенты не могут предсказать время развития следующего эпизода. Рецидивирующий ангиоспазм помогает повысить внутриглазное давление. Со временем у пациентов развивается вторичная офтальмологическая гипертензия. Периодические спастические сокращения артериол и мелких артерий приводят к увеличению клинической картины глазной мигрени. Однако кратковременные приступы артериоспазма протекают без осложнений.
Диагностика
Диагноз ангиоспазма сетчатки устанавливается на основании истории болезни, результатов физического обследования и дополнительных методов диагностики. В момент приступа возможна гиперемия и отек конъюнктивы. После завершения эпизода ангиоспазма визуальные изменения в переднем сегменте глаза отсутствуют. Для постановки диагноза используются следующие исследования: При осмотре глазного дна отображается резко уменьшенный CAC и его ветви небольшого калибра. Вены полны крови. Диск зрительного нерва во время приступа бледно-розовый, опухший. Макулярно-фовеолярный рефлекс не определяется.
• Бесконтактная тонометрия. Приступ ангиоспазма сопровождается небольшим повышением внутриглазного давления. После купирования симптомов заболевания офтальмотон нормализуется. Если этого не происходит, также необходимо провести электронную тонографию глаза.
• Ангиография сетчатки. Исследование позволяет визуализировать изменения в сосудах сетчатки, изучая характеристики циркуляции флуоресцеина. У пациентов с ангиоспазмом внутренний геморегинальный барьер остается непроницаемым для контраста.
• Октябрь сетчатки. При сканировании центральной области сетчатки отмечается сильное утолщение макулы. Фовеолярное углубление полностью сглажено, а реактивность сетчатки снижена. Атипичная форма кривой прямая.
Лечение
Этиотропная терапия не разработана. Патогенетическое лечение направлено на расширение спазматических сосудов для восстановления кровотока в сетчатке в ишемической зоне. Очень важно вовремя остановить симптомы вазоспазма, потому что длительное нарушение микроциркуляции приводит к полной или частичной слепоте. Поэтому сразу после обследования глазного дна рекомендуются спазмолитики и заменители плазмы. Следующим этапом лечения является электрофорез с периферическими вазодилататорами (бендазол) и вазодилататорами (дротаверин).
Салуретики и ингибиторы карбоангидразы используются для снижения внутриглазного давления. При отсутствии эффекта в ретробульбарном пространстве устанавливается система полива. Показаны инстилляции растворов блокаторов бета-адренорецепторов (гидрохлорид пилокарпина, тимолол). При сопутствующем повышении системного артериального давления препараты вводят внутримышечно. Пептидные биорегуляторы используются для стимуляции регенерации рецепторной системы. При тяжелой патологии также показано ретробульбарное введение М-антихолинергиков (атропина).
Источник
