Ангиодистонический синдром код мкб
Церебральная ангиодистония: причины и симптомы, диагностика, лечение и профилактика
15 arrow 0 both 0 4000 1 0 horizontal https://polyver-shop.ru 300 4000 —
Sosudoff.ru
- Заболевания сердца
- Аритмия
- ВСД
- Инфаркт
- Ишемия
Варикоз
Sosudoff.ru
Sosudoff.ru
- Заболевания сердца
- Аритмия
- ВСД
- Инфаркт
- Ишемия
Варикоз
0 комментарий
Церебральная ангиодистония — что это такое?
Церебральная ангиодистония – это недуг, который нарушает адаптацию кровеносных сосудов головного мозга к негативному влиянию окружающей среды. При этом выходят из строя механизмы, которые регулируют тонус сосудов. В итоге это приводит к нарушениям мозгового кровообращения.
Чтобы правильно установить, а затем и лечить ангиодистонический синдром, нужно знать его основные симптомы. А также разобраться, какие причины могут его вызвать.
Характеристика заболевания
Прежде всего, следует уяснить, что такое церебральная ангиодистония?
Ангиодистония, она же сосудистая дистония – это нарушение сосудистого тонуса из-за неправильной саморегуляции. Большинство внутренних механизмов обеспечивают изменения тонуса сосудов. Если они выходят из строя, то сосуды перестают адекватно реагировать на изменения во внешней и внутренней среде. Это состояние и называют дистонией.
Если нарушается регулирование тонуса в сосудах головного мозга, то можно говорить о церебральной сосудистой дистонии. В этом случае аномальные изменения затрагивают гладкую мускулатуру мозговых артерий.
Обратите внимание! Если отклонения касаются сосудов, которые снабжают кровь к органам зрения, то пациенту обычно ставится диагноз «ангиодистония сетчатки».
Нарушения тонуса мозговых сосудов могут быть самыми разными. Чаще всего они проявляются в форме приступов изменения АД, а также головных болей и т. д.
Церебральная ангиодистония – болезнь, которая является следствием сбоя в этом показателе, и развивается оно в сосудах головного мозга
Причины возникновения церебральной ангиодистонии
Чаще всего расстройство функций сосудов у пациентов возникает не как отдельный недуг, а как одно из нарушений, сопутствующих «основному» заболеванию.
Нарушения тонуса могут возникать при:
- патологиях эндокринной системы;
- сбоях в работе ЖКТ, что приводят к нарушениям обмена веществ;
- варикозе;
- нарушениях в работе вегетативной нервной системы;
- недугах ЦНС;
- высоком внутричерепном давлении;
- сотрясениях и других травмах;
- аллергических реакциях;
- амилоидозе и т. д.
Ангиоцеребральная дистония может также развиваться на фоне:
- гиподинамии;
- повышенной неустойчивости нервной системы (раздражительности или впечатлительности);
- длительного курения;
- частого приема алкоголя.
Типичной является ситуация, при которой механизм регулировки сосудистого тонуса нарушается с возрастом. Особо важную роль в этом случае играют гормональные изменения, а также снижение эластичности самих сосудов. Помимо этого, влияет уменьшение эффективности работы гладкой мускулатуры сосудов.
Ангиодистония не появляется, как самостоятельное нарушение в работе сосудов мозга
Клиническая картина: основные симптомы
Ангиодистония сосудов головного мозга может проявляться в трех основных формах:
- Гипотоническая. Снижается сосудистый тонус и, как следствие, – расширяются сосуды. Проявляется в виде обмороков и мигреней. Недостаточное кровоснабжение тканей головного мозга снижает умственную и физическую деятельность, а также остроту внимания и концентрацию. Возможно нарушение функций памяти.
- Гипертоническая. Проявляется в виде спазмов сосудов и приступов увеличения артериального давления. Резкое изменение тонуса капилляров по гипертоническому типу сопровождается повышением давления крови на стенки артерий, головным болями (резкими и пульсирующими), а также аритмией.
- Смешанная. Для этой формы характерны проявления дистонии двух описанных выше типов. Помимо указанных симптомов, пациенты страдают:
- от болей в шейном и грудном отделах позвоночника;
- затруднений в обработке сложной информации;
- снижения эффективности работы сенсорных систем (зрения, слуха, обоняния).
При любой из форм патологии отмечаются такие признаки церебральной ангиодистонии:
- головные боли (могут отличаться по характеру и локализации);
- головокружения (при выраженном недуге – вплоть до потери ориентации в пространстве);
- шум в ушах;
- повышенная усталость, которая развивается даже на фоне слабых умственных и физических нагрузок.
Когда возникает спазм сосудов, человек может ощущать приступы резкой и внезапной боли
Кроме того, при диагностике могут отмечаться:
- смещение сосудов относительно их нормального положения;
- сужение вен и артерий;
- нарушение кровоснабжения отдельных участков головного мозга на фоне ослабления потока крови.
Возможные последствия
При отсутствии адекватной терапии церебральная ангиодистония сосудов головного мозга постепенно усугубляется.
На фоне усугубления патологии могут развиваться:
- усиление симптомов, в том числе увеличение частоты и интенсивности болевых ощущений;
- резкое снижение трудовой деятельности;
- заметное снижение когнитивных функций;
- психоэмоциональные расстройства (депрессия);
- энцефалопатия, сопровождающаяся нарушениями сознания и памяти.
Разновидности протекания и симптомы болезни
Церебральная ангиодистония может протекать по нескольким типам:
- по гипертоническому;
- по гипотоническому;
- по смешанному.
Подробней о каждом типе ангиодистонии:
- Когда возникает спазм сосудов, человек может ощущать приступы резкой и внезапной боли. Характерная особенность гипертонического типа – пульсация в висках, боль в сердце, наличие аритмии и гипертензии.
- Гипотонический тип обусловлен расширением сосудов, что приводит к появлению мигреней и обмороков. Также возникает утрата сил, человек теряет способность выполнять любые виды работ – физические или умственные. Иногда возможна потеря памяти (кратковременная).
- Смешанная форма отличается тем, что по проявлениям может совпадать с первыми двумя типами. В это время у человека может наблюдаться снижение остроты слуха и зрения, уменьшение обоняния. Также пациент теряет способность к восприятию новой или сложной информации. Появляются боли в спине и суставах.
Важно помнить, что боли при любом виде заболевания могут возникать в любое время суток. На этот фактор не оказывают влияние усталость, переутомление или эмоциональные нагрузки. Основная область появления болей:
- виски;
- теменная область;
- лоб.
Ощущения острые, пульсирующие, ноющие. Иногда ангиодистония становится причиной депрессий и приводит к затруднению в процессах дыхания.
Признаки синдрома церебральной ангиодистонии разнообразны в своих проявлениях. Основными из них являются сильные, иногда нестерпимые боли.
Они могут возникать, как на протяжении дня, так и в ночное время, когда человек спокоен. Также к симптомам синдрома следует отнести:
- головокружения (могут возникать несколько раз в сутки);
- нарушение сна (бессонница, чуткий сон);
- перепады давления;
- тяжесть в голове;
- шум в ушах;
- ослабление памяти и внимания;
- нарушение слуха и зрения.
Специалистам также удается выявить такие неприятные и серьезные симптомы, как:
- сужение сосудов (проявляющееся в различной степени выраженности);
- обеднение и ослабление потока крови;
- смещение вен или артерий.
Именно поэтому очень важно своевременно начать процесс диагностики и лечебной терапии.
Диагностика ангиодистонии
Как и в случае с другими патологиями, ранняя диагностика ангиодистонии заметно облегчает лечение. Поэтому при обнаружении признаков, характерных для этого заболевания, необходимо как можно быстрее обратиться к врачу для проведения диагностических процедур.
Одной из методик является реоэнцефалография – процедура, предполагающая исследование сосудов мозга
Дистонические изменения сосудов диагностируются с помощью:
- УЗИ сердца (позволяет выявить изменения ишемической природы);
- УЗИ кровеносных сосудов;
- исследования сосудов мозга – реоэнцефалографии (РЭГ).
Ангиодистонический тип РЭГ проводится для:
- оценки уровня тонуса сосудов;
- определения эластичности сосудистых стенок;
- фиксации реактивности сосудистой системы.
По результатам этих исследований ставится окончательный диагноз. При этом признаки церебральной дистонии в обязательном порядке отделяются от симптомов попутных патологий.
Диагностика
Обследование пациента начинается с опроса, врачу необходимо уточнить все жалобы человека. После этого доктор назначает диагностические мероприятия, позволяющие выявить клиническую картину заболевания. Сегодня существуют методики, которые способны изучить состояние сосудов и их реакцию на раздражители.
Способы обследования:
- УЗГД;
- реоэнцефалография (РЭГ);
- эхографический метод исследований;
- ЭКГ;
- электроэнцефалография;
- консультация некоторых специалистов, невролога, психиатра;
- офтальмоскопия.
Отдельно стоит выделить реоэнцефалографию. С помощью такой диагностики можно узнать, в каком состоянии находятся сосуды и как они реагируют на наполнение кровью. Существуют разновидности болезни, которые указывают на причину возникновения патология, к примеру, нормотонический, спондилогенный и другие типы недуга.
Чтобы исключить болезни органического характера, медики исследуют кровь и мочу пациента, а также проводят Узи брюшной полости.
Лечение и профилактика церебральной ангиодистонии
Во время лечения болезни основные задачи заключаются в сокращении симптомов патологии, а также устранении причин болезни.
Чтобы нормализовать тонус сосудов и уменьшить неприятные ощущения, используется комплексная терапия:
- для обезболивания применяют «Анальгин», «Пенталгин» или более сильные аналоги;
- для снижения АД при гипертонической ангиодистонии применяются гипотензивные препараты «Бисопролол», «Каптопрес»;
- снижение тонуса сосудов и успокаивающий эффект обеспечивают седативные средства, такие как «Ново-Пассит», настойки валерианы или пустырника;
- аритмию устраняют, назначая блокаторы кальциевых каналов («Верапамил» и аналоги).
Основываясь на полученных данных диагностики, врач назначает лечебную терапию
При комплексной терапии могут применяться ноотропы («Пирацетам»), стимулирующие мозговую деятельность, а также антидепрессанты («Амитриптилин»). Они снимают угнетение нервной системы и улучшают общее состояние пациента.
Обратите внимание! Подбор схемы лечения и конкретных препаратов должен осуществляться опытным специалистом. Важно учесть характер заболевания, его динамику и исходное состояние пациента. Самолечение в этом случае не только нежелательно, но и опасно. Оно может привести к усугублению клинической картины.
Лечебная физкультура полезна как при терапии ангиодистонии сосудов головного мозга, так и при профилактике этой болезни.
Кроме того, профилактика должна включать:
- здоровый образ жизни;
- отказ от вредных привычек;
- полноценный отдых и сон (не менее 8 часов в день);
- физическую активность;
- умеренные интеллектуальные нагрузки и т. д.
Следование этим рекомендациям поможет снизить вероятность проявления наиболее неприятных симптомов церебральной дистонии даже в пожилом возрасте.
Лечение
Терапия церебральной ангиодистонии всегда комплексная, она направлена на устранение основного заболевания и нормализацию тонуса артерий. Медикаментозный метод включает в себя прием определенных лекарств. Каждый препарат назначается врачом, самостоятельно корректировать прописанные доктором средства (название, дозу, активное вещество) нельзя.
Таблетки:
- Вазоактивное средство — «Метилдофа», «Клонидин» и другие.
- Гипотензивные препараты — «Бисопролол», «Каптоприл», «Тенорик».
- Обезболивающие — «Кетонал», «Пенталгин».
- Антири, «Верапамил».
- Седативное средство — «Персен», «Седуксен», «Корвалол».
- Препараты для усиления кровообращения крови в головном мозге — «Пентоксифиллин», «Винпоцетин», «Пирацетам».
- Антиоксиданты, а также витамины.
- Капли для глаз — «Эмоксипин», «Тауфон».
Помимо медикаментозного метода лечения, можно улучшить и ускорить процесс выздоровления с помощью альтернативной медицины. Существует вибрационный способ терапии, он еще не популярен, но уже считается очень эффективным. Некоторые предпочитают подобрать безопасное народное средство, его свойства могут повысить скорость кровотока и оказать еще массу полезных воздействий. Любой метод лечения необходимо согласовывать с врачом, так как он может иметь противопоказания.
Осложнений от церебральной ангиодистонии бывает много, все зависит от степени распространения патологического процесса и разновидности недуга. Энцефалопатия является одним из самых частых последствий этого заболевания.
Почему возникает и какой бывает
Данное заболевание, как уже было сказано, развивается чаще всего на фоне других патологий.
Аллергия может стать причиной возникновения ангиодистонии
Причинами развития ангиодистонии являются следующие:
- Нарушение гормонального баланса организма, что наблюдается при абортах, беременности, после рождения детей, при поражении щитовидной или поджелудочной железы, надпочечников.
- Нарушение работы вегетативной нервной системы,
- Наличие инфекции,
- Заболевания внутренних органов и нервной системы,
- Малоподвижный образ жизни,
- Особенности характера человека, такие как раздражительность, мнительность, повышенная тревожность, то есть ангиодистонический тип реагирования.
Как и любое другое заболевание, ангиодистония классифицируется медиками на различные типы.
По вызвавшей причине делят на:
- Первичную (неврогенную)- является самостоятельным заболеванием,
- Вторичную (симптоматическую) — результат какого-либо другого заболевания.
Ангиодистония представляет собой изменение нормального тонуса кровеносных сосудов, влекущее за собой нарушения свободного протока крови
По месту возникновения:
- Локализованная, когда затрагивается одна область организма,
- Генерализованная или системная, затрагивает многие органы системы.
По течению различают:
- Хроническая форма,
- Кризовое течение.
По уровню артериального давления ангиодистония делится на:
- Болезнь по гипотоническому типу (развивается на фоне пониженного артериального давления),
- По гипертоническому типу (развивается при имеющейся артериальной гипертензии),
- На фоне нормотензии, то есть на фоне нормального давления,
- Смешанный вариант – когда имеются перепады артериального давления от низких до высоких цифр.
Процедура реоэнцефалографии
Способы медицинской коррекции состояния: какое лечение?
Методы лечения ангиодистонии сосудов головного мозга определяются первичной этиологией расстройства и используются в случае де- или субкомпенсации нарушений.
Этиотропная (направленная на причину) терапия подразумевает использование антибактериальных, гормональных средств, проведение хирургических вмешательств в конкретно определенном случае.
Воздействие на механизмы развития (патогенетическое лечение) включает медикаментозные препараты:
- спазмолитики – средства, снижающие тонус сосудов при гиперконстриктивному типу;
- обезболивающие – нестероидные противовоспалительные;
- антигипертензивные – для коррекции повышенного артериального давления;
- седативные (успокоительные) препараты;
- антиаритмические средства при кардиальной этиологии дистонии;
- препараты, улучшающие мозговой кровоток (ноотропы).
Кроме того, для неспецифического улучшения обменных процессов в нервной ткани используются витаминные комплексы и антиоксидатные средства.
Причины формирования патологии и ее клинические проявления
Ангиодистонический синдром — не изолированное заболевание, а сопутствующий (вторичный) комплекс симптомов, нарушений, вызванных основной причиной. Патология развивается на фоне следующих состояний:
- эндокринные нарушения со стороны яичников (в том числе во время беременности), надпочечников, гипофиза и щитовидной железы;
- дисфункция автономной нервной системы по ваготоническому или симпатотоническому типу;
- острые или хронические инфекции;
- профессиональные заболевания (интоксикации, вибрационная болезнь, воздействие шума);
- спондилогенные расстройства (на фоне заболеваний позвоночника);
- неврологические патологии, последствия черепно-мозговых травм;
- аллергические реакции;
- смешанный генез ангиодистонии.
Ранее считалось, что патология свойственна исключительно взрослым людям, однако в последнее время имеется тенденция к диагностике нейровегетативных расстройств и у школьников.
Независимо от основного заболевания, признаки церебральной ангиодистонии формируются на фоне первичной недостаточности мозгового кровообращения. Характерные клинические симптомы:
головные боли разной локализации, интенсивности и характера;
- лабильность артериального давления;
- сонливость или бессонница;
- онемение конечностей;
- искажение зрительных образов (в отдельных случаях с поражением сосудов сетчатки), слуха, нюха и вкуса;
- шум в ушах;
- нарушения памяти.
К косвенным симптомам нарушения мозгового кровообращения относятся недифференцированные боли в конечностях, шее или спине.
( 2 оценки, среднее 4 из 5 )
Источник
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Содержание
- Описание
- Симптомы
- Причины
- Лечение
- Основные медицинские услуги
- Клиники для лечения
Названия
Синдром Рейно.
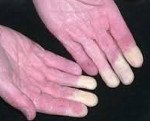
Синдром Рейно
Описание
Синдром Рейно — пароксизмальное вазоспастическое расстройство артериального кровоснабжения кистей и (или) стоп, возникающее чаще под воздействием холода или волнений.
Симптомы
• Поражаются преимущественно II-V пальцы кистей стоп, реже нос, уши, подбородок.
• Во время приступа — парестезии, кожа мертвенно-бледная, пальцы холодные.
• По окончании приступа — болезненность, чувство жара и распирания, кожа гиперемирована.
• Постепенно развиваются трофические изменения (уплощение или втяжение подушечек пальцев, снижение тургора кожи, плохо заживающие язвы).
• В межприступный период кисти холодные, цианотичные, влажные.
• Возможно наличие внутренних эквивалентов в сосудах сердца, легких, почек, мозга, с поражением этих органов, особенно при системной склеродермии.
Диагностические критерии:
• Эпизоды двусторонних изменений цвета кожи, обусловленные холодом или эмоциями.
• Сохраненная пульсация на периферических артериях.
• Симметричность поражения.
• Отсутствие гангрены.
• Отсутствие признаков системного заболевания.
• Продолжительность заболевания не менее 2 лет.
Озноб.
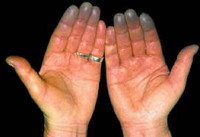
Синдром Рейно
Причины
Развивается при ряде заболеваний:
• диффузные заболевания соединительной ткани, в первую очередь системная склеродермия;
• ревматоидный артрит;
• системные заболевания сосудов (артериальная гипертензия, васкулиты, узелковый периартериит);
• заболевания нервной системы (симпатических нервных узлов);
• болезни крови, парапротеинемия, полицитемия, криоглобулинемия;
• эндокринные заболевания (токсический зоб);
• диэнцефальные расстройства;
• регионарная компрессия сосудисто-нервного пучка (добавочные шейные ребра, поражение шейного отдела позвоночника, синдром передней лестничной мышцы);
• воздействие профессиональных факторов (вибрация, охлаждение).
Лечение
Лечение синдрома Рейно — сложная задача, решение которой зависит от возможности устранения причинных факторов и эффективного воздействия на ведущие механизмы развития сосудистых нарушений.
Всем больным с синдромом Рейно рекомендуется исключить охлаждение, курение, контакт с химическими и другими факторами, провоцирующими сосудистый спазм в быту и на производстве. Иногда достаточно изменить условия труда (исключить вибрацию и ) или место жительства (более теплый климат), чтобы проявления синдрома Рейно значительно уменьшились или исчезли.
Среди сосудорасширяющих препаратов эффективными средствами терапии синдрома Рейно являются антагонисты кальция. Нифедипин (коринфар, кордафен и ) назначают по 30-60 мг/сут. Для лечения синдрома Рейно можно использовать и другие блокаторы входа кальция: верапамил, дилтиазем, никардипин.
При прогрессирующем синдроме Рейно рекомендуется применение вазапростана (простагландин Еl, альпростадил). Вазапростан вводится внутривенно капельно в дозе 20-40 мкг альпростадила в 250 мл физиологического раствора в течение 2-3 часов через день или ежедневно, на курс 10-20 вливаний. Первоначальное действие вазапростана может проявиться уже после 2-3 вливания, но более стойкий эффект отмечается после окончания курса лечения и выражается в снижении частоты, продолжительности и интенсивности атак синдрома Рейно, уменьшении зябкости, онемения и болей. Положительное действие вазапростана обычно сохраняется в течение 4-6 месяцев, рекомендуется проводить повторные курсы лечения (2 раза в год).
Особое место в лечении сосудистых поражений занимают ингибиторы ангиотензинпревращающего фермента (АПФ), в частности каптоприл. Каптоприл назначается в дозе 25 мг 3 раза в день, рекомендуется длительное (6-12 месяцев) применение с индивидуальным подбором поддерживающих доз.
В лечении синдрома Рейно также используется кетансерин — селективный блокатор HS2-серотониновых рецепторов; назначается по 20-60 мг/сут, обычно хорошо переносится, может быть рекомендован пожилым больным.
Большое значение в лечении синдрома Рейно имеют препараты, улучшающие свойства крови, снижающие вязкость: дипиридамол по 75 мг и более в сутки; пентоксифиллин (трентал, агапурин) в дозе 800-1200 мг/сут внутрь и внутривенно; низкомолекулярные декстраны (реополиглюкин и ) — внутривенно капельно по 200-400 мл, на курс 10 вливаний.
При лечении синдрома Рейно следует учитывать необходимость длительной многолетней терапии и нередко комплексное применение препаратов разных групп.
Лекарственную терапию синдрома Рейно рекомендуется сочетать с применением других методов лечения (гипербарическая оксигенация, рефлексотерапия, психотерапия, физиотерапия).
Основные медуслуги по стандартам лечения | ||
Клиники для лечения с лучшими ценами
|
Источник
