Ангинозный синдром наиболее характерен для кардиомиопатий
Ангинозный приступ — это сильная боль в области сердца, связанная с гипоксией миокарда. Такое состояние возникает при стенокардии и инфаркте. Неприятные ощущения локализуются за грудиной и отдают в разные части тела. Они носят давящий или сжимающий характер. Этот симптом всегда является признаком серьезной кардиологической патологии. Помощь в таких случаях должна быть оказана незамедлительно.
Причины боли
Ангинозный приступ — это реакция сердечной мышцы на дефицит кислорода. Такое состояние развивается вследствие атеросклероза коронарных сосудов. Их стенки покрываются бляшками, кровоснабжение миокарда ухудшается, в результате возникает боль. Это состояние является следствием ишемической болезни сердца.
При стенокардии питание сердечной мышцы значительно уменьшается. Однако кровь все же поступает через сосуды, хоть и в малом объеме. При инфаркте питание сердечной мышцы прекращается полностью. На миокарде образуются омертвевшие участки. Поэтому инфаркт сопровождается гораздо более выраженным болевым синдромом.
Спровоцировать сердечный приступ могут следующие факторы:
- физическое переутомление;
- эмоциональное напряжение;
- курение;
- переедание;
- переохлаждение;
- высокое АД.
Часто боли при стенокардии проходят самостоятельно во время отдыха, когда пациент находится в состоянии покоя. Это нередкое явление у пациентов с ишемией сердца. Однако если болевой синдром возник впервые, то это требует неотложной помощи. Ангинозный приступ — это сигнал организма о серьезном неблагополучии в сердечно-сосудистой системе.
В запущенных случаях ишемии боль появляется не только при нагрузке на организм. Приступ может возникнуть дать в состоянии полного покоя.
Болевой синдром при стенокардии
Во время приступа стенокардии отмечаются следующие симптомы:
- После воздействия неблагоприятных факторов человек ощущает сильную боль в груди. Пациенты характеризуют это ощущение как сдавливание или сжимание. Неприятные ощущения иррадиируют в плечо, лопатку или челюсть.
- У человека учащается сердцебиение.
- Больной испытывает нехватку воздуха.
- Ухудшается общее самочувствие. Возникает резкая слабость и усиленное потоотделение.
Болевой синдром может продолжаться от нескольких секунд до нескольких дней.
В некоторых случаях отмечается атипичное течение ангинозного приступа. Это означает, что боль появляется не в сердце, а в других участках тела:
- в верхней части живота;
- в руках (в частности, в пальцах);
- в лопатках;
- в шее;
- в горле;
- в челюсти;
- в левом ухе;
- в зубах.
При атипичных симптомах заболевание очень сложно диагностировать. Ведь боль в сердце при этом отсутствует. Обычно такие приступы наблюдаются у больных с диабетом, сердечной недостаточностью, а также у пожилых людей.
Часть пациентов ощущает перед приступом слабость в руках и онемение пальцев. И лишь спустя некоторое время развивается болевой синдром.
Сердечный приступ не всегда сопровождается гипертонией. Он может протекать по коллаптоидному типу. При этом у больного резко падает АД, появляется слабость, тошнота и головокружение.
Симптомы инфаркта
При ангинозном приступе инфаркта миокарда болевой синдром выражен гораздо сильнее. Полное прекращение поступления кислорода в сердце приводит к резкому ухудшению самочувствия:
- Боли в сердце становятся нестерпимыми и продолжительными.
- Человека мучает одышка.
- Пациент испытывает сильный страх.
- Резко падает АД.
- На коже выступает холодный пот.

Это состояние требует неотложной медицинской помощи. Без лечения инфаркт миокарда может привести к летальному исходу.
Первая помощь
Если человек на протяжении долгого времени страдает ишемией сердца, и у него периодически отмечается стенокардия, то снять неприятные ощущения можно в домашних условиях. Необходимо оказать больному первую помощь при ангинозном приступе:
- Пациенту нужно принять сидячее положение и не делать резких движений. Если приступ застал больного во время сна, надо сесть на кровати и свесить ноги.
- Нужно открыть форточку, чтобы больному было легче дышать. Стесняющую одежду необходимо расстегнуть.
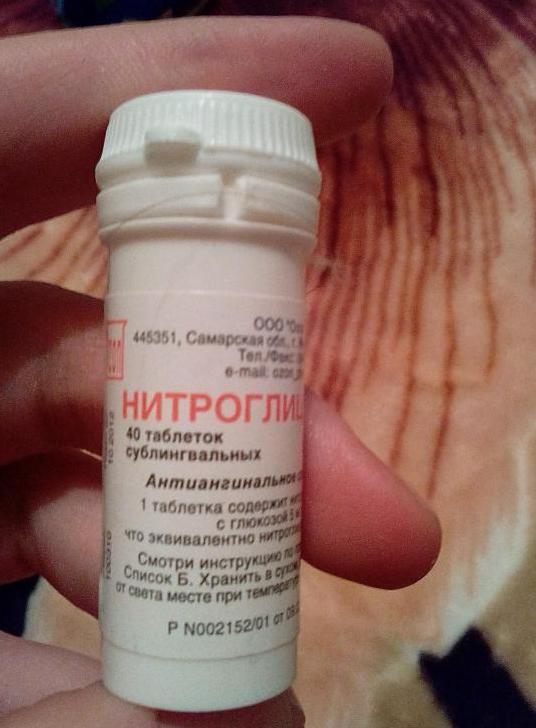
Затем необходимо дать пациенту препараты для купирования ангинозного приступа. Чаще всего используется лекарство «Нитроглицерин». Нужно положить таблетку под язык и держать ее до растворения. Это лекарство обычно действует в течение 3-5 минут. Если боль в сердце продолжается, то прием препарата повторяют. Однако в течение одного приступа можно принимать не более трех таблеток. Если боль не купируется, необходима медицинская помощь.

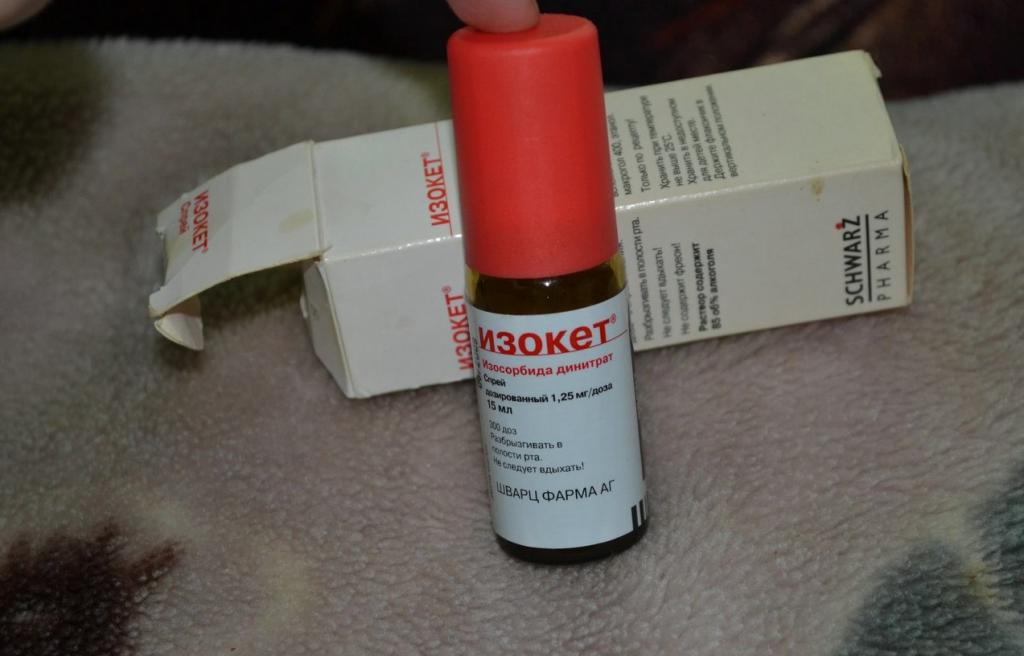
В настоящее время выпускают спреи от стенокардии: «Изокет», «Нитроминат». Одно впрыскивание под язык равносильно приему одной дозы лекарства. В течение приступа препарат можно применять не более трех раз.
После принятия нитратных лекарств больному нужно дать таблетку «Аспирина» для разжижения крови. Если пациент сильно возбужден и тревожен, то следует принять «Валокордин» или «Корвалол».
После оказания неотложной помощи при ангинозном приступе и снятия острой боли нужно измерить АД и пульс. Если давление высокое, то следует принять гипотензивное средство быстрого действия. При учащенном сердцебиении показан препарат «Анаприлин».
Следует помнить, что «Нитроглицерин» и спреи можно принимать не всегда. Если приступ протекает в коллаптоидной форме с падением АД, то сосудорасширяющие средства противопоказаны. В этом случае нужно предпринять следующие меры:
- Уложить больного.
- Вызвать скорую помощь.
- Дать таблетку «Аспирина».
- Для купирования боли использовать анальгетики: «Седальгин», «Баралгин».
Немедленно вызывать скорую помощь также необходимо в следующих случаях:
- Если у больного впервые возник приступ стенокардии.
- Если боль не снимается приемом «Нитроглицерина» и применением спреев.
- Если приступ протекает тяжелее, чем обычно, и у больного наблюдается рвота.
- Срочная медицинская помощь необходима при затяжном ангинозном приступе, который продолжается более 15 минут. Это состояние часто приводит к инфаркту миокарда.
- Если боль нарастает и не снимается препаратами.
До приезда врача пациенту нужно соблюдать постельный режим.
Подробно о правилах оказания помощи при стенокардии рассказывает врач-кардиолог на видео.

Диагностика
При сердечном приступе обязательно проводится электрокардиографическое обследование. Это помогает выявить признаки и степень ишемии. Дополнительно делают УЗИ и рентген миокарда.
Если в стационар поступает больной с инфарктом миокарда, то терапию и диагностику проводят одновременно. В этом случае медлить с лечением нельзя.

Дополнительно проводят анализ крови на биохимические показатели. Это позволяет определить уровень холестерина и наличие атеросклероза.
Лечение
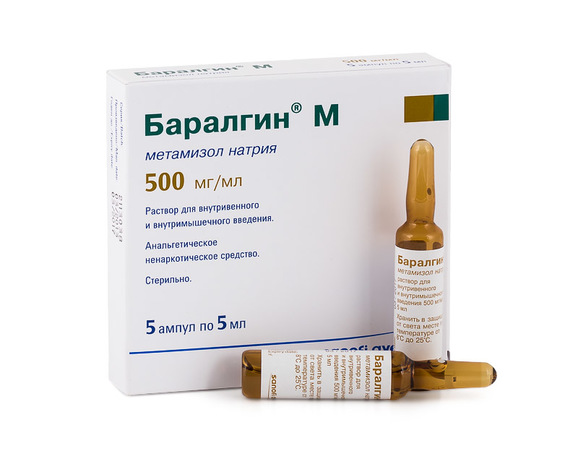
Дальнейшую помощь больному оказывает бригада скорой помощи. При необходимости пациента помещают в стационар. Если боль не купируется, то проводят повторный прием «Нитроглицерина». Одновременно делают внутривенные уколы анальгетиков:
- «Баралгина».
- «Анальгина».
- «Максигана».
Для усиления обезболивающего эффекта вводят антигистаминные лекарства («Супрастин», «Димедрол») и транквилизаторы («Седуксен». «Реланиум»).
При повышенном давлении применяют сосудорасширяющие препараты. Если ангинозный приступ протекает по коллаптоидному типу, то ставят капельницы с «Полиглюкином».
Затем больному делают ЭКГ и по результатам обследования назначают препараты для лечения ишемии.
Профилактика
Как предотвратить сердечный приступ? Пациентам с ишемией сердца нужно соблюдать следующие рекомендации:
- Регулярно посещать врача-кардиолога и проходить ЭКГ-обследование.
- Принимать назначенные препараты от ишемии.
- Контролировать уровень АД.
- Избегать переедания.
- Исключить вредные привычки.
- Соблюдать умеренную физическую активность.
- По возможности беречь себя от стрессов, а при необходимости принимать легкие седативные препараты («Валокордин», «Корвалол»).
Эти меры помогут снизить риск возникновения ангинозной боли.
Источник
- Кардиомиопатия
Кардиомиопатия – это группа различных поражений миокарда, не связанных с воспалительным, опухолевым процессом или недостатком кровоснабжения сердечной мышцы.

Чаще всего кардиомиопатию диагностируют у взрослых людей, а также людей пожилого возраста. Очень редко – у детей и подростков.
Обратите внимание: если кардиомиопатию не лечить, она приводит к серьезным осложнениям для всего организма, опасным для жизни, среди которых аритмии и прогрессирующая сердечная недостаточность.
Все виды кардиомиопатии схожи процессом развития, но причины могут быть очень разные. Именно поэтому лечение кардиомиопатии требует тщательной диагностики и индивидуального подхода в каждом конкретном случае.
Кардиомиопатия: симптомы
Признаки кардиомиопатии схожи с признаками других сердечно-сосудистых заболеваний – именно в этом основная сложность диагностики этих патологий. Среди основных признаков кардиомиопатии выделяют
- Нарушения дыхания, например, одышка, которая чаще всего возникает после физической нагрузки, во время стресса и может перерастать в приступы тяжелого удушья
- Приступы влажного кашля и хрипы в груди, которые возникают, когда способность левого желудочка выбрасывать кровь снижается
- Перебои в сердце и усиленное сердцебиение: вы чувствуете сильное и громкое биение в груди, пульсацию крови в шее или вверху живота
- Бледность кожи, которая, так же, как и кашель, возникает из-за ослабевающей способности левого желудочка выбрасывать кровь. Часто бледность кожи сопровождают синева ногтей, кончиков пальцев, а также холодность конечностей
- Отечность, особо заметная на нижних конечностях по утрам – чаще всего возникает из-за поражения правых отделов сердца. На запущенной стадии застойной сердечной недостаточности отеки могут быть практически постоянными
- Боль в груди и области сердца, которая возникает в результате кислородного голодания тканей миокарда
- Слабость, головокружения, обмороки, помутнения сознания и другие церебральные симптомы, которые провоцирует нехватка кислорода в тканях головного мозга, вызванная дефицитом крови из-за поражений сердца
- Увеличение печени и селезенки, которое возникает на поздних стадиях развития кардиомиопатии, когда уже есть застойная сердечная недостаточность: вы чувствуете дискомфорт или боль в области печени, потому кровь скапливается в полых венах и провоцирует застой в органах брюшной полости
Помните: если у вас есть любой из этих симптомов, заниматься бесполезным самолечением и затягивать с визитом к врачу в прямом смысле слова опасно для жизни. Нарушая работу сердца, кардиомиопатия пагубно влияет на весь организм и может стать причиной инвалидности или даже внезапной смерти.
Поэтому не откладывайте. Запишитесь на приём к нашему кардиологу прямо сейчас.
Кардиомиопатия: причины
Кардиомиопатии бывают первичными и вторичными.
Первичные кардиомиопатии
Что именно вызывает первичные кардиомиопатии, ученым пока не ясно. Предполагают, что их могут вызывать такие факторы, как:
- Отягощенная наследственность
Повреждать миокард могут врожденные генетические дефекты белков, а также различные мутации генов при формировании плода в утробе. - Вирусные инфекции
Гепатит В, С, вирус Коксаки и ряд других вирусов вызывают аутоиммунную реакцию в организме, которая может повредить миокард. - Иммунные заболевания
Иммунные патологии могут провоцировать гибель клеток-миоцитов сердечной мышцы.

Есть три основных типа первичных кардиомиопатий — дилатационная (застойная), гипертрофическая и рестриктивная. Поражение сердечной мышцы при каждой из них развивается по-разному.
Дилатационная кардиомиопатия
Сердечная мышца истончается. Полости сердца расширяются, а его сократительная способность снижается. Может развиваться в молодом возрасте до 35 лет. На ее фоне практически всегда возникает сердечная недостаточность, которую усугубляет мерцательная аритмия.
Обратите внимание: если вовремя не диагностировать дилатационную кардиомиопатию и не проводить регулярных курсов грамотного лечения, смерть может случиться в течение 5 лет. Что обычно и происходит в 70% случаев, как показывает статистка.
Гипертрофическая кардиомиопатия
Наследственная форма кардиомиопатии, которая чаще всего бывает у мужчин. При ней миокард утолщается, камеры желудочков уменьшаются, в результате чего нарушается кровоснабжение практически всех органов. Как правило, гипертрофическая кардиомиопатия начинается в подростковом или зрелом возрасте и, как всякое нарушение сердечной деятельности, может привести к внезапной смерти.
Рестриктивная кардиомиопатия
Миокард рубцуется, нарушается способность сердечной мышцы расслабляться после выброса крови.
Важно: рестриктивная кардиомиопатия – один из самых опасных и редких видов кардиомиопатии, чреватый быстрым летальным исходом.
Вторичные кардиомиопатии
Вторичные кардиомиопатии – это всегда следствие или осложнение других патологических состояний, которые поражают сердечную мышцу. Среди вторичных кардиомиопатий обычно встречаются:

- Алкогольная – вызывается чрезмерным употреблением алкоголя
- Инфекционная (вирусная либо бактериальная) – вызывается воспалением в миокарде, которое впоследствии нарушает его структуру
- Лекарственная — вызвана различными лекарствами, среди которых – антибиотики антрациклинового ряда, которые оказывают кардиотоксичное воздействие
- Токсическая — развивается из-за отравлений ядами и другими химическими веществами, которые могут поражать миокард
- Аритмогенная — вызывается химическим или вирусным поражением миокарда, отчего возникают различные тяжелые нарушения ритма
- Тиреотоксическая — возникает, когда в организме избыточное содержание гормонов щитовидной железы
- Дисгормональная — вызывается другими гормональными сбоями в организме
- Дисметаболическая — появляется, когда возникает серьёзный сбой в обмене веществ
- Постлучевая — возникает под воздействием ионизирующей радиации, либо после лучевой терапии на область грудной клетки
- Нейроэндокринная — формируется из-за нейроэндокринных нарушений
- Стероидная — может развиться, если вы долго употребляете стероиды
- Стресс-индуцированная (кардиомиопатия Такоцубо, или синдром разбитого сердца) – возникает в результате сильного эмоционального потрясения и – в отличие от большинства других видов кардиомиопатии – может быть обратимой
- Перипартальная — возникает у женщин на последнем месяце беременности либо в течение 5 месяцев после рождения ребенка, опасна тем, что очень часто приводит к внезапной смерти
Помните: кардиомиопатия любого вида — опасное состояние, чреватое серьезными осложнениями, угрожающими жизни. Любой дискомфорт в области сердца, не говоря боль – достаточный повод показаться опытному кардиологу, который проведет тщательную диагностику и верное лечение.
Не откладывайте визит. Запишитесь на приём прямо сейчас.
Кардиомиопатия: диагностика

Диагностировать тот или иной вид кардиомиопатии сложно, так как симптомы этих патологий очень схожи с признаками других сердечно-сосудистых заболеваний. Именно поэтому, чтобы отличить кардиомиопатию от других сердечных патологий и точно определить, какой вид кардиомиопатии у вас, необходима профессиональная всесторонняя диагностика, которая включает:
- Физикальное обследование
Внешний осмотр тела, пальпация, перкуссия, аускультация сердца. Помогает выявить патологическую пульсацию в животе, на шее, обнаружить отеки ног, бледность или синеву кожи, влажные хрипы в легких, ослабление сердечных тонов, смещение границ сердца и ряд других отклонений. - ЭКГ
Помогает выявить состояние миокарда, диагностировать различные нарушения ритмов сердца, его электрической активности и проводимости. Если на приёме у кардиолога с помощью ЭКГ никаких отклонений выявлено не было, врач может назначить вам суточное мониторирование по Холтеру, которое помогает диагностировать характерные для кардиомиопатии нарушения в 85% случаев. - УЗИ сердца (ЭХО-КГ) с допплерографией
Помогает выявить и оценить утолщение межжелудочковой перегородки, нарушения в движении клапанов, размеры камер сердца, диагностировать патологические изменения кровообращения, нарушения сокращения и расслабления сердечной мышцы. - Рентгенография грудной клетки
Помогает оценить общие размеры сердца и его форму, а также обнаружить застой крови в легких. - Лабораторные анализы
Общий и биохимический анализы крови, общий анализ мочи, анализы крови на гормоны – эти исследования помогают уточнить вид и причину вторичной кардиомиопатии. - Вентрикулография и коронарография
Эти обследования помогают уточнить диагноз и в деталях рассмотреть строение сердца и тем самым увидеть даже мельчайшие поражения.
Лечение кардиомиопатии

Главная задача лечения кардиомиопатии – остановить патологический процесс поражения миокарда и развитие сердечной недостаточности. Если патология в острой стадии, госпитализация жизненно необходима. При стабильном течении заболевания важно принимать все лекарства, которые прописал вам лечащий врач, и 2 раза в год проходить обследование.
Медикаментозное лечение
Препараты, которые может назначить вам наш кардиолог:
- Диуретики – помогают снизить венозный и легочный застой
- Сердечные гликозиды и бета-блокаторы – помогают нормализовать насосную функцию сердца и повысить сократимость миокарда
- Противоаритмические препараты – помогают нормализовать ритм сердца
- Антикоагулянты и антиагреганты – помогают предотвратить тромбоз и тромбоэмболию
- Ингибиторы АПФ, блокаторы кальциевых каналов, бета- и альфа-блокаторы – помогают нормализовать артериальное давление
- Антиоксиданты и витамины – помогают улучшить обмен веществ в миокарде
Обратите внимание: какие лекарственные препараты помогут именно вам, наши специалисты определят после комплексной диагностики.
Осложнения кардиомиопатии
Повторимся: кардиомиопатия любого вида – жизненно опасное состояние, которое может привести к ряду серьезных осложнений, среди которых:
- Сердечная недостаточность
- Клапанная дисфункция
- Отеки
- Нарушения сердечного ритма (аритмии)
- Эмболия, инсульт, инфаркт
- Внезапная остановка сердца
Помните: всех этих осложнений можно избежать, если вовремя диагностировать кардиомиопатию и провести эффективное лечение.
Профилактика прогрессирования кардиомиопатии
Нельзя предотвратить только генетическую кардиомиопатию. Риск же прогрессирования остальных видов кардиомиопатии можно свести к минимуму, если грамотно составить профилактику.

Образ жизни
Нормализовать образ жизни – крайне важный фактор успешного лечения и профилактики любого вида кардиомиопатии.
- Откажитесь от курения и употребления алкоголя
- Не ешьте слишком жирные продукты и блюда
- Вовремя лечите заболевания, которые могут спровоцировать развитие той или иной кардиомиопатии
- Ведите активный образ жизни, больше двигайтесь, занимайтесь спортом, но не перетруждайте свой организм
- Не нервничайте по пустякам
- 2 раза в год проходите осмотры и обследования, особенно, если вам за 40
- Строго соблюдайте все назначения кардиолога
Диета
Правильное питание – одно из ключевых условий успешной профилактики кардиомиопатии и других сердечно-сосудистых заболеваний. Вот основные продукты, которые мы рекомендуем:
- Диетический (бессолевой) хлеб
- Сухарики
- Нежирная рыба и другие морепродукты
- Овощные супы
- Отварные или печенные овощи
- Яйца всмятку
- Нежирные кисломолочные продукты
- Фрукты и ягоды
- Сухофрукты
- Растительное масло
- Мед
- Фруктовые и овощные соки
- Некрепкий чай – зеленый или белый
Еще раз повторимся: кардиомиопатия – это действительно опасно. Если патологический процесс начался, сам по себе он уже не пройдет. Только опытный кардиолог может досконально разобраться в вашей ситуации, определить вид кардиомиопатии и подобрать верное лечение, которое вернёт вам здоровье.
Уделите своему здоровью час времени – запишитесь на приём к кардиологу прямо сейчас.
Сделайте выбор в пользу профессиональной медицины!
Наши клиники в Москве
Запишитесь на прием к врачу
Источник
