Анапластическая лимфома код по мкб
В-клеточная лимфома – это разновидность неходжкинских новообразований. Заболевание возникает на фоне бесконтрольного деления В-лимфоцитов, принимающих клетки и ткани организма за чужеродные. Лимфоидные клетки угнетаются, нарушается их питание. В-лимфоциты объединяются в злокачественный очаг. Лимфатические узлы наиболее подвержены злокачественным патологиям первичного либо приобретённого характера. Вторичная опухоль считается метастазом другого онкологического процесса.
Код по МКБ-10 у В-клеточной лимфомы С85.1. Опухоль может состоять из В-клеток фолликулярного центра (GSB-тип). Диффузионная негерминальная патология представлена non GSB-типом.
Группа риска
Неходжкинские лимфомы диагностируются всё чаще. Новообразование может возникнуть у людей любого возраста. Чаще диагностируется у пожилых пациентов. Пик заболеваемости приходится на 65 лет.
Данная лимфома способна поражать любые внутренние органы. Агрессивный характер патологии вызывает недостаточность жизненно-важных систем. При отсутствии лечения шанс на выживание равен нулю. Химиотерапия способна вылечить болезнь и ввести человека в стойкую ремиссию, увеличив срок жизни.
Лимфома Ходжкина состоит из макрофагальных и моноцитарных клеток. Болезнь представляет лимфогранулематоз. Клеточный состав является главным отличием болезни от неходжкинских патологий.
Гистология лимфомы Ходжкина
Этиология заболевания
Почему возникает первичная Бета клеточная лимфома, учёные уточняют до сих пор. Известно лишь, что, как любой рак, патология возникает на фоне указанных факторов:
- Врождённые или приобретённые болезни, угнетающие иммунитет (ВИЧ-инфекция, СПИД).
- Хронические вирусные поражения гепатитом, герпесом и т.д.
- Лимфома может наблюдаться при аутоиммунных нарушениях.
- Клеточная мутация наследственного характера.
- Проживание в экологически опасной зоне.
- Длительный контакт с радиацией.
- Хронические воспалительные процессы внутренних органов, вызванные патогенными бактериями.
- Пожилой возраст.
- Избыточный вес.
- Применение цитостатиков и ионизирующего облучения для лечения других онкологических проблем.
- Пересадка костного мозга или внутренних органов.
- Издержки профессии, вынуждающие контактировать с канцерогенами.
Выявлено положительное влияние антибиотиков на лимфому. Длительный приём некоторых антибактериальных препаратов способствует развитию опухоли лимфоидной ткани.
Стадии
При неходжкинской В-клеточной лимфоме выделяют 4 стадии развития болезни:
- I стадия характеризуется формированием онкологического процесса в единственном лимфоузле.
- На II этапе опухоль проникает в 2 и более лимфоузла, распространяясь по одной стороне диафрагмы.
- При III стадии страдают лимфатические узлы со всех сторон.
- IV стадия редко поддается лечению, потому что злокачественные клетки поражают всю лимфатическую систему и формируют вторичные очаги в отдалённых органах.
Лимфома под кожей
Классификация лимфом
Подтипы В-клеточной лимфомы:
- Диффузная крупноклеточная лимфома (код по МКБ-10 С83.3) развивается в любом отделе человеческого тела и встречается чаще других патологий данного вида. Состав опухоли может относиться к центробластным или иммунобластным клеткам.
- Лимфоцитарная мелкоклеточная патология. Развивается в крови пожилых людей, формирует лимфоцитарную лейкемию. Опухоль состоит из малых клеток.
- Пролимфоцитарный лейкоз возникает из клеток лимфоцитов, которые мутировали и потеряли функцию защиты организма. Для патологии не характерен нодулярный рост.
- Новообразование в селезёнке развивается медленно. Симптомы поражения проявляются поздно, поэтому орган не удаётся спасти.
- Волоскоклеточная патология развивается в клетках костного мозга. Лимфоцит видоизменяется и не выполняет заданные функции.
- Лимфоплазматический очаг отличается крупным размером. Долгое время находится в латентной форме. Поражает забрюшинное пространство. Обычно развивается у молодых женщин.
- Мальт-лимфома развивается в лимфоидной ткани органов ЖКТ и мочеполовой системы. Состоит из клеток промежуточного типа.
- Нодальная опухоль развивается медленно. Имеет благоприятный прогноз. Поражает любые лимфатические узлы.
- Экстранодальная патология локализуется внутри органов.
- Для узловой лимфомы характерно множественное поражение внутреннего органа. Заболевание имеет высокий уровень злокачественности.
- Медиастинальная (тимическая) опухоль средостения развивается в верхнем отделе грудной клетки. Диагностируется у пациентов среднего возраста.
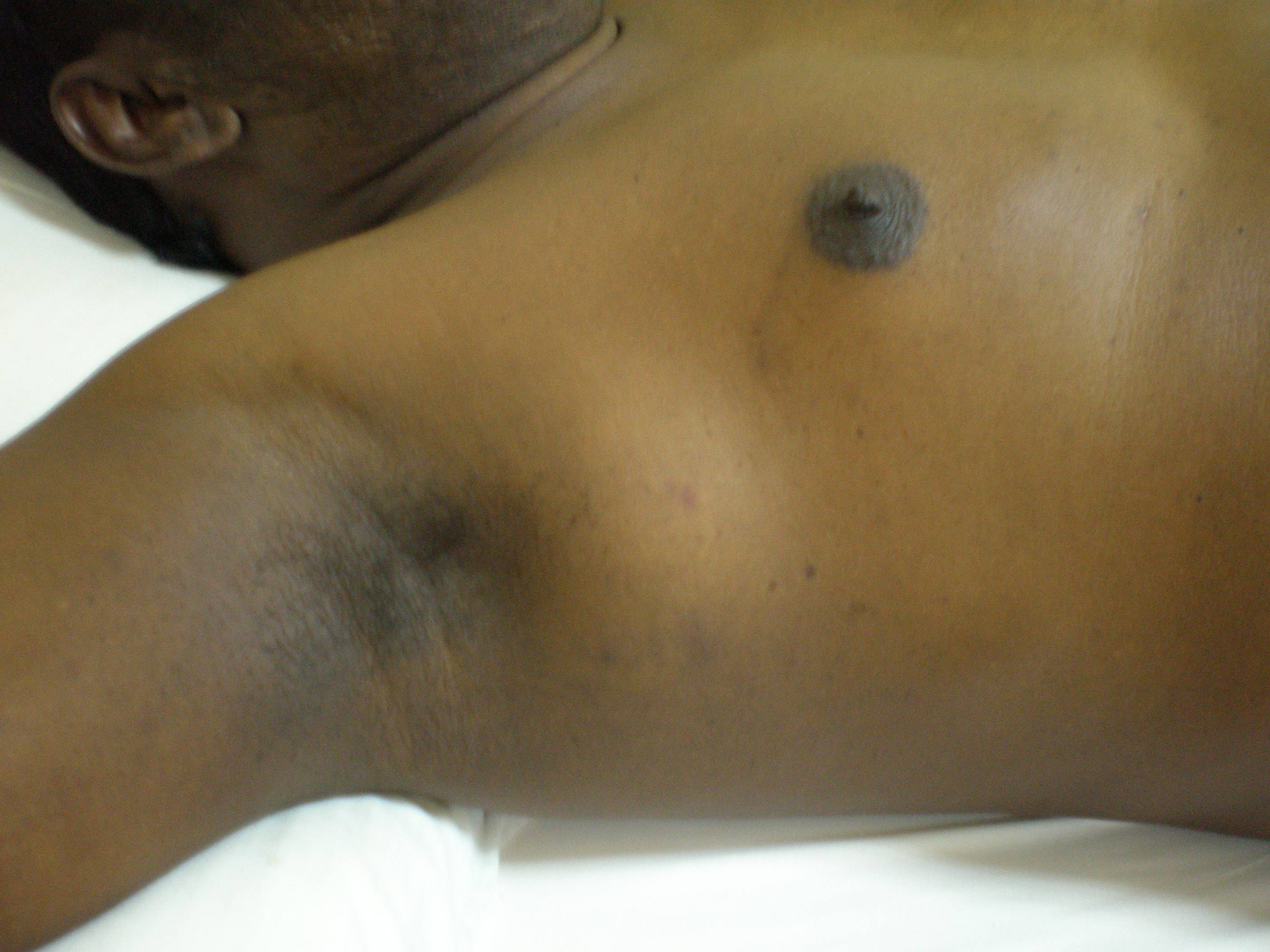
- Анапластическая патология поражает лимфоузлы шеи и подмышечных впадин. Раковые клетки стремительно распространяются по организму, поражая отдалённые структуры. Alk-негативная опухоль диагностируется у 50% взрослых. Прогноз отрицательный. Аlk-позитивная лимфома обычно встречается у детей и отличается удовлетворительным прогнозом.
Лимфома подмышек
- Новообразование маргинальной зоны представлено лимфосаркомой. Поражается лимфоидная ткань забрюшинного пространства. Обычно опухоль крупнозернистая. Пациент испытывает постоянную сильную боль в области опухоли.
- Мантийноклеточная патология развивается экстранодально. Состоит из клеток мантийной области. Плохо реагирует на цитостатические средства. Очаг составляют зрелые лимфоидные элементы идентичные клеткам мантии.
- При лимфоме Беркитта отмечается повышенная полиферативная активность опухолевых клеток. Очаги возникают в лимфатической, кровеносной и кроветворной система Х.
Опухоль бывает крупно- и мелкоклеточной, индолентной, агрессивной и высокоагрессивной.
При вялотекущей форме возрастает риск рецидивов. С такой патологией люди живут не больше 7 лет. Индолентный тип лимфомы представляют лимфоцитарные, многоклеточные новообразования и Бета-клеточные опухоли маргинальной зоны.
С заболеванием агрессивной степени выживаемость пациентов резко сокращается в течение 2-3 месяцев. Для патологии характерны ярко выраженные симптомы. Очаг бывает диффузный крупноклеточный или смешанный и иммунобластный диффузный.
При обнаружении высокоагрессивной лимфомы Беркитта или лимфобластной опухоли больному осталось жить считанные недели или дни.
Клиника болезни
При лимфоме признаки нарушений в организме нарастают по мере увеличения опухоли. Первые тревожные симптомы – воспаление лимфатических узлов в одной или нескольких областях тела.
Обследование лимфатических узлов
В течение 3 недель больной отмечает появление перечисленных изменений:
- Резкое снижение массы тела;
- Высокая температура;
- Вялость и сонливость;
- Повышенное потоотделение во время ночного сна;
- Бледность и серость кожи;
- Синяки и подкожные кровоизлияния;
- Онемение участков тела, обычно конечностей;
- Развивается апластическая анемия.
Специфические симптомы зависят от локализации новообразования:
- При поражении кожи человек отмечает постоянный зуд в определённой области.
- При лимфоме органов желудочно-кишечного тракта характерны расстройства стула, тошнота, рвота и боль в брюшине.
- Для поражения области средостения свойственно развитие кашля и одышки.
- Если опухоль давит на суставы, человек испытывает боль, нарушается двигательная функция конечности.
- Лимфома селезёнки отличается значительным увеличением органа и деформацией живота.
- Если поражены миндалины, изменяется голос, появляется першение в горле и боль при глотательных движениях.
- Вторичные очаги в центральной нервной системе и головном мозге ухудшают зрение, провоцируют головные боли и паралич.
С поражением костного мозга связано возникновение лейкоза.
На фоне лимфомы может развиться плоскоклеточная опухоль головы или шеи.
Указанные симптомы могут указывать на неопасное заболевание, поэтому важно оценить злокачественность патологии.
Диагностические меры
Неуточнённая опухоль не подвергается лечению. Важно дифференцировать клетки очага и уточнить диагноз. Онкологи назначают комплекс инструментально-диагностических исследований:
- Клинические анализы мочи и крови.
- Ультразвуковая диагностика органов брюшной полости и лимфатических узлов шеи, ключицы, паха и других областей.
- Для уточнения состояния области средостения, органов дыхания и костной ткани проводят рентгенографию.
- Определение онкомаркеров, в частности, титры Бета-2-микроглобулина и белковые соединения.
- Пункции ликвора и костного мозга.
- Магнитно-резонансная и компьютерная томографии.
- Гистологическое исследование тканей опухоли предоставляет заключительный диагноз.
Лечебная тактика
Лечение назначается, опираясь на индивидуальные особенности пациента и лимфомы. Онкологи подбирают протокол исходя из размера очага, степени злокачественности и стадии болезни.
Для борьбы с В-клеточной лимфомой применяют химиотерапию. В зависимости от этапа развития патологии, курс цитостатиков включает один или несколько химиопрепаратов.
Влияние химии улучшает лучевая терапия. В роли самостоятельного лечения ионизирующее облучение применяется на первой стадии заболевания для высокодифференцированных новообразований и при вовлечении в онкологический процесс костной ткани.
При агрессивной опухоли, распространившей клетки по всем отделам организма, лучами воздействуют на самый агрессивный участок.
Если заболевание возвращается повторно, симптомы и течение болезни проходят в более тяжёлой форме. Рекомендована срочная пересадка костного мозга.
Крупные опухоли удаляют хирургически. Резекция злокачественного очага вместе с частью здоровой лимфоидной ткани сопровождается лучевой и химиотерапией. Метод увеличивает жизненные шансы пациента в 3 раза. Пятилетняя выживаемость при адекватном лечении встречается у большей части обратившихся больных.
Прием цитостатических средств негативно влияет на здоровые клетки организма. Подавляется иммунитет. Для нормализации защитных сил пациенту назначают иммунотерапию с применением интерферон-содержащих препаратов.
При терминальной стадии заболевания рекомендована паллиативная терапия для снятия симптомов интоксикации и улучшения качества жизни онкобольного.
Когда человек узнает о наличии злокачественного процесса, нередко случаются психические расстройства и глубокая депрессия. В таком случае необходима консультация психолога и поддержка близких людей. Оптимистически настроенные пациенты лучше справляются с лимфомой и быстрей входят в ремиссию.
Нетрадиционная медицина не способна исцелить человека от рака. Приём народных средств усугубит течение болезни и позволит опухолевым клеткам основательно проникнуть в организм больного. Гомеопатические препараты могут использоваться как поддерживающая терапия после основного лечения и назначения врача.
При развитии лейкемии на фоне облучения и приёма цитостатиков также рекомендуется трансплантация костного мозга. Метод позволяет возобновить кроветворный процесс и побороть онкологические проблемы. Для операции существует ряд противопоказаний и осложнений.
Восстановление и прогнозы на жизнь
Реабилитация включает кардинальное изменение образа жизни: отказ от вредных привычек, исключение вредной пищи и стабильное занятие лечебной физкультурой. Важно усилить противостояние иммунитета к раковым клеткам.
Лечение В-клеточной лимфомы на первой стадии эффективно в 90% случаев. При второй стадии пятилетняя выживаемость составляет 50%. На третьей – 30%. Четвёртая стадия всегда подразумевает скоропостижную смерть, выживает 8% пациентов.
Больной вправе оформить инвалидность 2 или 3 группы после полученного лечения.
Выберите город, желаемую дату, нажмите кнопку «найти» и запишитесь на приём без очереди:
Источник
C81
C81.0
C81.1
C81.2
C81.3
C81.7
C81.9
C82
C82.0
C82.1
C82.2
C82.7
C82.9
C83
C83.0
C83.1
C83.2
C83.3
- ретикулосаркома
C83.4
C83.5
C83.6
C83.7
C83.8
C83.9
C84
C84.0
C84.1
C84.2
C84.3
C84.4
C84.5
C85
C85.0
C85.1
C85.7
C85.9
C88
C88.0
C88.1
C88.2
C88.3
C88.7
C88.9
C90
C90.0
C90.1
C90.2
C91
C91.0
C91.1
C91.2
C91.3
C91.4
- лейкемический ретикулоэндотелиоз
C91.5
C91.7
C91.9
C92
C92.0
C92.1
C92.2
C92.3
- хлорома
- гранулоцитарная саркома
C92.4
C92.5
C92.7
C92.9
C93
C93.0
C93.1
C93.2
C93.7
C93.9
C94
C94.0
C94.1
C94.2
C94.3
C94.4
C94.5
C94.7
C95
C95.0
C95.1
C95.2
C95.7
C95.9
C96
C96.0
- нелипидный ретикулоэндотелиоз
- ретикулез
C96.1
C96.2
C96.3
C96.7
C96.9
Источник
Рубрика МКБ-10: C84.6
МКБ-10 / C00-D48 КЛАСС II Новообразования / C00-C97 Злокачественные новообразования / C81-C96 Злокачественные новообразования лимфоидной, кроветворной и родственных им тканей / C84 Периферические и кожные T-клеточные лимфомы
Определение и общие сведения[править]
ALK-позитивная анапластическая крупноклеточная лимфома является вариантом анапластической крупноклеточной лимфомы, редкой и агрессивной периферической Т-клеточной неходжкинской лимфомы, поражающей лимфатические узлы и экстранодальные локализации и характеризуется экспрессией белка — киназы анапластической лимфомы — ALK (КАЛ).
См. также ALK-негативная анапластическая крупноклеточная лимфома.
Этиология и патогенез[править]
Развитие анапластической крупноклеточной лимфомы коррелирует с определенной транслокацией — t(2;5)(p23;q35). В результате взаимодействия гена ALK (anaplastic lymphoma kinase gene), расположенного в 2р23, и гена NPM (nucleophosmin gene), локализованного в 5q35, экспрессируется гибридный белок NPM-ALK (р80), что может вести к опухолевой трансформации.
С другой стороны, t(2;5) и её молекулярный эквивалент обнаруживаются не всегда, причем ALK-негативная анапластическая крупноклеточная лимфома имеет худший прогноз по сравнению с ALK-позитивной.
Часто выявляется инфильтрация кожи большими плеоморфными лимфомными клетками; в лимфатических узлах такие клетки расположены преимущественно в синусах и паракортикальных областях. Костный мозг поражается относительно редко, прогноз заболевания лучше, чем при других В-клеточных неходжкинских лимфом.
Иммунофенотип анапластической крупноклеточной лимфомы характеризуется экспрессией CD3, что свидетельствует о Т-клеточном происхождении опухоли. Характерна также экспрессия CD30, ЕМА, протеина ALK. Не экспрессируются CD20 и CD15.
Клинические проявления[править]
ALK-позитивная анапластическая крупноклеточная лимфома характеризуется участием периферических, средостенных или абдоминальных лимфатических узлов. ALK-позитивная анапластическая крупноклеточная лимфома проявляется в развитии безболезненных, увеличенных лимфатических узлов, особенно в области шеи или подмышечных впадин (подмышечные лимфатические узлы).
Общие симптомы включают потерю аппетита и утомляемость, а также лихорадку, потерю веса и потливость по ночам. Вовлечение средостения проявляется кашлем, диспноа и/или отеками.
ALK-позитивная анапластическая крупноклеточная лимфома также может распространяться экстранодально,поражая кости, костный мозг, подкожные ткани, легкие, селезенку и печень.
Анапластическая крупноклеточная лимфома, ALK-позитивная: Диагностика[править]
Дифференциальный диагноз[править]
Анапластическая крупноклеточная лимфома, ALK-позитивная: Лечение[править]
Анапластические крупноклеточные лимфомы (АККЛ) — агрессивные Т-клеточные лимфомы и требуют проведения интенсивной полихимиотерапии сразу после установления диагноза.
Наиболее часто используются следующие протоколы:
— CHOP (циклофосфамид, доксорубицин, винкристин, преднизолон);
— EPOCH (этопозид, преднизолон, винкристин, циклофосфан, доксорубицин);
— HyperCVAD (циклофосфан, винкристин, доксорубицин, дексаметазон), чередующийся с курсами высокодозных метотрексата и цитарабина.
В случае достижения полной ремиссии после окончания программы первичного лечения больные с ALK-1-позитивными АККЛ нуждаются в наблюдении без проведения дополнительной терапии.
Профилактика[править]
Прочее[править]
5-летняя выживаемость ALK-положительных пациентов составляет 70-80%.
Источники (ссылки)[править]
Дополнительная литература (рекомендуемая)[править]
Источник
