Аллергическая реакция по типу бронхоспазма код по мкб
Содержание
- Синонимы диагноза
- Описание
- Симптомы
- Причины
- Лечение
Другие названия и синонимы
Бронхиолоспазм, Бронхоспастический синдром.
Названия
Бронхоспазм.
Иммуноцитокиновый механизм развития бронхоспазма
Синонимы диагноза
Бронхиолоспазм, Бронхоспастический синдром.
Описание
Бронхоспастический синдром представляет собой патологическое состояние, для которого характерно внезапное обратимое сужение просвета бронхов, и, как следствие, уменьшением их пропускной способности. Данные патологические изменения в бронхах дают старт дефициту кислорода в тканях, развитию одышки и появлению ощущения удушья.
Симптомы
При бронхоспазме начало процесса выглядит так же, как и обычная защитная реакция, однако в дальнейшем не происходит расслабление бронха, и отек продолжает нарастать, возникает ситуация, когда механизм, призванный защищать, начинает наносить вред больному. Получается, что из-за сужения просветов бронхов, воздух не может полноценно поступать к альвеолам, и, соответственно, кислород не поступает в кровь, а углекислый газ не выводится наружу.
Это субъективно крайне тяжелое для больного состояние, которое может представлять серьезную опасность для его жизни. Если человеку не оказать вовремя медицинскую помощь, то дефицит кислорода будет нарастать, он потеряет сознание, а затем все органы и ткани больного станут получать необратимые изменения в результате кислородного голодания, что в итоге может привести к смерти больного.
При бронхоспазме отмечаются явные симптомы:
1. Человек испытывает нехватку воздуха, чувство страха, тяжести и заложенность в груди;
2. Громкое дыхание больного можно услышать на расстоянии, выдох удлинённый, отмечается свист;
3. Появление сухого мучительного, надсадного кашля с густой и тяжело отходящей прозрачной мокротой (или без неё);
4. Больной, молча сидит, оперившись на руки, плечи сдвинуты вперед и приподняты, голова является втянутой, на лице ярко выражено чувство испуга;
5. Цвета лица бледный, под глазами синева. При вдохах участвуют мышцы живота и шеи, наблюдаются втягивания крыльев носа и межреберных промежутков;
6. Можно услышать сухой свистящий хрип в лёгких на выдохе.
Боль в грудной клетке. Глубокий сухой кашель. Затруднение выдоха. Кашель. Кровохарканье. Недомогание. Нехватка воздуха. Одышка. Удушье.
Причины
В развитии бронхоспазма задействовано 2 слоя бронхов из трех. По сути бронхоспазм является слишком сильной защитной реакцией на какой-либо раздражитель. В норме при попадании в легкие агрессивных веществ к слизистой оболочке бронхов начинает активно поступать кровь, это делается для того, чтобы клетки иммунной системы могли получить доступ к патологическому очагу и создали воспалительный барьер вокруг токсина.
Если провести аналогию, это выглядит похоже на покраснение и отек вокруг царапины или пореза, когда в коже происходит аналогичный процесс, однако бронх — это полая трубка, и когда его слизистая утолщается из-за отека, вполне закономерно уменьшается его внутренний просвет. Также помимо отека при попадании токсина происходит спазм мышц бронхиальной стенки, и бронх сжимается еще сильнее, сужая свой просвет. Это делается для того, чтобы защитить нижележащие отделы от вредных веществ и ускорить выведение слизи, которая будет быстрее выводится по узкому просвету бронха.
Бронхоспазм так же может быть следствием воздействия некоторых препаратов на организм, а именно:
•в-адреноблокаторы;
•блокаторы кальциевых каналов;
•ингибиторы холинэстеразы;
•АСК и другие НПВС;
•ингибиторы АПФ;
•пенициллины.
Бронхоспастический синдром особенно характерен для людей со склонностью к аллергии и лиц, страдающих бронхиальной астмой, собственно, бронхоспазм является основной причиной смертности от данного заболевания. Даже легкое течение бронхиальной астмы может осложниться тяжелым бронхоспастическим синдромом, способным привести к смерти больного. Практически все больные бронхиальной астмой очень остро реагируют на табачный дым: он вызывает у них одышку, затруднение дыхания, если астматик и курил до возникновения своей болезни, то после нескольких приступов удушья он прекращает делать это.
Лечение
При бронхоспазме у детей следует:
• Так как бронхоспазм может иметь аллергическую природу, необходимо сразу же устранить действие аллергена (по возможности), будь-то контакт с кошкой или пылью. При появлении аллергической реакции на пыльцу растений или пыль сразу же закройте окно и уведите ребёнка из пыльного места. Умойте лицо ребёнку, прополощите горло и рот, промойте нос;
• Усадите ребёнка, придав положение полусидя. Необходимо расстегнуть тесную одежду, если есть ремень — снять его. В случае если у ребёнка нет аллергии на пыльцу — откройте окно;
• Примените бронхорасширяющее лекарство или ингалятор;
• Дайте ребёнку тёплое питье, также можно применять дополнительные лекарства, которые улучшают отток мокроты;
• Обязательно вызовите врача, если после принятых мер, приступы бронхоспазма не будут устранены на протяжении одно часа.
При бронхоспазме у детей ни в коем случае нельзя:
• Растирать ребёнка пахучими веществами как скипидар, аромамасла, бальзамы, давать травы и мёд, ставить горчичники. Этим Вы можете усилить аллергические реакции;
• Применять медицинские лекарства, которые подавляют кашель. Не используйте антигистаминные препараты 1-ого поколения, эти препараты способствуют ухудшению отхождения мокроты при бронхоспазме;
• Давать успокаивающие средства.
Лечение должно быть неотложным и интенсивным. Показаны внутривенные инъекции таких препаратов как холинолитические (атропин или метацин), спазмолитические средства (эуфиллин или галидор), антигистаминные препараты (супрастин, пипольфен или димедрол), кортикостероиды (гидрокортизон или преднизолон).
Применение адреналина, морфина и их аналогов противопоказано!.
Полезна вагосимпатическая блокада. В тяжелых случаях — принудительная вентиляция легких и дегидратация (для предотвращения отека легких). Больной должен находиться под наблюдением реаниматолога или его переводят в соответствующее отделение.
Отдельным вопросом стоит предотвращение и терапию бронхоспазма во время наркоза. При возникновении только лишь одного бронхоспазма необходимо увеличить фракционную концентрацию кислорода во вдыхаемом воздухе до 100%, немедленно начать искусственную вентиляцию легких (ИВЛ) мешком для определения податливости легочной паренхимы и идентификации потребности в ИВЛ под большим давлением. Помощь зачастую может оказать увеличение концентрации ингаляционных анестетиков (севофлюрана, изофлюрана), за исключением десфлюрана из-за его раздражающего влияния на дыхательные пути, особенно у курильщиков. Возможна потребность в углублении анестезии внутривенным введением анестетика (пропофола), поскольку бронхоспазм, связанный с интубацией трахеи, может быть обусловлен неадекватной глубиной анестезии.
Источник
Рубрика МКБ-10: J98.8.0*
МКБ-10 / J00-J99 КЛАСС X Болезни органов дыхания / J95-J99 Другие болезни органов дыхания / J98 Другие респираторные нарушения / J98.8 Другие уточненные респираторные нарушения
Определение и общие сведения[править]
Бронхоспазм — состояние, связанное с частичным или тотальным спазмом гладкой мускулатуры бронхов, острой дыхательной недостаточностью и нарастанием гипоксемии.
Этиология и патогенез[править]
Бронхоспазм может оказаться как проявлением заболевания и генерализованной реакции организма (бронхиальной астмы), так и результатом местного воздействия (ларингоспазма, реакции на интубацию и т.д.). Часто бронхоспазм может быть следствием анафилактической или анафилактоидной реакции организма на введение того или иного препарата. Кроме того, ряд препаратов (морфин, атракурия безилат) могут провоцировать развитие бронхоспазма из-за присущего им гистаминогенного эффекта.
Клинические проявления[править]
Бронхоспазм: Диагностика[править]
Для бронхоспазма характерно тахипноэ с затрудненным выдохом, при аускультации обнаруживается жесткое дыхание. При возникновении бронхоспазма у пациента, находящегося в состоянии наркоза, отмечаются резкое увеличение давления на вдохе, увеличение сопротивления и резкое уменьшение комплаенса.
Дифференциальный диагноз[править]
Бронхоспазм: Лечение[править]
Необходимо провести следующее лечение.
• Увеличить концентрацию кислорода во вдыхаемой смеси до 100% (FiO2=1).
• Уточнить проходимость дыхательных путей и положение интубационной трубки (раздражение киля трахеи может быть провоцирующим фактором бронхоспазма).
• Углубить анестезию. При этом целесообразно использовать галотан, так как он является весьма эффективным бронходилататором. Вместе с тем следует учитывать, что на фоне быстропрогрессирующей гипоксемии ингаляция галотана может быть опасна из-за возникновения фатальных нарушений сердечного ритма вплоть до остановки сердца. При тотальной внутривенной анестезии можно ввести пропофол, так как он обладает симпатомиметическими свойствами и расслабляет мускулатуру бронхов.
• Провести ингаляцию/инсуффляцию бронходилататоров в дыхательный контур. Инсуффляция препаратов (изопреналина, глюкокортикоидов) позволяет минимизировать их нежелательные эффекты на систему кровообращения.
• Внутривенно ввести препараты:
а) симпатомиметики — стимулируют β2-адренорецепторы и активируют аденилатциклазу в легких. Образовавшийся циклический аденозинмонофосфат вызывает расслабление гладкой мускулатуры бронхов:
— эпинефрин при введении в малых дозах (0,25-1,0 мкг/мин) воздействует преимущественно на β2-адренорецепторы и служит эффективным бронходилататором;
б) изопреналин — неспецифический β-агонист, вызывает тахикардию;
в) метилксантины (аминофиллин) — по 0,5 мг/кг каждые 30 мин, затем по
0,5 мг/кг в час в течение 4 ч. Побочный эффект — тахикардия;
г) глюкокортикоиды (преднизолон — по 3-6 мг/кг; дексаметазон — по 0,4-0,8 мг/кг).
• Проконтролировать адекватное увлажнение вдыхаемого газа.
Профилактика[править]
Прочее[править]
Бронхиолоспазм — крайне тяжелое осложнение интраоперационного периода.
Развивается мгновенно, чаще всего в виде аллергической реакции во время вводного наркоза. Наблюдаются следующие симптомы:
• «каменный» мешок — резко увеличивается давление на вдохе, при попытке перехода на ручную вентиляцию возникает ощущение, что интубационная трубка окклюзирована;
• тотальный цианоз;
• отсутствие дыхания в легких, выявляемое аускультативно.
При бронхиолоспазме очень ограниченно время от начала приступа до гипоксической остановки сердца. Как правило, это происходит на 2-5-й минуте. Анестезиолог редко сталкивается с подобным осложнением, и он начинает поиски места окклюзии, переинтубацию трахеи, что еще более сокращает время, отведенное на попытку вывести больного из опасного состояния.
Алгоритм действия анестезиолога при возникновении бронхиолоспазма:
• ингаляция 100% кислорода;
• немедленный перкуссионный массаж грудной клетки, ритмичное и глубокое сдавление грудной клетки с целью симулировать дыхание;
• внутривенное введение высоких доз глюкокортикоидов (преднизолона — по 3-6 мг/кг; дексаметазона — по 0,4-0,8 мг/кг);
• введение эпинефрина;
• введение в интубационную трубку растворов муколитиков.
Несмотря на своевременность и правильность проводимых мероприятий, смертность при бронхиолоспазме остается чрезвычайно высокой и достигает 70-90%.
Источники (ссылки)[править]
«Анестезиология [Электронный ресурс] : национальное руководство / Под ред. А.А. Бунятяна, В.М. Мизикова — М. : ГЭОТАР-Медиа, 2013. — (Серия «Национальные руководства»).» — https://www.rosmedlib.ru/book/ISBN9785970423394.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
- Азаметония бромид
- Атропин
- Ипратропия бромид
- Ипратропия бромид/сальбутамол
- Ипратропия бромид/фенотерол
- Недокромил натрия
- Нифедипин
- Сальбутамол
- Фенотерол
- Формотерол
Источник

Бронхоспазм – это патологическое состояние, возникающее в результате сужения просвета бронхов среднего и малого калибра, обусловленного спазмом гладкомышечных волокон, отёком слизистой оболочки и нарушением дренажной функции дыхательных путей. Проявляется чувством нехватки воздуха, экспираторной одышкой, непродуктивным или малопродуктивным приступообразным кашлем. Диагностика синдрома основывается на клинических данных, физикальных и функциональных исследованиях. Осуществляется патогенетическая консервативная терапия бронхолитиками, антигистаминными препаратами и кортикостероидами.
Общие сведения
Бронхоспазм (бронхоспастический синдром, бронхиолоспазм) является симптомокомплексом, характеризующим течение ряда заболеваний респираторного тракта, возникающим при аллергических реакциях, некоторых интоксикациях и иных состояниях. Медицинские работники чаще всего сталкиваются с этим синдромом у больных бронхиальной астмой, составляющих 5-10% населения. Аллергический бронхоспазм встречается в 2% случаев всех форм лекарственной непереносимости. Обструкция дыхательных путей возникает у 5% людей при значительных физических нагрузках, среди спортсменов этот показатель достигает 25%. Большую опасность для жизни пациента представляет тотальное сужение просвета бронхов во время наркоза.
Бронхоспазм
Причины бронхоспазма
Бронхоспастический синдром является полиэтиологической патологией. Первичный бронхоспазм как основное проявление бронхиальной астмы формируется на фоне гиперреактивности бронхов, появляющейся при наличии генетической предрасположенности (или без таковой) под влиянием пыльцевых, пылевых, эпидермальных и других аллергенов или раздражителей. Вторичный спазм гладкой мускулатуры дыхательных путей может быть обусловлен следующими патологическими состояниями:
- Аллергические реакции. На повторное внедрение аллергена организм иногда отвечает резким сужением просвета воздухоносных путей. К появлению такой реакции часто приводит пероральный приём или парентеральное введение лекарственных средств, вакцин и сывороток. Реже бронхоспазм возникает из-за непереносимости определённых продуктов питания, при укусах насекомых.
- Инфекционно-воспалительные процессы. Включают острые и хронические бронхолёгочные заболевания бактериальной (в том числе туберкулёз) и вирусной природы. Синдром бронхиальной обструкции осложняет течение ХОБЛ, хронического бронхита и бронхоэктатической болезни, выявляется при микозах и гельминтозах лёгких, заболеваниях респираторного тракта, вызванных простейшими.
- Гемодинамические нарушения. Вторичное сужение бронхиального просвета часто сопровождает нарушения кровообращения в малом круге. Симптомы бронхоспастического состояния присутствуют при тромбоэмболии лёгочных артерий, синдроме Аэрса, стенозе митрального клапана и некоторых других пороках.
- Обтурация бронхов. Бронхоспазм нередко становится первым признаком обтурации участка воздухоносного пути. Может провоцироваться эндобронхиальным ростом опухоли, аспирацией инородного тела, закупоркой просвета органа вязкой мокротой при муковисцидозе, компрессией бронха извне увеличенными лимфоузлами и образованиями.
- Действие ирритантов и токсинов. Ирритативное действие на бронхи оказывает вдыхание кислотных и щелочных соединений, инсектицидов и ядохимикатов, термические ожоги дыхательных путей. Периоперационная бронхоконстрикция развивается в результате механического раздражения слизистой оболочки трахеобронхиального дерева во время интубации трахеи. Токсический бронхоспазм вызывается холиномиметиками, бета-адреноблокаторами и некоторыми другими препаратами.
У ряда пациентов наблюдается бронхоспастическое состояние неврогенного генеза, формирующееся при непосредственном раздражении блуждающего нерва, на фоне психических расстройств и органического поражения головного мозга. Вторичный бронхоспазм обнаруживается у больных, страдающих лёгочной формой различных аутоимунных процессов, при эндокринной патологии и некоторых редких заболеваниях дыхательной системы.
Патогенез
Бронхоспазм является конечным результатом сложного процесса, регулируемого вегетативной нервной системой. Он возникает при преобладании влияния парасимпатического отдела, отвечающего за сокращение гладкомышечных волокон бронхиальной стенки. Под действием аллергенов, биологически активных веществ, токсинов и ирритантов, при механическом раздражении вагусного нерва происходит высвобождение большого количества ацетилхолина – медиатора, возбуждающего парасиматическую нервную систему. Одновременно угнетается синтез ацетилхолинэстеразы – разрушающего ацетилхолин фермента, блокируются рецепторы расслабляющей бронхи симпатоадреналовой системы.
Развивается обратимое утолщение стенки бронха, выявляется отёк подслизистого слоя. Гипертрофируются бронхиальные железы, увеличивается продукция слизи. Нарушаются дренажная и вентиляционная функции воздухоносных путей. Уменьшается скорость потока выдыхаемого воздуха. Из-за нарушения альвеолярной перфузии формируется гипоксия, приводящая к усилению работы дыхательной мускулатуры. Участие вспомогательных мышц в акте дыхания увеличивает потребление организмом кислорода, что усугубляет гипоксию. При отсутствии лечения может наступить утомление дыхательной мускулатуры, при котором еще больше снижается эффективность вентиляции, повышается содержание углекислого газа в крови.
Классификация
По этиологии бронхоспазм делится на первичный, обусловленный гиперреактивностью бронхов при бронхиальной астме, и вторичный, появляющийся при других патологиях. Вторичный бронхоспастический синдром классифицируется по непосредственной причине возникновения и механизму развития, может быть обратимым и необратимым, лёгким, среднетяжёлым и тяжёлым. В зависимости от распространённости процесса различают следующие виды бронхоспазма:
- Локальный. Гладкие мышцы бронхиальных стенок спазмированы на небольшом участке дыхательных путей. Состояние развивается при попадании в бронх инородного предмета, эндобронхиальном росте новообразования.
- Парциальный. Процесс является распространённым, поражает мелкие, а иногда и средние бронхи. Сохраняются зоны нормально вентилируемой альвеолярной ткани. Нарушение чаще обнаруживается при патологии органов дыхания и реакциях гиперчувствительности. Приводит к дыхательной недостаточности.
- Тотальный. Проявляется резким одномоментным спазмом гладкой мускулатуры всех крупных, средних и мелких бронхов. Характерен для астматического статуса. Иногда выявляется во время оперативного вмешательства при введении пациента в наркоз.
Симптомы бронхоспазма
Клиническая картина патологического состояния во многом зависит от этиопатогенеза и распространённости процесса. В большинстве случаев присутствует непродуктивный приступообразный кашель. Иногда в конце приступа отделяется скудное количество светлой слизистой мокроты. Пациент жалуется на внезапно появившееся стеснение в груди, ощущение нехватки воздуха и затруднение выдоха. Больной испытывает чувство страха, не может спать. Иногда одышка носит смешанный характер, редко – инспираторный. Пациент, а нередко – и окружающие его люди слышат свистящие хрипы.
Затруднение дыхания усиливается в горизонтальном положении. В тяжёлых случаях больной вынужден сидеть с опущенными вниз ногами, чуть наклонившись вперёд и опираясь на руки, или лежать на животе со свешенной вниз головой. Аллергический бронхоспазм часто сопровождается ринореей, слезотечением, кожными высыпаниями по типу крапивницы, отёками в месте инъекции или укуса насекомого. Обструкции, развивающейся на фоне инфекционного заболевания, сопутствуют лихорадка, общее недомогание, признаки основной патологии.
Гемодинамический бронхоспазм сочетается с болями в груди, кровохарканьем и нарушением сердечного ритма. Характер кашлевого приступа, вызванного аспирацией инородного предмета, изменяется при перемене положения тела. При тотальной бронхоконстрикции состояние пациента крайне тяжёлое. Наблюдается утрата сознания, кожные покровы становятся синюшными. Несмотря на выраженное тахипноэ (частота дыхательных движений достигает 60 за минуту), дыхательные шумы не выслушиваются. Выявляется резкое снижение артериального давления, тахикардия.
Осложнения
Своевременно начатое адекватное лечение позволяет полностью и без последствий купировать бронхоспазм. В лёгких случаях проходимость бронхов восстанавливается самостоятельно. Самым грозным осложнением является трансформация парциальной бронхоконстрикции в тотальную, наблюдающаяся при утяжелении астматического статуса. Это состояние ежегодно приводит к гибели более 200 тысяч человек, страдающих бронхиальной астмой. От 3 до 20% случаев смерти в состоянии наркоза при хирургических вмешательствах происходит из-за бронхоспазма.
Диагностика
Первичные диагностические мероприятия обычно осуществляются врачами скорой медицинской помощи и терапевтами приёмных отделений стационаров. В дальнейшем пациент обследуется у пульмонолога, при необходимости к диагностическому поиску могут привлекаться аллергологи-иммунологи и другие специалисты. Основными методами исследования, позволяющими выявить бронхоспазм, считаются:
- Осмотр. При осмотре оценивается цвет кожных покровов. При тяжёлой бронхоконстрикции кожа бледнеет, появляется синюшность губ и концевых фаланг пальцев. Обращает на себя внимание вынужденное положение тела больного, участие в дыхании вспомогательной мускулатуры. У пациентов с бронхообструкцией на фоне хронической лёгочной патологии нередко наблюдается дистальная гипертрофическая остеоартропатия.
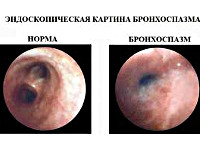
- Перкуссия, аускультация. Перкуторно определяется коробочный звук над всей поверхностью лёгких. При аускультации выслушивается жёсткое дыхание, сухие свистящие хрипы на выдохе, реже хрипы слышны на высоте вдоха. Присутствует тахипноэ, учащение сердцебиения. Тяжёлый жизнеугрожающий бронхоспазм характеризуется появлением участков «немого лёгкого», в проекции которых не проводятся дыхательные шумы.
- Пульсоксиметрия. В ходе исследования пульсоксиметром измеряется насыщение артериальной крови кислородом и частота сердечных сокращений, уточняется степень дыхательной недостаточности. Оксигенация крови менее 95% наряду с тахикардией является признаком кислородного голодания. Гипоксия считается критической при сатурации от 90% и ниже.
- Спирография. Исследование функции внешнего дыхания помогает отдифференцировать обструктивные нарушения от рестриктивных. О наличии сужения просвета респираторных путей свидетельствует снижение показателей ОФВ1 и теста Тиффно. Применение бронходилатационной пробы позволяет выявить обратимость бронхоконстрикции.
- Рентгенография, КТ лёгких. Являются вспомогательными методами диагностики. Применяются для установления причины вторичной обструкции дыхательных путей. На рентгенограммах и компьютерных томограммах визуализируется эмфизема лёгких, обнаруживаются рентгенконтрастные инородные тела, опухоли, увеличенные лимфоузлы, признаки другой патологии респираторного тракта.
В целях диагностики бронхоспастических состояний у детей раннего возраста применяется бронхофонография. Повышение содержания в выдыхаемом воздухе углекислого газа, определяемого с помощью капнографии, помогает выявить бронхоспазм у интубированных больных. Наиболее полно исследовать функцию внешнего дыхания можно с помощью бодиплетизмографии.
Лечение бронхоспазма
Лечение бронхоспастического состояния осуществляется консервативными методами. На догоспитальном этапе используются ингаляции бета-адреномиметиков короткого действия в виде дозированного аэрозоля или через небулайзер. Можно применять комбинации этих препаратов с холинолитиками или ингаляционными кортикостероидами. При недостаточной эффективности терапии пациенту обеспечивается подача увлажнённого кислорода через носовой катетер, выполняется парентеральное введение метилксантинов и системных кортикостероидов.
Для купирования приступа удушья на фоне анафилаксии препаратом выбора является эпинефрин, дополнительно используются бронхолитики, кортикостероидные гормоны и антигистаминные препараты. При тотальном бронхоспазме показана экстренная интубация и искусственная вентиляция лёгких. Пациенты с затяжными приступами удушья госпитализируются в отделение терапии или пульмонологии. Лечение больных с астматическим статусом осуществляется в ОИТР. На госпитальном этапе продолжается введение бронхолитиков и кортикостероидов, кислородотерапия. При необходимости осуществляется бронхоальвеолярный лаваж, респираторная поддержка.
Прогноз и профилактика
Прогноз заболевания зависит от приведшего к бронхоконстрикции этиологического фактора. Обратимые приступы удушья хорошо поддаются медикаментозному лечению. Бронхоспазм очень редко является непосредственной причиной летального исхода. В случае вторичной бронхоконстрикции смерть чаще наступает от основного заболевания. В профилактических целях следует избегать контакта с известными аллергенами, тщательно выполнять рекомендации по лечению основной патологии.
Источник
