Алгоритм помощи при судорожном синдроме
Неотложная помощь при судорожном синдроме часто является единственной возможностью спасти человеку жизнь. Это состояние проявляется в непроизвольных приступообразных сокращениях мышц, возникающих под воздействием различных видов раздражителей.
Появление судорог связано с патологической активностью определенных групп нейронов, которые выражаются в спонтанных импульсах головного мозга. Поэтому припадок может возникнуть как у взрослого, так и у ребенка.
Статистические данные свидетельствуют, что чаще всего проявляется судорожный синдром у детей дошкольного возраста. При этом в первые три года жизни малыша его фиксируют больше всего. Объясняется этот факт тем, что у детей в дошкольном возрасте возбуждающие реакции превалируют над тормозными из-за незрелости некоторых структур головного мозга.
После оказания неотложной помощи при судорожном синдроме взрослым и детям обязательно проводится диагностика для выявления причин, вызвавших судороги.

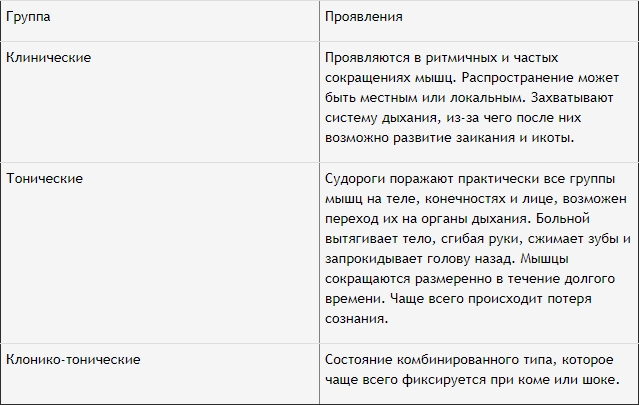
Виды судорог и их причины
Сокращения мышц при судорогах имеют 2 вида проявления:
- Локализованные. Непроизвольно сокращается только одна группа мышц.
- Генерализованные. Конвульсии поражают все тело человека, сопровождаясь появлением пены изо рта, обморочным состоянием, временными остановками дыхания, непроизвольными опорожнениями кишечника или мочевого пузыря, прикусом языка.
В зависимости от проявления симптоматики припадки разделяют на 3 группы.

Причин, вызывающих судорожный симптом, много. При этом каждая возрастная категория имеет свои особенности.
Рассмотрим типичные причины появления болезни в каждой возрастной группе.
С младенческого возраста до 10 лет:
- Болезни ЦНС;
- Высокие показатели температуры тела;
- Травмирование головы;
- Патологические нарушения, обусловленные наследственностью, в обмене веществ;
- Церебральный паралич;
- Заболевания Канавана и Баттена;
- Идиопатическая эпилепсия.
С 10 до 25 лет:
- Токсоплазмоз;
- Травмирование головы;
- Опухолевые процессы в головном мозге;
- Ангиома.
От 25 до 60 лет:
- Злоупотребление алкоголем;
- Опухоли и развитие метастаз в головном мозге;
- Процессы воспалительного характера в коре головного мозга.
После 60 лет:
- Болезнь Альцгеймера;
- Нарушения в работе почек;
- Передозировка медикаментозными препаратами;
- Цереброваскулярные болезни.
Обратите внимание!
Судорожный симптом может возникнуть у абсолютно здорового взрослого человека или ребенка. Причиной в этом случае является длительный стресс или опасная ситуация. В этом случае, как правило, приступ проявляется единожды. Однако исключать его повторение нельзя.
Симптоматика
Помощь при судорогах оказывается по единой схеме. Однако нужно помнить, что вызывают синдром различные болезни, поэтому и симптоматика у них будет несколько отличаться.
Рассмотрим основные проявления этих заболеваний.
- Эпилепсия.
При эпилептическом припадке человек падает, его тело приобретает вытянутое положение, происходит сжимание челюстей, через которые обильно выделяется пенистая слюна. Зрачки не реагируют на свет. Подробную информацию об эпилептическом припадке читайте здесь.
- Лихорадка.
При высокой температуре возникают фебрильные судороги, которые отмечаются в период «белого» лихорадочного состояния.
Отличительной особенностью таких судорог является их возникновение только под воздействием высоких температурных показателей тела. После их снижения симптом пропадает.
Все о видах высокой температуры и правилах ее снижения узнаете здесь.
- Менингит, столбняк.
При данных инфекционных заболеваниях судорожный синдром появляется на фоне основной симптоматики.
При менингите на фоне частой рвоты отмечают судороги клонического характера.
При столбняке человек падает, его челюсти начинают двигаться, имитируя жевание, дыхание затрудняется, а лицо перекашивается.
- Гипогликемия.
Проявляется, как правило, у детей.
Заболевание провоцирует судороги у ребенка, у которого наблюдается нехватка витамина Д и кальция. Часто провокатором приступа является эмоциональное напряжение или стресс.
Характерным симптомом при этом заболевании является сокращение лицевых мышц, которое выражается в их подергивании.
- Аффективно-респираторные состояния.
Эти состояния также больше свойственны детям, особенно до трех лет. Возникают у малышей с высокой нервной возбудимостью при проявлении эмоций: гнева, боли, плача или радости.
Интересный факт!
Многие медики соотносят появление фебрильных и аффективно-респираторных судорог к началу развития эпилепсии, так как мозговые центры уже готовы к их повторению.
Необходимость первой помощи
Доврачебная помощь при судорожном припадке может быть оказана любым человеком, ставшим очевидцем произошедшего. Она заключается в простых и последовательных действиях, которые нужно выполнять быстро и четко.
Более того, нужно понимать, что вызов бригады скорой помощи является обязательным действием при таких состояниях. Если у вас нет времени на телефонный звонок, обратитесь за помощью к людям, находящимся поблизости. При разговоре с диспетчером укажите характер судорог.
Рассмотрим алгоритм действий по оказанию доврачебной помощи при судорожном синдроме любого типа.
Обратите внимание!
Мышечный спазм чаще всего сопровождается падением. Поэтому в первую очередь нужно предотвратить травмирование человека, убрав опасные предметы и подложив на пол мягкие вещи.
- Расстегните все элементы одежды пострадавшего, которые могут стеснять дыхание и мешать свободному притоку воздуха.
- Если челюсти не сжаты, сверните мягкую ткань в небольшой рулон и вставьте ее в рот больному. Таим способом можно избежать прикуса языка.
- Если это представляется возможным, переверните человека на бок. В случае его интенсивных движений, фиксируйте в таком положении голову: так при наступлении рвоты человек не сможет захлебнуться рвотными массами.
Обратите внимание!
Если у больного челюсти сильно сжаты, нельзя насильно их раскрывать, чтобы подложить ткань.
Если у ребенка перед началом приступа был истерика с громким плачем и криками, а с наступлением спазма поменялся цвет лица или нарушилась сердечная деятельность, первая помощь состоит в предотвращении нарушения дыхания малыша. Для этого нужно сбрызнуть его холодной водой или поднести к носу ватку, смоченную нашатырем.
Дальнейшее оказание помощи ребёнку и взрослому проходит в медицинском учреждении.
Помощь медицинского персонала
Что делать для лечения судорожного синдрома, решают медики только после детального обследования и выявления причины, которая вызвала синдром.
Терапия проводится в нескольких направлениях:
- Предотвращение последующих приступов с помощью противосудорожных препаратов;
- Восстановление утраченных функций, а также последующее поддержание правильной работы органов дыхания и кроветворения;
- В случае часто повторяющихся и длительных приступов все лекарственные средства вводят внутривенно;
- Контроль над полноценным питанием с целью восстановления ослабленного организма.
Медицинская помощь включает в себя терапию такими препаратами:
- Диазепам;
- Фенитоин;
- Лоразепам;
- Фенобарбитал.
Действие этих препаратов базируется на снижение процесса возбудимости нервных волокон.
Независимо от вида выбранной терапии, неврологи рекомендуют после первого приступа проводить длительное лечение. Связано это с тем, что избавление от судорог как симптома возможно только после полного излечения от болезни, которая их вызвала.
Источник
На догоспитальном этапе:
1. Вызвать на себя скорую медицинскую помощь
2. Уложить больного на бок, на твердую, ровную поверхность, обеспечить проходимость дыхательных путей, предупредить травматизацию, западение языка, насильно размыкать челюсти не следует из-за опасности повреждения зубов.
3. Проводить одновременно противосудорожную и антипиретическую терапию
4. Седуксен (реланиум) 0,5% раствор (5мг в 1 мл) в дозе 0,1-0,2 мл/кг (0,35 – 0,5 мг/кг), в/в или в/м ; при отсутствии эффекта можно повторить через 15 минут в этой же дозе.
5. Конвулекс (вальпроевая кислота) При необходимости быстрого достижения и поддержания высокой концентрации в плазме рекомендуется следующий режим дозирования: в/в введение в дозе 15 мг/кг за 5 мин, через 30 минут начать инфузию со скоростью 1 мг/кг/ч при постоянном мониторировании концентрации до достижения уровня в плазме около 75 мкг/мл.
Средние суточные дозы составляют 20 мг/кг у взрослых (в т.ч. пожилых больных), 25 мг/кг — у подростков, 30 мг/кг — у детей.
· Жаропонижающая терапия – парацетамол ректально в свечах 15 мг/кг физические методы охлаждения (пузыри со льдом подвешиваются над головой на расстоянии 10 см, накладываются на крупные кровеносные сосуды; растирание кожи 40% спиртом)
Дети с судорожным синдромом подлежат обязательной госпитализации в ОРИТ соматического отделения.
Госпитализация ребенка с фебрильными судорогами, развившимися на фоне инфекционного заболевания — в инфекционное отделение.
Если перевозка пациента в стационар будет выполняться подручным транспортом – обязательное сопровождение ребенка участковым врачом.
На госпитальном этапе:
При сохраняющемся судорожном синдроме:
1. Оксигенотерапия
2. Повторно ввести седуксен (реланиум) в/м, в/в в дозе 0,1-0,2 мл/кг (0,35 – 0,5 мг/кг, при отсутствии эффекта можно повторить через 15 минут в этой же дозе),максимально 0,6 мг/кг за 8 часов.
3. 20% раствор ГОМКа -50-100 мг/кг (0,25-0,5 мл/кг) в/в струйно с последующим титрованием 20 мг/кг/час.
4. Дегидратация и борьба с отеком мозга:
маннит 15 – 20% раствор – 0,5 – 1 г/кг в/в струйно или быстро капельно или реоглюман 10 мл/кг на введение.
20% раствор глюкозы — 20-40 мл внутривенно капельно
лазикс или фуросемид 1% — в разовой дозе 1-3 мг/кг. внутривенно струйно через 30 -40 мин после введения маннита.
Препараты улучшающие микроциркуляцию:
Инфукол 6% — 10 мл/кг, ( при его отсутствии препараты замены : эуфиллин 2,4% раствор 4-6 мг/кг в/в капельно, или трентал или кавинтон 1-5 мг/кг/сутки в/в капельно ) – 1 — 2 раза в сутки.
5. Инфузионная терапия: 10% раствор глюкозы и физиологического раствора в соотношении 2:1, суточный объем 50 мл/кг.
6. Дексаметазон в разовой дозе 0,5 мг/кг или преднизолон – 1-3 мг/кг в/в струйно.
7. Антипиретики при необходимости: 50% раствор анальгина в/м 0,1 мл на 10 кг массы (одномоментно не более 1 мл).
8. При неэффективности антиконвульсантов – гексенал – 2% или тиопентал натрия – 1% — 1 мл/кг (5 мг/кг) в/в струйно, далее 5 мг/кг/час в течение 12 часов.
9. Перевод больного на ИВЛ
Госпитализация ребенка с фебрильными судорогами, развившимися на фоне инфекционного заболевания, в инфекционное отделение.
После приступа фебрильных судорог после консультации невропатолога ребенку назначают фенобарбитал 1-2 мг/кг в сутки внутрь длительностью на 1-3 месяца.
Гипокальциемические судороги
Гипокальциемические судороги (тетанические судороги, спазмофилия) – обусловдены снижением концентрации ионизированного кальция в крови.
Появление гипокальциемических судорог обусловлено снижением концентрации ионизированного кальция крови при рахите, дисфункции паращитовидных желез, во время токсических состояний врезультате ряда соматических заболеваний, при обезвоживании, обусловленном тяжелыми поносами, рвотой и рядом других факторов, в частности, интоксикацией витамином D.
Для скрытого периода характерны симптомы Хвостека, Люста, Труссо, Маслова.
Симптом Хвостека — удар молоточком по месту проекции ветвей лицевого нерва в области гусиной лапки (fossae caninae) — вызывает быстрые сокращения, подергивания мышц рта, носа, внутреннего угла глаза.
Симптом Люста (перонеальный, или фибулярный) — при покола-чивании в области малоберцового нерва кзади и книзу от головки малоберцовой кости возникают тыльное сгибание стопы, отведение и поворот ее кнаружи. Сходные проявления можно обнаружить в кисти при поколачивании в области локтевого нерва у головки лучевой кости.
Симптом Труссо — сдавление на несколько минут плеча (нервно-сосудистого пучка) жгутом, манжеткой ведет к судорожному сведению пальцев руки и кисти в виде «руки акушера».
Симптом Маслова — на укол дети реагируют обычно учащением дыхания. При скрытой спазмофилии из-за спазма дыхательных мышц дыхание останавливается на несколько секунд на высоте вдоха или выдоха.
Из симптомов «явной» спазмофилии следует отметить также ларингоспазм и спазм глоточной мускулатуры. Иногда впокое, а чаще при напряжении, волнении, испуге или крике вдох становится затруднительным и появляется своеобразное шумное дыхание, возможна его остановка на несколько секунд. Ребенок становится бледным, затем цианотичным, на лице и туловище появляется холодный пот. Приступ заканчивается шумным вдохом, и дыхание постепенно нормализуется. Ларингоспазм может повторяться в течение дня. При длительном спазме возможны потеря сознания и клонические судороги.
Карпо-педальные спазмы (собственно тетания) — болезненные спазмы мускулатуры кистей и стоп. При этом кисть принимает положение «руки акушера», а стопы находятся в эквино-варусном положении; пальцы и стопа — в состоянии резкого подошвенного сгибания, так что кожа на подошве образует складки. Спазм может длиться от нескольких минут до нескольких часов, иногда дней.
Наблюдается напряжение мимических (тетаническое лицо), же вательных (тризм), дыхательных мышц (задержка, остановка дыхания), мышц шеи. Могут быть спазмы гладких мышц с остановкой сердца (смерть).
Карпо-педальные спазмы иногда сочетаются с клоническими судорогами.
Эклампсия — приступы распространенных, генерапизованных судорог с потерей сознания. Они нередко начинаются с подергивания мышц лица у угла рта или у глаз, быстро распространяются на конечности. Продолжительность приступа от нескольких минут нескольких часов (так называемый эклампсический статус). Нередко судороги начинаются во сне.
Общеврачебный уровень оказания помощи
1. При легких формах судожных приступов назначить внутрь 5-10% раствор кальция хлорида или кальция глюконата из расчета 0,1-0,15 г/кг в сут.
2. При тяжелых приступах ввести парентерально:
§ 10% раствор кальция глюконата в дозе 0,2 мл/кг (20 мг/кг) в/в медленно после предварительного разведения его раствором глюкозы в 2 раза;
§ при продолжающихся судорогах 25% раствор магния сульфата 0,2 мл/кг в/м или 0,5% раствор седуксена 0,05 мл/кг (0,3 мг/кг) в/м;
§ госпитализация в соматический стационар после купирования пароксизмов. В постприступном периоде необходимо продолжать прием препаратов кальция внутрь в сочетании с цитратной смесью (лимонная кислота и натрия цитрат в соотношении 2:1 в виде 10% раствора по 5 мл 3 раза в сутки).
Отек мозга
Отек головного мозга — наиболее тяжелый синдром неспецифического поражения мозга, клинически характеризующийся нарушением сознания и судорожными приступами. Под отеком понимают избыточное скопление жидкости в межклеточном пространстве. Увеличение объема внутриклеточной жидкости называют набуханием головного мозга. Термины отек и набухание можно считать однозначными, потому что патогенетические механизмы этих состояний в основном едины.
Характерные особенности отека мозга: отсутствие этиологической специфичности, широкий диапазон клинических проявлений, исход без очагового дефекта. По патогенезу выделяют вазогенный, цитотоксический, осмотический и гидростатический отек мозга
Отек мозга может возникнуть при:
— общих инфекциях;
— токсических и гипоксических состояниях;
— острых нейроинфекциях;
— черепно-мозговых травмах;
— эпилептическом статусе;
— нарушениях мозгового кровообращения;
— опухолях головного мозга;
— соматических заболеваниях.
Клиническая диагностика
Характерные клинические проявления отека мозга:
— общее беспокойство, «мозговой крик», рвота, мышечные подергивания, вздрагивания, которые переходят в судороги, чаще тонического или тонико-клонического характера;
— нарушение сознания от оглушенности до сопора и комы, иногда психомоторное возбуждение, бред, галлюцинации;
— менингизм с наличием положительных симптомов ригидности затылочных мышц, Кернига, Брудзинского, гиперестезия к свету, звукам, тактильным воздействиям;
— гипертермия неуправляемая, чаще до 38-40°С, связанная с нарушением центральной терморегуляции;
— гемодинамические расстройства: сначала повышение, а затем понижение артериального давления, коллапс, брадикардия, нарушение дыхания;
— «застойные диски зрительных нервов на глазном дне (границы стушеваны, диск грибовидно выпячивается в стекловидное тело, могут быть кровоизлияния по краю диска);
— при компьютерной томографии или магнитно-резонансной томографии — снижение плотности мозгового вещества, чаще в перивентрикулярной зоне.
Исходом отека головного мозга являются:
1. Полное выздоровление.
2. Постгипоксическая энцефалопатия с нарушением высших корковых функций, легким интеллектуально-мнестическим церебральным дефектом.
3. Декортикационный синдром — исчезновение приобретенных двигательных, речевых, психических навыков. Появление угасших симптомов орального автоматизма (сосательного, хватательного), умственная отсталость.
4. Децеребрационный синдром — стойкая децеребрационная ригидность мышц (разгибательная установка конечностей, запрокинутая голова), косоглазие, патологические рефлексы и рефлексы орального автоматизма. Грубый умственный дефект.
5. Летальный исход.
Неотложная помощь:
1. Поднять голову под углом 300, санация верхних дыхательных путей, интубация и ИВЛ, оксигенация, катетером спустить мочу с последующим контролем диуреза.
2. Противоотечная и дегидратационная терапия:
— дексаметазон в дозе 0,5-2 мг/кг каждые 4 часа в/м или в/в или гидрокортизон 20 мг/кг веса (или преднизолон 5 мг/кг);
— маннитол (1 флакон содержит 20 г сухого вещества) в дозе 0,5-1г/кг массы в/в капельно в 15% растворе; начальная доза должна составлять около половины суточной. Первая треть дозы вводится струйно медленно или капельно быстро (100 капель в мин), в дальнейшем скорость введения замедляется 30-40 капель в мин. Через 2 часа после введения маннитола; следует ввести лазикс, поскольку возникает феномен «отдачи».| Кроме маннитола можно использовать глицерин внутрь в 0,5-1,5г/кг в 10% растворе через зонд 3 раза в день;
— альбумин в 20% растворе в/в капельно;
— 1% раствор лазикса в дозе 0,2 мл/кг (2 мг/кг) в/в струйно в 2-4 приема.
3. Противосудорожная терапия: 0,5% раствор седуксена в дозе 0,05-0,1 мл/кг (0,3-0,5 мл/кг) в/м или в/в на 10% глюкозе. При неэффективности — барбитуровый или ингаляционный наркоз.
4. С целью купирования злокачественной гипертермии:
— краниоцеребральная гипотермия (холод на голову);
— 20% раствор ГОМК в дозе 0,25-0,35 мл/кг (50-80 мг/кг) в в/в струйно медленно на 10% глюкозе.
5. С целью нормализации микроциркуляции, церебральной и системной гемодинамики введение растворов реополиглюкина, эуфиллина, трентала, инстенона, актовегина в возрастных дозировках.
6. С целью улучшения метаболизма мозга парентеральное назначение витаминов группы В, аскорбиновой кислоты в возрастных дозировках, АТФ по 1,0 мл 1-2 раза в сутки в/м, кокарбоксилаза 25-100 мг в сутки в/в или в/м, ноотропов (20% раствор пирацетама по 50-100 мг/кг в сутки в/в капельно).
7. Коррекция электролитного гомеостаза под контролем ионограммы сыворотки крови.
Источник


