Алгоритм неотложной помощи при болевом синдроме
Обычно при болевом синдроме возникают неприятные эмоции – стресс, страх, подавленность и уныние, которые отражаются на биохимических процессах организма. В первую очередь реагирует на такие процессы мозг, гипофиз которого вырабатывает специфические гормоны – эндорфины. Они в свою очередь блокируют рецепторы нервной системы человека, которые участвуют в развитии негативных ощущений.
Оказывая первую помощь при болевых ощущениях важно оценивать психическое состояние человека, поскольку сильный страх, усталость или угнетенность изменяют субъективные ощущения так, что, например, даже маленький порез ощущается как серьезная травма.
Так в чем же заключается неотложная помощь при болевом синдроме? Многие люди делают ошибочный вывод о происхождении болевого синдрома и принимают спазмолитики, как первую помощь при неприятных ощущениях. Это неверно, ведь если учитывать тесную взаимосвязь боли и эмоциональной составляющей синдрома, его преодоление требует комплексного подхода, поэтому обычные анальгетики или болеутоляющие не всегда помогают.
Неотложная помощь при болевом синдроме заключается в приеме препаратов комплексного воздействия, которое зарекомендовало себя в клинической практике. Такие средства предполагают эффективный результат за короткое время.
Ведение и уход за больными, которым проводится ИВЛ
1. Больного, которому проводится ИВЛ, ни на одну минуту нельзя оставлять одного.
2. Карта наблюдения за этими больными ведется с особой тщательностью. Кроме стандартных показателей, характеризующих состояние больного (АД, частота пульса, почасовой диурез, температура, баланс жидкости, введение лекарственных препаратов), отмечаются показатели, связанные с работой респиратора. Каждый час в карте регистрируют минутный объем дыхания, частоту, давление в дыхательных путях, поток кислорода. Кроме того, в карте необходимо отмечать положение больного (правый бок — спина — левый бок).
3. Одним из самых важных приемов ухода за больным, которым проводится ИВЛ, является отсасывание секрета из трахеобронхиального дерева. В условиях ИВЛ нормальный кашель невозможен. В бронхах и трахее накапливается мокрота, которая не только нарушает проходимость дыхательных путей, но и является источником инфекции. Поэтому каждые 30 мин (по указанию врача — чаще) проводят аспирацию мокроты. Катетеры для аспирации должны быть мягкими, иметь отверстия на конце и по бокам. Желательно, чтобы последние 2-3 см катетера были изогнуты, образуя клюв. Клюв облегчает проведение катетера в оба бронха. Промышленностью выпускаются специальные пластиковые катетеры для отсасывания мокроты. Наружный диаметр катетера должен быть вдвое меньше внутреннего диаметра эндотрахеальной или трахеостомической трубки.
При аспирации мокроты следует помнить такие правила: манипуляция осуществляется при строгом соблюдении асептики. Катетер должен быть стерильным. Аспирация мокроты всегда вызывает гипоксию, выраженную в большей или меньшей степени. Поэтому перед аспирацией в течение нескольких минут необходимо провести гипервентиляцию. Во время аспирации отсасывается не только секрет, но и воздух (особенно из мелких бронхиол), в результате чего развивается ателектаз. В связи с этим гипервентиляцию необходимо проводить и после аспирации.
4. Уход за полостью рта. По мере накопления слюны ее удаляют из полости рта с помощью салфетки, смоченной раствором фурацилина, либо предназначенным для этой цели аспирационным катетером. Делают это очень осторожно, чтобы не травмировать слизистую оболочку. Несколько раз в день полость рта обрабатывают раствором буры в глицерине. При длительном применении антибиотиков проводят орошение водорастворимым нистатином.
5. Каждые 2 ч больного поворачивают с одного бока на другой, что не только улучшает дренирование легких и уменьшает застойные явления в них, но и предупреждает появление пролежней.
6. Ежедневно осуществляется контроль биохимических показателей, коагулограммы, электролитов мочи и плазмы. Очень важным параметром является КОС артериальной крови. Кровь для этого анализа обычно берется 1 раз в сутки, а при изменении режима вентиляции и состояния больного — несколько раз в сутки. При изменении параметров вентиляции кровь берут спустя 25 мин. Наибольшую информацию дает проба крови из артерии.
7. Не реже, чем через день, необходимо ставить очистительную клизму, если к этому нет противопоказаний (например, 1-е сутки после операций на толстой кишке). Для систематического опорожнения мочевого пузыря и контроля диуреза в мочевой пузырь ставят постоянный катетер.
Билет
1. Компоненты общей анестезии
- Выключение сознания – наркотические анестетики (Гексенал).
- Анестезия – наркотические и ненаркотические анальгетики (Промедол, Кеталар).
- Нейро-вегетативная блокада – холинолитики и адренолитики (Атропин).
- Обездвиживание – миорелаксанты (Дитилин, Ардуан).
- Поддерживание адекватного газообмена — ИВЛ, оксигенотерапия, гипербарическая оксигенация, искусственная гипотермия, интубация трахеи, трахеостомия.
- Поддержание адекватного кровообращения — восполнение ОЦК, массаж сердца, дефибрилляция сердца.
- Регуляция обменных процессов – трансфузионно – инфузионная терапия, искусственная гипотермия.
2. Непрямой массаж сердца проводится в сочетании с искусственной вентиляцией легких
В этом случае помощь пораженному должны оказывать два или три человека. Первый производит непрямой массаж сердца, второй — искусственную вентиляцию легких способом «изо рта в рот», а третий поддерживает голову пораженного, находясь справа от него, и должен быть готов сменить одного из оказывающих помощь, чтобы искусственная вентиляция легких и непрямой массаж сердца осуществлялись непрерывно в течение нужного времени. Во время вдувания воздуха надавливать на грудную клетку нельзя. Эти мероприятия проводят попеременно: 4—5 надавливаний на грудную клетку (на выдохе), затем одно вдувание воздуха в легкие (вдох).
Искусственная вентиляция легких в сочетании с непрямым массажем сердца является простейшим способом реанимации (оживления) человека, находящегося в состоянии клинической смерти. При проведении искусственной вентиляции легких и непрямого массажа сердца лицам пожилого возраста следует помнить, что кости в таком возрасте более хрупкие, поэтому движения должны быть щадящими. Маленьким детям непрямой массаж производят путем надавливания в области грудины не ладонями, а пальцем.
Если прекращение дыхания и сердечной деятельности произошло в результате поражения электрическим током, то сначала необходимо освободить пораженного от действия электричества: быстро выключить рубильник, вывернуть электрические пробки, отбросить провод. При этом надо помнить, что пораженный, не освобожденный от воздействия тока, сам является проводником электричества и прикасаться к нему можно только в резиновых перчатках; провод с его тела снимают сухой деревянной палкой. Освободив пострадавшего от стесняющей одежды, немедленно приступают к искусственной вентиляции легких, непрямому массажу сердца. После восстановления сердечной деятельности и дыхания пораженного согревают, на раны и ожоги накладывают стерильные повязки.
3. Терминальное состояние – состояние обратимого угасания жизнедеятельности организма, предшествующее биологической смерти.
Особенности терминального состояния:
1. Следствие любого заболевания или травмы.
2. Не может быть приостановлено собственными силами организма и без помощи из вне приводит к смерти.
3. Общим патофизиологическим механизмом является гипоксия (дефицит кислорода в организме), приводящая к ряду патологических и компенсаторно-приспособительных изменений (централизация кровообращения и др.).
Терминальное состояние включает 4 периода: предагония, терминальная пауза, агония и клиническая смерть.
· Предагония.
Систолическое АД 60 мм Hg и ниже, тахикардия, сменяющаяся брадикардией. Дыхание глубокое и частое, затем редкое и поверхностное. Могут наблюдаться патологические типы дыхание (Чейн-Стокса, Биота, Куссмауля). Сознание спутанное, заторможенное, возможно возбуждение, судороги. Олигоанурия. Кожные покровы и видимые слизистые сероватые (бледные с цианотичным оттенком). Длительность периода минуты-сутки.
· Терминальная пауза.
Пауза в дыхании, которая обычно сопровождается замедлением пульса вплоть до его полной остановки. Длительность – секунды – 5 минут.
· Агония.
АД не определяется, пульс только на сонных артериях, дизритмии или брадикардия. Брадипноэ. Сознание отсутствует. Длительность – минуты – до 6 часов.
· Клиническая смерть.
Клиническая смерть характеризуется остановкой дыхания и кровообращения. Это обратимая стадия умирания. Продолжительность клинической смерти от нескольких секунд до 5 минут. Продолжительность зависит от длительности предшествующих периодов терминального состояния: чем длительнее они были, тем короче период клинической смерти. На продолжительность клинической смерти влияет предшествующий приём препаратов угнетающих ЦНС, а также температура окружающей среды.
Билет
Осложнения во время наркоза
Вводный наркоз — самый опасный период, чаще всего осложнения возникают именно в этот момент. Итак, перечислим возможные осложнения во время общей анестезии:
Нарушение дыхательных функций (гипоксия):
· Гиперкапния – накопление углекислого газа. Повышается АД, появляются экстрасистолы, возможен отек – набухание мозга и замедленное пробуждение после операции.
· Нарушение свободной проходимости дыхательных путей в результате западения языка, попадания инородного тела, слюны, крови, слизи, мокроты.
· Ларингоспазм — спазм гортани, характеризующийся смыканием голосовых связок
· Бронхоспазм – спазм бронхов и повышенное выделение мокроты.
· Аспирация желудочного содержимого (рвота) — для её профилактики на вводном наркозе порой применяют метод Селика (по автору): надавливают на перстеневидный хрящ. Трахею передавить невозможно, а пищевод анатомически находится за трахеей и его пережимают. Есть опасность сдавить сонные артерии – получить гипоксию мозга.
Нарушения во время общей анестезии со стороны сердечно-сосудистой системы:
· Артериальная гипотензия — снижение давления. При гиповолемии – уменьшение объема циркулирующей крови. Нужно восполнить объём, вазопрессоры не оправданы
· Артериальная гипертензия — повышение давления (довольно часто случается в результате волнения пациента перед хирургическим вмешательством).
· Нарушения нормального ритма и темпа сердца (тахикардия, брадикардия, аритмия).
· Острый инфаркт миокарда.
· Отёк лёгких.
· Эмболия и тромбоз легочной артерии – встречается при общей анестезии нечасто, но высока вероятность летального исхода!
Другие осложнения во время наркоза:
· Острая надпочечниковая недостаточность – лечится большими дозами гормонов.
· Передозировка анальгетиков, гипоксия.
· Нарушение терморегуляции – наркоз делает организм более уязвимым к внешним температурным влияниям, чем обычно, поэтому возможно возникновение гипер- или гипотермии при изменении условий теплоотдачи или теплообразования.
· Икота.
· Аллергические реакции (вплоть до анафилактического шока — в особо тяжелых случаях).
Источник
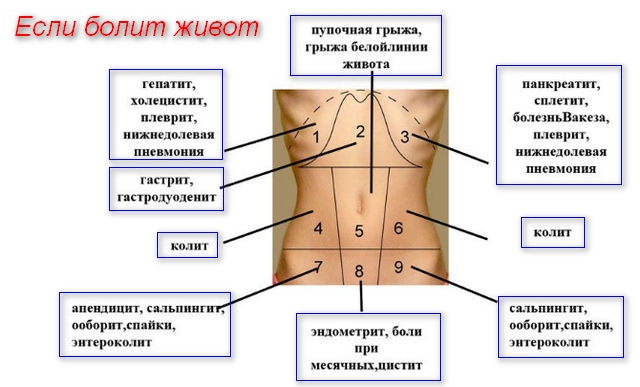
Острый живот – комплекс симптоматических проявлений болезней хирургического профиля брюшной полости и забрюшинного пространства. Все эти заболевания требуют немедленной госпитализации и уточнения диагноза. Ведь они имеют идентичную симптоматику и клинические проявления. Больных с проявлениями «острого» живота направляют в хирургическое отделение, так как после уточнения диагноза пациенту показано оперативное вмешательство.
При остром животе неотложная помощь – единственная возможность спасти человеческую жизнь.

Возможные причины опасного состояния
Несмотря на то, что причины опасного состояния разные, симптомы и первая неотложная медицинская помощь до госпитализации идентичны. Среди главных причин возникновения «острого» живота выделяют такие болезни:
- Аппендицит острый (воспаление аппендикса). Симптоматика начинается с боли в области желудка. Затем распространяется на весь живот. Характерная особенность патологии – больному не удается определить эпицентр боли. Хотя иногда ее наибольшая концентрация сосредотачивается в области пупка. При пальпации усиливается боль в правом боку, взывая сильный спазм мышц.
- Кишечная непроходимость. Характер боли зависит от механических или динамических факторов, вызвавших патологию.
- Перфорация как осложнения язвы желудка. Болезнь развивается из-за образования сквозного отверстия в стенке желудка. Из него в брюшную полость «изливается» все содержимое, вызывая сильную боль.
- Ущемленная грыжа. В отдельную группу выделяют послеоперационную грыжу. В этом случае болевой синдром ярче всего выражен в области рубца. При других видах грыж боль не имеет четкой локализации. Она может переходить даже на бедра.
- При воспалительном поражении подвздошной или слепой кишки боль сопровождается расстройством стула и повышенным газообразованием.
- Прободная язва вызывает сильнейшую боль, при которой пациенту даже сложно дышать. Концентрация боли в позвоночнике, правом плече и лопатке.
- Патологии желудка, селезенки, поджелудочной железы. Болезни проявляют себя по-разному, однако боли чаще всего нарастающие и сверлящие. Локализуются в пояснице или боках.
- Печеночная колика. Боль вызвана камнями в желчном пузыре или его протоках. Носит нарастающий характер, локализуется преимущественно с правой стороны.
- Почечная колика. Локализация болевого синдрома не определяется. Боль фиксируется в пояснице и животе. Иногда отдает в промежность.
Отсутствие своевременного медицинского вмешательства при этих патологиях приведет к развитию перитонита.
Следует отметить, что есть болезни некоторых внутренних органов, которые своими проявлениями «симулируют» симптомы «острого» живота. Однако они не связаны с брюшиной. К их числу относят следующие патологии:
- Инфаркт миокарда. Может иметь нетипичные проявления боли в солнечном сплетении. В данном случае прием сердечных препаратов снижает или полностью купирует боль.
- Правосторонняя пневмония. В процессе постоянного раздражения брюшины возникает болевой синдром в правой верхней части живота.
- При воспалительном процессе в тканях плевры. Боль над пупком сопровождается кашлем и чиханием;
- Острые инфекции кишечника. Болевой синдром приступообразный, не имеет четкой локализации.
- Патологии женской репродуктивной системы (разрыв яичников, внематочная беременность, воспалительные процессы). Боль сильная, сосредоточена в нижней части поясницы и живота. Отдает в промежность.
- Отравление. Боль сопровождают признаки интоксикации: непрерывная рвота, нарушения стула и повышение температурных показателей тела.
- Воспалительные процессы в простате. Болевой синдром отмечается в паху, отдавая в область прямой кишки. При опорожнении кишечника усиливается, становится пульсирующей и резкой.
Учитывая схожесть проявлений патологий, рассмотрим главные симптомы «острого» живота и их отличия от «имитирующих» его заболеваний.

Особенности симптоматики
Каких внутренних органов произошло поражение, выявить с помощью осмотра часто не удается. Поэтому, обследовав стенку брюшины, пострадавшего направляют в медицинское учреждение для прохождения лабораторной и аппаратной диагностики.
Главными признаками «острого» живота являются такие симптомы:
- Болевой синдром повышенной интенсивности. Любое движение, чихание или кашель усугубляют чувство болезненности. Пациент принимает статичную позу, подтянув к животу колени.
- Четкая локализация боли прослеживается только в начале приступа. Затем она распространяется на всю брюшину. Что стало источником воспалительного процесса, определяют, постукивая пальцами по животу. Место наибольшей концентрации боли соответствует пораженному органу.
- Главный симптом, возникающий при поражении внутренних органов брюшины, – признак Щеткина-Блюмберга. Плавное надавливание на живот вызывает боль, которая резко усиливается после одергивания руки.
- Скованность мышц передней стенки брюшины. Интенсивность этого симптома зависит от весовой категории, возраста и других индивидуальных показателей пациента. Особенно ярко он выражен после разрыва органа и наличия кровотечения в брюшную полость.
- Тошнота и рвота иногда сопровождают проявления «острого» живота. Также не являются специфическими и такие симптомы: повышение температуры тела, ощущение сухости во рту, икота, отсутствие стула.
Диагностические мероприятия
При особо тяжелом состоянии проводят экстренную предварительную подготовку больного. Для диагностики патологии и определения поврежденного органа используют такие исследования:
- Опрос пациента и его близких;
- Оценка жизненно важных показателей (температуры тела, артериального давления, ясности сознания);
- Внешний осмотр кожных покровов, слизистых;
- Пальпация живота;
- Лабораторные исследования мочи, крови и кала;
- Рентген брюшной полости;
- Эндоскопия;
- УЗИ-диагностика;
- Пункция брюшины;
- Лапароскопия;
- Лапаротомия

Действия неотложного характера
«Острый» живот требует неотложной помощи медицинского персонала. Поэтому первое правильное действие очевидцев – вызов скорой помощи. Во время беседы с диспетчером опишите симптомы и поведение больного. Если вы являетесь его родственником, расскажите о наличии хронических болезней.
До того, как подоспеет медицинская помощь при «остром» животе, выполните следующие действия:
- Помогите больному лечь так, как ему удобно. Не стоит заставлять его менять положение, если боль при этом усиливается.
- Успокоить, объяснив, что скоро приедут медики, которые помогут.
- Положить холодную грелку на живот. Ее можно заменить пакетом со льдом или замороженными продуктами из морозильной камеры. Однако нужно помнить, что в этом случае пакет или продукты заворачивают в хлопчатобумажную ткань. Помните, что через каждые 10 минут нужно убирать холодный предмет с кожи на 5-6 минут. В обратном случае наступить некроз тканей.
- Если больной потерял сознание, следите за тем, чтобы его голова была повернута на бок. Это действие нужно, чтобы пострадавший не захлебнулся своими рвотными массами.
- При зафиксированной остановке сердечной деятельности показано проведение реанимационных мероприятий: искусственного дыхания и массажа сердца.
Первую медицинскую помощь начинают предоставлять в машине «Скорой помощи». В первую очередь она направлена на устранения проявления болевого шока.
Помните!
До приезда медиков самостоятельно выбирать тактику лечения запрещено!
До госпитализации больному запрещено предоставлять такую помощь:
- Давать анальгетики, антибиотики или другие медикаментозные средства.
- Предлагать еду и питье;
- Ставить клизмы;
- Давать слабительное;
- Согревать живот.
После доставки пострадавшего в больницу определяют необходимость экстренного вмешательства хирургов. Чтобы скорректировать нарушения жизненно важных показателей, больного интенсивно готовят к операции 2-3 часа. В экстренных случаях хирургическое вмешательство проводят сразу.
Воспаление аппендикса
Воспаление аппендикса – самая частая причина проявления «острого» живота. Несмотря на 100 % успешность операций по удалению червеобразного отростка, смертность от этой патологии наступает чаще, чем при прободной язве. Вызвана такая ситуация неправильным диагностированием, вовремя не оказанной неотложной помощью и поздней госпитализацией. Все эти факторы приводят к опасному осложнению – перитониту.
В основном патология начинается внезапно на фоне общего благополучия. Боли носят постоянный, нарастающий характер. Локализуются в пупочной области, затем перемещаются в правую сторону живота. Возможно сопровождение болевого синдрома тошнотой и однократной рвотой.
При проявлении первых симптомов аппендицита нужно немедленно вызвать скорую помощь и приложить на болезненную область живота холод.
Источник
