Алгоритм действий при синдроме острого живота

Острый живот – комплекс симптоматических проявлений болезней хирургического профиля брюшной полости и забрюшинного пространства. Все эти заболевания требуют немедленной госпитализации и уточнения диагноза. Ведь они имеют идентичную симптоматику и клинические проявления. Больных с проявлениями «острого» живота направляют в хирургическое отделение, так как после уточнения диагноза пациенту показано оперативное вмешательство.
При остром животе неотложная помощь – единственная возможность спасти человеческую жизнь.

Возможные причины опасного состояния
Несмотря на то, что причины опасного состояния разные, симптомы и первая неотложная медицинская помощь до госпитализации идентичны. Среди главных причин возникновения «острого» живота выделяют такие болезни:
- Аппендицит острый (воспаление аппендикса). Симптоматика начинается с боли в области желудка. Затем распространяется на весь живот. Характерная особенность патологии – больному не удается определить эпицентр боли. Хотя иногда ее наибольшая концентрация сосредотачивается в области пупка. При пальпации усиливается боль в правом боку, взывая сильный спазм мышц.
- Кишечная непроходимость. Характер боли зависит от механических или динамических факторов, вызвавших патологию.
- Перфорация как осложнения язвы желудка. Болезнь развивается из-за образования сквозного отверстия в стенке желудка. Из него в брюшную полость «изливается» все содержимое, вызывая сильную боль.
- Ущемленная грыжа. В отдельную группу выделяют послеоперационную грыжу. В этом случае болевой синдром ярче всего выражен в области рубца. При других видах грыж боль не имеет четкой локализации. Она может переходить даже на бедра.
- При воспалительном поражении подвздошной или слепой кишки боль сопровождается расстройством стула и повышенным газообразованием.
- Прободная язва вызывает сильнейшую боль, при которой пациенту даже сложно дышать. Концентрация боли в позвоночнике, правом плече и лопатке.
- Патологии желудка, селезенки, поджелудочной железы. Болезни проявляют себя по-разному, однако боли чаще всего нарастающие и сверлящие. Локализуются в пояснице или боках.
- Печеночная колика. Боль вызвана камнями в желчном пузыре или его протоках. Носит нарастающий характер, локализуется преимущественно с правой стороны.
- Почечная колика. Локализация болевого синдрома не определяется. Боль фиксируется в пояснице и животе. Иногда отдает в промежность.
Отсутствие своевременного медицинского вмешательства при этих патологиях приведет к развитию перитонита.
Следует отметить, что есть болезни некоторых внутренних органов, которые своими проявлениями «симулируют» симптомы «острого» живота. Однако они не связаны с брюшиной. К их числу относят следующие патологии:
- Инфаркт миокарда. Может иметь нетипичные проявления боли в солнечном сплетении. В данном случае прием сердечных препаратов снижает или полностью купирует боль.
- Правосторонняя пневмония. В процессе постоянного раздражения брюшины возникает болевой синдром в правой верхней части живота.
- При воспалительном процессе в тканях плевры. Боль над пупком сопровождается кашлем и чиханием;
- Острые инфекции кишечника. Болевой синдром приступообразный, не имеет четкой локализации.
- Патологии женской репродуктивной системы (разрыв яичников, внематочная беременность, воспалительные процессы). Боль сильная, сосредоточена в нижней части поясницы и живота. Отдает в промежность.
- Отравление. Боль сопровождают признаки интоксикации: непрерывная рвота, нарушения стула и повышение температурных показателей тела.
- Воспалительные процессы в простате. Болевой синдром отмечается в паху, отдавая в область прямой кишки. При опорожнении кишечника усиливается, становится пульсирующей и резкой.
Учитывая схожесть проявлений патологий, рассмотрим главные симптомы «острого» живота и их отличия от «имитирующих» его заболеваний.
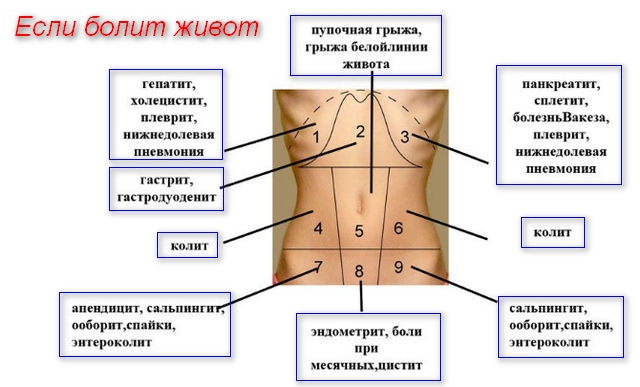
Особенности симптоматики
Каких внутренних органов произошло поражение, выявить с помощью осмотра часто не удается. Поэтому, обследовав стенку брюшины, пострадавшего направляют в медицинское учреждение для прохождения лабораторной и аппаратной диагностики.
Главными признаками «острого» живота являются такие симптомы:
- Болевой синдром повышенной интенсивности. Любое движение, чихание или кашель усугубляют чувство болезненности. Пациент принимает статичную позу, подтянув к животу колени.
- Четкая локализация боли прослеживается только в начале приступа. Затем она распространяется на всю брюшину. Что стало источником воспалительного процесса, определяют, постукивая пальцами по животу. Место наибольшей концентрации боли соответствует пораженному органу.
- Главный симптом, возникающий при поражении внутренних органов брюшины, – признак Щеткина-Блюмберга. Плавное надавливание на живот вызывает боль, которая резко усиливается после одергивания руки.
- Скованность мышц передней стенки брюшины. Интенсивность этого симптома зависит от весовой категории, возраста и других индивидуальных показателей пациента. Особенно ярко он выражен после разрыва органа и наличия кровотечения в брюшную полость.
- Тошнота и рвота иногда сопровождают проявления «острого» живота. Также не являются специфическими и такие симптомы: повышение температуры тела, ощущение сухости во рту, икота, отсутствие стула.
Диагностические мероприятия
При особо тяжелом состоянии проводят экстренную предварительную подготовку больного. Для диагностики патологии и определения поврежденного органа используют такие исследования:
- Опрос пациента и его близких;
- Оценка жизненно важных показателей (температуры тела, артериального давления, ясности сознания);
- Внешний осмотр кожных покровов, слизистых;
- Пальпация живота;
- Лабораторные исследования мочи, крови и кала;
- Рентген брюшной полости;
- Эндоскопия;
- УЗИ-диагностика;
- Пункция брюшины;
- Лапароскопия;
- Лапаротомия

Действия неотложного характера
«Острый» живот требует неотложной помощи медицинского персонала. Поэтому первое правильное действие очевидцев – вызов скорой помощи. Во время беседы с диспетчером опишите симптомы и поведение больного. Если вы являетесь его родственником, расскажите о наличии хронических болезней.
До того, как подоспеет медицинская помощь при «остром» животе, выполните следующие действия:
- Помогите больному лечь так, как ему удобно. Не стоит заставлять его менять положение, если боль при этом усиливается.
- Успокоить, объяснив, что скоро приедут медики, которые помогут.
- Положить холодную грелку на живот. Ее можно заменить пакетом со льдом или замороженными продуктами из морозильной камеры. Однако нужно помнить, что в этом случае пакет или продукты заворачивают в хлопчатобумажную ткань. Помните, что через каждые 10 минут нужно убирать холодный предмет с кожи на 5-6 минут. В обратном случае наступить некроз тканей.
- Если больной потерял сознание, следите за тем, чтобы его голова была повернута на бок. Это действие нужно, чтобы пострадавший не захлебнулся своими рвотными массами.
- При зафиксированной остановке сердечной деятельности показано проведение реанимационных мероприятий: искусственного дыхания и массажа сердца.
Первую медицинскую помощь начинают предоставлять в машине «Скорой помощи». В первую очередь она направлена на устранения проявления болевого шока.
Помните!
До приезда медиков самостоятельно выбирать тактику лечения запрещено!
До госпитализации больному запрещено предоставлять такую помощь:
- Давать анальгетики, антибиотики или другие медикаментозные средства.
- Предлагать еду и питье;
- Ставить клизмы;
- Давать слабительное;
- Согревать живот.
После доставки пострадавшего в больницу определяют необходимость экстренного вмешательства хирургов. Чтобы скорректировать нарушения жизненно важных показателей, больного интенсивно готовят к операции 2-3 часа. В экстренных случаях хирургическое вмешательство проводят сразу.
Воспаление аппендикса
Воспаление аппендикса – самая частая причина проявления «острого» живота. Несмотря на 100 % успешность операций по удалению червеобразного отростка, смертность от этой патологии наступает чаще, чем при прободной язве. Вызвана такая ситуация неправильным диагностированием, вовремя не оказанной неотложной помощью и поздней госпитализацией. Все эти факторы приводят к опасному осложнению – перитониту.
В основном патология начинается внезапно на фоне общего благополучия. Боли носят постоянный, нарастающий характер. Локализуются в пупочной области, затем перемещаются в правую сторону живота. Возможно сопровождение болевого синдрома тошнотой и однократной рвотой.
При проявлении первых симптомов аппендицита нужно немедленно вызвать скорую помощь и приложить на болезненную область живота холод.
Источник
Определение: Острый живот — представляет собой симптомокомплекс, отражающий патологическое состояние организма, при котором произошло серьёзное повреждение органов брюшной полости с раздражением брюшины.
Цель: Профилактика осложнений хирургической патологии органов брюшной полости,
внутреннего кровотечения, перитонита.
Показания: Различные скрытые повреждения и хирургические заболевания органов брюшной
полости .
Противопоказания: нет
Оснащение:
· нестерильные резиновые перчатки;
· КБСУ.
· носилки;
· пузырь со льдом;
· валик.
Возможные проблемы пациента:
-болевой синдром;
-головные боли, слабость, повышение температуры;
-перитонит, шок.
Алгоритм действий:
1. Провести гигиеническую антисептическую обработку рук . Надеть одноразовые нестерильные перчатки (в условиях стационара).
2. Вымыть руки или обработать асептическим раствором ( вне стационара).
3. Успокоить больного.
4. Уложить больного на носилки горизонтально с валиком под ноги.
5. Госпитализировать в хирургическое отделение.
Оценка достигнутых результатов: отсутствие ухудшения состояния, уменьшение болевого синдрома, стабильная гемодинамика.
Документирование:
1. Кодекс Республики Казахстан от 18 сентября 2009 года.
2 Приказ Министерства здравоохранения РК от 23 апреля 2013 года № 111.
3 Приказ Министерства здравоохранения РК от 24.02.2015 года № 127.
4 Приказ Министерства здравоохранения РК от 28.02.2015 года № 176.
Алгоритм: «Техника проведения обработки раны при оказании первой медицинской помощи»
Цель: Лечебная
Показания: Раны.
Ресурсы:
· 2 пинцета;
· бикс со стерильным материалом;
· стерильный перевязочный материал;
· растворы антисептиков;
· стерильные перчатки;
· 50% анальгин;
· 1% димедрол,
· 1% йодонат, или 70%спирт,
· СИЗ
· КБУ.
Алгоритм действия:
1. Провести идентификацию пациента.
2. Объяснить пациенту ход и цель процедуры.
3. Получить информированное согласие.
4. Провести гигиеническую антисептическую обработку рук.
5. Одеть стерильные перчатки.
6. Усадить больного лицом к себе, успокойте.
7. Проведите осмотр раны.
8. Сделать обезболивающее средство 2мл 50% анальгина, 2мл 1% димедрола.
9. Обработать область кожу вокруг раны 1% раствором йодоната с помощью стерильного шарика или салфетки на пинцете 2 раза, или 70% спиртом.
10. Положить пинцетом стерильную салфетку.
11. Закрепить перевязочный материал любым из способов.
12. Снять перчатки, сбросить в КБУ.
13. Вымыть и осушить руки.
14. Госпитализировать в стационар.
Примечание:
— профилактика столбняка и газовой гангрены проводится в поликлинике или в приемном отделении хирургического стационара;
— при укушенных ранах проводится экстренная профилактика бешенства и становится на учет.
Документирование:
1. Кодекс Республики Казахстан от 18 сентября 2009 года.
2. Приказ Министерства здравоохранения РК от 23 апреля 2013 года № 111.
3. Приказ Министерства здравоохранения РК от 24.02.2015 года № 127.
4. Приказ Министерства здравоохранения РК от 28.02.2015 года № 176.
Алгоритм: «Неотложная помощь при травмах позвоночника»
Цель:Предотвратить осложнения и провести транспортную иммобилизацию.
Показания:Травмы позвоночника.
Ресурсы:
· щит, или жесткие носилки, или иммобилизирующие вакуумные,
· валик,
· 2% промедола,
· полиглюкин,
· раствор кордиамина
· , шина Еланского,
· ватно-марлевый воротник Шанца,
· тонометр,
· фонендоскоп
· бинт шириной 20-25 см.
Примечание:Перелом позвоночника может быть без повреждения и с повреждением спинного мозга, часто сопровождается травматическим шоком.
Алгоритм действия:
Иммобилизация пневматической шиной при переломе позвоночника:
- Осмотрите пациента.
- Убедитесь в наличии перелома позвоночника.
- Успокойте пациента.
- Объясните ход предстоящей манипуляции.
- Переложите пациента осторожно на носилки. Перекладывание осуществляется вчетвером, все одновременно по команде.
- Зашнуруйте чехол носилок.
- Удалите воздух из полости носилок специальным ножным отсосом (носилки приобретают требуемую жесткость и обеспечивают необходимую иммобилизацию).
- Выносите пациента на носилках 2 человека за специальные ручки.
Примечание:для иммобилизации при переломе грудного и поясничного отдела позвоночника применяются вакуумные носилки.
Перелом шейного отдела позвоночника:
- Уложите пострадавшего на щит или жесткие носилки горизонтально на спину с валиком под шею.
- Наложите на шею шину Еланского или ватно-марлевый воротник Шанца.
- Проведите обезболивание в/м 2 мл 2% мл раствора промедола.
- Введите в/в 500 мл полиглюкина, 2 мл кордиамина.
- Следите за АД, пульсом, дыханием. Госпитализируйте в травматологию.
Перелом позвоночника в грудном отделе:
- Уложите пострадавшего на щит или жесткие носилки горизонтально на спину с валиком под место перелома.
- Проведите обезболивание в/м 2 мл 2% мл раствора промедола.
- Введите в/в 500 мл полиглюкина, 2 мл кордиамина.
- Следите за АД, пульсом, дыханием. Госпитализируйте в травматологию.
Перелом позвоночника в поясничном отделе:
Осторожно переложите лежащего пациента на носилки или щит, не допуская при этом сгибания позвоночника. Осуществите перекладывание пациента вчетвером (подвести руки под голову, верхнюю половину груди, таз, ноги пациента). Зафиксируйте туловище пациента на носилках широким бинтом на уровне груди, таза, над коленными суставами.
Документирование:
1. Кодекс Республики Казахстан от 18 сентября 2009 года.
2. Приказ Министерства здравоохранения РК от 23 апреля 2013 года № 111.
3. Приказ Министерства здравоохранения РК от 24.02.2015 года № 127.
4. Приказ Министерства здравоохранения РК от 28.02.2015 года № 176.
Алгоритм: «Техника наложения повязки «Шапочка Гиппократа»
Цель:Лечебная
Показание:Ранения головы.
Ресурсы:
· 2 бинта шириной 10 см,
· ножницы,
· лейкопластырь.
· СИЗ
· КБСУ
Алгоритм действия:
1. Провести идентификацию пациента.
2. Объяснить пациенту ход и цель процедуры.
3. Получить информированное согласие.
4. Провести гигиеническую антисептическую обработку рук.
5. Надеть нестерильные одноразовые перчатки.
6. Усадить пациента лицом к себе.
7. Взять 2 бинта, развёрнутых на длину 15 см.
8. Наложить конец одного бинта на конец другого (свернуть один навстречу другому). Получится бинт с 2-мя головками.
9. Взять бинт с двумя головками в левую и правую руку.
10. Приложить бинт к лобной части головы и вести обе головки бинта к затылочной области.
11. Сделать перекрест в области затылка. Одну головку бинта №1 вести от затылка ко лбу, закрывая свод черепа, другую головку №2 направлять циркулярно вокруг головы.
12. Сделать ход бинта №1 от лобной области к затылку, делая перекрест в области лба с головкой бинта №2. Бинт №2 вести через теменную область головы (прикрывая на ½ предыдущего тура), бинт №1 .
13. Бинтовать так до тех пор, пока не закроется теменная область головы.
14. Повторять туры бинта до тех пор, пока свод черепа не закроется полностью.
15. Снять перчатки, сбросить в КБУ.
16. Вымыть и осушить руки.
Документирование:
1. Кодекс Республики Казахстан от 18 сентября 2009 года.
2. Приказ Министерства здравоохранения РК от 23 апреля 2013 года № 111.
3. Приказ Министерства здравоохранения РК от 24.02.2015 года № 127.
4. Приказ Министерства здравоохранения РК от 28.02.2015 года № 176.

Не нашли то, что искали? Воспользуйтесь поиском гугл на сайте:
Источник

Синдром острого живота — сложный клинико-диагностический комплекс, обусловленный патологическими изменениями, происходящими в абдоминальной полости и нарушающими функционирование всего организма. Он проявляется нестерпимой болью в животе, напряжением его мышечного каркаса, интоксикационными явлениями и нарушением моторно-эвакуаторной способности пищеварительного тракта. Синдром требует экстренной госпитализации, срочного проведения диагностических мероприятий и оказания неотложной помощи квалифицированными хирургами.
Синдром острого живота является проявлением воспалительных заболеваний, дисциркуляторных процессов, травматического повреждения, непроходимости кишечника и некоторых других расстройств. Все они имеют сходные клинические проявления: острое начало, резкая боль, доскообразная брюшная стенка, специфические симптомы мышечной защиты и раздражения париетальной брюшины.
Понятие «острый живот» было введено в 1940 году Генри Мондором, написавшим книгу о диагностике неотложных состояний. Патологический процесс он назвал «катастрофой в брюшной полости». После того, как научный труд опубликовали, практикующие хирурги стали активно изучать и обсуждать этиологию, клинику, диагностику и лечение этого синдрома.
Острый живот ассоциируется с болью. Но этот недуг – не просто боль. Он представляет реальную угрозу для человеческой жизни. Чтобы добиться полного восстановления здоровья, необходимо выяснить причину синдрома. Для этого следует собрать анамнез, осмотреть пациента, провести рентгенографическое, ультразвуковое и лапароскопическое обследование. Раннее обращение за медицинской помощью позволяет избежать такого тяжелого осложнения, как перитонит – воспаление оболочки, выстилающей брюшную полость изнутри. Только безотлагательное ургентное хирургическое вмешательство, выполненное квалифицированны специалистом, сможет спасти жизнь больному.
Этиология
Причины острого живота весьма разнообразны. Острые воспалительные процессы, развивающиеся в брюшной полости, чаще всего приводят к появлению синдрома. Условно их подразделяют на несколько групп:

- Воспаление органов, расположенных в абдоминальной полости – червеобразного отростка, различных отделов тонкой и толстой кишки, желчевыводящих протоков и желчного пузыря, желудка, поджелудочной железы;
- Прободная язва желудка или кишечника с образованием сквозного отверстия в стенке органа;
- Прекращение кровоснабжения – эмболия или тромбоз сосудов брюшины, мезентериальная ишемия, инфаркт кишки или ее непроходимость;
- Внутрибрюшное кровотечение, вызванное разрывом яичника, пищеварительных желез, селезенки, прободной язвой, геморрагическим гастритом;
- Онкопатология — доброкачественные или злокачественные новообразования в желудке, кишечнике, печени;
- Травмы живота, повреждение стенок внутренних органов инородным телом;
- Инфекционные процессы — сальмонеллез, дизентерия, пищевые отравления.

строение органов желудочно-кишечного тракта
Заболевания органов малого таза также могут сопровождаться признаками острого живота, но происходит это несколько реже. К ним относятся:
- Патология женских половых органов – оофорит, сальпингит, сальпингоофорит, осложненная внематочная беременность,
- Поражение почек – гнойное воспаление, инфаркт, колика, гнойное расплавление околопочечной клетчатки, камни в мочеточниках,
- Урологическая патология – простатит, перекрут яичка, дизурия, ишурия.

Патологии, «симулирующие» острый живот:
- Сердечные – разрыв аневризмы аорты, острое проявление ишемической болезни сердца, ТЭЛА, воспаление оболочек сердца — перикарда, миокарда,
- Неврологические – межпозвоночная грыжа, радикулит, миелит, остеомиелит, спондилоартроз, межреберная невралгия,
- Легочные — воспаление плевры, легких,
- Инфекционные – грипп, паротит, инфекционный мононуклеоз, бруцеллез, скарлатина,
- Травматические – переломы ребер и позвонков, костей таза,
- Системные и эндокринные — ревматизм, сахарный диабет,
- Онкологические.
Симптоматика
Основными проявлениями синдрома острого живота является боль, напряженность мышечного каркаса живота и расстройство перистальтической активности пищеварительного тракта. Эти признаки всегда сопутствуют синдрому, независимо от его первопричины. С остальными второстепенными симптомами они сочетаются в разных вариациях.

- Болевой синдром возникает первым. Боль имеет разную локализацию и интенсивность. При травмах и перитоните она выражена максимально. Заболевания с тяжелой интоксикацией отличаются блуждающим характером боли и ее постепенным нарастанием. Большинство больных описывают кинжальную, схваткообразную, жгучую, изнуряющую боль в животе. Возможна миграция болезненности и ее распространение на соседние органы. Острая боль может чередоваться с периодами мнимого благополучия или сопровождаться явлениями диспепсии — рвотой, тошнотой, икотой.
- Симптом «ваньки-встаньки» – признак внутрибрюшного кровотечения, характеризующийся уменьшением болезненности в животе в положении сидя. При быстром переходе из лежачего в сидячее положение может развиться приступ головокружения с потерей сознания. Это связано с перемещением выпота в абдоминальной полости и раздражением болевых рецепторов. «Френикус-симптом” является признаком отраженной болезненности. С его помощью можно заподозрить острый холецистит или панкреатит.
- Напряженность мышц живота усиливается при появлении экссудата, крови, желудочного содержимого в абдоминальной полости. Эти вещества оказывают раздражающее воздействие на париетальную брюшину, которая обильно иннервируется соматическими чувствительными нервами.
- Чередование поноса и запора, вздутие живота, выраженный метеоризм – признаки дисфункции кишечника.
- Интоксикация с высокой температурой, тахикардией, рвотой практически всегда присутствует при патологии.
- При синдроме острого живота рано или поздно возникают признаки анемии: бледность кожи, холодный и липкий пот, озноб.
- В запущенных случаях развивается шок, проявляющийся апатией, отрешенностью, вялостью, пассивностью, заостренными чертами лица с землянистым оттенком кожи.

Клинические проявления синдрома острого живота в каждом конкретном случае могут отличаться и дополняться признаками основного заболевания:
-
 Аппендицит начинается внезапно: на фоне полного благополучия появляется боль, которая постепенно нарастает. Она локализуется сначала в эпигастральной области – над пупком, а спустя некоторое время опускается, смещаясь вправо, или распространяется на весь живот. Боль усиливается при кашле, чихании и ходьбе, но не иррадиирует в соседние зоны. Больным очень сложно показать на себе болезненный участок. Пальпаторно врач ощущает спазмированную мышцу справа, а пациент — новый приступ боли в правом боку. Болевой синдром сопровождается диспепсией – однократной рвотой. Из-за пареза кишечника возникает запор.
Аппендицит начинается внезапно: на фоне полного благополучия появляется боль, которая постепенно нарастает. Она локализуется сначала в эпигастральной области – над пупком, а спустя некоторое время опускается, смещаясь вправо, или распространяется на весь живот. Боль усиливается при кашле, чихании и ходьбе, но не иррадиирует в соседние зоны. Больным очень сложно показать на себе болезненный участок. Пальпаторно врач ощущает спазмированную мышцу справа, а пациент — новый приступ боли в правом боку. Болевой синдром сопровождается диспепсией – однократной рвотой. Из-за пареза кишечника возникает запор. - Острая кишечная непроходимость характеризуется внезапной и схваткообразной болью, интенсивность и выраженность которой зависит от вида и причины непроходимости, а также рвотой, задержкой стула и газов, тахикардией, повышением давления и температуры тела, налетом на языке, напряженностью и асимметрией живота, «шумом плеска или падающей капли».
- Прободная язва желудка проявляется нестерпимой, кинжальной болью, мешающей больному нормально дышать. Он занимает вынужденное положение, которое сохраняет долгое время. Боль часто иррадиируют в верхнюю конечность, шею, плечевой пояс. Больные бледнеют, покрываются холодным потом, лежат с подтянутыми ногами. У них учащается сердцебиение, снижается артериальное давления, возникает рвота.
- Печеночная колика проявляется нарастающей болью в правом подреберьи, постепенно распространяющейся на поясницу, верхнюю часть туловища, шею.
- Панкреатит сопровождается опоясывающей, стреляющей, сверлящей болью, неукротимой рвотой желчью, не приносящей облегчения, метеоризмом, сухостью во рту, икотой, тошнотой и отрыжкой.
- Боль при почечной колике возникает внезапно в поясничной области и иррадиирует в нижнюю часть живота, паховую область, половые органы. Она сопровождается диспепсическими явлениями, метеоризмом, гипертензией, тахикардией, ознобом.
- При инфаркте миокарда жестокая боль за грудиной давит, жжет, сжимает, может отдавать в руку, плечо, спину, челюсть, шею, верхнюю часть живота, тем самым напоминая клинику острого живота. Она сопровождается страхом смерти, одышкой, бледностью, предобморочным состоянием.
- Острая пневмония и плеврит сопровождаются болезненными ощущениями в надпупочной области, сильным ознобом, лихорадкой, нарушением дыхания, одышкой, мигренозными пароксизмами, вялостью, рвотой, возбужденностью и помутнением рассудка, втягиванием кожи при вдохе со стороны воспаленного участка, сильным кашлем,тахикардией.
- Простатит проявляется пульсирующей, резкой болью, сосредоточенной в паху и распространяющейся на поясничный отдел позвоночника, промежность, нижнюю конечность. При этом позывы к мочеиспусканию становятся частыми, а дефекацией болезненной. Возникает дизурия, половая слабость, депрессия.
- Симптомами кишечных инфекционных заболеваний являются: схваткообразная боль в животе, уменьшающаяся после дефекации, диарея, тенезмы, слизь, кровь, гной в фекалиях.

Диагностические мероприятия
Специалисты-медики любого профиля и квалификации могут на практике столкнуться с синдромом острого живота. Их основная задача — определить причину недуга. Сделать это надо быстро и правильно. Поскольку прогноз синдрома ухудшается со временем. Неторопливый подход здесь недопустим.
Чтобы помочь больному и спасти ему жизнь, необходимо уметь диагностировать данное расстройство. Для этого существует определенная схема обследования.

- Сбор анамнеза заключается в выяснении подробностей появления боли: когда появилась, при каких обстоятельствах, внезапно или постепенно, где локализуется, сопровождается ли рвотой, поносом или иными диспепсическими явлениями. Важным моментом является периодичность и характер стула, окрас каловых масс. У женщин собирают гинекологический анамнез: уточняют перенесенные гинекологические заболевания, регулярность менструального цикла, дату последних месячных.
- Физикальное обследование заключается в осмотре больного, оценке общего состояния путем измерения пульса, температуры, давления, определении формы живота, выявлении рубцов и грыж, участия живота в акте дыхания. Необходимо понаблюдать за общим состоянием больного: возбужденный он или вялый, пассивный. При осмотре языка следует обратить внимание на наличие сухого сероватого налета. Лицо больного бледное с каплями пота на лбу, с заостренными чертами и впалыми глазами.
- Пальпаторно определяют симптомы раздражения брюшины, находят новообразования в животе, выявляются место локализации боли. Пальпацию проводят крайне осторожно, стараясь сильно не давить, чтобы не спровоцировать мощный болевой приступ. Симптом Щеткина-Блюмберга заключается в следующем: при надавливании на живот и резком отнятии руки у пациента усиливается боль. Этот диагностический тест всегда положителен при наличии в животе острого воспаления или прободной язвы.
- Ректальное исследование проводится с целью выявления болезненности при прощупывании стенок прямой кишки. Это признак скопления жидкости в малом тазу. Во время ректального исследования обнаруживают опухоли и раздутые петли кишечника. Этот метод особенно информативен при обследовании детей.
- Вагинальное исследование показано всем женщинам с острой болью в животе. Оно позволяет выявить скопление в малом тазу геморрагического экссудата или выпота, болезненность и нависание сводов влагалища, размеры придатков. Эта диагностическая методика необходима для дифференцировки хирургической патологии органов брюшной полости и заболеваний женской репродуктивной системы.
- Лабораторная диагностика выявляет общие признаки воспаления и анемии.
- Обзорная рентгенография органов брюшной полости считается одним из самых информативных диагностических методов. На снимках можно увидеть свободный газ в полости живота, экссудат, объемное образование.
- Рентгеноконтрастное исследование проводится в особых случаях, когда невозможно определить причину синдрома иными методами. Проводят простое контрастирование желудка, селективное рентгеноконтрастное исследование чревного ствола аорты и его ветвей, верхней и нижней брыжеечных артерий.
-
 УЗИ органов брюшной полости позволяет рассмотреть их структуру, выявить экссудат, газ, новообразование, инвагинацию кишечника и прочие причины острого живота. УЗИ актуально при подозрении на урологические или гинекологические заболевания. Этот метод получил широкое распространение благодаря целому ряду преимуществ: он неинвазивный, высокоинформативный и не требующий подготовки больного.
УЗИ органов брюшной полости позволяет рассмотреть их структуру, выявить экссудат, газ, новообразование, инвагинацию кишечника и прочие причины острого живота. УЗИ актуально при подозрении на урологические или гинекологические заболевания. Этот метод получил широкое распространение благодаря целому ряду преимуществ: он неинвазивный, высокоинформативный и не требующий подготовки больного. - В некоторых случаях дополнительно проводят ФЭГДС, ректороманоскопию и колоноскопию.
- Лапароскопию, лапароцентез и лапаротомию выполняют в особо тяжелых случаях, когда другие методы не позволяют установить диагноз патологии.
С помощью перечисленных выше методик можно выявить и исключить нехирургическую патологию, имитирующую острый живот. Больным с тяжелыми хроническими заболеваниями не всегда разрешено проводить экстренные операции. При наличии инфаркта миокарда, пневмонии, плеврита, почечной или печеночной колики любая операция может ухудшить общее состояние пациента и даже привести к смерти.
Лечебный процесс
Первая доврачебная помощь лицам с синдромом острого живота заключается в следующем: больного необходимо успокоить, уложить на спину, приложить к животу холод и вызвать скорую помощь. Чем раньше будет вызвана неотложка, тем больше шансов на выздоровление. Пациентов с явными признаками патологии доставляют в хирургию. Лиц, находящихся в критическом состоянии, госпитализируют в реанимацию для проведения противошокового лечения. Общетерапевтические мероприятия будут максимально эффективными только в случае раннего обращения к врачу.

Выбор тактики лечения и типа операции зависит от конкретных причинных факторов. Если в ходе диагностических процедур было установлено, что патологический процесс локализован в брюшной полости, проводится экстренная операция. Ее выполняют сразу после госпитализации или в первые 2-4 часа после осмотра. Экстренная хирургическая помощь улучшает прогноз патологии и значительно снижает частоту осложнений. Если пациент находится в состоянии предсмертной агонии, операцию начинают немедленно.
Всем больным запрещено есть, пить, курить, клизмиться, прикладывать теплую грелку к животу. Применение анальгетиков ослабит боль и снимет напряжение с мышц живота, что сделает смазанной клинику и приведет к диагностическим ошибкам.
После постановки диагноза врач, чтобы хоть немного облегчить состояние больных, назначает спазмолитические препараты – “Но-шпу”, “Папаверин”. Перед операцией пациентам промывают желудок и вводят катетер в вену для проведения инфузионной терапии, позволяющей восполнить кровопотерю, нормализовать КОС и определить центральное венозное давление. Больным внутривенно вводят раствор глюкозы, электролитов, плазмозаместителей, “Альбумин”, кровь, антибиотики.
Прогноз
Прогноз синдрома острого живота неоднозначный. На исход патологии оказывают влияние следующие факторы: непосредственная причина синдрома, возраст пациента, сопутствующие болезни, своевременность проведения операции. Длительно текущее гнойное воспаление брюшины, некротическое повреждение кишечной стенки, мезентериальный тромбоз ухудшают прогноз синдрома, особенно у ослабленных лиц, стариков и малышей. Ранняя диагностика и правильная терапия снижают уровень летальности.
