Акне новорожденного код мкб
Связанные заболевания и их лечение
Описания заболеваний
Национальные рекомендации по лечению
Стандарты мед. помощи
Содержание
- Описание
- Дополнительные факты
- Причины
- Симптомы
- Лечение
- Диагностика
- Основные медицинские услуги
- Клиники для лечения
Названия
Название: Угри новорожденных.
Угри новорожденных
Описание
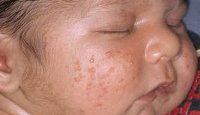
Угри новорожденных. Кожные высыпания в виде мелких белых точек, расположенные преимущественно на коже подбородка, щек и носогубных складок. Угри новорожденных встречаются у детей первых 6-ти месяцев жизни и связаны с гормональной перестройкой, происходящей в организме. При их появлении важное значение имеет адекватный уход за кожей лица младенца, направленный на предупреждение воспаления угревых элементов. Диагностика и лечение угрей новорожденных необходимы только при их инфицировании с развитием воспалительной реакции. В большинстве случаев угри новорожденных проходят самопроизвольно в течение нескольких недель.
Дополнительные факты
Угри новорожденных встречаются у 20-30% детей. Наиболее часто их появление отмечается у тех новорожденных, матери которых страдали различными формами акне. В классификации угревой болезни угри новорожденных относятся к угрям детского возраста. В отличие от других форм угрей этой возрастной группы они не представляют никакой опасности для малыша и склонны к быстрому разрешению. Поэтому, при образовании на лице младенца элементов, похожих на угри, родителям не следует переживать. Немного терпения, правильный уход за кожей ребенка — и они исчезнут сами.
Угри новорожденных
Причины
Появление угрей новорожденных связано с закупоркой узких протоков поверхностных сальных желез кожи вследствие сгущения их секрета. Современная дерматология считает, что причиной этого является эндокринный фактор. Многие авторы относят угри новорожденных к проявлениям гормонального криза новорожденных, который может выражаться в физиологической мастопатии (нагрубание молочных желез), отеке наружных половых органов, развитии гидроцеле у мальчиков и появлением метроррагии у девочек. Подобное состояние обычно наблюдается с 3-его по 8-ой день жизни ребенка. Оно имеет временный характер и связано с большим количеством женских половых гормонов (эстрогенов), поступивших в организм ребенка в конце его внутриутробного развития.
Симптомы
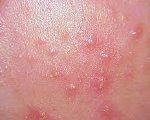
Угри новорожденных представляют собой отдельные немногочисленные закрытые или открытые комедоны. Закрытые комедоны имеют вид перламутрово-белых или желтоватых папул размером 1-2мм. Со временем они могут трансформироваться в открытые камедоны, имеющие вид характерных черных точек. В некоторых случаях наряду с комедонами на коже новорожденного могут появляться изолированные пустулы или папулы, окруженные розоватым ободком.
Как правило, угри новорожденных локализуются на коже лица: щеки, подбородок, нос, носогубные и носощечные складки, иногда — на коже в затылочной области. У мальчиков возможно появление угрей новорожденных на коже полового члена.
Угри новорожденных характеризуются быстрым, в течение 1-2 недель, самопроизвольным разрешением. После их исчезновения на коже не остается никаких следов. Ситуация может осложниться инфицированием. Тогда появляются воспалительные признаки в виде отека и покраснения кожи по периферии угрей, происходит трансформация элементов в пустулы с гнойным отделяемым желтого цвета. Возможно развитие стрептодермии, стрептококкового импетиго, фурункулеза, возникновение других видов пиодермии.
Лечение
При появлении угрей новорожденных консультация дерматолога необходима лишь в случае развития осложнений. Однако, если высыпания тревожат родителей, то всегда лучше проконсультироваться с врачом. Для уточнения диагноза специалист проведет дерматоскопию высыпаний и рН-метрию кожи, при выявлении признаков инфицирования — возьмет отделяемое элементов для осуществления бактериологического исследования.
В отличие от других видов угрей, угри новорожденных сами по себе не требуют лечения. Важное значение имеет правильный уход за кожей ребенка: регулярные гигиенические процедуры, воздушные и солнечные ванны. Без необходимости не рекомендуется использовать для ухода за кожей лица новорожденного кремы, детские масла, лосьоны и другие косметологические средства.
Ни в коем случае нельзя пытаться выдавить угри новорожденных! Это может привести к проникновению инфекции внутрь сальной железы и развитию в ней воспалительного процесса.
Диагностика
В случае инфицирования угрей лечение новорожденных проводится по общим принципам терапии инфекционных поражений кожи. Производится обработка кожи антисептиками, дезинфицирующими растворами и антибактериальными препаратами. Возможно применение локальной лазеротерапии. При необходимости местное лечение дополняется общеукрепляющими мероприятиями: витаминотерапия, иммунокоррекция.
Основные медуслуги по стандартам лечения | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Клиники для лечения с лучшими ценами
| |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
Источник
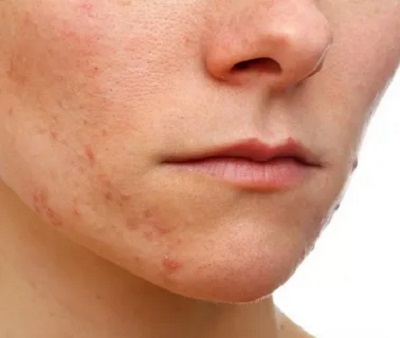
Угри представляют собой высыпания, локализующиеся главным образом на коже лица, вызванные закупоркой и воспалением кожных желез.
Факторы риска
Обычные угри чаше встречаются у мальчиков и юношей, и у них же они чаще бывают в тяжелой форме. Предрасположенность к угрям нередко передается по наследству. Факторы риска — использование жирной косметики или постоянный контакт с жирными веществами на работе.
«Спусковой механизм» для появления угрей — гормональные изменения в период полового созревания, поэтому обычно они могут появиться не раньше 10 лет. С наступлением половой зрелости высыпания обычно исчезают, но в редких случаях могут беспокоить до 30 лет. Угри могут вызывать тяжелые эмоциональные переживания, потому что подростки особенно сильно озабочены своим внешним видом.
Этиология и патогенез
Главная причина появления угрей — формирование кератиновой пробки внутри волосяной луковицы. То есть обычные угри — это болезнь волосяных луковиц, вызванная их закупоркой и последующим расширением. Кератиновая пробка блокирует проток луковицы, и ее нижняя часть все больше растягивается под действием прибывающего кожного жира. Бактерии Propionbacterium acnes превращают жир в свободные жирные кислоты. Последние научные открытия подтверждают, что именно из-за жирных кислот возникают пустулы (гнойнички) и папулы (узелки). Свободные жирные кислоты в сочетании с рядом биологически активных веществ вызывают воспаление кожи.
Угри развиваются, когда избыток кожного сала, а в некоторых случаях и белок кератин, закупоривают волосяные луковицы. В накопившемся кожном сале развиваются бактерии, которые инфицируют окружающие ткани и вызывают различные поражения кожи. После закупорки луковицы ороговевшими клетками внутри начинает накапливаться кожный жир, который бактерии расщепляют на жирные кислоты. Если сальная пробка настолько прочна, что разбухшая луковица лопается, ее содержимое проникает в дерму и вызывает воспаление кожи.
Причины
Появляющиеся в переходном возрасте угри считают результатом повышенной чувствительности организма к андрогенам (мужским половым гормонам), присутствующим в организме и мальчиков, и девочек. Андрогены вызывают увеличение сальных желез и повышают выделение кожного сала. Доказано влияние генетических факторов, потому что склонность к угрям часто бывает семейной. Среди причин появления обычных угрей можно назвать синдром Кушинга, обусловленный избытком кортикостероидных гормонов.
Образование угрей может усилиться во время стресса. У девочек усиление высыпаний нередко бывает связано с гормональными колебаниями в течение менструального цикла.
Пренебрежение гигиеной почти не вызывает угри, но способствует накоплению кожного сала и отмерших клеток на поверхности кожи, увеличивает риск закупорки волосяных луковиц и создает благоприятные условия для размножения бактерий. Роль питания как обостряющего фактора считается минимальной.
Обычные угри появляются там, где особенно много сальных желез. В переходном возрасте наиболее жирной становится кожа на лице, волосистой части головы и верхней части туловища — из-за усиленного выделения кожного сала. Угри обычно появляются на лице, но могут появиться и в других местах: на верхней части спины, плечах и шее. Обычно зимой высыпания усиливаются, а улучшение наступает летом, когда кожа получает больше солнечных лучей.
Практически все виды угрей можно распознать по следующим признакам:
— мелкие черные точки;
— маленькие и плотные гнойнички с белыми верхушками;
— красные прыщи, часто с желтыми гнойными стержнями;
— болезненные, крупные, плотные и красные набухания кожи;
— мягкие, расположенные под кожей, шишки без явных верхушек (кисты).
Чтобы избежать появления угрей, следует придерживаться следующих правил:
— мыть кожу два раза в день теплой водой с легким очищающим средством; при этом не следует слишком энергично тереть кожу;
— не выдавливать прыщи: это ухудшит общее состояние кожи и может оставить шрамы;
— ежедневно накладывать крем с пероксидом бензоила на пораженную кожу;
— если у пациента профессиональные угри, необходимо контролировать условия труда и следить за чистотой одежды.
Лечение
При развитии угрей обычно назначают препараты наружного применения — например пероксид бензоила или крем с ретиноидами, чтобы растворить кератин, закупоривший волосяные луковицы. Возможно назначение наружных препаратов с антибиотиками. Угри средней тяжести обычно успешно лечат антибиотиками (таблетки или капсулы — например тетрациклином или эритромицином в небольших дозах). Если лечение не помогло, имеет смысл повторно обратиться к дерматологу. Он выпишет изотретиноин — ретиноид, высвобождающий кератин и снижающий выделение кожного сала. Прием изотретиноина может повредить развивающемуся эмбриону, поэтому женщинам, ведущим активную половую жизнь, необходимо сочетать это лекарство с надежными контрацептивными средствами.
При лечении угрей можно избежать образования шрамов, если захватить процесс на ранней стадии.
Отдельные кисты лечат местными инъекциями кортикостероидов. Если от угрей уже остались заметные шрамы, можно проконсультироваться с дерматологом или пластическим хирургом о целесообразности дермабразии (процедура, при которой под общим наркозом удаляют верхний слой кожи и на очищенных участках формируется ровная кожа).
Источник
Что такое акне (угри)? Причины возникновения, диагностику и методы лечения разберем в информационной памятке врачу-дерматовенерологу.
 Акне (код по МКБ-10 L70) или угревая сыпь/болезнь — многофакторный дерматоз, в основе которого лежит наследственно обусловленная гиперандрогенемия и чрезмерная продукция секрета сальными железами.
Акне (код по МКБ-10 L70) или угревая сыпь/болезнь — многофакторный дерматоз, в основе которого лежит наследственно обусловленная гиперандрогенемия и чрезмерная продукция секрета сальными железами.
Проявляется патология полиморфными элементами на коже — папулами, пустулами, узлами, комедонами.
↯
Больше статей в журнале
«Заместитель главного врача»
Активировать доступ
Как правило, акне (угревая болезнь) — удел молодых людей, после 24 лет наблюдается значимый спад болезни.
В основе развития угревой болезни лежат следующие механизмы: избыточная секреция кожного сала, усиленное разрастание и слущивание рогового слоя эпителия, размножение Propionibacterium acnes (P.acnes) с инициацией воспаления.
Международный классификатор болезней 10-го пересмотра, краткая версия в Системе Консилиум
Характеристика по МКБ-10
Угревая болезнь в МКБ-10 проходит под разными кодами в зависимости от варианта высыпаний:
- L70.0 — вульгарные угри;
- L70.1 — шаровидные акне;
- L70.2 — осповидные и некротические милиарные;
- L70.3 — тропические;
- L70.4 — детские угри;
- L70.5 — экскориарные;
- L70.8 — не попавшие ни в одну рубрику ранее;
- L73.0 — келоидные акне.
Классификация угревой болезни
Отдельно выделяют разновидности угревой сыпи у детей и взрослых женщин. В целом же виды акне представлены в таблице.
К тяжелому течению относятся сыпь с преобладанием узлов (конглобатов), большое количество папул и гнойничков. Остальное — легкое и среднее течение.
По клиническому течению | У женщин | У детей |
Комедональные угри Папуло-пустулезные легкой и средней ст.т. Папуло-пустулезные тяжелой степени и узловатые умеренной степени Узловатые тяжелой степени и конглобатные | Стойкая угревая болезнь (на протяжении длительного времени) Рецидивирующие угри (были эпизоды в юношестве) Поздняя угревая болезнь (начало после 25 лет) | У новорожденных — обусловлено гормональными колебаниями неонатального периода Раннего детского возраста Позднего детского возраста |
Симптомы и признаки
Излюбленные места для угревой сыпи — голова (зона роста волос,лицо, заушная часть), верхняя часть туловища (грудная клетка, спина, верхние конечности).
На коже могут возникать комедоны, папулы, пустулы и узлы (конглобаты).
Комедоны появляются, если в волосяной фолликул попадают частички слущенного эпителия и выделения сальных желез. Выглядит комедон как папула красного цвета, наверху может быть «гнойная точка».
К сведению
Скоро нужно будет применять клинические рекомендации наравне с порядками и стандартами медпомощи. Что требуют от начмеда уже сегодня и потребуют завтра, читайте в журнале «Заместитель главного врача».
Если воспалительные узелки небольшого размера (2-4 мм), имеют коническую или полушаровидную форму, говорят о папулезном акне.
Когда папулы заполняются гноем, формируются пустулы. Чаще всего они находятся на поверхности кожи, богатой на сальные железы.
Если узлы большие (2-3 см в диаметре), говорят о конглобатном акне. Сначала они плотные, потом размягчаются. Вокруг них выраженная воспалительная реакция тканей, могут даже формироваться абсцессы.
После того, как угревая сыпь исчезает, могут оставаться келоидные, гипер- и атрофические рубцы на коже.
Существует закономерность в расположении сыпи на теле. У подростков она появляется чаще всего в области лба, носа, верхней части подбородка (так называемая Т-зона).
У взрослых людей акне чаще обнаруживается на щеках, вокруг рта и на нижней части подбородка. Сыпь у них полиморфна, в отличие от подростковой.
В статье вы найдете только несколько готовых образцов и шаблонов.
В Системе «Консилиум» их более 5000.
Успеете скачать всё, что нужно, по демодоступу за 3 дня?
Активировать
Диагностика
Обследование пациента следует начинать с общего осмотра и сбора жалоб, анамнеза заболевания и жизни. Угревая сыпь у детей должна настораживать в отношении андрогенопродуцирующих опухолей и гиперплазии надпочечников.
У женщин акне часто ассоциировано с поликистозом яичников, дисфункцией гипофиза.
Для дифференциальной диагностики практически всегда необходимо исследование гормонального профиля пациента, определяется тестостерон, ЛГ, ФСГ, ДГЭА сульфат.
Необходимо сдать анализ крови на глюкозу и пройти глюкозотолерантный тест для исключения инсулинорезистентности и сахарного диабета.
Инструментальные способы диагностики не применяются. Посев содержимого пустул не проводится.
Часто требуются осмотры смежных специалистов для исключения сопутствующих заболеваний при наличии акне (код по МКБ-10 L-70).
В папку начмеду
Когда клиника вправе отклониться от стандартов? Четыре случая из практики и контраргументы для инспекторов, чтобы избежать санкций Росздравнадзора – в журнале «Заместитель главного врача».
Лечение и профилактика: принципы
Достигнуть стойкой ремиссии при угревой болезни (L70 по МКБ-10) можно, если снизить интенсивность образования кожного сала, снять воспаления и избыточный рост P.acnes, уменьшить влияние андрогенов или снизить их уровень в крови.
Лечение назначается в зависимости от степени выраженности акне:
- при легкой назначается только местная терапия в виде гелей, мазей, кремов;
- при средней необходимо местное лечение сочетать с приемом препаратов внутрь;
- при тяжелой степени результат зависит только от того, насколько качественно подобрано системное лечение.
Одной из проблем при борьбе с акне является обнаружение устойчивых ко многим препаратам P.acnes.
Для того чтобы не провоцировать рост таких штаммов, во время лечения следует придерживаться рекомендаций:
- Принимать антибиотики внутрь не более 60 дней, стараться ограничивать их прием и не назначать «на всякий случай». Избегать длительного поддерживающего лечения с антибактериальными препаратами.
- Всегда добавлять к системным или местным антибактериальным препаратам лекарства на основе бензоила пероксида.
- Не следует назначать антибактериальные препараты вместе с ретиноидами. А в случае такой необходимости добавлять в схему бензоила пероксид.
Методов профилактика заболевания нет. Предугадать появление акне во многих случаях невозможно.
Используйте интерактивный конструктор, чтобы получить готовый протокол ведения пациента на основе последних клинических рекомендаций Минздрава РФ.
Препараты системного действия
В перечень входят антибиотики, гормональные средства, ретиноиды. Из антибиотиков применяют Тетрациклин (по 1 г/сутки) или Доксициклин (100-200 мг/сутки) в течение минимум двух месяцев.
Назначение Эритромицина зачастую неэффективно, так как штаммы P.acnes малочувствительны к препарату.
Целью назначения гормонов является снижение уровня андрогенов или блокада рецепторов к мужским половым гормонам.
Такие препараты назначаются совместно с гинекологом или эндокринологом. Обычно испоьзуются оральные контрацептивы на основе ципротерона ацетата, спиронолактона, дроспиренона, флутамида.
Глюкокортикостероиды назначаются при заболеваниях надпочечников.
Если угревая сыпь не поддается лечению, при тяжелом течении и высоком риске образовании келоидных рубцов назначают системные ретиноиды.
Обычно это Изотретиноин 0,5 мг на 1 кг тела в течение 16-24 недель.
Препараты для местного лечения
Наружное лечение применяется при легком и среднем течении акне. Используются:
- Адапален. Относится к местным стероидным препаратам. Выпускается в виде геля и крема. Необходимо наносить его на чистую кожу один раз в день. Результат от лечения заметен только через 1-2 месяца и сохраняется до нескольких месяцев.
- Азелаиновая кислота. Выпускается в виде крема и геля. Наносится на кожу два раза в день на протяжении минимум 30 дней. Разрешена при беременности.
- Бензоил пероксид. Выпускается в виде геля. Наносить нужно два раза в день. Часто комбинируют с антибиотиками для наружного использования (как правило, на основе клиндамицина).
В качестве поддерживающей терапии используются Адапален или азелаиновая кислота в течение 12 месяцев.

Алгоритмы лечения, протоколы первичного приема, новые формы ИДС, памятки для пациентов и врачей — читайте и скачивайте материалы на www.provrach.ru
Источник
