Ахиллобурсит голеностопного сустава код по мкб 10
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Классификация
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Прогноз
- Профилактика
- Список литературы
Названия
Название: Ахиллобурсит.
Ахиллобурсит
Описание
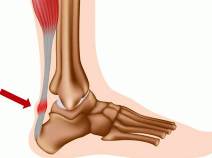
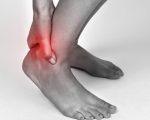
Это воспаление мешочка рядом с ахилловым сухожилием. Это может быть острым или хроническим, односторонним или двусторонним. Это проявляется в отеке вдоль ахиллова сухожилия, гиперемии, локальной гипертермии и боли вдоль задней части голеностопного сустава. В остром течении определяются общая гипертермия, слабость и слабость. При хронической форме вероятность разрыва сухожилия увеличивается. Диагноз ставится на основании жалоб и клинических симптомов, для выяснения причин ахиллобурсита назначаются визуализация и лабораторные методы. Лечение — иммобилизация, медикаментозная терапия, частичное или полное удаление бурсы.
Дополнительные факты
Ахиллобурсит является довольно распространенной патологией. По частоте появления он занимает четвертое место среди воспалений периартикулярных карманов после бурсита суставов локтя, колена и плеча. Как правило, он носит асептический характер, реже сопровождается скоплением гноя. Обычно поражает людей молодого и среднего возраста с физической активностью. Мужчины страдают чаще, чем женщины. Острый бурсит можно лечить лучше, чем хронический, редко осложняя разрыв сухожилия.

Ахиллобурсит
Причины
Основной причиной развития патологии является чрезмерная нагрузка на сухожилие. Реже воспаление возникает при заболеваниях суставов, экзогенной или эндогенной инфекции. Различают следующие факторы, которые вызывают ахилобурсит:
• Спортивные и танцевальные грузы. Заболевание часто диагностируется у спортсменов, футболистов, артистов балета, народных танцовщиц, представителей ряда других профессий. Определенную роль в возникновении ацилобурсита играет давняя история, например, среди продавцов. У людей с избыточным весом ноги постоянно страдают от перегрузки, даже при умеренной физической нагрузке.
• Ношение неудобной обуви. Из-за нефизиологического перераспределения нагрузки может возникнуть патология при ношении обуви на высоком каблуке. Обувь с твердой спинкой оказывает прямое травматическое воздействие на сухожильные сумки.
• Ревматические заболевания. Как правило, ревматоидный артрит является основной причиной. Реже бурсит выявляется при псориазе, подагре, анкилозирующем спондилите, реактивном артрите.
• Травма. Развитие ацилобурсита может быть вызвано закрытыми поражениями задней поверхности голеностопного сустава с кровоизлиянием в ткани или ссадинами и царапинами, через которые патогенные бактерии проникают в нижележащие ткани. Иногда гнойный ацилобурсит образуется при контактном или лимфогенном распространении инфекции из тесного очага с абсцессом, мокротой, кипячением, остеомиелитом и другими гнойно-воспалительными процессами.
В литературе имеются указания на возможность бурсита ахиллова сухожилия в контексте специфических инфекций (сифилис, гонорея, туберкулез и т. Д. ), Но в медицинской практике эти случаи крайне редки. Предрасполагающими факторами, повышающими вероятность развития акобобурсита, являются сахарный диабет, истощение, нарушения иммунитета, почечная недостаточность, алкоголизм и употребление стероидных препаратов.
Патогенез
В области прикрепления ахиллова к пятке имеются два слизистых кармана, которые облегчают движение сухожилия: передний и задний. Передняя часть находится между сухожилием и костью, задняя часть (непостоянная) находится под кожей. Обычно в сумке содержится небольшое количество жидкости, которая позволяет сухожилия скользить во время движения. С развитием асептического воспаления количество жидкости увеличивается из-за накопления серозных утечек. Стенки мешка пропитаны серозной жидкостью.
При закрытом поражении избыток жидкости появляется из-за разрыва кровеносных сосудов и имеет геморрагический характер. При открытых поражениях и инфекционных очагах вследствие инфекции серозное воспаление быстро сменяется гнойным. Впоследствии фибрин оседает в стенках бурсы, образуются рубцовые спаки, которые создают благоприятную почву для развития рецидивов.
Классификация
Заболевание классифицируется по нескольким параметрам:
• Расположение сумки. У танцоров и спортсменов выявляется передний ахобобурсит (болезнь Альберта), у последнего диагностированы травмы, инфекции, деформация Хаглунда.
• В соответствии с особенностями текущего. Заболевание имеет острое, подострое или хроническое (рецидивирующее) течение.
• Появление возбудителя. Неспецифическая форма развивается при заражении стафилококками, стрептококками и другими специфическими микроорганизмами — туберкулезом, сифилисом, гонореей и другими специфическими инфекциями. При отсутствии возбудителя говорят о асептическом бурсите.
• Состав экссудата. Ахобобурсит может быть серозным, гнойным и геморрагическим. При хроническом процессе участки кальцификации иногда образуются на стенках слизистой оболочки с развитием кальцифицирующей формы заболевания.
Симптомы
Бурсит из-за травмы или распространения инфекции развивается резко, поражается одна сторона. При ревматических заболеваниях наступает постепенная травма, возможно двусторонняя. При перегрузках сначала наблюдается острый эпизод, затем заболевание приобретает хроническое течение, иногда патология в основном хроническая. Пациенты жалуются на боли в области пятки, усиливающиеся от движения и давления обуви.
При осмотре выявляются местный отек и гиперемия. Первоначально отек мягкий, ограниченный. Впоследствии его площадь увеличивается. В нижней трети голени определяется утолщение. При переднем ациллоборците обнаруживается припухлость веретенообразной формы с выпячиваниями по обеим сторонам ахилла. Когда задний мешок поврежден, определяется мягкое, круглое или продолговатое образование на сухожилии.
При пальпации заднего ахиллобурсита отмечается резкая боль под сухожилием, спереди — в поверхностных тканях. Изменилась область мягко-упругой консистенции, симптом колебания положительный. При асептическом воспалении температура кожи над пораженным участком слегка повышается. При заражении выявляется значительная локальная гипертермия на фоне повышения общей температуры тела, покраснение распространяется на близлежащие ткани, усиливается боль, дергается, лишается ночного сна.
Боль в голеностопе. Высокая температура тела.
Возможные осложнения
Вероятность перелома ахиллова сухожилия значительно возрастает при хроническом течении. При инфекционном ахиллобурсите существует риск распространения гнойного процесса на окружающие ткани с развитием абсцесса или флегмоны. Страшные осложнения включают остеомиелит пяточной кости и гнойный артрит голеностопного сустава. В некоторых случаях возможно генерализация с развитием сепсиса.
Диагностика
Диагноз обычно ставится хирургом-ортопедом. При наличии ранее выявленного ревматического заболевания диагноз ставится ревматологом с признаками гнойного воспаления хирургом. Для определения причин, типа и особенностей течения ацилобурсита используются следующие методы: Врач обнаруживает динамику заболевания, обстоятельства, предшествующие появлению симптомов (травма, перегрузка), характеристики профессиональной деятельности, наличие заболеваний суставов и околосуставных тканей. При объективном осмотре определяются боль, местное утолщение в области сумки, гиперемия, гипертермия. В пользу ацилобурсита максимальная боль при пальпации мягких тканей, а не костных структур, типично свидетельствует об ограниченном отеке.
-4-. Обследование сухожилия и окружающих тканей выявляет признаки воспаления. При хроническом ахилобурсите обнаруживаются участки фиброзной дегенерации стенки бурсы, иногда — известняковые включения, сухожилие дегенеративно изменено.
• МРТ голеностопного сустава. Многослойные изображения пораженного участка позволяют точно определить местоположение воспалительного процесса, характер и степень выраженности изменений в сухожилиях и брюшных мешках.
• Рентген голеностопного сустава. При повреждении мягких тканей методика не информативна, ее назначают для исключения травматических или воспалительных повреждений голеностопного сустава и для выяснения причин развития ацилобурсита.
• Лабораторные испытания. При гнойном процессе выявляются маркеры воспаления — увеличение СОЭ, лейкоцитоз со смещением влево. Изучение уровня мочевины, С-реактивного белка, ревматоидного фактора, антител против цитруллина и других показателей позволяет нам подтвердить или опровергнуть ревматическую этиологию ацилобурсита.
Диагностика, как правило, не сложна из-за типичного состояния и расположения поверхности мешка. Важной частью обследования является исключение повреждения твердых структур и дифференциация различных форм ацилобурсита с целью разработки идеального плана лечения.
Лечение
Конечности обеспечивают мир. В острой форме иногда проводится временная иммобилизация гипсом. Нога рекомендуется поднимать. При асептическом воспалении ахиллобура выполняются следующие терапевтические меры:
• Термические процедуры. К ним относятся аппликации в грязи, озокерите или парафине, использование полуалкогольных компрессов.
• Другие физиотерапевтические методы. Фонофорез гормональных препаратов достаточно эффективен. Вы можете использовать лазеротерапию, магнитотерапию, ударно-волновую терапию.
• Медикаментозная терапия. Используйте местные противовоспалительные и отвлекающие средства. В случае ревматического ахилобуристического воспаления проводится этиопатогенетическая терапия. Наиболее эффективным методом является введение гидрокортикостероидов в полость бурсы. Курс состоит из 3 инъекций с интервалом в 3 дня.
Для неспецифических инфекционных поражений используются антибактериальные препараты широкого спектра действия с последующей коррекцией антибиотикотерапии после определения чувствительности микроорганизмов. При специфических инфекциях терапия проводится в соответствии с методическими рекомендациями.
Хирургические вмешательства показаны при гнойном ахиллобурсите, часто рецидивирующем хроническом переднем (глубоком) бурсите и поражениях заднего (поверхностного) мешка из-за деформации Хаглунда. Выполнила:
• Открытие, дренаж. Это произведено с гнойными процессами. Включает в себя широкие разрезы, удаление гноя, промывание полости асептическими растворами, установку дренажей.
• Иссечение передней бурсы. Для обеспечения доступа к сумке ахиллы частично рассекаются в продольном направлении, бурса рассекается и удаляется, сухожилие ушивается, гипс применяется в течение 3 недель.
• Исправление деформации Хаглунда. Чтобы устранить причину воспаления (чрезмерное давление на мешок), выполняется резекция края или остеотомия пяточной кости в форме клина.
В послеоперационном периоде назначают антибиотики, проводят перевязки и проводят реабилитационные мероприятия. Период выздоровления определяется типом ацилобурсита и объемом вмешательства.
Лечение ахиллобурсита.
Тактика лечения зависит от формы заболевания, возможно, консервативного или хирургического. Пациенты с асептическим бурситом в результате незначительной травмы или перегрузки наблюдаются амбулаторно. При гнойных формах и ревматических изменениях может потребоваться госпитализация в хирургическое или ревматологическое отделение.
Прогноз
Прогноз в большинстве случаев благоприятный. Острый ахиллобурсит, как правило, полностью исчезает после закупорки гормональными препаратами, рецидивы встречаются редко. После хирургического лечения хронической патологии спортсмены и танцоры возобновляют свою профессиональную деятельность. Исход бурсита ревматической этиологии зависит от особенностей течения основного заболевания. После гнойных поражений возможны тяжелые рубцы, функциональные ограничения.
Профилактика
Профилактические меры включают ношение удобной обуви с мягкой спиной, своевременное лечение ревматических заболеваний, составление планов танцевальных нагрузок и персональные тренировки с учетом уровня подготовки танцоров или спортсменов. В случае травматических повреждений, возникновения гнойных вспышек, необходимо обратиться за медицинской помощью как можно скорее.
Список литературы
1. Дифференциальный диагноз при болях в области стопы: заболевания периартикулярных тканей/ Беленький А. Г. // Справочник поликлинического врача – 2007 — №11.
2. Травматология и ортопедия/ Шапошников Ю. Г. – 1997.
3. Руководство по гнойной хирургии/ Стручков В. И. , Гостищев В. К. , Стручков Ю. В. – 1984.
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
Названия
Название: Бурсит стопы.
Бурсит стопы
Описание
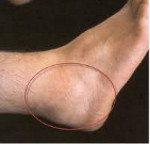
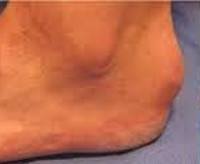
Бурсит стопы. Воспаление одной из синовиальных сумок (бурс) стопы. Чаще поражаются бурсы, расположенные в области I плюснефалангового сустава, ахиллова сухожилия и нижней поверхности пяточной кости. Причиной развития являются микротравмы, чрезмерная нагрузка, плоскостопие, врожденные аномалии развития, артриты, инфекционные болезни, эндокринные заболевания и обменные нарушения. Проявляются болями и отеком мягких тканей. Возможна местная гиперемия. При инфицировании боли становятся более интенсивными, присоединяются симптомы общей интоксикации. Течение обычно хроническое, хотя встречаются и острые формы. Диагноз бурсит стопы выставляется на основании клинической картины, данных рентгенографии, МРТ и КТ. Лечение консервативное: ограничение нагрузки, НПВС, физиотерапия, блокады, ношение ортопедической обуви. В ряде случаев проводятся операции для устранения сопутствующей патологии.
Дополнительные факты
Бурсит стопы – группа воспалительных заболеваний, при которых поражается одна из синовиальных сумок, расположенных на стопе. Чаще воспаляются бурсы в области ахиллова сухожилия (ахиллобурсит), нижней поверхности пяточной кости (подпяточный бурсит) и I плюснефалангового сустава (бурсит I пальца стопы). Бурситы стопы нередко сочетаются с другими патологическими состояниями (Hallux valgus — вальгусной деформацией I плюснефалангового сустава, подошвенным фасциитом, пяточной шпорой). Обычно страдают люди среднего и пожилого возраста, исключение – ахиллобурсит, который часто выявляется у спортсменов. Диагностикой и лечением бурситов стопы занимаются ортопеды и травматологи.
Бурса или синовиальная сумка – полое анатомическое образование в виде мешочка с небольшим количеством жидкости. Бурсы располагаются вблизи суставов, в местах, подверженных наибольшему давлению и трению. Их предназначение – оберегать мягкие ткани. При воспалении (бурсите) внутренняя оболочка бурсы начинает выделять большое количество жидкости, и сумка увеличивается в объеме. Этому процессу сопутствуют другие воспалительные проявления: боль и отек окружающих мягких тканей. Обычно бурсит стопы имеет асептический характер, то есть, протекает без участия микробных агентов и образования гноя. Несмотря на это, болевой синдром при бурситах стопы может быть очень интенсивным, что обусловлено раздражением синовиальной сумки при движениях и значительной нагрузкой на воспаленные ткани при опоре на стопу.
Бурсит I плюснефалангового сустава.
Бурсит стопы в этой области обычно развивается при вальгусной деформации I плюснефалангового сустава. Из-за слабости поперечных связок стопы сустав постепенно «изгибается» под углом, открытым в сторону V пальца. Повышенное давление и трение в области сустава становится причиной постоянной травматизации мягких тканей. Кожа краснеет, уплотняется, в местах наибольшего давления появляются мозоли и натоптыши. Синовиальная сумка воспаляется, что, наряду с раздражением кожи и развитием артрозных изменений в суставе, становится причиной развития болевого синдрома.
Вначале пациента беспокоят боли после длительной ходьбы и ношения неудобной обуви. Затем болевой синдром становится более интенсивным, возникает после незначительной нагрузки или в покое, в том числе – и в ночное время. При осмотре выявляется распластанность стопы и видимая деформация в области I плюснефалангового сустава – костная «шишка», окруженная уплотненными мягкими тканями. I палец расположен под углом к остальным, и в ряде случаев «лежит» на II пальце. При пальпации и движениях определяется нерезкая болезненность, боль усиливается при максимальном тыльном сгибании. Возможно ограничение движений. Для уточнения диагноза назначают рентгенографию стопы, КТ и МРТ стопы.
На ранних стадиях лечение консервативное. Больному рекомендуют носить широкую обувь на низком каблуке, использовать специальные стельки и вкладыши и выполнять упражнения для укрепления стопы. В период обострения назначают нестероидные противовоспалительные препараты местного и общего действия, УВЧ и магнитотерапию. В фазе ремиссии пациента направляют на индуктотермию, озокерит, парафин, электрофорез с новокаином или фонофорез с гидрокортизоном. При выраженной деформации выполняют корригирующие операции.
Ахиллобурсит.
Ахиллобурсит – воспаление синовиальной сумки, расположенной по задней поверхности пятки, в области прикрепления ахиллова сухожилия. Из-за чрезмерных нагрузок болезнь обычно возникает у спортсменов и людей с излишним весом (страдающих ожирением). Пациентов беспокоят боли в области пяточной кости и задней поверхности голени. Боль усиливается в утреннее время и при попытке «встать на носочки». При осмотре выявляется отек и местная гиперемия по задней поверхности пятки. Пальпация болезненна. Движения ограничены из-за боли.
Диагноз выставляют на основании клинических симптомов. При необходимости назначают рентгенографию и МРТ голеностопного сустава. При подозрении на обменные нарушения и эндокринные заболевания (обычно – у пациентов с излишним весом) показана консультация эндокринолога и более детальное обследование, включающее в себя биохимические анализы крови и другие исследования. Лечение бурсита стопы консервативное, включает в себя НПВС общего и местного действия, фонофорез с гидрокортизоном, электрофорез с новокаином, УВЧ, парафин и озокерит. При интенсивном болевом синдроме выполняют блокады с гидрокортизоном. Больному рекомендуют ограничить нагрузку, носить удобную обувь, использовать специальные подпятники или подкладывать мягкую ткань под пораженную область.
Подпяточный бурсит.
Подпяточный бурсит стопы сочетается с подошвенным фасциитом и пяточной шпорой. Подошвенный фасциит – воспаление фасции стопы, возникающее вследствие ее недостаточной эластичности в сочетании со значительными нагрузками (длительным бегом у спортсменов, продолжительной ходьбой или постоянным пребыванием на ногах у людей определенных профессий). Из-за недостаточной эластичности в ткани фасции возникают микроразрывы. Воспалительный процесс распространяется на синовиальную сумку, расположенную по нижней поверхности пяточной кости. Со временем в области наибольшей болезненности образуется костный вырост – пяточная шпора.
Пациента с бурситом стопы беспокоят боли в области пятки при опоре и ходьбе. Боль возникает неожиданно, беспричинно, может быть очень интенсивной (больные сравнивают ее с вонзившимся в пятку гвоздем) и обычно локализуется по подошвенной поверхности стопы, немного дистальнее пяточной кости. Отмечается стартовый характер боли – болевой синдром достигает максимума во время первых шагов после сна или отдыха. Затем пациент «расхаживается», и боль уменьшается, но может снова усиливаться к вечеру, после прекращения ходьбы.
Подпяточный бурсит стопы имеет хроническое течение, длится несколько лет и доставляет больному значительные неудобства. На высоте болевого синдрома пациент теряет возможность опираться на пятку, что существенно затрудняет стояние и ходьбу, особенно при двустороннем бурсите стопы. Через некоторое время после формирования пяточной шпоры боли уменьшаются и постепенно исчезают. Диагноз выставляется на основании жалоб, данных осмотра, результатов рентгенографии пяточной кости, МРТ стопы и УЗИ стопы. При этом следует учитывать, что выраженность рентгенологических изменений не всегда коррелирует с интенсивностью болевого синдрома. Возможны как резкие боли при нормальной рентгенологической картине, так и слабая болезненность при наличии сформировавшейся пяточной шпоры.
Лечение консервативное. Больному рекомендуют носить ортопедические стельки, подпятники или специальную ортопедическую обувь. Назначают теплые ванночки с морской солью, ЛФК, электрофорез с новокаином, фонофорез с гидрокортизоном, озокерит и парафин. При выраженном болевом синдроме проводят блокады с гидрокортизоном.
Бурсит стопы
Причины
Причиной развития бурситов стопы обычно становятся повторные микротравмы вследствие чрезмерной физической нагрузки и/или различных патологических состояний сопровождающихся нарушением биомеханики стопы (плоскостопие, косолапость, вальгусная деформация ). Предрасполагающими факторами являются избыточный вес, старение организма, уменьшение толщины слоя подкожной жировой клетчатки в местах расположения бурс, артроз близлежащих суставов, ношение неудобной обуви, а также патология позвоночника, в результате которой происходит перераспределение нагрузки на стопу (нарушения осанки, болезнь Шейермана-Мау, пояснично-крестцовый остеохондроз ). Кроме того, в некоторых случаях бурситы стопы развиваются при ревматоидных заболеваниях и болезнях обмена веществ (например, подагре). В последнем случае причиной возникновения бурсита стопы становится отложение солей в тканях синовиальной сумки.
Источник
