Абсцесс околоушной области код мкб
A06
Амебиаз
A06.4
Амебный абсцесс печени
A06.5
Амебный абсцесс легкого (J99.8*)
A06.6
Амебный абсцесс головного мозга (G07*)
B43
Хромомикоз и феомикотический абсцесс
B43.1
Феомикотический абсцесс мозга
B43.2
Подкожный феомикотический абсцесс и киста
D73
Болезни селезенки
E32
Болезни вилочковой железы
E32.1
Абсцесс вилочковой железы
G06
Внутричерепной и внутрипозвоночный абсцесс и гранулема
G06.0
Внутричерепной абсцесс и гранулема
G06.1
Внутрипозвоночный абсцесс и гранулема
G06.2
Экстрадуральный и субдуральный абсцесс неуточненный
G07
Внутричерепной и внутрипозвоночный абсцесс и гранулема при болезнях, классифицированных в других рубриках
H60
Наружный отит
H60.0
Абсцесс наружного уха
J34
Другие болезни носа и носовых синусов
J34.0
Абсцесс, фурункул и карбункул носа
J36
Перитонзиллярный абсцесс
J39
Другие болезни верхних дыхательных путей
J39.0
Ретрофарингеальный и парафарингеальный абсцесс
J39.1
Другой абсцесс глотки
J85
Абсцесс легкого и средостения
J85.1
Абсцесс легкого с пневмонией
J85.2
Абсцесс легкого без пневмонии
K04
Болезни пульпы и периапикальных тканей
K04.6
Периапикальный абсцесс с полостью
K04.7
Периапикальный абсцесс без полости
K11
Болезни слюнных желез
K11.3
Абсцесс слюнной железы
K12
Стоматит и родственные поражения
K12.2
Флегмона и абсцесс области рта
K57
Дивертикулярная болезнь кишечника
K57.0
Дивертикулярная болезнь тонкой кишки с прободением и абсцессом
K57.1
Дивертикулярная болезнь тонкой кишки без прободения и абсцесса
K57.2
Дивертикулярная болезнь толстой кишки с прободением и абсцессом
K57.3
Дивертикулярная болезнь толстой кишки без прободения и абсцесса
K57.4
Дивертикулярная болезнь и тонкой, и толстой кишки с прободением и абсцессом
K57.5
Дивертикулярная болезнь и тонкой, и толстой кишки без прободения или абсцесса
K57.8
Дивертикулярная болезнь кишечника, неуточненной части, с прободением и абсцессом
K57.9
Дивертикулярная болезнь кишечника, неуточненной части, без прободения и абсцесса
K61
Абсцесс области заднего прохода и прямой кишки
K61.0
Анальный [заднепроходный] абсцесс
K61.2
Аноректальный абсцесс
K61.3
Ишиоректальный абсцесс
K61.4
Интрасфинктерный абсцесс
K63
Другие болезни кишечника
K75
Другие воспалительные болезни печени
L02
Абсцесс кожи, фурункул и карбункул
L02.0
Абсцесс кожи, фурункул и карбункул лица
L02.1
Абсцесс кожи, фурункул и карбункул шеи
L02.2
Абсцесс кожи, фурункул и карбункул туловища
L02.3
Абсцесс кожи, фурункул и карбункул ягодицы
L02.4
Абсцесс кожи, фурункул и карбункул конечности
L02.8
Абсцесс кожи, фурункул и карбункул других локализаций
L02.9
Абсцесс кожи, фурункул и карбункул неуточненной локализации
L05
Пилонидальная киста
L05.0
Пилонидальная киста с абсцессом
L05.9
Пилонидальная киста без абсцессов
M65
Синовиты и теносиновиты
M65.0
Абсцесс оболочки сухожилия
M71
Другие бурсопатии
M71.0
Абсцесс синовиальной сумки
N15
Другие тубулоинтерстициальные болезни почек
N15.1
Абсцесс почки и околопочечной клетчатки
N34
Уретрит и уретральный синдром
N41
Воспалительные болезни предстательной железы
N41.2
Абсцесс предстательной железы
N45
Орхит и эпидидимит
N45.0
Орхит, эпидидимит и эпидидимо-орхит с абсцессом
N45.9
Орхит, эпидидимит и эпидидимо-орхит без упоминания об абсцессе
N75
Болезни бартолиновой железы
N75.1
Абсцесс бартолиновой железы
N76
Другие воспалительные болезни влагалища и вульвы
O91
Инфекции молочной железы, связанные с деторождением
O91.1
Абсцесс молочной железы, связанный с деторождением
Источник
Содержание
- Описание
- Дополнительные факты
- Причины
- Патогенез
- Симптомы
- Возможные осложнения
- Диагностика
- Лечение
- Список литературы
Названия
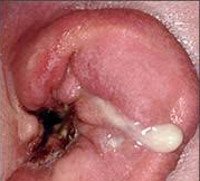
Название: Абсцесс наружного уха.
Абсцесс наружного уха
Описание
Абсцесс наружного уха. Это гнойно-некротический процесс, который поражает один или несколько волосяных фолликулов, сальную железу и прилегающие мягкие части мембрано-хрящевой части ушного канала или ушной раковины. Проявляется при гиперемии, отеках кожи, болях различной интенсивности в зоне абсцесса, симптомах общего отравления. Диагноз ставится на основании исследований, данных отоскопии и лабораторных исследований. Назначается консервативная терапия антибиотиками и антисептиками. При отсутствии эффекта абсцесс вскрывают хирургическим путем.
Дополнительные факты
Абсцесс наружного уха возникает, когда инфекция проникает в глубокие слои кожи, подкожную клетчатку ушной раковины или ушной канал. В зависимости от частоты встречаемости заболевание занимает третье место среди всей патологии наружного уха. Абсцесс наружного слухового прохода, чаще наблюдается нагноение атеромы за ухом, реже гнойное воспаление лоскута. Люди всех возрастов болеют. Уровень заболеваемости несколько выше в возрастной группе от 10 до 19 лет и у пожилых людей с сахарным диабетом, еще одной хронической иммунопатологией, ослабляющей иммунную систему. В МКБ 10 абсцесс, фурункул и карбункул наружного уха сгруппированы вместе.

Абсцесс наружного уха
Причины
Возбудителями заболевания являются бактерии. Чаще всего прямой причиной появления абсцесса является золотистый стафилококк и синегнойная палочка, реже стрептококки и другие представители грамположительной микрофлоры коккалии. Staphylococcus aureus обитает на коже и слизистых оболочках большинства людей, Pseudomonas aeruginosa живет повсюду в воде и воздухе. Будучи оппортунистическими, эти микроорганизмы обычно провоцируют развитие заболевания при наличии следующих факторов риска:
• Повреждение внешнего уха. Формирование ограниченного нагноения в наружном слуховом канале вызывает травмы его стенок. Повреждение происходит при неправильном закрытии унитаза — использовании предметов, которые могут нарушить целостность кожи. Абсцесс осложняет любую механическую, физическую или химическую травму ушной раковины. Часто следствие пирсинга.
• Состояния иммунодефицита. Патология часто встречается у пациентов с нарушениями иммунитета. Абсцесс наружного уха развивается у ВИЧ-инфицированных лиц с туберкулезом и другими тяжелыми хроническими заболеваниями, со снижением местного иммунитета, например, после облучения головы или шеи.
Часто появляется локальное нагноение наружного уха, рецидивирует на фоне сахарного диабета и другой эндокринной патологии, хронического нагноения со стороны уха. Обязательным условием возникновения заболевания иногда является длительное пребывание в стационаре. Нозокомиальный абсцесс более тяжелый. Больничные штаммы кокковой флоры, Pseudomonas aeruginosa часто обладают устойчивостью к антибиотикам. Множественные фурункулы образуются при гиповитаминозе.
Патогенез
Патологический процесс локализуется в областях уха, где присутствуют волосы: в фибро-хрящевой части слухового прохода, в ушной раковине. Инфекционные агенты вводятся через повреждение кожи наружного уха, в волосяной фолликул, сальную железу. Развивается воспалительная реакция, нейтрофилы устремляются к месту скопления бактерий. Инфильтратор сформирован. Иногда воспаление распространяется на мягкие ткани лица и шеи, сосцевидный отросток. Слюнные железы и лимфатические узлы часто участвуют в патологическом процессе.
В области воспалительного инфильтрата под воздействием ферментов, выделяемых нейтрофилами, происходят некроз и плавление тканей. Формируется гнойная полость, окруженная гнойной капсулой. Позже абсцесс самопроизвольно опорожняется, гнойный экссудат отделяется. Формируется полость, которая затем заполняется грануляциями. Абсцесс заживает через рубцы. После того, как небольшое кипение зажило, никаких следов не осталось.
Симптомы
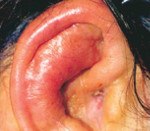
На начальной стадии заболевания наблюдается покраснение кожи, отек и сужение ткани в месте абсцесса. Пациент беспокоит зуд в ушах, а затем возникает боль. Степень выраженности болевого синдрома зависит от локализации патологического процесса. При ограниченном нагноении наружного слухового канала боль носит интенсивный, пульсирующий характер. Симптом усиливается ночью, во время жевания он распространяется на височную область, зубы и шею. При формировании абсцесса ушной раковины боль ощущается только после пальпации инфильтрата.
Большой абсцесс частично блокирует слуховой проход, вызывая ощущение удушья в ухе и потерю слуха. Есть симптомы общей интоксикации — температура тела поднимается до субфебрильных и лихорадочных значений. Околоушные лимфатические узлы увеличены. Маленькие дети с этим заболеванием ведут себя беспокойно, притягивая руки к больному уху. У детей нарушен сон, отсутствует аппетит. Абсцесс в задней стенке слухового прохода вызывает кашель и рвоту у больного ребенка. После вскрытия абсцесса из раны в умеренном количестве гной высвобождается, состояние больного значительно улучшается.
Заложенность уха. Кашель. Нейтрофилез. Рвота.
Возможные осложнения
Абсцесс наружного уха способен самопроизвольно рассасываться, автоматически открываясь и опорожняясь на 3-7 день болезни. При нарушенной функции местной или системной иммунной защиты гнойный процесс часто распространяется дальше вдоль стенок слухового прохода и приобретает длительный характер. Острый или хронический диффузный наружный отит не образуется. Через трещины Санторинии инфекция проникает в околоушные железы и вызывает воспаление.
В результате прохождения патологического процесса к хрящу уха возникает воспаление хряща, деформация ушной раковины. Реже нагноение в области слухового прохода вызывает появление среднего отита, миелита. Люди с ослабленным иммунитетом имеют гематогенное распространение инфекции, мастит, сепсис и отогенные внутричерепные осложнения, которые могут быть смертельными. Смертность пациентов с ограниченным нагноением наружного уха составляет 0,04%.
Диагностика
Диагностический поиск подозрительного абсцесса наружного уха проводится отоларингологом. При расположении нагноения вблизи устья слухового прохода, на мочке уха или в области за ухом формация визуализируется невооруженным глазом. Наблюдается выраженная гиперемия кожи, видимые отеки. Пальпация предсердия вызывает боль. Регионарные лимфатические узлы увеличены. Для окончательного подтверждения диагноза проводятся: Это основной метод исследования, используемый для выявления абсцесса в ушном канале. При отоскопии определяется болезненное образование, частично перекрывающее слуховой проход. Вверху кипения находится гнойная желтовато-белая шапочка. После опорожнения абсцесса сохраняется углубление в форме кратера. Отоскопия позволяет дифференцировать ограниченный наружный средний отит с обратным отитом, исключить патологию среднего уха.
• Лабораторные исследования. Определение уровня глюкозы в крови и тестирование на ВИЧ-инфекцию проводят для выяснения иммунного статуса пациента и выявления диабета. При необходимости посев проводится по микрофлоре и чувствительности к антибактериальным препаратам.
Длительное и рецидивирующее течение локального гнойного воспалительного процесса требует дифференциальной диагностики абсцесса с онкологическим заболеванием наружного уха. Для исключения новообразований проводится дермоскопия и биопсия с последующим цитологическим исследованием патологического материала. Этим пациентам необходима дополнительная консультация с онкологом. В неясных случаях используются лучевые методы — рентгенография, компьютерная томография височных костей.
Лечение
Фармакологическая терапия включает использование антибактериальных препаратов, кортикостероидных гормонов и местных антисептиков. Лечение антибиотиками начинается в первый день. Предпочтение отдается актуальным лекарствам в виде мазей, растворов. Наиболее часто используемые комбинированные препараты. Применение системных антибиотиков показано при выраженных местных проявлениях с тенденцией к распространению гнойной патологии, значительной общей интоксикации.
До получения результатов теста чувствительности к микрофлоре антибиотики назначаются эмпирически. Используется широкий спектр препаратов — защищенные аминопенициллины, макролиды, при неэффективном лечении — фторхинолоны. Чтобы ускорить созревание абсцесса, дополнительно применяют УФ, УВЧ и другие физиотерапевтические процедуры. В то же время проводится медицинская коррекция существующей хронической патологии, снижение уровня глюкозы в крови.
Эффективная консервативная терапия приводит к рассасыванию патологического образования на стадии инфильтрации. Если этого не происходит, абсцесс подлежит хирургическому лечению. Другими показаниями к операции являются большие размеры абсцесса, высокий риск осложнений. При манипуляциях вскрывается абсцесс. Полученную полость промывают антисептиком, устанавливается дренаж.
Лечение абсцесса наружного уха.
В большинстве случаев пациенты с местным гнойным процессом наружного уха получают амбулаторное консервативное лечение. Госпитализация в отоларингологическом отделении подлежит детям и пожилым людям с тяжелым иммунодефицитом и другими сопутствующими патологиями, тяжелыми клиническими проявлениями, а также пациентам с мастоидитом и другими осложнениями. Тяжелая, требующая хирургического вмешательства.
Список литературы
1. Ограниченный наружный отит – дифференциальная диагностика и подходы к терапии/ Крюков А. И. , Гуров А. В. , Изотова Г. Н. , Лучшева Ю. В. , Шадрин Г. Б. , Кравчук А. П. // Медицинский совет. — 2015 — №3.
2. Клинические рекомендации Министерства Здравоохранения Российской Федерации по диагностике и лечению наружных отитов. – 2014.
3. Методические рекомендации ГБОУ ВПО «Первый Московский государственный медицинский университет имени И. М. Сеченова»/ Наружный отит – этиология, патогенез, особенности фармакотерапии// Г. Н. Никифорова, С. В. Старостина – 2014.
Источник
Рубрика МКБ-10: K12.2
МКБ-10 / K00-K93 КЛАСС XI Болезни органов пищеварения / K00-K14 Болезни полости рта, слюнных желез и челюстей / K12 Стоматит и родственные поражения
Определение и общие сведения[править]
Различают абсцессы подъязычной области: переднего и заднего отделов (челюстно-язычного желобка), а также флегмону подъязычной области. Чаще наблюдают воспалительный процесс в области челюстно-язычного желобка. Он может возникать при остром или обострении хронического периодонтита нижних больших коренных зубов, а также перикоронита.
Этиология и патогенез[править]
Одонтогенные гнойные процессы в подъязычной области развиваются в результате распространения инфекции из одонтогенных очагов на нижней челюсти.
Клинические проявления[править]
Абсцесс переднего отдела подъязычной области характеризуется жалобами на самопроизвольные боли, усиливающиеся при глотании и движении языка. У некоторых больных появляется припухлость в поднижнечелюстной или подподбородочной области. Открывание рта свободное. В переднем отделе подъязычной области на уровне резца, клыка и малых коренных зубов отмечают выбухание подъязычного валика, плотного и резко болезненного. Слизистая оболочка над ним гиперемирована и отечна. Воспалительный отек распространяется на слизистую оболочку, покрывающую альвеолярный отросток, подъязычную складку и нижнюю поверхность языка.
При флегмоне челюстного желобка больные жалуются на резкие боли при глотании и движении языка, ограничение открывания рта. В заднем отделе поднижнечелюстного треугольника имеется припухлость. Кожа в этом участке не изменена. Поднижнечелюстные лимфатические узлы увеличены и болезненны. Распространение воспалительного процесса на нижний отдел медиальной крыловидной мышцы, как правило, создает значительно выраженную воспалительную контрактуру нижней челюсти, открывание рта затрудняется.
Абсцесс и флегмона подъязычной области позадичелюстной области развиваются вторично при распространении инфекции из крыловидно-нижнечелюстного и окологлоточного пространств, реже — из околоушно-жевательной области и поднижнечелюстного треугольника.
Позадичелюстная область сообщается с окологлоточным и крыловидно-нижнечелюстным пространствами. Различают абсцесс и флегмону позадичелюстной области. Воспалительные заболевания позадичелюстной области характеризуются усилением самопроизвольных болей, особенно при повороте головы, нарастанием ограничения открывания рта. При внешнем осмотре и пальпации выявляют плотную болезненную припухлость позади ветви нижней челюсти, которая сглаживает ее контуры. Кожа над ней спаяна, в складки не собирается, ярко-красного цвета. Мочка уха приподнята, больные отмечают неприятные ощущения в слуховом проходе, нередко понижение слуха на пораженной стороне. Ограничение открывания рта нарастает, воспалительная контрактура обычно бывает III степени. В сочетании с воспалительными явлениями в других областях заболевание носит характер распространенной флегмоны.
Флегмона и абсцесс полости рта: Диагностика[править]
Дифференциальный диагноз[править]
Флегмона и абсцесс полости рта: Лечение[править]
Абсцесс и флегмону позадичелюстной области вскрывают разрезом длиной 3-4 см параллельно переднему краю грудино-ключично-сосцевидной мышцы, отступив от заднего края ветви нижней челюсти. Проведя рассечение кожи и фасции, раздвигают ткани и тупым путем проходят к основанию позадичелюстной ямки. Следует учитывать расположенный здесь участок околоушной слюнной железы и ствол лицевого нерва во избежание их травмы.
Назначают антибиотики. Это могут быть препараты группы макролидов (эритромицин, рокситромицин, азитромицин), а также курс лечения канамицином (по 250 000 ЕД 4-6 раз в сутки), линкомицином, ципрофлоксацином (цифран), и НПВС — диклофенаком (по 0,025 мг) 3-4 раза в сутки.
Профилактика[править]
Прочее[править]
Флегмона дна полости рта
Воспалительный процесс из позадичелюстной области может распространяться на близлежащие области.
Флегмона дна полости рта — распространенное гнойное заболевание, когда поражаются подъязычные, поднижнечелюстные области, подподбородочный треугольник. Она может развиваться вследствие распространения инфекции в одних случаях из подъязычной или обеих этих областей, в других — из поднижнечелюстного, подподбородочного треугольников, корня языка.
Клинические проявления
При флегмоне дна полости рта больные жалуются на интенсивные боли, невозможность глотания, ограничение открывания рта, затрудненные дыхание и речь. Лицо одутловатое. Определяют плотный, разлитой инфильтрат в обоих поднижнечелюстных и подподбородочном треугольниках. В зависимости от вовлечения в процесс крыловидно-нижнечелюстных пространств ограничивается открывание рта, вместе с тем рот полуоткрыт. Язык увеличен в размерах за счет инфильтрации, приподнят к нёбу, часто сух и покрыт грязно-коричневым налетом. Глотание болезненно. Больные не могут проглотить слюну, и она вытекает из полуоткрытого рта. Движения языка вызывают резкую боль. Подъязычные складки инфильтрированы, выбухают, иногда выше коронок зубов. Бахромчатые складки отечны и часто покрыты фибринозным налетом, видны отпечатки коронок зубов.
Лечение
При хирургическом вмешательстве широко вскрывают наружными разрезами пораженные клетчаточные пространства: поднижнечелюстные, подподбородочный треугольники, подъязычные области, промежуток между подбородочно-язычными мышцами языка, а также вовлеченные в процесс окологлоточные и крыловидно-нижнечелюстные пространства. Целесообразно проведение воротникового или дугообразного разреза ниже края нижней челюсти и широкое вскрытие всех пораженных областей путем рассечения челюстно-подъязычной мышцы.
При вскрытии отмечают характерные изменения в тканях: расположенная здесь клетчатка имеет серо-зеленый, темно-бурый до черного цвет; гноя нет, из тканей выделяется мутная кровянистая или коричневато-серая зловонная жидкость, иногда с пузырьками газа.
При благоприятном течении заболевания снижается температура тела, улучшается общее состояние больного. Из операционных ран начинает выделяться гной, отторгаются омертвевшие ткани, если они не были удалены при операции, и постепенно появляются грануляции.
Прогноз при флегмоне дна полости рта, особенно гнилостно-некротической с развитием осложнений, серьезен для жизни больных.
Ангина Людвига
Следует отметить своеобразное течение флегмон дна полости рта, в развитии которых участвуют анаэробные микроорганизмы, в том числе неспорогенные анаэробы. Прогрессирующее течение с развитием гангренозного или гнилостно-гангренозного воспаления тканей и последующим их некрозом принято обозначать как ангина Людвига.
При ангине Людвига поражены все ткани, относящиеся к дну полости рта, а также крыловидно-нижнечелюстное и окологлоточное пространства. Процесс склонен к дальнейшему распространению на другие прилежащие области. Кроме жалоб, характерных для флегмон дна полости рта, обычно наблюдают удушье, симптомы интоксикации: лихорадку, бессонницу, возбуждение, нередко бред. Характерно вынужденное положение больного сидя, полулежа с наклоненной вперед головой, которой он избегает двигать. Лицо больного бледное, с землистым оттенком и нередко желтушного цвета. Разлитой плотный и болезненный инфильтрат, расположенный в обеих поднижнечелюстных, подподбородочной областях, распространяется вверх, на околоушные и щечные области, вниз, на шею. Кожа над инфильтратом спаяна, в первые дни заболевания в цвете не изменена, в дальнейшем приобретает красный оттенок, иногда на ней видны синевато-багровые пятна или пузыри, при пальпации инфильтрат плотный, участков флюктуации не определяют, но часто отмечают крепитацию.
Рот больного полуоткрыт, из него вытекает густая, вязкая слюна. Открывание рта ограниченно и резко болезненно. Прием пищи и разговор затруднены, речь невнятная. Слизистая оболочка подъязычных складок резко приподнята, выбухает в виде валика, который выше коронок зубов. На поверхности слизистой оболочки фибринозный налет. Язык приподнят к нёбу, обложен, изо рта гнилостный запах.
Острый увулит
Острое воспаление небного язычка наиболее часто является результатом инфекции или травмы. Острую инфекцию язычка следует подозревать, когда язычок является наиболее воспаленной структурой задней части глотки у пациента с лихорадкой. Инфекционное воспаление небного язычка обычно происходит в контексте фарингита, изолированный острый увулит явление очень редкое.
Источники (ссылки)[править]
Хирургическая стоматология и челюстно-лицевая хирургия [Электронный ресурс] : Национальное руководство / Под ред. А.А. Кулакова, Т.Г. Робустовой, А.И. Неробеева. — М. : ГЭОТАР-Медиа, 2015. — (Серия «Национальные руководства»). — https://www.rosmedlib.ru/book/ISBN9785970437278.html
Терапевтическая стоматология [Электронный ресурс] : национальное руководство / под ред. Л.А. Дмитриевой, Ю.М. Максимовского. — 2-е изд., перераб. и доп. — М. : ГЭОТАР-Медиа, 2015. — https://www.rosmedlib.ru/book/ISBN9785970434765.html
Дополнительная литература (рекомендуемая)[править]
Действующие вещества[править]
Источник
