Абсцесс миндалин код по мкб 10
Утратил силу — Архив
Также:
H-S-043

РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Архив — Клинические протоколы МЗ РК — 2007 (Приказ №764)
Категории МКБ:
Перитонзиллярный абсцесс (J36)
Общая информация
Краткое описание
Паратонзиллит — это острое воспаление околоминдаликовой клетчатки, которое возникает на фоне сенсибилизации к микробным антигенам миндалин, являющихся основным источником инфицирования.
Код протокола: H-S-043 Паратонзиллярный абсцесс (паратонзиллит, флегмонозная ангина)
Профиль: хирургический
Этап: стационар
Код (коды) по МКБ-10: J 36 Перитонзиллярный абсцесс
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники. Стандарты лечения
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Мобильное приложение «MedElement»
— Профессиональные медицинские справочники
— Коммуникация с пациентами: вопросы, отзывы, запись на прием
Скачать приложение для ANDROID / для iOS
Классификация
По локализации патологического процесса в околоминдаликовой клетчатке различают следующие виды абсцессов: [1, 3, 5 ]
— передневерхний ( 67,3%-75%);
— задневерхний (12,1%);
— задний (8,6%);
— наружный или боковой (4,8%);
— передний (1,1%);
— нижний (0,6%);
— двусторонний (3,6%).
— острые (97,1 %);
— подострые (2,1%);
— часто рецидивирующие (0,6%);
— хронические (0,2 %).
По стадии развития заболевания:
— экссудативно-инфильтративная;
— стадия абсцесса;
— стадия обратного развития.
Диагностика
Диагностические критерии
Жалобы и анамнез: боль в глотке, чаще всего с одной стороны и, как правило, после перенесенной ангины. Интенсивность болей иногда достигает такой степени, что заставляет больного отказываться не только от приема пищи и жидкости, но и лекарственных препаратов. Появляется головная боль, разбитость. Температура тела достигает 38-40°С. [4]А
Физикальное обследование: появляется классическая триада паратонзиллярного абсцесса — обильное слюнотечение, тризм жевательной мускулатуры и открытая гнусавость.
Лабораторные исследования
В развернутых клинических анализах наблюдается картина, характерная для острого инфекционно-гнойного процесса — повышение уровня лейкоцитов в крови, повышение СОЭА. В общем анализе мочи выраженных отклонений от нормы не наблюдается.
Инструментальные исследования
При фарингоскопии отмечается ассиметрия зева вследствие резкого отека и гиперемии тканей вокруг миндалины (дужки, мягкое небо, язычок), выпячивание небной миндалины из тонзиллярной ниши и смещение ее к средней линии А.
Показания для консультации специалистов: инфекционист, онколог, гематолог, кожвенеролог.
Основные диагностические мероприятия:
1. Общий анализ крови (6 параметров) — предоперационно.
2. Общий анализ мочи — предоперационно.
3. Определение глюкозы — предоперационно.
4. ЭКГ — предоперационно.
5. Флюорография — предоперационно.
6. Микрореакция — предоперационно.
7. Бактериологическое исследование слизи из ротоглотки — предоперационно.
Дополнительные диагностические исследования:
1. Соскоб на яйца глист — требование СЭС.
Дифференциальный диагноз
При дифтерии может развиться припухлость, похожая на паратонзиллит. Однако, при дифтерии, как правило, бывают налеты и отсутствует тризм, а в мазке обнаруживаются бациллы Леффлера.
При инфекционном мононуклеозе также бывают ангиноподобные изменения в глотке, а также аденоспленомегалия и гематологические изменения — лейкоцитоз и большое количество атипичных моноцитов.
Необходимо исключить и опухолевые заболевания — рак, саркому и др., которые не сопровождаются обычно повышением температуры, сильной болью в глотке. Отсутствует и болезненность при пальпации, припухлости в глотке и регионарных лимфатических узлов.
При сифилисе на одной из миндалин образуется сифилома (твердый шанкр), возможно увеличение, гиперемия одной миндалины, сопровождающееся углочелюстным лимфаденитом, но отсутствует боль в глотке. Основой диагностики является реакция Вассермана и гистологическое исследование кусочка ткани.
При лейкемических инфильтратах, при лейкозах окончательный диагноз позволяют установить показатели гемограммы — гиперлейкоцитоз., наличие в крови молодых бластных кроветворных клеток – гемоцитобластов, миелобластов при отсутствии переходных форм от молодых к зрелым.
Для скарлатины характерны сыпь и определенные эпидемиологические данные. Дифференцирование с рожей глотки осуществляется на основании характерной для нее диффузной гиперемии и отечности с блестящим фоном слизистой оболочки, а при буллезной форме рожи чаще на мягком небе обнаруживаются пузыри; это заболевание протекает без тризма. [ 1,2,3]
Лечение
Тактика лечения
Лечение может быть консервативным в 1-й стадии заболевания, и хирургическим в стадии абсцесса – вскрытие гнойника.
При вскрытии паратонзиллярного абсцесса или инфильтрата чаще всего используется местная аппликационная анестезия, дополненная инфильтративной.
Делается неглубокий (0,5 см) разрез скальпелем в месте наибольшего выбухания инфильтрата, а затем проникаем в глубину щипцами Гартмана и раскрываем их примерно на 4 см, вскрывая абсцесс.
Цели лечения: в 1-й стадии антибактериальная, противовоспалительная, дезинтоксикационная. В стадии нагноения — вскрытие абсцесса.
Немедикаментозное лечение: постельный режим, щадящая диета, теплое питье.
Медикаментозное лечение
Антибиотики: амоксициллин + клавулановая кислота таблетки, покрытые оболочкой 250 мг/125 мг, 500 мг/125 мг, 875 мг/125 мг, порошок для приготовления раствора для внутривенного введения во флаконах 500 мг/100 мг; ровамицин 6 млн ЕД 2 раза/день; гемодез 400,0 №3; метронидазол 100 мл №3; метамизол натрия 50% 2,0 №5; дифенгидрамин 1% 1,0 №.5.
При вскрытии абсцесса с целью обезболивания – новокаин 1%-10,0 мл, фурациллин 1:5000 400,0 — для обработки раны.
Для лечения и профилактики возникновения микоза при длительной массивной антибиотикотерапии – итраконазол 200 мг 2 раза в день, в течение 7 дней.
Профилактические мероприятия: рациональное лечение инфекционных ангин, хронического тонзиллита и его обострений.
Дальнейшее ведение: в плановом порядке через 1-1,5 мес. рекомендуется оперативное лечение хронического тонзиллита – двухсторонняя тонзиллэктомия.
Перечень основных медикаментов
Микробиологические исследования возбудителей заболевания, выполненные в последние годы отечественными и зарубежными авторами, подтвердили важную этиологическую роль бета-гемолитического срептококка группы А.
Антибиотики с учетом чувствительности микрофлоры.
1. Амоксициллин + клавулановая кислота, табл. 250 мг/125 мг, 500 мг/125 мг, 875 мг/125 мг, порошок для приготовления раствора для внутривенного введения 500 мг/100 мг
2. *Цефуроксим порошок для приготовления раствора для инъекций во флаконе 750 мг, 1.5 гр
3. *Цефтазидим порошок для приготовления раствора для инъекций во флаконе 500 мг, 1 гр, 2 г
4. *Цефазолин 1-2 мг 2 раза /сут. в/в
5. *Метронидазол 100,0 в/в
6. *Гемодез 400,0 в/в
Учитывая сенсибилизацию организма возбудителями заболевания назначаются десенсибилизирующие средства:
7. Дифенгидрамин 1%-1,0 в/м или цетиризин 0,1 внутрь 1 раз/сут.
8. Анальгетики при болях — наиболее безопасен *парацетамол, а также метамизол натрия 50%-2,0 в/м. Для орошения слизистой зева растворы антисептиков:* фурациллин 1:5000
9. *Итраконазол оральный раствор 150 мл – 10 мгмл
10. *Итраконазол 100 мг, капс.
Индикаторы эффективности лечения: отсутствие признаков воспаления глотки, отсутствие послеоперационных осложнений.
* – препараты, входящие в список основных (жизненно важных) лекарственных средств.
Госпитализация
Показания для госпитализации: экстренная.
Информация
Источники и литература
- Протоколы диагностики и лечения заболеваний МЗ РК (Приказ №764 от 28.12.2007)
- 1.Пальчун В.Т., Преображенский Н.А. Болезни уха, горла и носа. С.154-161, 1983.
2. Таукелева С.А. Паратонзиллит. Алматы. С. 38-43, 1997.
3. Извин А.И. Клинические лекции по оториноларингологии,Тюмень,2004 С.
4. Клинические рекомендации, основанные на доказательной медицине: Пер. с англ. / Под
ред. И.Н.Денисова, В.И.Кулакова, Р.М. Хаитова.- М.: ГЭОТАР-МЕД, 2001.- С. 21-23.
5. Пальчун В.Т., Лучихин Л.А. Паратонзиллит – особенности тактики ./ Научная сеть.-С
1-7. / https:// www. osdm.org
- 1.Пальчун В.Т., Преображенский Н.А. Болезни уха, горла и носа. С.154-161, 1983.
Информация
Жайсакова Д.Е. д.м.н., профессорзав. каф. оториноларингологии КазНМУ.
Кудайбергенова С.Ф. к.м.н. доцент каф. оториноларингологии КазНМУ.
Прикреплённые файлы
Внимание!
Если вы не являетесь медицинским специалистом:
- Занимаясь самолечением, вы можете нанести непоправимый вред своему здоровью.
- Информация, размещенная на сайте MedElement и в мобильных приложениях «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта», не может и не должна заменять очную консультацию врача.
Обязательно
обращайтесь в медицинские учреждения при наличии каких-либо заболеваний или беспокоящих вас симптомов.
- Выбор лекарственных средств и их дозировки, должен быть оговорен со специалистом. Только врач может
назначить
нужное лекарство и его дозировку с учетом заболевания и состояния организма больного.
- Сайт MedElement и мобильные приложения «MedElement (МедЭлемент)», «Lekar Pro»,
«Dariger Pro», «Заболевания: справочник терапевта» являются исключительно информационно-справочными ресурсами.
Информация, размещенная на данном
сайте, не должна использоваться для самовольного изменения предписаний врача.
- Редакция MedElement не несет ответственности за какой-либо ущерб здоровью или материальный ущерб, возникший
в
результате использования данного сайта.
Источник
Паратонзиллярный абсцесс – самая тяжелая стадия острого бактериального воспаления гланд. Второе название заболевания – флегмонозная ангина. Представляет собой воспаление околоминдаликовой клетчатки. Патология опасна прорыванием абсцесса и попаданием гнойного содержимого в кровь, поэтому требует срочной медицинской помощи.
Что такое паратонзиллярный абсцесс?
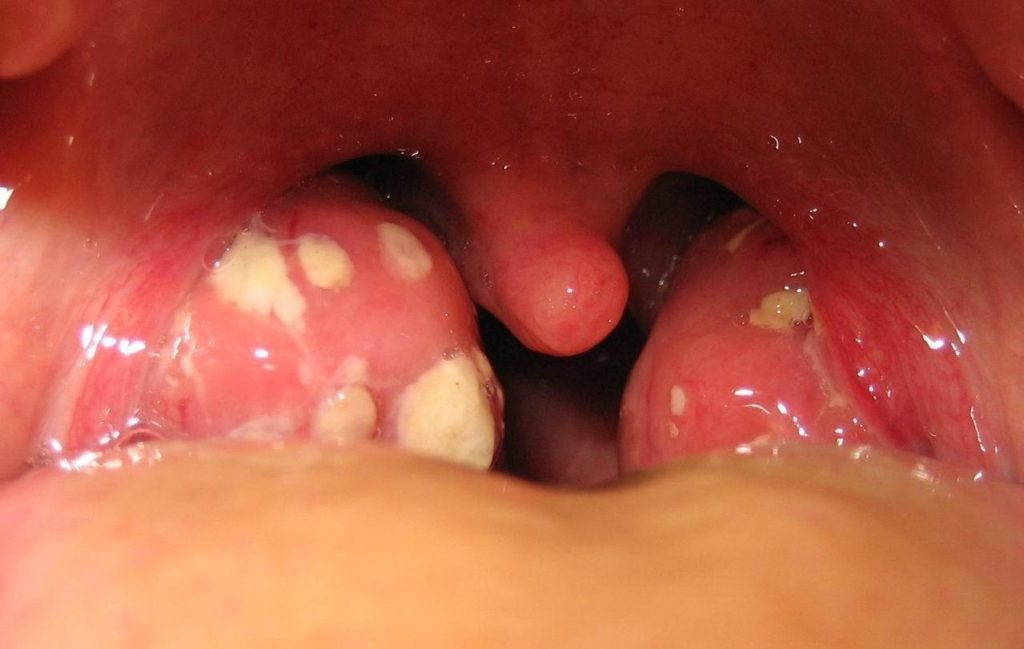
При паратонзиллите на миндалинах или около них образуются гнойники
Патология представляет собой воспалительный процесс в тканях миндалин и вокруг них. В патологический процесс вовлекаются ткани вокруг миндалин. При абсцессе формируется полость, наполненная гноем, которая может значительно увеличиваться в размерах, нарушая дыхательную функцию.
Паратонзиллярный абсцесс на фото представляет собой выраженное увеличение и отек ткани вокруг миндалин. Чаще всего бывает односторонним, однако может наблюдаться и двустороннее формирование гнойных полостей. Двусторонний абсцесс встречается очень редко и очень опасен.
Патология диагностируется у пациентов старше 14 лет. Взрослые сталкиваются с абсцессом реже, чем подростки и молодые люди.
Наибольшая частота случаев развития паратонзиллита (второе название болезни) наблюдается осенью и зимой, в период снижения иммунитета и сезонных ОРВИ.
Справка! Паратонзиллярному абсцессу присвоен код по МКБ-10 J36.
Причины развития и факторы риска
Основная причина развития – хронический тонзиллит. Это заболевание характеризуется периодическими обострениями, при которых переходит в острую форму, или гнойную ангину. Паратонзиллярный абсцесс представляет собой крайнюю степень острой ангины и чаще всего развивается из-за сильного снижения иммунитета.
Основные причины:
- заражение стафилококком или стрептококком;
- осложнения после частичного удаления миндалин;
- хронические заболевания миндалин, носовых пазух или среднего уха;
- запущенный кариес;
- механическое повреждение миндалин или ткани глотки.
Паратонзиллит представляет собой заболевание бактериальной природы, поэтому развивается вследствие распространения инфекции на ткани вокруг миндалин. Наиболее вероятным очагом заражения являются инфицированные миндалины, поэтому абсцесс развивается на фоне недолеченной гнойной ангины или обострения хронического тонзиллита.
Обратите внимание! В редких случаях болезнь может возникнуть у человека со здоровыми миндалинами, вследствие снижения местного иммунитета и распространения инфекции с инфицированных зубов и десен.
Одной из неочевидных причин развития абсцесса являются травмы миндалин. Это происходит вследствие механического повреждения тканей гланд при глотании жесткой и грубой пищи. Чаще всего такая причина выявляется у людей с сахарным диабетом, так как на фоне этого заболевания повышается восприимчивость к инфекциям и замедляется процесс регенерации тканей.
В случае выраженного иммунодефицита, причиной развития паратонзиллита может выступать гайморит или острый отит среднего уха. Эти заболевания вызваны бактериальной инфекцией, которая может распространиться на другие ЛОР-органы, в том числе и миндалины.

Гланды можно “поцарапать” жесткой едой (особенно если проглатывать ее кусками, торопясь)
Паратонзиллярный абсцесс (в МКБ-10 обозначается кодом J36) может появиться вследствие инфицирования околоминдаликовой клетчатки после хирургического удаления миндалины. Это наблюдается в случаях частичного удаления гланд в рамках лечения хронического тонзиллита.
Факторы, предрасполагающие к развитию этого опасного заболевания:
- снижение иммунитета;
- курение;
- неправильное лечение бактериального воспаления миндалин;
- хронический очаг инфекции в ротовой полости или носоглотке;
- дефицит витаминов;
- переохлаждение;
- декомпенсированный сахарный диабет.
Причиной паратонзиллярного абсцесса у детей является хронический тонзиллит, аденоидит и снижение иммунитета, вызванное этими заболеваниями.
Классификация
Паратонзиллярный абсцесс классифицируют по характеру изменений пораженной ткани и по локализации нарыва.
По характеру изменений выделяют три формы заболевания:
- Отечный паратонзиллит. Пораженные ткани отекают, выраженные признаки острого воспалительного процесса отсутствуют, специфических симптомов не наблюдается. Этот этап можно назвать начальным, на этой стадии абсцесс диагностируется очень редко.
- Инфильтрационная форма паратонзиллита, при которой абсцесс (нарыв) только формируется. На этом этапе наблюдаются следующие симптомы: отек и покраснение околоминдаликовой клетчатки, повышение температуры тела, боль при глотании.
- Абсцедирующая форма паратонзиллита. Эта стадия диагностируется спустя 5-8 дней после начала патологического процесса в тканях вокруг миндалин. На данной стадии наблюдается выпячивание пораженной околоминдаликовой клетчатки и видимая деформация зева из-за абсцесса. Появляются острые симптомы.
Так как на первых двух стадиях абсцесс как таковой еще не сформирован и характерные признаки отсутствуют, болезнь сложно диагностировать. Пациент обращается к врачу только при появлении острой боли и нарушении глотания, которые появляются на абсцедирующей стадии паратонзиллита.
С учетом статус локалис (особенности расположения), паратонзиллярный абсцесс бывает четырех видов:
- передний – поражаются ткани над миндалиной;
- задний – гнойная полость располагается между небно-глоточной дужкой и миндалиной;
- нижний – формируется между нижней частью гланды и стенкой глотки;
- наружный – воспаление локализовано между боковой частью миндалины и стенкой глотки.
Чаще всего диагностируется передний абсцесс – на его долю приходится 75% всех случаев. Наиболее редкая и самая опасная патология – это наружный абсцесс, так как гнойник препятствует дыханию.
Симптомы

Помимо острой боли в горле, человек страдает от симптомов общей интоксикации
В подавляющем большинстве случаев наблюдается односторонний абсцесс. Это обуславливает главный симптом заболевания – острую боль с одной стороны горла, усиливающуюся при глотании. На двусторонний абсцесс приходится около 5% всех случаев.
Особенности боли при абсцессе:
- обостряется при попытке сглотнуть;
- спустя 2-3 дня становится постоянной;
- не купируется обезболивающими препаратами и леденцами от боли в горле;
- иррадиирует в ухо и нижнюю челюсть;
- носит острый, режущий характер.
Так как абсцесс представляет собой гнойное образование, спустя несколько дней после его появления появляются симптомы интоксикации. К ним относят:
- повышение температуры выше 38.5 градусов;
- сильную головную боль;
- увеличение лимфоузлов на шее;
- постоянную слабость.
При появлении таких симптомов пациенту необходимо срочно обратиться к врачу, иначе паратонзиллит будет прогрессировать, ухудшая самочувствие. Спустя несколько дней после образования нагноения появляется резкий гнилостный запах изо рта, затем появляется спазм мышц, участвующих в процессе жевания, речь становится гнусавой. Гнойник мешает прохождению пищи, поэтому она может забрасываться в носоглотку.
Диагностика
При паратонзиллярном абсцессе домашнее лечение недопустимо, необходимо проконсультироваться с врачом при первых признаках образования гнойника в горле. Диагноз ставится на основании:
- общего осмотра и фарингоскопии;
- сбора жалоб;
- общего анализа крови;
- УЗИ шеи.
Характерная особенность абсцесса – усиление боли при повороте головы в пораженную сторону. Из-за этого пациенты постоянно ходят с немного наклоненной головой в сторону здоровой миндалины, что позволяет врачам безошибочно диагностировать абсцесс визуально.
Как лечить паратонзиллярный абсцесс
Из-за риска опаснейших осложнений обращение к врачу обязательно
При паратонзиллярном абсцессе симптомы нарастают очень быстро, поэтому важно обратиться к врачу при появлении первых признаков заболевания. Болезнь опасна осложнениями, поэтому лечение проводится только в стационаре.
Существует два метода лечения – медикаментозный и хирургический. Их сочетание позволяет избавиться от абсцесса быстро, и уже после нескольких дней пребывания в стационаре пациента выписывают. При наличии противопоказаний к хирургическому лечению, проводится только медикаментозная терапия.
Практически во всех случаях абсцесс вскрывается самостоятельно примерно на 6-7 день после образования гнойника. Это опасно осложнениями вследствие попадания гнойных масс в кровь и инфицирования органов дыхательной системы.
Медикаментозное лечение
Медикаментозная терапия проводится с помощью антибиотиков. Пациентам назначают препараты широкого спектра действия, активные в отношении стрептококков и стафилококков. Чтобы обеспечить быстрый эффект, препараты вводятся внутримышечно.
После того, как абсцесс прорвется самостоятельно, врач берет образец его содержимого на анализ, по результату которого схема лечения корректируется с учетом возбудителя болезни.
Если выбрано медикаментозное лечение, пациент остается в стационаре до тех пор, пока абсцесс не вскроется и его содержимое не будет полностью удалено. Все это время продолжается терапия антибиотиками.
Хирургическое лечение
Наиболее эффективный метод – это вскрытие скальпелем паратонзиллярного абсцесса. Процедура проводится под местной анестезией.
Врач скальпелем вскрывает абсцесс, после чего применяется дренирование для удаления гнойного содержимого. Нередко требуется повторное дренирование, так как через несколько часов полость снова заполняется гноем.
Для уменьшения риска осложнений, пациент принимает антибиотики до процедуры, и еще некоторое время после вскрытия паратонзиллярного абсцесса.
После вскрытия паратонзиллярного абсцесса необходимо:
- соблюдать постельный режим;
- полоскать горло антисептическими средствами;
- принимать антибиотики;
- принимать обезболивающие препараты;
- увеличить потребление воды.
При паратонзиллярном абсцессе после вскрытия может применяться физиотерапия, но не раньше, чем через неделю после дренирования полости.
Если заболевание стало осложнением хронического тонзиллита и существует риск повторного образования абсцесса, принимается решение об удалении миндалин. Такая процедура может проводится одновременно со вскрытием абсцесса.
Возможные осложнения

Возникает риск попадания в кровь инфекции
Осложнения после паратонзиллярного абсцесса очень опасны и связаны с инфицированием расположенных рядом органов и лимфатических узлов. Среди возможных осложнений:
- сепсис (заражение крови гноеродными бактериями);
- гнойное воспаление мягких тканей шеи;
- стеноз и отек гортани, приводящий к удушью и летальному исходу;
- воспаление средостения.
Чтобы избежать осложнений, необходимо придерживаться рекомендаций врача. Антибактериальные препараты принимают в течение 7 дней после вскрытия абсцесса.
Прогноз
Несмотря на тяжелые симптомы, паратонзиллярный абсцесс горла в 95% случаев успешно лечится, с условием своевременного обращения к специалисту. Лечение длительное и растягивается на 3-4 недели. В первую неделю практикуется лечение в стационаре. Затем, если абсцесс был вскрыт, пациента выписывают, но в домашних условиях продолжается антибактериальная терапия.
После курса антибиотиков может назначаться физиотерапия для профилактики повторного развития заболевания и ускорения восстановления ткани миндалин.
Прогноз неблагоприятный, если гнойное воспаление перешло на соседние органы или бактерии попали в кровь, что требует длительного лечения в стационаре и применения сильнодействующих средств. В тяжелых случаях паратонзиллярный абсцесс может привести к удушью.
Профилактика
Чтобы не допустить развития паратонзиллита, необходимо своевременно лечить любые инфекционные заболевания. В первую очередь это относится к хроническому тонзиллиту. Обязательно нужно регулярно посещать стоматолога и своевременно проводить санацию ротовой полости. Запущенный кариес, воспаление десен, зубной камень на фоне хронических инфекций горла – все это потенциально опасно абсцессом миндалин.
Пациентам, в течение долгого времени страдающих хроническим тонзиллитом, рекомендуется провести тонзиллэктомию – операцию по удалению миндалин. Решение о необходимости удаления гланд принимает врач, в случае неэффективности консервативной терапии хронического заболевания горла.
В числе профилактических мер – повышение иммунитета, что особенно важно при хроническом тонзиллите. Для этого могут применяться иммуностимуляторы, в том числе растительные (эхинацея), витаминные препараты, закаливание.
Паратонзиллярный абсцесс очень опасен и может привести к тяжелым осложнениям, поэтому его недопустимо лечить самостоятельно.
Источник
