А синдром недостаточности кровообращения пропедевтика

1. Определение Недостаточность кровообращения (сердечно-сосудистая недостаточность) — патологическое состояние, при котором сердечно-сосудистая система не способна обеспечить организм необходимым количеством кислорода и питательных веществ для сохранения нормального тканевого обмена.
2. Классификация В практической работе используется классификация недостаточности кровообращения, предложенная Г. Ф. Лангом (1935 г.).
I. Острая недостаточность кровообращения.
1. Сердечная (лево- и правожелудочковая).
2. Сосудистая (обморок, коллапс, шок).
II. Хроническая недостаточность кровообращения.
1. Сердечная.
2. Сосудистая.
3. Этиология и патогенез Острая сердечная недостаточность возникает вследствие остро развивающегося падения сократительной способности миокарда одного из желудочков сердца. Острая левожелудочковая недостаточность развивается при внезапном снижении сократительной функции левого желудочка (при сохранении функции правого). В основе ее лежит переполнение сосудов легких, перевозбуждение дыхательного центра, вследствие чего развиваются удушье (сердечная астма) и отек легких. Причинами этого состояния чаще всего являются инфаркт миокарда и гипертонический криз. Клинически острая левожелудочковая недостаточность проявляется вынужденным положением больного, ортопноэ, цианозом, частым пульсом малого наполнения (pulsus frequens et vacuus), обилием влажных незвучных мелкопузырчатых хрипов в легких. Из-за пропотевания в просвет альвеол плазмы крови может развиться отек легких: усиливается удушье, дыхание становится клокочущим, выделяется обильная пенистая мокрота розовой окраски. Количество влажных хрипов над легкими увеличивается, появляются крупнопузырчатые хрипы. Отек легких — это состояние, требующее неотложных лечебных мероприятий.
Острая правожелудочковая недостаточность наблюдается при эмболии легочной артерии или ее ветвей тромбами из вен большого круга или из правых отделов сердца. У больных внезапно учащается дыхание, появляются цианоз, чувство давления и боли в грудной клетке. Пульс становится частым и малым (pulsus frequens et parvus). Артериальное давление падает, венозное — повышается. Появляются признаки застоя в большом круге кровообращения. Набухают шейные вены, увеличивается печень. Это состояние также требует срочной врачебной помощи.
Острая сосудистая недостаточность возникает при нарушении соотношения между емкостью сосудистого русла и объемом циркулирующей крови. Она развивается при уменьшении массы циркулирующей крови вследствие острой кровопотери, резкого обезвоживания организма или при падении сосудистого тонуса. Кровообращение органов и в первую очередь головного мозга уменьшается. Острая сосудистая недостаточность проявляется в виде обморока, коллапса или шока. Обморок — это кратковременное падение артериального давления и связанное с ним расстройство мозгового кровообращения, что сопровождается потерей сознания, бледностью, учащением пульса малого наполнения. Обморок возникает при сильном болевом или психоэмоциональном раздражении (испуге), он может быть также ортостатической природы. Коллапс и шок наблюдаются при травмах, больших кровопотерях, ожогах, интоксикациях, анафилаксии, обезвоживании и других патологических состояниях. Для них характерно выраженное и длительное снижение артериального давления с нарушением функции головного мозга и других жизненно важных органов.
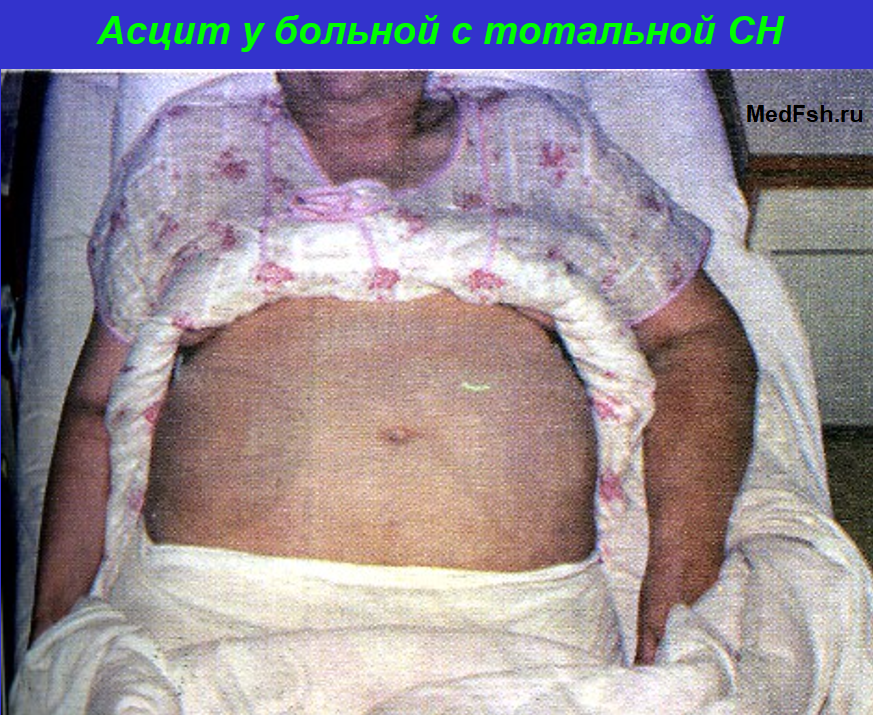
Хроническая сердечная недостаточность является следствием снижения сократительной функции миокарда в результате очагового или диффузного его поражения (кардиосклероза длительной пертензии пороковердца, миокардиодистрофии. Она приводит к падению систолического объема левого, правого или обоих желудочков сердца, венозному застою в соответствующем круге кровообращения и дистрофическим изменениям внутренних органов. Субъективно сердечная недостаточность проявляется прежде всего одышкой, которая вначале ощущается только при физической нагрузке, а затем и в покое. Ранними объективными признаками сердечной недостаточности являются периферический цианоз, особенно губ и ногтевых лож (акроцианоз), и тахикардия. В дальнейшем появляются влажные мелкопузырчатые незвучные («застойные») хрипы в нижних отделах легких, отеки подкожной клетчатки, гидроторакс, гидроперикард, асцит, гепатомегалия.
4. Клиническая картина Согласно классификации Н. . Стражеско и В. . Василенко (1935 г.), в развитии хронической сердечной недостаточности наблюдаются 3стадии.
В I стадии признаки недостаточности кровообращения (одышка, тахикардия, цианоз) отсутствуют в покое и появляются только при физической нагрузке.
Во II стадии эти признаки имеют место и в состоянии покоя. Данная стадия разделяется на два периода: IIА и IIБ.
При недостаточности IIА стадии признаки застоя отмечаются в одном круге кровообращения — недостаточность может быть левожелудочковой (одышка, цианоз, тахикардия, приступы сердечной астмы, особенно по ночам, «застойные» хрипы в легких) или правожелудочковой (одышка, цианоз, тахикардия, гепатомегалия, периферические и полостные отеки).
IIБ стадия — это тотальная сердечная недостаточность с застоем в обоих кругах кровообращения.
III стадия характеризуется постоянным наличием симптомов сердечной недостаточности и дистрофическими изменениями органов и тканей. Клиническими проявлениями последних являются желтуха, асцит, кахексия, трофические изменения кожи (пигментация, язвы).
Хроническая сосудистая недостаточность характеризуется снижением тонуса гладкой мускулатуры сосудистых стенок, что приводит к развитию артериальной гипотензии, нарушению венозного возврата и поступлению крови из депо. В ее развитии ведущую роль играют нарушения регуляции сосудистого тонуса нейрогенной, нейрогуморальной или эндокринной природы, а также изменения гладких мышц сосудистой стенки. Хроническая сосудистая недостаточность может быть системной, когда в процесс вовлекаются все или большинство сосудистых областей, и местной, например, при варикозном расширении вен конечностей. Наиболее частыми жалобами являются общая слабость, повышенная утомляемость, головные боли, похолодание и покалывание в пальцах рук и ног. Отмечаются бледность кожи и слизистых, «мраморная кожа» (иногда только на конечностях), отеки по утрам, исчезающие при движении; пульс обычно малого наполнения, артериальное давление снижено.
Источник
Теория по пропедевтике внутренних болезней: Синдром недостаточности кровообращения. Хроническая сердечная недостаточность: жалобы, признаки, исследование…
При создании данной страницы использовалась лекция по соответствующей теме, составленная Кафедрой внутренних болезней БашГМУ
Навигация:
- Хроническая сердечная недостаточность: жалобы
- Одышка
- Кашель
- Данные клинического исследования
- Острая левожелудочковая недостаточность — приступы удушья (сердечная астма)
- Понятие о легочном сердца (хроническая правожелудочковая СН)
- Цианоз
- Отеки
Хроническая сердечная недостаточность (ХСН)
ХСН — клинический синдром, характеризующийся одышкой, тахикардией, слабостью, усиливающимися или провоцирующимися физической нагрузкой (по возможности и в покое) и возникающими вследствие снижения сократительной способности миокарда, подтвержденной ЭхоКГ или иными инструментальными методами исследования.
Дополнительный признак – уменьшение или исчезновение симптомов при назначении препаратов, используемых для лечения ХСН
Жалобы
Боли в области сердца (кардиалгии) – один из наиболее частых симптомов различных заболеваний сердца, значение имеет болевой синдром при развитии коронарной недостаточности у больных ИБС (стенокардии и инфаркта миокарда).
Важнейшие гемодинамические следствия СН:
- относительное или абсолютное уменьшение сердечного выброса (ударного, минутного объема сердца);
- повышение конечного диастолического давления в желудочке;
- расширение сердца (миогенная дилатация);
- застой крови в венозном русле малого или/и большого кругов кровообращения.
Запомните!
При левожелудочковой СН развивается застой крови в малом круге кровообращения, а при правожелудочковой — в венозном русле большого круга.
Важнейшими проявлениями хронической левожелудочковой СН являются:
- одышка,
- кашель,
- кровохарканье,
- влажные незвонкие мелкопузырчатые хрипы в задненижних отделах легких.
Одышка
Причины одышки у больных с ХСН:
- существенные нарушения вентиляционно-перфузионных соотношений в легких (резкое замедление тока крови через нормально или даже гипервентилируемые альвеолы);
- отек межальвеолярной стенки и повышение ригидности альвеол, что приводит к уменьшению их растяжимости;
- нарушение диффузии газов через утолщенную альвеолярно-капиллярную мембрану.
Кашель
Причины у больных с ХСН:
- длительный застой крови в легких, набухание слизистой бронхов и раздражение соответствующих кашлевых рецепторов («сердечный бронхит»).
Запомните!
Для кардиальной одышки и кашля характерно усиление (или их появление) в горизонтальном положении больного, при котором усиливается приток крови к правому сердцу, что способствует еще большему переполнению малого круга кровообращения.
Данные клинического исследования
- Наиболее специфические симптомы:
- Смещение верхушечного толчка латеральнее левой среднеключичной линии,
- Повышение давления в яремных венах,
- Выслушивание при аускультации сердца III тона ( ритм галопа);
- Менее специфические симптомы:
- Тахикардия,
- Влажные хрипы при аускультации сердца,
- Увеличение печени,
- Периферические отеки.
Лабораторные исследования:
- Общий анализ крови,
- Компенсация мочевины и креатинина – выявление почечной недостаточности при ХСН,
- Электролиты – выявление электролитного дисбаланса,
- Определение концентрации билирубина и активности в крови печеночных ферментов,
- Альбумины.
ХСН — специальные исследования:
Всем пациентами с подозрением на ХСН необходимо провести:
- ЭКГ в 12 отведениях для определения:
- нарушений ритма,
- выявления перенесенности инфаркта миокарда,
- гипертрофии желудочков;
- Рентгенография грудной клетки;
- Эхо КГ для определения:
- типа нарушения функции сердца,
- выраженности нарушения функции сердца,
- потенциально обратимых причин ХСН.
Острая левожелудочковая недостаточность — приступы удушья (сердечная астма)
Связаны:
- с острой левожелудочковой СН, обусловленной ишемией или острым инфарктом миокарда,
- нарушениями ритма сердца,
- резким подъемом АД.
Запомните!
Для сердечной астмы характерны:
- приступообразно наступающее удушье, положение ортопноэ, увеличение или появление в легких влажных незвонких мелкопузырчатых хрипов;
- для альвеолярного отека легких, сопровождающегося пропотеванием плазмы в просвет альвеол, а затем попаданием ее в бронхи и трахею, характерны внезапно наступающее удушье, клокочущее дыхание, липкий холодный пот, пенистая кровянистая (розовая), крупнопузырчатые влажные хрипы над всей поверхностью легких.
Понятие о легочном сердца (хроническая правожелудочковая СН)
Объективные признаки, обусловленные застоем крови в венозном русле большого круга кровообращения:
- цианоз,
- отеки,
- водянка полостей (асцит, гидроторакс, гидроперикард),
- увеличение печени,
- отек мошонки и полового члена и др.
Цианоз
Обусловлен замедлением кровотока на периферии, в результате чего увеличивается экстракция кислорода тканями, что приводит к увеличению содержания восстановленного гемоглобина выше 40-50 г/л и сопровождается периферическим цианозом — акроцианозом.
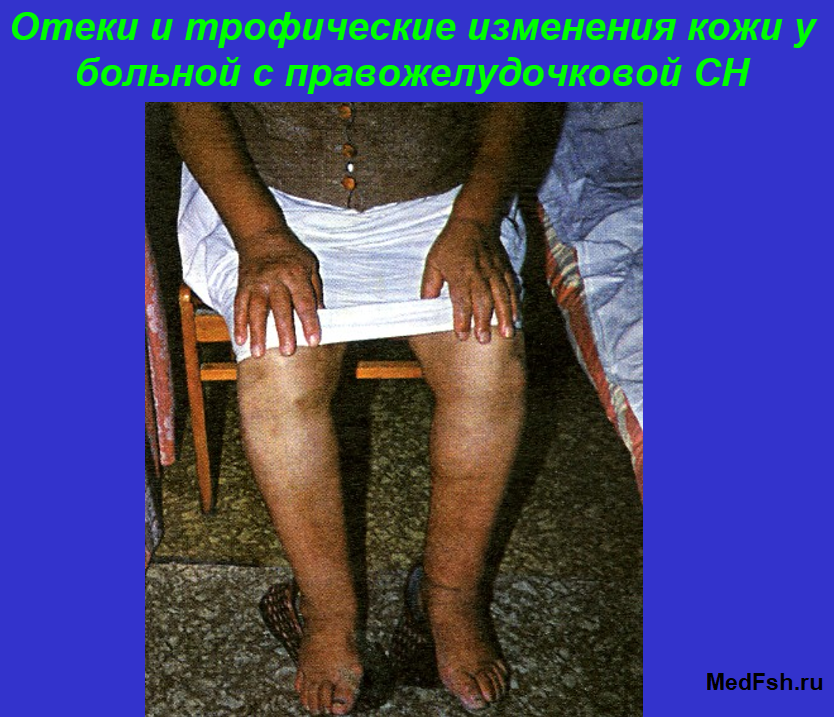
Отеки
У больных с правожелудочковой СН обусловлены:
- увеличением гидростатического давления в венозном русле большого круга кровообращения;
- снижением онкотического давления плазмы (ОДП) в результате застоя крови в печени и нарушения синтеза белков;
- нарушением проницаемости сосудов;
- задержкой натрия и воды, вызванной активацией ренин-ангиотензин-альдостероновой системы (РААС), возникающей в ответ на артериальную гиповолемию.
Запомните!
Для отеков, обусловленных правожелудочковой СН, характерны:
- первоначальное появление на стопах, голенях;
- сочетание с выраженным периферическим акроцианозом;
- усиление или появление отеков к вечеру.
4
0
Источник
Патологическое состояние, при котором сердечно-сосудистая система не способна доставлять органам и тканям необходимое для их жизнедеятельности количество крови. Выделяют сердечную и сосудистую недостаточность.
Сердечная недостаточность — результат снижения сократительной функции миокарда. Разнообразные причины этого можно объединить в 3 группы. 1) Перегрузка сердца давлением (гипертоническая болезнь, стеноз аорты). 2) Перегрузка объемом (недостаточность аортального и митрального клапанов). 3) Первично миокардиальная (метаболическая) недостаточность сердца (инфекционные заболевания, тиреотоксикоз).
Патофизиология. Сердце при сердечной недостаточности не подчиняется закону Старлинга-Франка. Оно и не принимает всю притекающую кровь, и не выбрасывает всю кровь, скопившуюся в его полостях к концу диастолы. Результатом этого является: а) уменьшение систолического (минутного) объема и б) застой крови на путях притока. Падение минутного объема приводит к компенсаторному выходу крови из депо, задержке соли и воды в организме. Количество циркулирующей крови возрастает, однако, из-за слабости сердца большая её часть скапливается в венозной системе. Венозное давление повышается, что способствует задержке жидкости в межтканевых пространствах и формированию отеков. Уменьшение минутного объема приводит к замедлению движения крови в капиллярах и повышенной утилизации О2/60-70% вместо 30% в норме/.Однако и это не устраняет гипоксию. Оттекающая кровь богата СО2 и органическими кислотами и бедна О2. Развивается ацидоз.
Клиническая картина. Клиническая сердечная недостаточность подразделяется на острую и хроническую с преимущественным поражением правого или левого желудочка. Соответственно выделяют право- и левожелудочковый типы сердечной недостаточности.
Жалобы: снижение трудоспособности, отдышка, сердцебиение, отеки, олигоурия. В анамнезе имеются обычно указания на какое-либо заболевание сердца или сосудов (ревматизм, гипертоническая болезнь, ИБС и т. д.).
Объективно: ортопное, цианоз слизистых, набухание яремных вен, отеки на ногах или анасарка. Водянка полостей (асцит гидроторакс). Пульс резко учащен, (рефлекс Бейнбриджа); границы сердца расширены (миогенная дилятация). Тоны обычно глухие, особенно первый. Часто выслушиваются шумы, указывающие на основное заболевание. Систолический шум на верхушке (на основании грудины) может быть следствием самой недостаточности сердца. Он возникает вследствие растяжения полостей сердца и развития относительной недостаточности митрального (трикуспидального) клапана. АД — систолическое умеренно снижено, диастолическое нормально или несколько повышено.
Над легкими при левожелудочковой недостаточности и застое крови в малом круге кровообращения выслушивается жесткое дыхание, сухие и влажные хрипы (крепитация) над нижними отделами легких. При гидротораксе — отставание в дыхании соответствующей половины грудной клетки, тупой перкуторный звук, ослабление голосового дрожания и дыхания.
Со стороны органов пищеварения самым характерным является увеличение печени (застойная печень).
Выделяют три стадии сердечной недостаточности: 1) начальная — проявляется только при физической нагрузке. 2) А и В. А — застой в одном из кругов кровообращения (или в малом или в большом). В — застой и в том и в другом. 3) конечная — дистрофическая стадия.
Сосудистая недостаточность является следствием уменьшения массы циркулирующей крови (кровопотеря) или падения сосудистого тонуса. Клинические формы сосудистой недостаточности — обморок, коллапс. Клиника: острая слабость, бледность, холодный пот, частый малый пульс, падение АД, периодическая потеря сознания.
Лечение сердечной недостаточности направлено на нормализацию обменных процессов в миокарде и повышение его сократительной способности (сердечные гликозиды, анаболики, препараты калия, диуретики). При сосудистой недостаточности применяются средства, повышающие тонус сосудов (кордиамин, мезатон, норадреналин). В тяжелых случаях — внутривенное введение жидкости (физиологический раствор, кровезаменители).
Источник

НЕДОСТАТОЧНОСТЬ КРОВООБРАЩЕНИЯ Кафедра пропедевтики внутренних болезней л/ф Москва — 2012 г.

ОСТРАЯ НЕДОСТАТОЧНОСТЬ КРОВООБРАЩЕНИЯ Быстрое развитие нарушения кровообращения, которое приводит к патологическим изменениям какого-либо из жизненно важных органов, представляющих непосредственную угрозу для жизни больного. 1. О. сердечная а) левожелудочковая q сердечная астма, q интерстициальный и q альвеолярный отек легких б) правожелудочковая 2. О. Сосудистая q а) коллапс q б) анафилактический шок q в) травматический шок

ХРОНИЧЕСКАЯ НЕДОСТАТОЧНОСТЬ КРОВООБРАЩЕНИЯ n Патологическое состояние, при котором работа системы кровообращения не обеспечивает потребности органов в кислороде и питательных веществ, необходимых для их нормального функционирования и удаления продуктов метаболизма, n или относительно нормальный уровень МО и перфузии тканей достигается за счет чрезмерного напряжения внутрисердечных и нейроэндокринных компенсаторных механизмов, прежде всего за счет увеличения давления наполнения полостей сердца и активации САС, ренин-ангиотензиновой и других систем организма.

Применяемый на Западе термин «сердечная недостаточность» (СН) или «застойная недостаточность» соответствует привычному для наших врачей термину «недостаточность кровообращения « (НК). Этот термин более широкий, нежели сердечная недостаточность, та как, помимо недостаточности сердца как насоса, он включает в себя также сосудистый компонент.


ЭПИДЕМИОЛОГИЯ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ n Частота хронической сердечной недостаточности составляет от 0, 4 до 2% взрослого населения. n В настоящее время в Европе хронической сердечной недостаточностью страдает от 2 до 10 млн. человек. n Ежегодно регистрируется 300 новых больных с хронической сердечной недостаточностью на 100. 000 населения. n Количество госпитализаций по поводу хронической сердечной недостаточности за последние 15 лет возросло в 3 раза.

Механизмы сердечной недостаточности: 1. Перегрузка объемом 2. Перегрузка давлением 3. Снижение сократимости 4. Снижение растяжимости 5. Увеличение сердечного выброса

1. Причины перегрузки объемом: Недостаточность клапанов Артериовенозные шунты Гиперволемия Анемия Лихорадка

2. Причины перегрузки давлением: • Систолическая перегрузка желудочков стенозы левого и правого АВ отверстий, устья аорты, легочной артерии, артериальная гипертензия (системная, легочная) • Комбинированная перегрузка (сложные пороки сердца, сочетание ситуаций, обуславливающих перегрузку давлением и объемом).

3. Причины снижения сократимости: Ишемия миокарда (постинфарктный и диффузный атеросклеротический кардиосклероз) Повреждение миокарда (миокардиты, гипотиреоз, алкогольное поражение сердца, поражение сердца при диффузных заболеваниях соединительной ткани, амилоидоз). Дилатационная КМП

4. Причины снижения растяжимости: Артериальная гипертония (“гипертоническое сердце”) Гипертрофическая КПМ Рестриктивная КМП Тампонада, перикардит Высокое внутригрудное давление

5. ЗАБОЛЕВАНИЯ С ВЫСОКИМ СЕРДЕЧНЫМ ВЫБРОСОМ Тиреотоксикоз Выраженное ожирение Значительная анемия Аритмогенная кардиомиопатия (тахисистолические аритмии)

«СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ – состояние, при котором удовлетворение гемодинамических потребностей становится невозможным без чрезмерной мобилизации механизма Франка. Старлинга, т. е. без увеличения КДО и КДД» Sagava et al. , 1988

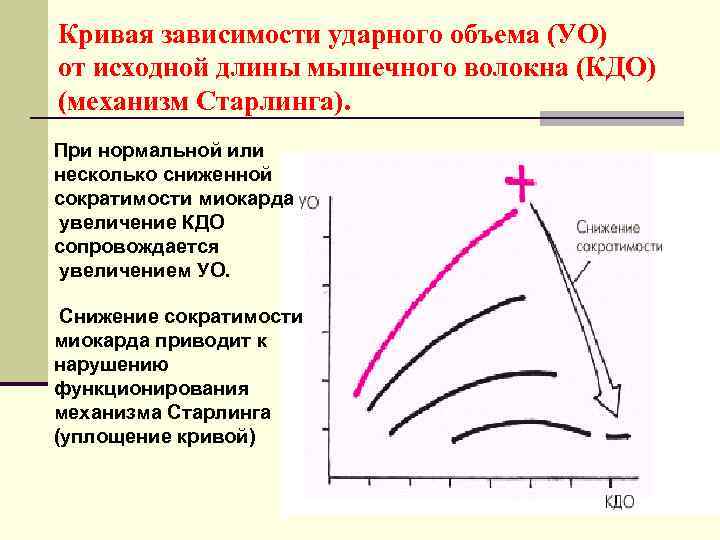
Кривая зависимости ударного объема (УО) от исходной длины мышечного волокна (КДО) (механизм Старлинга). При нормальной или несколько сниженной сократимости миокарда увеличение КДО сопровождается увеличением УО. Снижение сократимости миокарда приводит к нарушению функционирования механизма Старлинга (уплощение кривой)
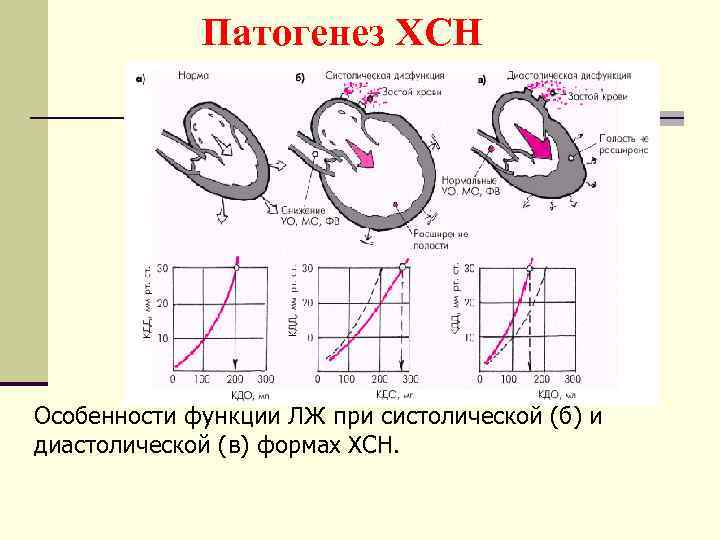
Патогенез ХСН Особенности функции ЛЖ при систолической (б) и диастолической (в) формах ХСН.
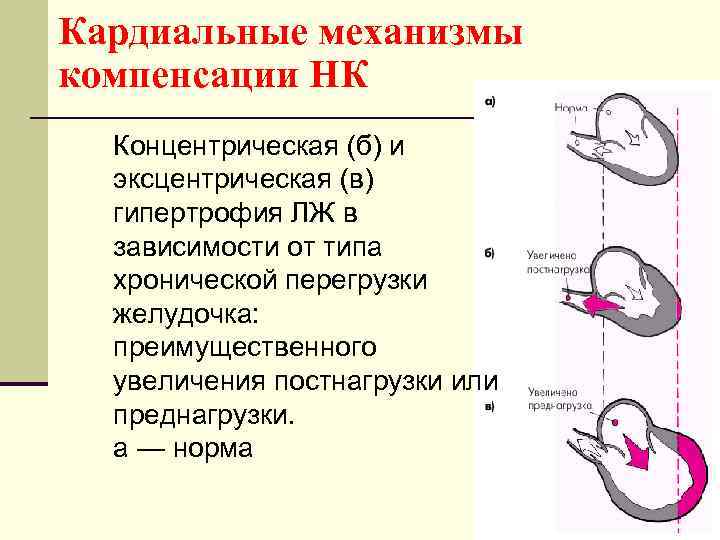
Кардиальные механизмы компенсации НК Концентрическая (б) и эксцентрическая (в) гипертрофия ЛЖ в зависимости от типа хронической перегрузки желудочка: преимущественного увеличения постнагрузки или преднагрузки. а — норма

Ø СИСТОЛИЧЕСКАЯ СЕРДЕЧНАЯ НЕДОСТАТОЧНОСТЬ (снижение систолической функции – ФВ 45%) üАртериальная гипертония üГипертрофическая кардиомиопатия üПожилой и старческий возраст
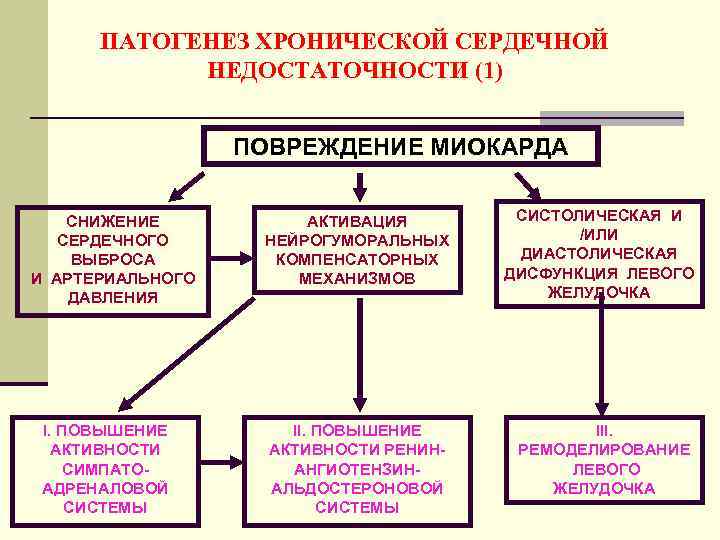
ПАТОГЕНЕЗ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (1) ПОВРЕЖДЕНИЕ МИОКАРДА СНИЖЕНИЕ СЕРДЕЧНОГО ВЫБРОСА И АРТЕРИАЛЬНОГО ДАВЛЕНИЯ I. ПОВЫШЕНИЕ АКТИВНОСТИ СИМПАТО- АДРЕНАЛОВОЙ СИСТЕМЫ АКТИВАЦИЯ НЕЙРОГУМОРАЛЬНЫХ КОМПЕНСАТОРНЫХ МЕХАНИЗМОВ СИСТОЛИЧЕСКАЯ И /ИЛИ ДИАСТОЛИЧЕСКАЯ ДИСФУНКЦИЯ ЛЕВОГО ЖЕЛУДОЧКА II. ПОВЫШЕНИЕ АКТИВНОСТИ РЕНИНАНГИОТЕНЗИНАЛЬДОСТЕРОНОВОЙ СИСТЕМЫ III. РЕМОДЕЛИРОВАНИЕ ЛЕВОГО ЖЕЛУДОЧКА
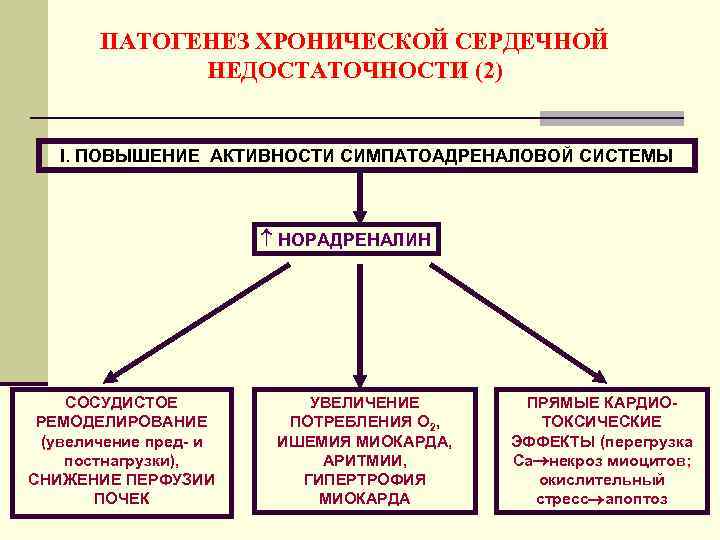
ПАТОГЕНЕЗ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (2) I. ПОВЫШЕНИЕ АКТИВНОСТИ СИМПАТОАДРЕНАЛОВОЙ СИСТЕМЫ НОРАДРЕНАЛИН СОСУДИСТОЕ РЕМОДЕЛИРОВАНИЕ (увеличение пред- и постнагрузки), СНИЖЕНИЕ ПЕРФУЗИИ ПОЧЕК УВЕЛИЧЕНИЕ ПОТРЕБЛЕНИЯ О 2, ИШЕМИЯ МИОКАРДА, АРИТМИИ, ГИПЕРТРОФИЯ МИОКАРДА ПРЯМЫЕ КАРДИОТОКСИЧЕСКИЕ ЭФФЕКТЫ (перегрузка Ca некроз миоцитов; окислительный стресс апоптоз
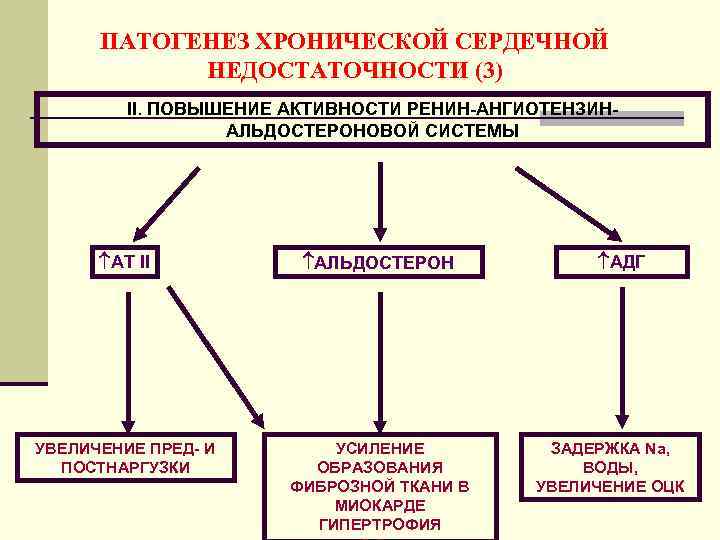
ПАТОГЕНЕЗ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (3) II. ПОВЫШЕНИЕ АКТИВНОСТИ РЕНИН-АНГИОТЕНЗИНАЛЬДОСТЕРОНОВОЙ СИСТЕМЫ АТ II АЛЬДОСТЕРОН УВЕЛИЧЕНИЕ ПРЕД- И ПОСТНАРГУЗКИ УСИЛЕНИЕ ОБРАЗОВАНИЯ ФИБРОЗНОЙ ТКАНИ В МИОКАРДЕ ГИПЕРТРОФИЯ АДГ ЗАДЕРЖКА Na, ВОДЫ, УВЕЛИЧЕНИЕ ОЦК
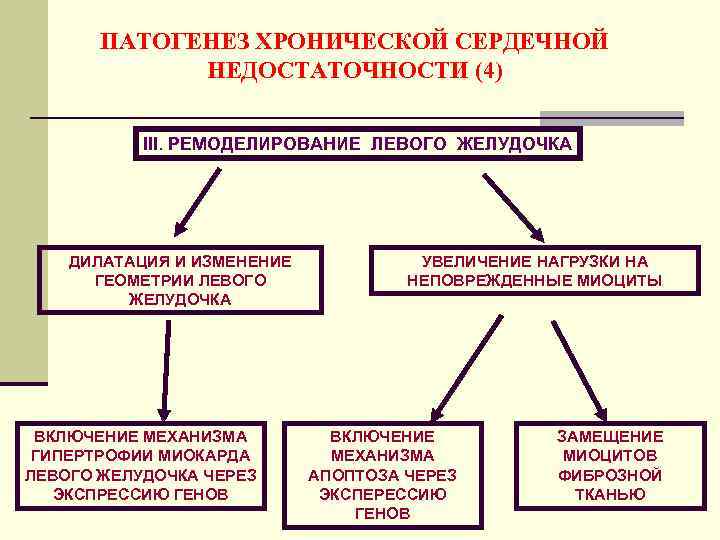
ПАТОГЕНЕЗ ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (4) III. РЕМОДЕЛИРОВАНИЕ ЛЕВОГО ЖЕЛУДОЧКА ДИЛАТАЦИЯ И ИЗМЕНЕНИЕ ГЕОМЕТРИИ ЛЕВОГО ЖЕЛУДОЧКА ВКЛЮЧЕНИЕ МЕХАНИЗМА ГИПЕРТРОФИИ МИОКАРДА ЛЕВОГО ЖЕЛУДОЧКА ЧЕРЕЗ ЭКСПРЕССИЮ ГЕНОВ УВЕЛИЧЕНИЕ НАГРУЗКИ НА НЕПОВРЕЖДЕННЫЕ МИОЦИТЫ ВКЛЮЧЕНИЕ МЕХАНИЗМА АПОПТОЗА ЧЕРЕЗ ЭКСПЕРЕССИЮ ГЕНОВ ЗАМЕЩЕНИЕ МИОЦИТОВ ФИБРОЗНОЙ ТКАНЬЮ

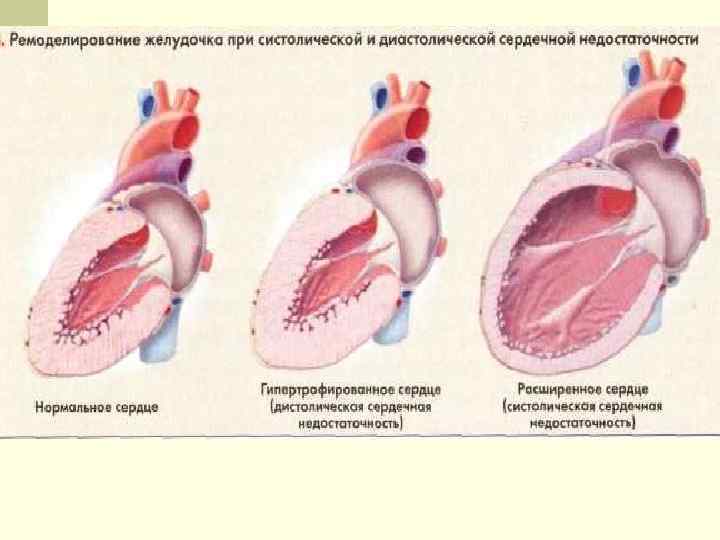
РЕМОДЕЛИРОВАНИЕ ЛЕВОГО ЖЕЛУДОЧКА СЕРДЦА (I) n Ремоделирование левого желудочка — это процесс изменения геометрии, структуры и функции левого желудочка сердца, возникающий в ответ на повреждение или перегрузку миокарда. n Ремоделирование левого желудочка — это процесс, растянутый во времени и поддерживающийся гиперактивностью нейрогуморальных систем. n Ремоделирование левого желудочка из первоначально компенсаторного процесса со временем превращается в патологический.

РЕМОДЕЛИРОВАНИЕ ЛЕВОГО ЖЕЛУДОЧКА СЕРДЦА (II) n Изменение формы и геометрии левого желудочка (во время систолы желудочки принимают не эллипсоидную, а сферичную форму). n Дилатация полости левого желудочка. n Гипертрофия и увеличение массы миокарда левого желудочка. n Апоптоз миоцитов (программированная гибель клеток). n Замещение работоспособного миокарда фиброзной тканью. Развитие систолической и диастолической дисфункции миокарда левого желудочка
Сократительный миокард

Этиология ХСН (Euro Heart Survey Study) n ИБС (преимущественно перенесенный инфаркт миокарда) – 60% n Пороки сердца – 15% n Дилатационная кардиомиопатия – 11% n Артериальная гипертония – 4% n Другие причины (в т. ч. тахикардиальная) – 10%
ФАКТОРЫ РИСКА ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ.

ФАКТОРЫ РИСКА ХРОНИЧЕСКОЙ СЕРДЕЧНОЙ НЕДОСТАТОЧНОСТИ (2).

ОСНОВНЫЕ КЛИНИЧЕСКИЕ ПРОЯВЛЕНИЯ ХСН ЖАЛОБЫ n ОДЫШКА (при физических нагрузках или в покое) – 98, 3% n ПОВЫШЕННАЯ УТОМЛЯЕМОСТЬ – 94, 3% n УЧАЩЕННОЕ СЕРДЦЕБИЕНИЕ – 80, 4% n ПЕРИФЕРИЧЕСКИЕ ОТЕКИ – 73% n ОРТОПНОЭ – 28% n КАШЕЛЬ – 33%

Одышка (dyspnoe) – субъективное ощущение нехватки воздуха, обусловленное повышением активности дыхательного центра. Ортопноэ (orthopnoe) — это одышка, возникающая в положении больного лежа с низким изголовьем и исчезающая в вертикальном положении. Непродуктивный сухой кашель у больных хронической СН нередко сопровождает одышку

Сердечная астма (пароксизмальная ночная одышка) — это приступ интенсивной одышки, быстро переходящей в удушье. Приступ чаще всего развивается ночью, когда больной находится в постели. Больной садится, но это часто не приносит заметного облегчения: удушье постепенно нарастает, сопровождаясь сухим кашлем, возбуждением, страхом больного за свою жизнь, в тяжелых случаях удушье продолжает прогрессировать и развивается отек легких. Сердечная астма и отек легких относятся к проявлениям острой СН и вызываются быстрым и значительным уменьшением сократимости ЛЖ, увеличением венозного притока крови к сердцу и застоя в малом круге кровообращения.
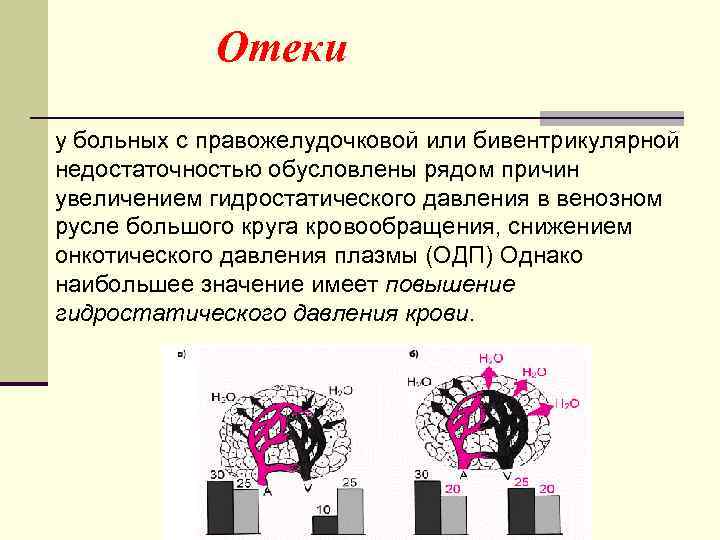
Отеки у больных с правожелудочковой или бивентрикулярной недостаточностью обусловлены рядом причин увеличением гидростатического давления в венозном русле большого круга кровообращения, снижением онкотического давления плазмы (ОДП) Однако наибольшее значение имеет повышение гидростатического давления крови.

Жалобы (ХСН) Боли или чувство тяжести в правом подреберье, связанные с ув?
